Онемение в левой руке может происходить по различным причинам – от безобидных до очень серьезных, представляющих угрозу жизни — инфаркта или инсульта.
Причины возникновения плечевого артроза. Все о симптомах заболевания. Узнайте, как можно снять воспаление сустава и как лечить артроз плечевого сустава без операции.
Что такое эпикондилит и как его лечить? Диагностика и профилактика заболевания. Ответы на частые вопросы пользователей. Симптоматика и возможные осложнения.
Артроз плечевого сустава
Боли в плече могут появляться постепенно и значительно снижать качество жизни больного. Чтобы выяснить, почему болит плечо, нужно обратиться к врачу и пройти полное обследование. Чаще всего причиной таких болей является артроз плеча.
Заболевание требует длительного адекватного лечения, назначить которое может только опытный специалист. В клинике «Парамита» в Москве есть опыт лечения таких болезней.
Что это такое?
Плечевой артроз – это длительно протекающее, постоянно прогрессирующее обменно-дистрофическое заболевание, приводящее к постепенному разрушению суставного хряща, защитному разрастанию костной ткани с деформацией сустава и утратой его функции.
Широкий спектр движений руки обеспечивается синхронным взаимодействием суставов плечевого комплекса:
- плече-лопаточным или просто плечевым;
- акромиально-ключичным – между ключицей и акромиальным отростком лопатки;
- грудино-ключичным – между грудиной и ключицей.
Плечевой сустав очень подвижен, что обеспечивается выпуклой головкой плечевой кости и относительно плоской суставной ямкой лопатки. Сустав укреплен сухожилиями мышц верхней конечности, сверху над ним расположена клювовидно-акромиальная связка. Не слишком надежное укрепление позволяет сочленению двигаться в разных направлениях, но при этом повышает риск травмирования.
Код плечевого артроза по Международной классификации болезней 10-го пересмотра (МКБ-10) – М19 (другие виды артрозов). Лечение плечевого артроза должно начинаться как можно раньше. Но успешно лечить можно и запущенные стадии болезни.
Причины артроза плеча
Основные причины плечевого артроза:
- последствия острых травм – вывихов, подвывихов, внутрисуставных переломов, ушибов;
- постоянное длительное микротравмирование, связанное с профессией или спортивными нагрузками;
- перенесенные острые и хронические инфекционно-воспалительные и аутоиммунные процессы в плечевом суставе – острые гнойные артриты, хронические ревматоидные, псориатические и др. артриты;
- на фоне хронического воспалительного процесса в околосуставных тканях – плечелопаточного периартрита, приводящего к нарушению кровообращения и питания хрящевой ткани;
- метаболические (обменные) суставные нарушения – подагрический артрит;
- гормональные нарушения;
- врожденные аномалии развития (дисплазии) – например, суставных поверхностей сочленений плеча.
Под действием любой из этих причин (иногда сразу нескольких) нарушается состав и объем суставной жидкости, питающей хрящевую ткань сустава. Хрящ постепенно уменьшается в объеме, растрескивается, теряет свои амортизационные свойства. Это приводит к травмированию кости, ее разрастанию по краям суставных поверхностей, деформации сустава и снижению функции. В суставной полости периодически возникает воспаление синовиальной оболочки – синовит. Из-за синовитов артрозы называют остеоартрозами или остеоартритами – в зависимости от того, какой процесс преобладает (воспалительный или обменно-дистрофический). В результате воспаления и некроза кости от нее отделяются небольшие частички ткани – секвестры или суставные мыши.
- по микротравмированию — кузнецы, шахтеры, теннисисты, штангисты, метатели диска;
- по острым травмам – гимнасты, легкоатлеты, цирковые артисты;
- лица с отягощенной наследственностью;
- лица, страдающие любыми хроническими заболеваниями суставов.
Симптомы артроза плечевого сустава
Заболевание начинается постепенно, исподволь. Скорость его прогрессирования зависит от вызвавшей причины, общего состояния больного и его наследственности.
Первые признаки
Начальные симптомы артроза плечевого сустава можно и не заметить, особенно, если они протекают на фоне какого-то уже имеющегося заболевания плеча. Это незначительные, возникающие периодически, в основном, после нагрузки, болевые ощущения, дискомфорт при движении сустава. Боли в области левого сустава можно спутать с сердечными болями. Они быстро проходят, но обращать на них внимание стоит.
Если такие симптомы повторяются, то лучше сразу обратиться к врачу, ведь любое заболевание проще лечить на ранних стадиях.
Явные симптомы
Боли нарастают, после нагрузок проходят не сразу. Появляются ночные боли, а также боли, связанные с переменой погоды. Болезненными становятся движения в руке, они сопровождаются характерным хрустом. Утром или при продолжительном нахождении в определенном положении появляется скованность движений, чтобы ее снять необходимо подвигаться. Болевой синдром может локализоваться не только в области плеча, но также иррадиировать в руку, в шею и верхнюю часть спины.
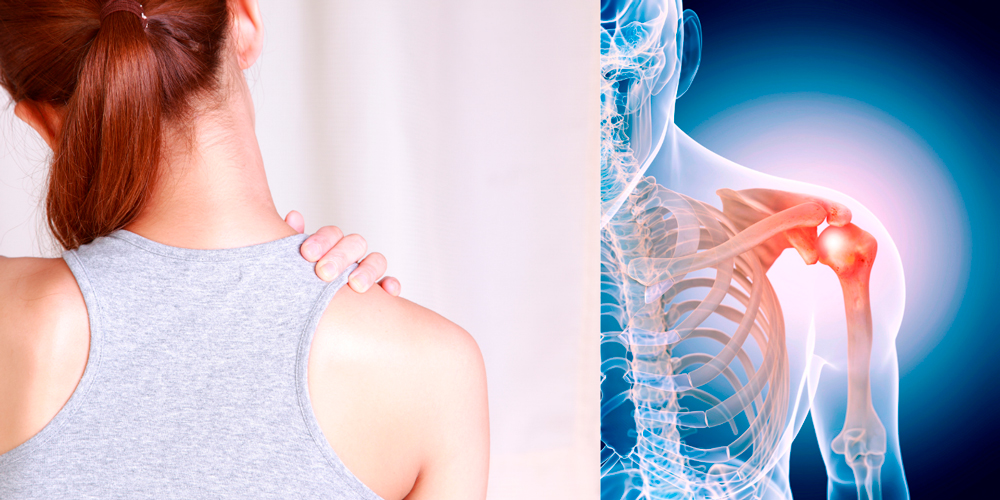
Развитие артроза плеча постепенно приводит к постоянным болям
Периодически сустав отекает, появляется легкое покраснение кожи над ним, усиливается болезненность, она становятся постоянной. Может слегка повышаться температура тела. Это признак синовита – асептического (без наличия инфекции) воспаления синовиальной оболочки. Если в организме есть очаги инфекции (кариозные зубы, заболевания ЛОР-органов и др.), то по кровеносным и лимфатическим сосудам она может попадать в сустав, вызывая гнойный воспалительный процесс. При этом может появляться высокая лихорадка, головная боль, резко нарушаться общее состояние.
Сочетание дегенеративно-дистрофического и воспалительного процессов в суставе постепенно приводит к стойкой утрате функции конечности и постоянным болям.
Опасные симптомы
Есть ряд симптомов артроза плечевого сустава, сигнализирующих о том, что нужно срочно обращаться за медицинской помощью. Это:
- появление отека и покраснения тканей в областисустава, повышение температуры;
- ноющие боли в суставе, сопровождаются изменением его формы;
- суставные боли отдают в руку, шею или спину;
- невозможен прежний объем движений в руке, даже просто ее поднятие вызывает сильную боль.
Чем опасен артроз плеча
При отсутствии медицинской помощи плечевой артроз опасен неуклонным прогрессированием с развитием постоянного болевого синдрома, снижением функции конечности и различными, иногда опасными для жизни, осложнениями.
Степени артроза плечевого сустава
Выделяют три степени артроза плечевого сустава:
- Артроз плечевого сустава 1 степени — начальная стадия. Все симптомы проявляются незначительно и в основном после нагрузки. На рентгене иногда видно небольшое сужение суставной щели, но чаще и его нет. Выявить небольшие нарушения в хрящевой ткани на этой стадии можно только с помощью магнитно-резонансной томографии (МРТ).
- Артроз плечевого сустава 2 степени – прогрессирующая стадия. Плечо болит постоянно, боли усиливаются при движениях руки, отдают вниз (в локоть, предплечье, кисть) или в шею, спину, под лопатку. Возникают трудности с функционированием конечности, периодически развиваются признаки синовита. На рентгене суставная щель значительно сужена, по краям суставных поверхностей видны костные разрастания (остеофиты), костная ткань уплотнена (остеосклероз).
- Артроз плечевого сустава 3 степени – запущенная стадия. Боли в суставе сильные, постоянные, при движении руки выраженный хруст. Объем движений ограничен, иногда из-за боли рука полностью неподвижна. Сустав деформирован, что иногда приводит к ущемлению нервов и кровеносных сосудов. На рентгене: суставной щели практически не видно, значительные костные разрастания с деформацией сустава, выраженный склероз и некроз костной тканей, суставные мыши.
Возможные осложнения
Любая локализация и форма артроза имеет серьезные осложнения, поэтому не стоит затягивать с лечением.
Если не лечить заболевание или лечить его самостоятельно народными средствами, то повышается риск развития таких осложнений, как:
- значительная деформация и ограничение суставной подвижности;
- вывихи, подвывихи и внутрисуставные переломы при незначительных травмах или резких движениях;
- разрывы окружающих сустав сухожилий мышц и связок – они атрофируются и легко разрываются;
- асептический некроз головки плечевой кости с полным разрушением сочленения и утратой его функции;
- гнойно-септические осложнения при попадании в суставную полость инфекции из других очагов.
Что делать при обострении
Обострения патологического процесса обычно связаны с повышенными нагрузками на конечность или с развитием воспаления – синовита. При этом сустав болит сильнее, появляется небольшая отечность, повышается температура тела. В таких случаях стоит придерживаться следующего алгоритма самопомощи:
- вызвать врача на дом;
- принять внутрь таблетку одного из обезболивающих средств (Парацетамол 500 мг, Кеторол 10 мг, Найз 100 мг);
- нанести на кожу в области больного сустава обезболивающую мазь (гель, крем – Диклофенак, Быструмгель и др.);
- подвязать больную руку при помощи повязки-косынки – это уменьшит нагрузку;
- принять возвышенное положение — сесть, подложив под спину подушку – это уменьшит отек тканей.
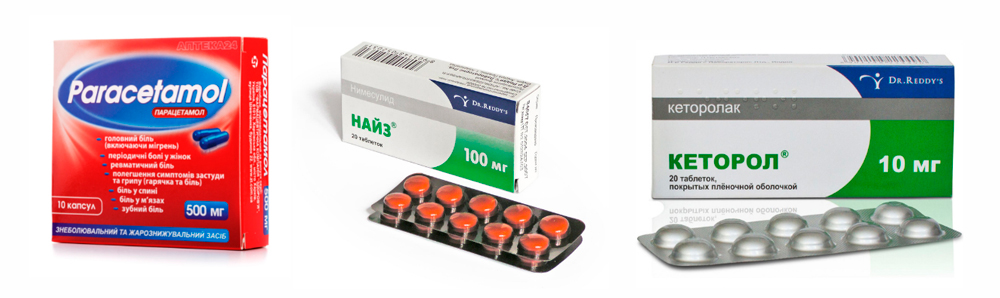
При обострении плечевого артроза можно принять обезболивающие средства
Виды артроза плеча
По разным критериям заболевание делят на отдельные виды.
По причинам заболевания
В соответствии с этим критерием выделяют первичные и вторичные остеоартрозы. Первичный плечевой артроз является в основном результатом возрастных изменений и развивается после 50 лет. Но иногда болезнь начинается и в молодом возрасте, но причину ее начала установить не удается. В таком случае говорят о первичном идиопатическом артрозе плеча. Не последнюю роль в его развитии играет наследственная предрасположенность: наличие аналогичного заболевания у кого-то из близких родственников.
Вторичный артроз плечевого сустава развивается после травм и перенесенных заболеваний, но отягощенная наследственность имеет значение и здесь: у одного человека даже незначительная травма или перенесенный острый артрит может привести к развитию артроза, у другого же более значительные повреждения заканчиваются без последствий.
По особенностям течения
Выделяют деформирующий артроз плеча, отличающийся быстрым прогрессированием костных деформаций. Особенностью этого вида заболевания является изменение формы сустава и частое ущемление расположенных рядом кровеносных сосудов и нервов. Сдавливание сосудов приводит к нарушению кровообращения и быстрому прогрессированию дегенеративно-дистрофических нарушений, а сдавливание нервов – к нарушениям чувствительности конечности и сильным болям по ходу периферических нервов.
По происхождению
Посттравматический артроз плеча – симптомы и лечение этого заболевания имеют свои особенности, связанные с травматическим поражением определенных суставных структур. Обменно-дистрофические изменения происходят после внутрисуставных переломов, вывихов, подвывихов, разрывов связок, сухожилий и просто ушибов. Травмы возникают от удара по суставу или при падении на бок с приведенной рукой. Разрыв суставной капсулы с вывихом обычно происходит при падении на отведенную руку.
Часто после небольшой травмы человек долго не замечает первых признаков артроза и обращается за медицинской помощью уже на второй стадии заболевания. Значительные травмы требуют длительного восстановительного лечения и артроз, как правило, начинает лечиться уже на ранних стадиях.
Плечевой артроз после перенесенных воспалительных заболеваний — симптомы и течение такой патологии зависят от основного заболевания. Плече-лопаточное сочленение часто поражается при псориатическом артрите, артроз при этом развивается в одном суставе, формируется медленно, но с трудом поддается лечению. При ревматоидном артрите поражаются оба плеча, артроз развивается волнообразно с частым чередованием обменно-дистрофических и воспалительных процессов.
По распространению
Поражаться может только один левый или правый сустав и тогда говорят о моноартрозе. Одновременное поражение двух (левого и правого) плече-лопаточных сочленений носит название олигоартроза.
Артрозы других сочленений плечевого комплекса
Акромиально-ключичный артроз – чаще всего имеет посттравматическое происхождение. Развивается на фоне поднятия тяжестей руками выше горизонтали. Сопровождается болями при поднятии руки. При разрастании остеофитов на суставных поверхностях может появляться импинджмент-синдром – ущемление сухожилий и мышц плеча между головкой плечевой кости и акромионом лопатки во время вращения и отведения плеча. Это ускоряет прогрессирование артроза и снижение функции руки.
Нам не страшен артроз кистей рук: простая профилактика
Узловатые припухшие пальцы – такая неприятность ожидает тех, у кого развился и прогрессировал артроз кистей рук. По статистике, женщины страдают от этого заболевания в десять раз чаще мужчин. С помощью несложных профилактических действий можно максимально обезопасить себя от такого дефекта рук, с которым, к сожалению, не справится ни один косметологический метод.

С артрозом кистей вы не сможете нормально орудовать ножом и вилкой
Что такое артроз кисти
В суставе есть хрящевая ткань, которая по той или иной причине видоизменяется. На ней образуются дефектные участки. Они истончаются – появляются костные наросты остеофиты. Пальцы приобретают характерную неэстетичную бугристость, из-за которой становится трудно выполнять привычные действия, требующие мелкой моторики.
Ни артроз кистей, ни гонартроз не передаются по наследству: передается только предрасположенность к нему. Вы можете унаследовать особенности обмена веществ, характер тканей, эластичность и плотность суставных хрящей. Если у ваших близких родственников были предпосылки к лечению остеоартроза, задумайтесь: вы – в группе риска!
Что делать в молодости: простые рекомендации
Особенно подвержены артрозу кисти люди определенных профессий – пианисты, массажисты, офис-менеджеры и постоянно печатающие на клавиатуре. Если вы предполагаете возможность развития этой патологии, постарайтесь выбрать в молодости другую профессию.
- Избегайте травм пальцев и лучезапястного сустава. Они чаще всего провоцируют развитие дистрофических изменений.
- Особую осторожность проявляйте во время гололеда, ведь при падении человек интуитивно подставляет кисти рук.
- Не злоупотребляйте упражнениями с гантелями.

Что делать после сорока
После сорока основной причиной коксартроза, гонартроза и артроза кисти становятся гормональные изменения. С наступлением менопаузы у женщин ситуация усугубляется, особенно в области пальцев. В организме снижается уровень эстрогенов – он начинает активно терять влагу, в том числе в суставе. Хрящи испытывают дефицит влаги, становятся ломкими и уязвимыми.
В этом возрасте особенно важно вести здоровый образ жизни – достаточно находиться на свежем воздухе, отказаться от вредных привычек. От стиля питания, поступления кислорода и витаминов зависит состояние суставов и хрящевой ткани.
Как делать профилактический массаж кистей
С помощью простых движений вы можете самостоятельно снимать напряжение и устранять мышечные спазмы в кистях рук. Массаж необходим, чтобы улучшить кровообращение и нормализовать в суставах обмен веществ.
- Сначала согрейте ладони, потерев их друг о друга.
- Растирайте большим и указательным пальцем одной руки поочередно каждый палец на второй руке: от основания к ногтю, а затем обратно.
- Обхватите палец рукой и выполняйте вращения, как будто натачиваете карандаш.
- Сгибайте и разгибайте пальцы в быстром темпе, не сжимая их в кулак, – 15-20 раз.


Массаж пальцев рук отнимает всего несколько минут
Как быть, если появились первые признаки артроза
Если у вас на пальцах появились «узелки», значит, болезнь развивается уже не первый год. Хорошо, если удастся обнаружить ее гораздо раньше, на стадии первых ноющих болей. Не оставляйте без внимания болезненность, которая усиливается ночью, небольшие отеки, даже если они не ограничивают движения в суставе.
На начальных стадиях артроза рекомендуют принимать защитные препараты – хондропротекторы. Хондроитин и глюкозамин в их составе улучшают регенерацию клеток хряща, увеличивают содержание гиалуроновой кислоты, делают хрящ более прочным и эластичным. Эти лекарства эффективны только на ранних стадиях, несмотря на то что их назначают и впоследствии в комплексной терапии.
Улучшить приток крови и ускорить обмен веществ помогает парафинотерапия. Косметический парафин нагревает проблемные участки. Если вы уже ощущаете в кисти дискомфорт, обеспечьте ей достаточную физическую активность. В бездействии хрящ будет разрушаться быстрее. С этой целью можно сжимать и разжимать резиновый мяч или эспандер, лепить из глины или пластилина.

Полчаса лепки в день – и вы с легкостью укрепите мышцы кисти!
Как понять, что у вас артроз кисти
Заболевание проходит несколько этапов. Чтобы обнаружить его как можно раньше, необходимо знать признаки каждого из них:
1 стадия – бывают периодические ноющие боли в ночное время, вы почувствуете напряжение в мышцах, возможно, заметите небольшие отеки. Пальцы двигаются без затруднений.
2 стадия – боль беспокоит и ночью, и днем, особенно после нагрузки на пальцы. При движениях появляется хруст. Мышцы пораженных пальцев начинают атрофироваться и увеличиваться в объеме. Образуются костные наросты – узелки Гебердена.
3 стадия – пораженные пальцы уже сильно ограничены в подвижности. Поверхностный слой межфаланговых суставов полностью разрушен, остеофиты сливаются в единое целое, боль присутствует постоянно.
Артроз и артрит кистей рук имеют много общих признаков, но это совершенно разные заболевания. В чем их отличия? Комментарий известного доктора, профессора Бубновского:
Тактика лечения
На ранних стадиях вам предложат консервативное лечение, которое снизит болезненность и расширит подвижность пальцев. Некоторые методы физиотерапии при артрозе улучшат кровоснабжение и восстановят обмен веществ, активизируют регенерацию тканей и снизят болевой синдром. Практикуют также такие техники:
- остеопатия и мануальная терапия – для укрепления мышц, улучшения подвижности, восстановления околосуставного кровотока;
- рефлексотерапия – способствует снятию воспаления и отечности, улучшает работу поврежденных межфаланговых суставов;
- гирудотерапия – способна заменить сразу несколько лекарственных препаратов;
- лечебная физкультура – расслабляет мышцы и укрепляет мускулатуру.
Приостановить прогрессирование артроза помогают внутрисуставные инъекции протеза синовиальной жидкости «Нолтрекс». Принцип действия прост: гель попадает внутрь суставов и берет на себя функции недостающей смазки, раздвигает тонкие хрящевые поверхности и питает их. Трение хрящей прекращается, они больше не разрушаются от механического воздействия, а человек не испытывает боли.


Если ортопед рекомендует внутрисуставные инъекции, значит, еще не все потеряно
Кисти рук нуждаются в бережном уходе, и дело не только в правильном выборе крема или косметологических процедур. Ухаживать нужно и за межфаланговыми суставами, ведь от них зависит то, насколько уверенной и точной будет наша мелкая моторика. Регулярно разминайте пальцы, делайте упражнения, берегите руки от травм и переохлаждений – тогда риск развития артроза будет значительно ниже.
Шишка на локте у собаки
г. Москва, ул. Нагорная, д.17, корп.6.
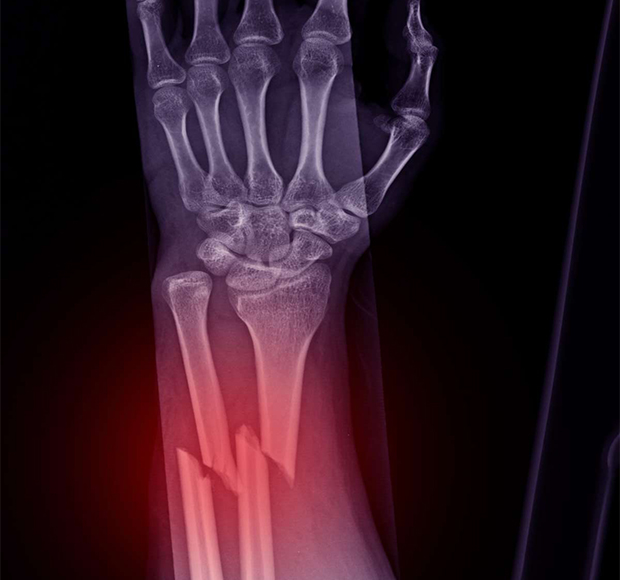
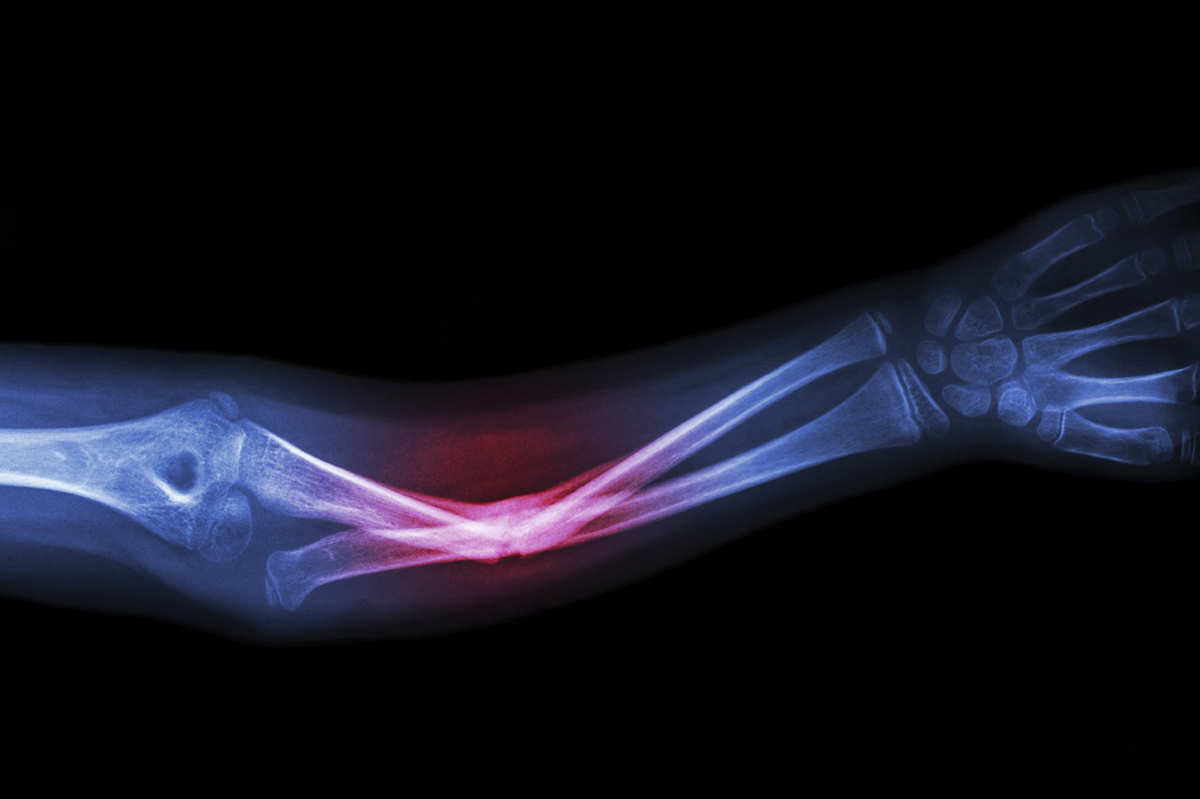
Перелом лучевой кости со смещением
array(6) < ["ID"]=>string(5) «29647» [«WIDTH»]=> int(620) [«HEIGHT»]=> int(580) [«SRC»]=> string(90) «/upload/sprint.editor/ed4/img-1656058875-3868-713-8891cfcc91-50166034-os-fracture-main.jpg» [«ORIGIN_SRC»]=> string(90) «/upload/sprint.editor/ed4/img-1656058875-3868-713-8891cfcc91-50166034-os-fracture-main.jpg» [«DESCRIPTION»]=> string(0) «» >
Перелом лучевой кости развивается в том случае, когда человек падает на вытянутую руку. Переломы различаются по направлению и типу перемещения повреждённых фрагментов кости нарушению целостности кожных покровов. Переломы лучевой кости могут быть со смещением и без смещения. В Юсуповской больнице реабилитологи восстанавливают нарушенную функцию верхней конечности после перелома лучевой кости с помощью современных методов реабилитации.
Старший инструктор-методист ЛФК проводит разработку лучезапястного сустава с помощью комплекса гимнастических упражнений. Силу мышц пациенты восстанавливают во время работы на механических и компьютеризированных тренажёрах. Массаж мышц снимает их спазм, способствует восстановлению движений в суставе. Восстановление нарушенной функции конечности проходит быстрее после физиотерапевтических процедур.
Осложнения перелома руки
Осложнения переломов лучевой кости разделяют на 2 большие группы: непосредственные и отдалённые осложнения травмы. Непосредственные осложнения травмы развиваются из-за влияния повреждений, возникших в результате перелома кости, на нормальное функционирование конечности. Отдалённые последствия травмы представляют осложнения, которые возникли в результате неадекватного лечения или нарушения нормального заживления после травмы.
К непосредственным осложнениям относятся:
- разрывы и травмы нервов, обеспечивающих чувствительность или подвижность конечности;
- травмы сухожилий сгибателей пальцев;
- тугой отёк кисти Турнера;
- повреждение крупных сосудов;
- полный или частный разрыв мышц;
- отрыв мышц от мест крепления к кости;
- острые инфекционные осложнения (при открытых переломах).
К отдалённым последствиям травмы относятся:
- ишемическая контрактура – нарушение подвижности суставов поражённой конечности из-за неверно наложенной гипсовой повязки, которая сдавливает мягкие ткани, нарушая кровоснабжение;
- отдалённые инфекционные осложнения;
- нарушения структуры кости по причине неправильного восстановления костных отломков, не корректно наложенной гипсовой повязки;
- отдалённые последствия гемартроза.
Осложнения перелома лучевой кости усугубляют течение патологического процесса, замедляют образование костной мозоли и восстановление функции верхней конечности. Реабилитологи Юсуповской больницы с первых дней после репозиции костных отломков начинают комплекс лечебной физкультуры и физиотерапевтических процедур, направленных на предотвращение осложнений перелома лучевой кости.
array(6) < ["ID"]=>string(5) «29648» [«WIDTH»]=> int(1000) [«HEIGHT»]=> int(667) [«SRC»]=> string(86) «/upload/sprint.editor/885/img-1656058947-8534-592-adabac61c6633d0cff7643dfcb79b13f.jpg» [«ORIGIN_SRC»]=> string(86) «/upload/sprint.editor/885/img-1656058947-8534-592-adabac61c6633d0cff7643dfcb79b13f.jpg» [«DESCRIPTION»]=> string(0) «» >
Лечение перелома лучевой кости и суставов
Адекватная первая помощь при переломе лучевой кости позволяет избежать осложнений травмы и ускорить восстановление после перелома лучевой кости со смещением. Задачей первой помощи является уменьшение боли, обеспечение покоя пораженной конечности, предотвращение повреждения мягких тканей, которые окружают место перелома. При закрытом переломе конечность фиксируют с помощью лонгеты. Если перелом открытый, останавливают кровотечение и накладывают асептическую повязку на рану, затем выполняют иммобилизации. При переломе лучевой кости со смещением не надо пытаться на месте происшествия восстановить нормальное положение костных отломков, чтобы не повредить окружающие ткани, сосуды и нервы.
В травмпункте пациентам с переломом лучевой кости оказывают первую врачебную помощь. Травматолог проводит оценку состояния пострадавшего с целью определения объёма дальнейшего лечения и предотвращение развития осложнений. После подтверждения факта перелома восстанавливают анатомическую и функциональную целостность травмированной конечности и иммобилизируют руку для того чтобы предотвратить смещения фрагментов сломанной кости.
Травматолог сопоставляет костные фрагменты, фиксирует гипсовой или полимерной повязкой. Врачи при некоторых видах переломов лучевой кости выполняют закрытую или открытую репозицию с последующей фиксацией спицами, накладывают аппарат внешней фиксации. После лечения пациенты нуждаются в восстановлении нарушенной функции верхней конечности.
array(6) < ["ID"]=>string(5) «29649» [«WIDTH»]=> int(1200) [«HEIGHT»]=> int(799) [«SRC»]=> string(97) «/upload/sprint.editor/e42/img-1656059119-6665-629-tild3437-6161-4539-a566-613339643336-noroot.jpg» [«ORIGIN_SRC»]=> string(97) «/upload/sprint.editor/e42/img-1656059119-6665-629-tild3437-6161-4539-a566-613339643336-noroot.jpg» [«DESCRIPTION»]=> string(0) «» >
Реабилитация и восстановление
Полное выздоровление после перелома лучевой кости заключается в восстановлении структуры кости, функции конечности (подвижности и чувствительности). Даже при абсолютно адекватном лечении длительное сохранение неподвижности в суставах и мышцах верхней конечности приводит к тому, что пациенту трудно совершать движения, в суставах, которые раньше были ему доступны. Процесс восстановления после травмы занимает длительное время, требует от пациента терпения и желания работать.
Реабилитологи Юсуповской больницы начинают разрабатывать суставы и мышцы при переломе лучевой кости как можно раньше. Сроки начала реабилитационных мероприятий зависят от вида перелома, метода лечения. Если перелом лечат консервативно, то через 3-5 дней, после того, как спадёт отёк, начинают заниматься пальцами кисти.
Вначале выполняют пассивные движения. Берут здоровой рукой палец на сломанной конечности и аккуратно начинают его сгибать во всех суставах. Таким способом разминают по 5-7 минут 3 раза в день все пальцы, кроме большого. Через неделю такой тренировки переходят к активным движениям. Пациент может начинать самостоятельно, без помощи второй руки сгибать пальцы. Очень важно правильно распределять нагрузку. Если в ходе упражнения появилась боль или снова появился отёк, упражнения следует прекратить.
Одновременно с началом пассивных движений в пальцах кисти, приступают к активным движениям в локтевом и плечевом суставах. Пациент поднимает и опускает руку, сгибает её в локте. Делают эти упражнения по 3-5 минут не реже чем 2 раза в сутки, постепенно наращивая нагрузку. Через 3-4 недели, если активные движения пальцами кисти не вызывают боли, начинают увеличивать нагрузку на эти суставы. Нужно взять комок пластилина и разминать его в кулаке. Это упражнение надо делать по возможности часто, в течение недели. После снятия гипса переходить к упражнениям с кистевым эспандером. Заниматься следует не меньше трёх раз в день по 5-7 минут.
Инструктор ЛФК обучает пациента упражнениям на мелкую моторику. К концу четвёртой недели пациент может начинать рисовать или писать поражённой рукой. Можно перебирать по одному зёрнышку рисовую или гречневую крупу. Это позволит сохранить не только силу и подвижность суставов, но и координацию движений пальцев кисти. Можно в качестве упражнения на координацию печатать тексты на клавиатуре компьютера. Если пациент делает упражнения в то время, когда у него установлена гипсовая лангета, то после её снятия, срок реабилитации значительно сократится.
Упражнения должны захватывать все суставные соединения травмированной конечности. Важно регулярно проводить разминку пальцев. Для снятия напряжения в пострадавшей конечности некоторые занятия после снятия гипсовой повязки следует проводить в воде. Продолжительность курса лечебной физкультуры реабилитологи Юсуповской больницы определяют индивидуально. Средняя продолжительность курса лечебной гимнастики составляет 1, 5 месяца.
Реабилитологи обучают пациентов упражнениям, которые можно выполнять дома. Водная гимнастика подразумевает проведение простых упражнений лечебной физкультуры в воде. Занятия можно проводить в ванной. В тёплую воду следует добавить косметическую морскую или пищевую соль. Она упростит процесс проделывания упражнений.
Комплекс состоит из следующих упражнений:
сгибательные и разгибательные движения ладонями в воде
повороты в локтевом суставе
сжатие и разжимание ладони в кулак
Продолжительность процедуры от 10 до15 минут. Рекомендуется ежедневно делать 2-3 подхода. Рекомендованный инструктором комплекс ЛФК пациенты также могут выполнять дома. Следует принять исходное положение «сидя за столом». На столе нужно расположить локти, а под кисти рук подложить тонкую, плоскую подстилку. Кисти необходимо сгибать и разгибать, проделывать вращательные движения. Расположите кисти на столе ребром, а затем наклоняйте руку так, чтобы поверхности стола в начале коснулся мизинец, а затем последовательно все пальцы.
Уприте локти о стол, сомкните ладони и наклоняйте их поочерёдно к левому и правому запястью.
Эпикондилит

Эпикондилит – это дегенеративно-воспалительное поражение тканей в области локтевого сустава, а именно – в местах крепления сухожилий и мышц к надмыщелкам. Надмыщелки, хотя и являются костными возвышениями, не участвуют в формировании сустава. Их функция – крепление мышц к плечевой кости.
Что представляет собой заболевание эпикондилит локтевого сустава
Это распространенное заболевание, для которого характерно постепенное развитие, что однако не мешает ему перейти в хроническую форму. Проявляется оно в виде болевых ощущений, которые регулярно возникают в области локтевого сустава. Эти проявления могут быть разными и зависят от типа заболевания. Например, боль может возникать, когда человек просто сгибает руку в локте или пытается что-то взять, приподнять рукой.
Заболевание эпиконделит является одним из наиболее распространенных среди проблем, связанных с опорно-двигательным аппаратом. При этом полной статистической картины не существует, поскольку далеко не все люди с эпикондилитом локтя обращаются к специалистам, если симптоматика остается слабо выраженной.
Виды заболевания
Классификация заболевания осуществляется в зависимости от локализации воспалительных процессов и их болезненности. Выделяют следующие виды недуга.
- Наружный или латеральный эпикондилит – воспалительный процесс в основном распространяется по наружной части локтя. Этот вид заболевания получил также название «теннисный локоть», т.к. характерен для профессиональных теннисистов. При выполнении хватательных движений, ношении или приподнимании предметов отмечается нарушение движения рук, которое сопровождается болезненными давящими ощущениями над костями, которые входят в область сустава.
- Внутренний или медиальный эпикондилит – локализация воспалительного процесса происходит по внутренней части локтевого сустава. Человек испытывает дискомфорт в этой зоне.
- Воспаление задней области локтя – характерным является развитие бурсита и поражение слизистой сумки.
Причины развития
Основная причина эпикондолита – нагрузки, которые приходятся на область локтя. Это могут интенсивные физические нагрузки, силовые подъемы, резкие движения или же не очень интенсивные, но регулярные и монотонные действия. Они, как правило, связаны с деятельностью человека – профессиональной или любительской, спортивной. Например, их могут провоцировать виды спорта, в которых активно вовлечены руки, и профессии, связанные с переноской различных тяжестей. Именно регулярное выполнение однообразных движений, в основе которых лежит сгибание и разгибание локтевого сустава с одновременной нагрузкой на кисти и предплечья становится фактором, способствующим развитию заболевания.
Еще одна распространенная причина – травмы и микротравмы. В частности, причиной воспаления задней области локтя чаще всего бывает падение на локоть.
К группе риска относятся люди, имеющие врожденную дисплазию соединительной ткани. Нередко у людей с остеохондрозом грудного отдела и шейного также развивается эпикондилит.
Эпикондилит в большей степени характерен для мужчин. Риск развития болезни присутствует на более активной руке, то есть у правшей – больше вероятность развития правостороннего эпикондолита, а у левшей – левостороннего.
Симптомы и признаки
Симптомы эпикондилита условно можно разделить по двум его основным видам.
Для латеральной формы характерны болезненные ощущения и дискомфорт:
- локально в наружной области локтя;
- при движении;
- при скручивании руки со сгибанием в локте внутрь;
- при ощупывании внешней области локтя;
- при сгибании кисти или сильном сжатии ладони в кулак.
Рука при этом не болит, находясь в покое, или при выполнении пассивных движений.
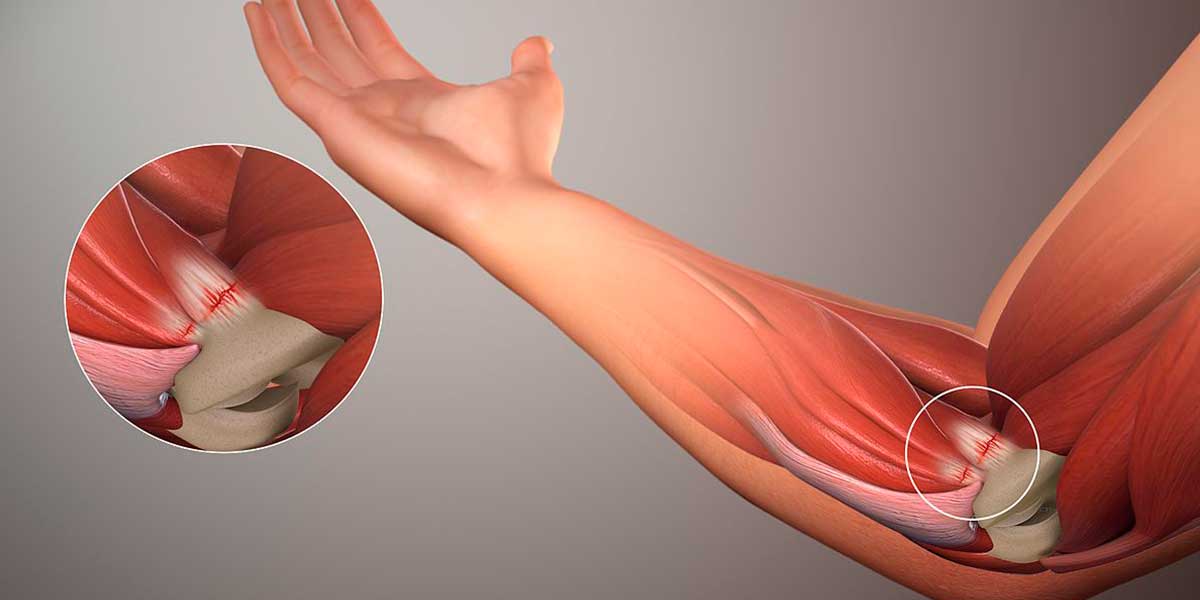
Для медиальной формы характерны боли во внутренней части локтевого сустава, когда происходит воздействие на внутренний надмыщелок. Скручивание руки внутрь или её сгибание в локте приводит к появлению болевых ощущений, отдающих по внутренней поверхности плеча вплоть до подмышки и в сторону большого пальца.
Для развития внутреннего эпикондилита не обязательно подвергаться тяжелым физическим нагрузкам. Нагрузки могут быть сравнительно небольшими, но регулярными. Поэтому в зону риска попадают люди с однотипными постоянными нагрузками – например, швеи, машинисты, гольфисты. Этот вид заболевания нередко возникает и у женщин после поднятия тяжестей.
Точно диагностировать заболевание может только врач. Не откладывайте консультацию — позвоните по телефону +7 (495) 775-73-60
Когда следует обратиться к врачу
Какой врач лечит эпикондилит и в каком случае рекомендуется не откладывать визит к нему? Специалист по диагностике и лечению эпикондилита – травматолог-ортопед. Специалисты АО «Медицина» (клиника академика Ройтебрга) ведут прием в центральном округе 2-й Тверской-Ямской пер 10. Станции метро Тверская, Чеховская, Новослободская и Маяковская расположены неподалеку, в шаговой доступности, что делает посещение клиники максимально комфортным.
Главные наши преимущества – высококвалифицированные специалисты, высококлассное оборудование, демократичные цены, максимально короткие сроки проведения исследований, индивидуальный подход. Наши специалисты накопили бесценный опыт успешного лечения эпикондилита.
Диагностика
Основу диагностики при подозрении на эпикондилит составляет тщательный осмотр врачом и наличие клинических проявлений заболевания. Во время составления анамнеза обязательно выясняется профессиональный род деятельности пациента и его регулярные дополнительные действия (например, занятия спортом).
Изменения в локтевом суставе могут быть выявлены только в результате длительного течения заболевания. В некоторых случаях врач назначает для точной диагностики эпикондилита рентген или компьютерную томографию. Проведение лабораторных анализов для диагностики не требуется.
Основные методы лечения
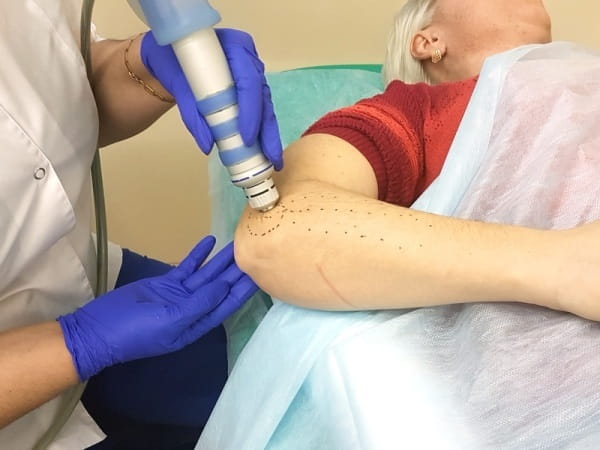
Актуальный вопрос: как вылечить эпикондилит? Если заболевание уже было установлено, все действия в дальнейшем должны быть направлены на предотвращение обострения. Методы лечения применяются в большинстве своем консервативные. Они включают:
- местное применение препаратов – назначается лечение эпикондилита мазями;
- обеспечение покоя в области локтевого сустава – используют ортез или бандаж при эпикондилите;
- лечебная физкультура – специальные упражнения при эпикондилите помогают снять боль, оказывают положительный эффект, ускоряют процесс выздоровления;
- при сильных болях может быть назначен укол при эпикондилите с введением кортикостероидных гормонов с анестетиками;
- в случаях запущенной стадии болезни назначается экстракорпоральная ударно-волновая терапия.
Для данного заболевания характерно хроническое течение. При условии соблюдения всех рекомендаций врача и постепенного возвращения к нагрузкам лечение проходит вполне успешно. Однако следует понимать, что велик риск рецидива в условиях больших нагрузок или травм.
Упражнения при эпикондилите часто включают «мельницу» и «ножницы». Кроме того, улучшить кровообращение помогают движения, когда руки согнуты в локтях, а кулаки попеременно сжимаются и разжимаются.
Нужно сгибать и разгибать локти, держа кисти вместе. Движения должны выполняться крайне медленно и аккуратно. Еще одно упражнение: разгибайте область предплечья выполнением круговых движений наружу и внутрь.
Помимо простых упражнений существуют упражнения с силовыми нагрузками на руки. Однако все они должны быть назначены грамотным врачом с учетом состояния больного, стадии развития болезни, общего самочувствия, уровня спортивной подготовки. Упражнения, подобранные не верно, могут попросту навредить больному!
Помните о том, что самолечение может быть очень опасным. Чаще всего оно приводит к тому, что болезнь переходит в тяжелую стадию, и больному требуется длительное, сложное, зачастую дорогостоящее лечение. Вот почему не стоит затягивать с обращением к врачу.
Профилактика
Чаще всего болезни подвергают теннисисты, маляры, плотники, массажисты. Если вы относитесь к группе риска, вам непременно следует знать, какой должна быть профилактика при эпикондилите. Профилактические мероприятия включают:
- первичные действия – направлены на предупреждение заболевания;
- вторичные – преследуют цель предотвратить обострение при существующем недуге.
Оба вида мероприятий основываются на одних и тех же рекомендациях.

- Нужно стараться избегать или хотя бы ограничивать однообразные, стереотипные движения, которые увеличат нагрузку на сустав.
- Чтобы защитить локоть, нужно носить эластичный бинт или налокотник. Таким образом можно обеспечить правильную фиксацию сухожилий, распределить равномерно давление на мышцы. Кроме того, при движении будет производиться легкий массаж.
- Перед тем, как заниматься спортом, нужно разогреть мышцы. Важное уделить внимание разминке суставов, что будет способствовать улучшению кровообращения.
- Надо выполнять упражнения, соблюдая адекватную интенсивность и частоту, давать организму время на перерывы.
- Спортивный инвентарь должен быть подобран правильно, нагрузка должна быть посильной.
- Следует применять амортизаторы, а также подходящие защитные прокладки и повязки.
Если из-за выбранной вами профессии вы попадаете в группу риска по эпикондилиту локтевого сустава, то:
- старайтесь находиться в комфортной позе во время работы;
- избегайте монотонных движений;
- меняйте время от времени свою деятельность;
- обязательно проходите регулярно курсы массажа;
- следите за заболеваниями позвоночника;
- принимайте минеральные комплексы;
- в рационе должно быть необходимое количество витамина Д, а также кальция (введите в меню творог, жирные сорта рыб);
- при возникновении дискомфорта или боли в суставе, не занимайтесь самолечением народными средствами, обращайтесь к врачу.
Что касается прогноза, можно сказать: он благоприятный, если пациент обратится к врачу вовремя. При грамотном лечении уже после 3-4 дней наступает облегчение. Если больной будет соблюдать предписания врача, можно добиться длительный ремиссии.
Как записаться
Вы можете записаться на прием к врачам АО «Медицина» (клиника академика Ройтберга) следующими способами:
- круглосуточная телефонная связь по телефону: +7 (495) 775-73-60;
- заявка на сайте клиники в специальной онлайн форме.
В нашей клинике грамотные врачи и специалисты всегда окажут вам помощь в диагностике, лечении, профилактике эпикондилита!
Немеет левая рука – возможные заболевания, диагностика, лечение

Разработчик сайтов, журналист, редактор, дизайнер, программист, копирайтер. Стаж работы — 25 лет. Область интересов: новейшие технологии в медицине, медицинский web-контент, профессиональное фото, видео, web-дизайн. Цели: максимально амбициозные.
Онемение в левой руке может происходить по различным причинам – от безобидных до очень серьезных, представляющих угрозу жизни — инфаркта или инсульта. Поэтому чувство онемения и покалывания в руке и пальцах нельзя игнорировать, нужно сразу же обращаться к врачу.
Что такое онемение?
Онемение — это симптом заболевания или состояния, представляющий собой аномальное сенсорное ощущение, также описываемое больными как покалывание или ощущение тока, проходящего через тело. Онемение может сопровождаться другими симптомами — болью и чувством холода. Иногда наблюдается ослабление мышечной силы.
Онемение рук – один из самых распространенных недугов в этом плане. При этом разные причины вызывают онемение в разных конечностях, онемение сразу обеих рук встречается редко.
В зависимости от заболевания онемение левой руки может затрагивать разные участки конечности:
- онемение всей руки;
- онемение пальцев левой руки;
- онемение отдельных пальцев, например, только маленького и безымянного пальца или только большого пальца.
По симптомам онемения можно предположить причину. Например, это довольно специфичный симптом инфаркта, инсульта, неврологических заболеваний, нарушений минерального обмена организма.
Почему немеет левая рука?
Онемение левой руки от плеча или ниже во время сна или в течение дня может быть связано с:
- неврологическими заболеваниями позвоночника;
- патологиями кровеносной системы;
- дефицитом витаминов и минералов;
- беременностью.
Еще одна причина — невротическое онемение левой руки.
Онемение левой руки и заболевания позвоночника
Из спинного мозга, представляющего собой совокупность нервных клеток и расположенного в позвоночнике, выходят многочисленные спинномозговые нервы. Они иннервируют структуры всего тела, включая верхние конечности. В случае заболеваний позвоночника может наблюдаться сдавливание этих нервов, что в последствии проявляется в сенсорных нарушениях, параличе или блуждающем покалывании. Расположение симптомов зависит от места в позвоночнике, где развивается заболевание.
Боль и онемение левой руки в первую очередь связаны с патологиями в шейном отделе. Наиболее распространенная в этом контексте патология — дископатия, обычно называемая пролапсом диска. Это широкая группа заболеваний межпозвоночного диска, развивающихся в результате перегрузок, травм или малоподвижного образа жизни, хотя могут иметь и генетическую основу. Обычно это первая стадия артроза, риск которой увеличивается с возрастом.
Межпозвоночные диски представляют собой своеобразные «подушки», расположенные между позвонками, строящими позвоночник. Они состоят из атеросклеротического ядра с желеобразной консистенцией и окружающего их волокнистого кольца. Если происходит разрыв этого кольца и содержимое перемещается наружу, в сторону спинномозгового канала – речь идет о грыже межпозвоночного диска. Затем появляется сильная боль в спине, иррадиирующая в руку, ослабление мышечной силы, сенсорные нарушения — снижение чувствительности и даже частичный паралич.
Диагностика этого заболевания основывается на рентгеновской и магнитно-резонансной томографии позвоночника. Лечение длительное. Больным приходится носить ортопедический воротник в течение 2-3 недель и проходить физиотерапию. При усилении болевых ощущений назначаются анальгетики и противовоспалительные препараты. При значительных симптомах может потребоваться хирургическое вмешательство.
Еще одна причина онемения — повышенное напряжение параспинальных мышц в области лопатки, сдавливающих нервы. Как правило, в этом случае сосуществуют боль под левой лопаткой и онемение левой руки.
Онемение левой руки во время сна
Сильное онемение руки во сне, заставляющее проснуться, наверняка хоть раз испытывал каждый. Насколько это опасно, зависит от регулярности и интенсивности симптома:
- Если левая рука немеет очень редко, скорее всего причина кроется в неудобном положении руки — она затекает. Такой симптом исчезает сам по себе.
- Если онемение повторяется, это может свидетельствовать о заболевании. Частая причина — синдром запястного канала, возникающий в результате давления на срединный нерв в области запястья. Давление, вызванное отеком воспаленных тканей, препятствует правильному потоку крови, а значит – транспорту питательных веществ.
Туннельный синдром запястья — состояние, типичное для офисных работников, работающих с компьютерной клавиатурой в течение многих часов в течение дня. Патология часто встречается у женщин в возрасте 40-60 лет. Проявляется онемением большого, указательного, среднего пальцев и половины безымянного пальца. Больному может казаться, что это боль в вене в левой руке.
Также может быть боль в руке, иррадиирующая в предплечье. Движение конечности ограничивается, возникают проблемы с хватанием предметов. Чтобы облегчить симптомы, больные часто трут пальцы, двигают ими или делают ванночки для рук, но это помогает ненадолго.
Диагноз определяется неврологом на основании анамнеза, физикального осмотра, электрофизиологических исследований. Лечение этого состояния часто требует операции на запястье. Но для некоторых пациентов достаточно устранить авитаминоз — недостаток витаминов B6 и B12.
Редкая причина онемения левой руки во сне — давление на локтевой нерв костями, мышцами или сухожилиями. Симптомы аналогичны симптомам при синдроме запястного канала, но добавляется онемение маленького и безымянного пальца левой руки.
Другие потенциальные причины включают нарушения кровоснабжения, вызванные сдавлением артерии мышцами грудной клетки или ребрами. Состояние называется компрессионным синдромом верхней апертуры грудной клетки.
Довольно распространенная причина онемения левой руки при беременности — повышенная задержка воды в организме. Образовавшаяся припухлость, также локализующаяся в области запястья, является результатом гормональных изменений, происходящих в организме женщины.
Неврологические заболевания при которых немеет левая рука
Симптомы в виде онемения руки дает целый ряд неврологических состояний. Одна из больших групп — заболевания, поражающие периферические нервы (полинейропатии). В эту группу, например, входит Синдром Гийена-Барре – заболевание периферической нервной системы, развивающееся после бактериальной или вирусной инфекции.
Другие причины нейропатии:
Патологии проявляются онемением различной степени тяжести. Это может быть только онемение мизинца левой руки или всей верхней конечности. Такие патологии диагностируются на основе физического осмотра и исследований нервной проводимости. Лечение зависит от причины полинейропатии.
Еще одно неврологическое заболевание, связанное с онемением левой стороны лица и руки — инсульт. Это состояние, при котором одна из артерий головного мозга перекрывается, например, тромбом, что приводит к ишемии и некрозу.
- слабостью;
- потерей чувствительности;
- онемением;
- парезом (параличом) верхней конечности на противоположной от очага удар стороне.
У пациента также может опуститься угол рта, возникнуть трудности с речью. Диагноз определяется неврологом на основании осмотра и компьютерной томографи (КТ) головы.
Другая причина, граничащая с неврологией и психиатрией, — невроз. Это реакция на длительное воздействие сильного стресса и нервного напряжения. Может провоцировать панические атаки, сопровождающиеся онемением левой руки и лица, проблемами с дыханием, болями в животе, сердцебиением.
Онемение левой руки и инфаркт и другие заболевания сердца
Парастезия (онемение и покалывание конечностей) с сопутствующим жжением в грудине — особенно тревожный сигнал, свидетельствующий об инфаркте миокарда.
Сердечный приступ связан в первую очередь с болью, расположенной за грудиной. Однако боль часто иррадиирует (отдает) в другие области — левую руку, плечо, нижнюю челюсть. Боль сопровождается онемением этих областей. Таким образом, болезненное жжение в сердце и онемение левой руки могут быть симптомами инфаркта. Дополнительные симптомы инфаркта миокарда:
- одышка; ;
- тошнота;
- боли в животе; ; ;
- бледность кожи;
- чувство непреодолимого страха.
При подозрении на инфаркт нужно срочно обратиться в отделение неотложной помощи.
Другие заболевания системы кровообращения, связанные с онемением левой руки: образование атеросклеротических бляшек и системный васкулит. Они ухудшают кровоснабжение в конечности, вызывая ишемию, что приводит к боли и покалыванию.
Другие сердечные проблемы, ответственные за рецидивирующее онемение: острые коронарные синдромы или стенокардия.
Другие причины онемения левой руки
Существует ряд других причин онемения рук. Парастезии могут возникать при сахарном диабете и его осложнениях, системной красной волчанке, неправильном питании, алкогольной болезни. Многие патологии сопровождаются дегенеративными изменениями в суставах, эпилепсией и даже опухолями головного мозга.
Онемение левой руки – когда следует обратиться к врачу?
Заболевания, связанные с онемением левой руки лечат разные специалисты: невролог, хирург, кардиолог, терапевт, психотерапевт. К врачу нужно обратиться, в следующих случаях:
- если онемение левой руки часто повторяется;
- если левая рука занемела резко и сильно;
- при сопутствующем возникновении других симптомов — сенсорные расстройства, мышечная атрофия или мышечная слабость.
Опытный врач определит причину онемения и предложит эффективный способ лечения онемения кисти. В зависимости от причины, это, как правило, терапия, основанная на использовании соответствующих препаратов или хирургического вмешательства.
Источники:
- https://clinica-paramita.ru/info/artroz-plechevogo-sustava/
- https://www.noltrex.ru/stati/nam-ne-strashen-artroz-kistej-ruk-prostaya-profilaktika/
- https://yusupovs.com/articles/rehab/perelom-luchevoy-kosti-so-smeshcheniem/
- https://www.medicina.ru/patsientam/zabolevanija/epikondilit/
- https://unclinic.ru/nemeet-levaja-ruka-vozmozhnye-zabolevanija-diagnostika-lechenie/
