Все возможные причины, почему изменился цвет или запах спермы. Физиологические и патологические причины. В каких случаях нужна помощь врача.
Пищевое отравление: лечение, признаки, профилактика. Симптомы пищевого отравления у взрослых.
Аквариумные рыбы склоны к заражению плавниковой гнилью, это заболевание очень распространенно, имеет ряд причин и целый перечень способов лечения.
Что такое баланопостит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Ахмеров Н. М., уролога со стажем в 28 лет.
Плавниковая гниль у аквариумных рыб: симптомы и методы ее лечения
Бактериальная гниль плавников поражает в большей степени аквариумных рыб, реже — прудовых. Опытные аквариумисты знают не понаслышке об этой болезни и могут легко её распознать, а также знают, как её лечить. Если ранее вы не сталкивались с этой болезнью рыб, рекомендуем прочесть нашу статью.

Описание болезни
Данная болезнь имеет бактериальное происхождение и очень заразна. Главными виновниками ее развития считаются патогенные бактерии Aeromonas punctata и Pseudomonas fluorescens.
Бактерии рода Aeromonas являются анаэробными палочками, то есть для их жизнедеятельности достаточно как небольшого количества, так и полного отсутствия кислорода. Pseudomonas fluorescens — аэробный вид организмов, поэтому для их развития нужен кислород, но некоторые штаммы могут использовать нитраты вместо кислорода. Вне зависимости от рода, обе бактерии селятся как в пресной воде, так и в солоноватой.
Общим признаком заражения являются красные пятна на теле и плавниках рыб. Заболевание без лечения очень быстро прогрессирует и приводит к гибели обитателей аквариума/бассейна. Поэтому важно вовремя заметить первые признаки заражения и предотвратить его распространение.
Молодых рыбок вылечить трудно, смертность среди них от этого заболевания высокая. Взрослые особи чаще выздоравливают, но у них не восстанавливается форма плавников — они остаются укороченными с неровными краями, их лучи с надломами и узлами. Если же язвы перешли на тело, то, скорее всего, особь погибнет.
Какие рыбы болеют чаще?
Плавниковой гнили чаще всего подвержены именно аквариумные рыбы. В зоне особого риска рыбы с длинными и вуалевыми плавниками:
Прудовые рыбы в садковых хозяйствах тоже могут пострадать от рассматриваемых бактерий, но для них эта болезнь менее частое явление. Согласно нашим наблюдениям подвержен этому заболеванию именно молодняк лососевых. Для них источником заражения считаются взрослые больные особи и их трупы.
Причины заболевания
Присутствие в аквариуме или бассейне патогенных бактерий считается нормой, если их количество не превышает норм и условия содержания рыб не нарушены. Иммунитет рыб справляется с бактериями, живущими в водоёме, что не дает возможности для развития у них болезни. Но все меняется, когда количество микроорганизмов начинает расти или же иммунная система рыб ослабевает из-за плохого ухода.
Факторы, влияющие на развитие болезни:
- Нарушение температурного режима. Каждый вид рыб чувствует себя комфортно при определенной температуре воды. Повышенная или пониженная температура среды, в которой живут рыбы, может привести к возникновению шока у водных обитателей и, следовательно, понижению иммунитета.

Симптомы
При возникновении заболевания хотя бы у одной особи, лечить надо всех обитателей, которые делили с ней один водоём. Чтобы не запустить болезнь, регулярно осматривайте своих водных питомцев. Первые признаки — голубовато-белое помутнение краёв плавников, которое ранее не наблюдалось. С прогрессированием болезни кончики плавников отмирают, потом они вовсе укорачиваются или расщепляются на лучи. Аквариумисты описывают это заболевание так: «У рыбки на вид как бы «истлевшие» края плавников и как будто «выеденный» кем-то хвост» или «У рыбки хвостовой плавник как-будто растрепался на ниточки и пообламывался в некоторых местах».
Наличие совокупности следующих симптомов указывает на запущенную стадию болезни:
- красные пятна на основаниях плавников;
- ерошение чешуи и её выпадение;
- возможно пучеглазие, увеличение брюшка;
- плавники разрушаются, на их месте образуются эрозии (высок риск проникновения инфекции в кровь, тогда рыба погибает).
При остром течении заболевания рыба гибнет массово, при хроническом — спасти рыбу можно, если оказано адекватное и своевременное лечение. Заболевание нужно не путать с обычной травмой плавника, микобактериозом или ихтиофонозом. О том, какие ещё существуют болезни рыб и какие их симптомы, можно прочитать тут.
Лечение
На начальном этапе помогает справиться с болезнью регулярная смена воды на 30% от общего объема (каждую неделю), отстоянная и нагретая до максимальных температурных значений, которые считаются оптимальными для нереста именно вашего вида рыб. При замене воды грунт сифонят, аквариумный фильтр моют, избавляются от гнилых растений. Если это не помогло, то используют более радикальные средства, применяют различные вещества и лекарственные препараты.
Антибиотики
В общий аквариум или в отдельные ванночки, куда помещают больную особь, добавляют один на выбор из следующих антибиотиков:
- Бициллин-5 в расчёте 5000 ед/л воды. В ванночке растворяют нужное количество антибиотика, и выпускают туда «пациентов». Процедура длится 30 минут. Лечение проводят в течение 6 дней.
- Тетрациклин (подойдёт и эритромицин) в дозировке 70-150 мг/л. Вносят в общий аквариум 1 раз в неделю на протяжении 2 месяцев.
Антибиотики можно сочетать с антибактериальными средствами, например, стрептоцидом. Его растворяют в небольшой отдельной емкости из расчета 1,5 на 10 л воды, и вливают раствор в общую емкость (т.е. если у вас аквариум на 100 л, то растворяем в баночке 15 г стрептоцида и выливаем в аквариум).
В аквариум нужно вносить антибиотики только в крайнем случае! Наряду с патогенными организмами, они убивают и полезные бактерии, а это ведёт к сбою биологического равновесия в аквариуме, что само по себе не есть хорошо как для рыбок, так и для другой живности. Также обратите внимание на то, что некоторые виды лекарств смертельны для улиток.
Перманганат калия (марганцовка)
Раствор марганцовки используют для лечебных ванн. Концентрации должна составлять 1-1,5 г на куб. м ёмкости. Рыб держат в этом растворе по 10 минут два раза в день — утром и вечером.
Прочие методы
В ветеринарных клиниках можно приобрести специализированные средства для лечения плавниковой гнили: Sera Baktopur, TetraMedica General Tonic, Aquarium Pharmaceuticals T.C. Capsules и т. д. При использовании препаратов строго придерживаются рекомендаций в инструкции.
Во время лечения в общем аквариуме из него убирают декор из пластика и керамики, усиливают аэрацию воздуха и уменьшают количество живой подкормки. К каждой породе требуется индивидуальный подход. Так, скалярий лучше лечить без отсадки в отдельные ванночки, ведь при частых пересадках и без того хрупкое здоровье рыбок может ухудшиться. А петушков рекомендуют лечить в карантине.
Заводчик аквариумных рыбок в своём видео делится, как он лечит своих подопечных от плавниковой гнили:
Профилактика
Чтобы сократить риск возникновения заболевания, особенно если у вас породы рыб с красивыми длинными плавниками, придерживайтесь нескольких правил:
- Еженедельно меняйте 30% воды на новую и при этом чистите дно аквариума. Помните, долив воды — это не то же самое, что её замена!
- Кормите рыбу высококачественным кормом, и не перекармливайте.
- При покупке новых обитателей обязательно помещайте их в карантин на 10 дней.
- Отсаживайте отдельно рыб, если появились сомнения по состоянию их здоровья.
- Не используйте чужой инвентарь и необеззараженный грунт.
- Соблюдайте оптимальные условия по содержанию рыб.
- Добавляйте в воду аквариума профилактические лекарственные средства. Чаще всего с этой целью используют основной фиолетовый К или малахитовый зеленый (продается в ветеринарных аптеках), однако при использовании этих средств следует проявлять осторожность и соблюдать предписанную дозировку, чтобы не навредить рыбкам.
Итак, плавниковая гниль — это опасное и высокозаразное заболевание. Но при своевременно начатом лечении можно не только восстановить рыбам плавники, но и сохранить жизнь большинства питомцев.
Терминальные состояния: этапы большого пути в лучший мир

Смерть, как любой физиологический процесс, имеет свои определенные стадии той или иной степени обратимости.
Жизнь человеческого организма подчинена определенным ритмам, все процессы в ней подчиняются определенным физиологическим законам. По этому неписанному кодексу мы рождаемся, живем и умираем. Смерть, как любой физиологический процесс, имеет свои определенные стадии той или иной степени обратимости. Но существует и определенная «точка возврата», после которой движение становится только односторонним. Терминальными (от лат. terminalis — конечный, последний) называются пограничные состояния между жизнью и смертью, когда постепенно и последовательно нарушаются и утрачиваются функции тех или иных органов и систем. Это один из возможных исходов различных заболеваний, травм, ранений и других патологических состояний. В нашей стране принята трехстепенная классификация терминальных состояний, предложенная академиком В.А.Неговским: предагония, агония и клиническая смерть. Именно в такой последовательности идет затухание жизни. С развитием реаниматологии, науки об оживлении организма, к терминальным стали относить состояние человека после успешно проведенного комплекса реанимационных мероприятий.
Предагония
Необязательный период неопределенной длительности. При остром состоянии — например, внезапной остановке сердца — вообще может отсутствовать. Характеризуется общей заторможенностью, спутанностью сознания или комой, систолическим артериальным давлением ниже критического уровня — 80-60 мм рт.ст., отсутствием пульса на периферических артериях (однако его еще возможно обнаружить на сонной или бедренной артерии). Дыхательные нарушения — прежде всего выраженная одышка, синюшность (цианоз) и бледность кожных покровов. Продолжительность этой стадии зависит от резервных возможностей организма. В самом начале предагонии возможно кратковременное возбуждение — организм рефлекторно пытается бороться за жизнь, однако на фоне неустраненной причины (болезни, травмы, ранения) эти попытки только ускоряют процесс умирания. Переход между предагонией и агонией всегда происходит через так называемую терминальную паузу. Это состояние может продолжаться до 4 минут. Наиболее характерные признаки — внезапная остановка дыхания после его учащения, расширение зрачков и отсутствие их реакции на свет, резкое угнетение сердечной деятельности (череда непрерывных импульсов на ЭКГ сменяется единичными всплесками активности). Единственное исключение — умирание в состоянии глубокого наркоза, в этом случае терминальная пауза отсутствует.
Агония
Агония начинается с вздоха или серии коротких вздохов, затем частота и амплитуда дыхательных движений нарастают — по мере отключения мозговых контролирующих центров их фукнции переходят к дублирующим, менее совершенным структурам мозга. Организм делает последнее усилие, мобилизирует все имеющиеся резервы, стараясь зацепиться за жизнь. Именно поэтому перед самой смертью восстанавливаются правильный сердечный ритм, восстанавливается кровоток и человек может даже придти в сознание, что неоднократно описывалось в художественной литературе и использовалось в кинематографе. Однако все эти попытки не имеют никакого энергетического подкрепления, организм сжигает остатки АТФ — универсального переносчика энергии и подчистую уничтожает клеточные запасы. Вес сжигаемых во время агонии веществ столь велик, что разницу удается уловить при взвешивании. Именно этими процессами и объясняется исчезновение тех самых нескольких десятков грамм, которые считаются «отлетающей» душой. Агония обычно кратковременна, заканчивается она прекращением сердечной, дыхательной и мозговой деятельности. Наступает клиническая смерть.
Клиническая смерть
Сколько книг написано о «жизни после смерти», о тех, кто побывал «там» и затем вернулся, чтобы поделиться своими впечатлениями или донести до людей обретенное им «высшее» знание. Споры вокруг этого не утихают и не утихнут, потому что доказать или опровергнуть это со стопроцентной уверенностью невозможно. Интерес к предпоследней стадии умирания человека вполне понятен. Тот, чье сердце еще пару минут назад не билось, в чьи легкие не поступал воздух, тот, кто фактически был уже мертвым, после вмешательства врачей возвращается к жизни. Воскрешение во все века считалось чудом. Тем не менее, как и любое чудо, оно имеет вполне материальную основу. Итак, клиническая смерть констатируется по трем признакам: полная остановка кровообращения, дыхания и прекращение активности головного мозга. Но все это пока что обратимо, в организме еще идут бескислородные обменные процессы. С этого момента счет идет на минуты и даже секунды. Чем быстрее будет проведен комплекс реанимационных мероприятий, тем больше шанс, что удастся вернуть к жизни не только человека, но и личность. Дело в том, что нейроны головного мозга, как наиболее высокоспециализированные клетки нашего организма, чрезвычайно чувствительны к недостатку кислорода — гипоксии. И они очень быстро погибают в таких условиях. Гибель клеток означает утерю определенных функций коры головного мозга, отвечающей за высшую нервную деятельность. Время жизни нейронов обычно колеблется от 2 до 5 минут, при низкой температуре окружающей среды может продлеваться даже до 12-15 минут (классический случай — утопление зимой). В определенный момент количество погибших клеток мозга становится критическим, и тогда возвращение полноценной личности становится невозможным, происходит так называемая «социальная смерть». Целесообразность реанимации таких пациентов является предметом ожесточенного спора не только медиков, но и общественных, и религиозных деятелей.
Что могут врачи
Вовремя начатый комплекс реанимационных мероприятий может восстановить сердечную и дыхательную деятельность, а затем возможно постепенное восстановление утраченных функций других органов и систем. Безусловно, успешность реанимации зависит от причины, приведшей к клинической смерти. В некоторых случаях, таких как массивная кровопотеря, эффективность реанимационных мероприятий близка к нулю. Если попытки врачей оказались тщетными или помощь не оказывалась, вслед за клинической смертью наступает истинная, или биологическая смерть. И этот процесс уже необратим.
Болезни цихлид: внешние признаки и лечение

Семейство цихловых или цихлиды состоит из более 2 тыс. видов, получивших распространение по всему земному шару. Благодаря многообразию форм и раскраски, а в основном – умственным способностям, эти представители отряда окунеобразных заслужили признание любителей аквариумных пород.
К сожалению, цихлиды, как и любые обитатели аквариума, подвержены различным заболеваниям. Это испытание не только для больных, но и для хозяев. Ужасно видеть, как любимцы мучаются и чахнут на глазах. Приходится срочно читать литературу, консультироваться у специалистов, искать необходимые лекарства.
Лучшее лечение – это профилактика.
Чтобы ваши питомцы оставались здоровыми, прежде всего, следует позаботиться о среде обитания и правильном уходе. Но случается и такое, что, несмотря на идеальные условия содержания и правильное питание, они все-таки умудряются болеть. Главное в этой ситуации правильно поставить диагноз, и своевременно принять меры.
Болезни цихлид внешние признаки и лечение
Болезни цихловых бывают заразные и незаразные. Заболевания, передающиеся от одной особи к другой, могут быть вызваны бактериями, вирусами, или паразитами животного происхождения (одноклеточными и многоклеточными). Незаразные болезни, как правило, появляются при ухудшении условий обитания и неправильном кормлении.
Ихтиофтириоз у цихлид: фото, симптомы, причина, лечение

Ихтиофтириоз наиболее распространенное заболевание обитателей аквариумов. Если цихлиды трутся о грунт и различные предметы, а на коже появляются маленькие бугорки белого цвета, напоминающие манную крупу, надо как можно скорее приступить к лечению всей стаи.
Возбудителем болезни является паразит Protozoa, который созревает в каждом бугорке – цисте, затем покидает тело. Паразит живет автономно от 7 до 10 дней. Все существующие лекарства уничтожают паразитов не на рыбке, а вышедших в открытое пространство.
Лечить ихтиофтириоз на ранних стадиях достаточно легко. Первое, что можно предпринять – повысить температуру до +30-32° С добавив около 2 г соли на литр жидкости. Это убивает находящихся там паразитов. При этом необходимо постоянно менять и насыщать воду кислородом.
Наиболее распространенным средством является Малахитовая зелень. Выпускаются разные формы, поэтому перед применением надо изучить инструкцию. Для гарантии уничтожения всех паразитов лечебный курс не должен быть менее 7-10 дней. Малахитовая зелень не вызывает побочного действия, поэтому может применяться многократно.
Самыми эффективными считаются препараты Super Ick Cure, Faunomor и Costapur. Они безвредны для растительности и биофильтров. Применять их следует в строгом соответствии с инструкцией. Перед началом процедур рекомендуют заменить ¼ воды в емкости, в процессе – активно проводить аэрацию.
В качестве профилактики ихтиофтириоза рекомендуют помещать в карантин новых жителей, чистить приобретенный у продавцов живой корм.
Плавниковая гниль у цихлид: фото, симптомы, причина, лечение

Довольно часто загрязненная среда становится причиной гнили плавников. Также заболевание провоцируют стрессы и агрессивное поведение других обитателей аквариума. Возбудитель передается от одной особи к другой при контакте. Наиболее подвержены этому молодые цихлиды. Они же чаще всего погибают. Гниль, как правило, является последствием системной болезни, вызванной вредными бактериями, находящимися в воде, живом корме, растениях. Новые жильцы, не прошедшие карантин также могут их занести.
Симптомы могут перекликаться с характерными признаками других заболеваний (вздутие брюшины, язвочки). Отличительными особенностями именно этой болезни могут быть:
- изменение цвета плавников на мутно-голубой по краю с постепенным расширением;
- появление на них красных пятен, язвочек и полосок;
- разложение хвостового и грудных плавников, начинающееся от края и переходящее к основанию;
- у некоторых особей мутнеют глаза.
При выявлении заболевания на ранней стадии вылечить питомцев не составляет особого труда. Все что нужно – это заменить треть жидкости и нагреть ее до 26° С. Когда в аквариуме живут обитатели, которым такая температура противопоказана, следует выполнять процедуру в отдельной емкости. Нужно растворить в 5 литрах воды 2-3 чайные ложки поваренной соли и поместить туда заболевших.
Если после этих процедур состояние не улучшилось, требуется применение лекарственных средств.
Инфекцию способен побороть левомицетин (взрослый). Нужно растереть в порошок 1 таблетку и растворить в 20 л жидкости. Каждые третьи сутки нужно менять 1/3 воды в емкости, после чего растворять новую дозу лекарства.
В общем резервуаре можно лечить стрептоцидом (1,5 г лекарства на 10 л). Сначала нужно растворить в небольшой таре, затем вылить в аквариум.
Бицилин-5 также хорош для избавления от гнили. Смешивают 250000 ед. средства с 10 л воды в небольшом тазике и запускают туда больных на 30 мин. Продолжительность лечения – 6 дней.
Применяют Бисептол-480. Таблетки растирают в порошок и перед каждым сеансом готовят раствор (1/8 таблетки – на 5 л). Заболевших лечат 7 дней. Воду постоянно насыщают кислородом.
Чтобы обезопасить своих питомцев от этой болезни, нужно чаще производить замену воды и внимательней относиться к подбору аквариумных соседей.
Гексамитоз у цихлид: фото, симптомы, причина, лечение

Гексамитоз (октомитоз, спиронуклеоз или дырочная болезнь) – это несколько заболеваний с идентичными симптомами. Их возбудителями являются различные кишечные паразиты.
Первый признак – потеря аппетита. На первой стадии цихлиды хватают еду, но сразу выплевывают. В дальнейшем это приводит к полному отказу от корма. Прозрачные нитевидные выделения или выделения с остатками пищи являются вторым симптомом заболевания. Пораженные рыбки темнее остальных и держатся уединенно. У больных надувается живот, высыхает спинка. Иногда возникают глубокие язвы на кожном покрове.
В зависимости от обстоятельств используют разные методы и лечебные средства:
- Вздутие животика и уменьшение аппетита – однократно обработать аквариумную среду препаратом НехаЕх и давать рыбам лечебный корм, который можно приготовить самостоятельно. Для этого надо ½ таблетки НехаЕх смешать с 1 ст. ложкой ошпаренной и промытой в сачке манной крупы;
- Вздутие животика, полное отсутствие аппетита – понаблюдать. Если через 2 дня заболевшая начнет есть, попробовать дать корм с лекарством, либо – принудительный курс метронидазола или Sera bactopur direct. Продолжить давать лечебный корм после восстановления аппетита;
- Прозрачные нитевидные фекалии и отсутствие аппетита. Необходим курс метронидазола или Sera bactopur direct, при улучшении – лечебный корм;
- Язвочки на голове и др. признаки – комплекс препаратов (метронидазол, Sera bactopur direct) + лечебный корм.
При заболевании одной особи не следует одновременно лечить всех. Надо отсадить рыбку в другую емкость, а остальных прокормить лечебным кормом. Аквариум обработать разовой дозой НехаЕх.
Пучеглазие (Экзофтальм) у цихлид: симптомы, причина, лечение

При плохом уходе и ухудшении химического состава жидкости у рыб может развиться пучеглазие или экзофтальм. Внутри глазного яблока, либо позади него накапливается жидкость, из-за чего глаз увеличивается в размерах и выпирает над головой. Как правило, болезнь поражает один глаз. Она считается незаразной и исчезает так же внезапно как возникла. Часто экзофтальм бывает следствием инфекции или грибкового заражения в загрязненной среде.
Прежде чем начать лечить подводных обитателей, надо проверить качество водной среды. Если дело в этом, немедленно приступить к ее очистке, ежедневно менять воду. Для того чтобы поднять иммунитет рыб, следует давать насыщенный витаминами и минералами корм. Это ускорит процесс выздоровления.
В случае сильного поражения глаза применяют сульфат магния. Заболевшую цихлиду перемещают в емкость объемом до 20 литров. В воде разводят 2 чайные ложки лекарства. Через несколько дней пленка исчезает, а глаз возвращается в нормальное состояние.
Кишечные паразиты у цихлид: симптомы, причина, лечение

Единственная болезнь, которая может серьезно уменьшить стаю – это криптобиоз, вызванный паразитом Cryptobia. Характерными признаками инфекции у малавийских цихлид будет:
- потемнение кожи;
- пучеглазие;
- отсутствие аппетита;
- отсутствие подвижности;
- слепота.
У танганьикских наблюдается только отказ от корма и надутое брюшко. Мальки озерных цихлид в течение 1-2 недель вымирают практически полностью.
Справиться с кишечной заразой поможет обычный орнидазол или секнидазол, продающиеся в аптеке. Лекарство однократно бросают в общий аквариум (1 таблетка на 150 л). В запущенном случае повторяют через 12 часов. Перед процедурой рыбу нельзя кормить.
Чтобы дать болезни достойный отпор, бросают до 5 таблеток на 100 л в отдельный резервуар. Действие препарата длится 4 часа. За это время голодная рыба проглотит пищу вместе с растворенным препаратом, и он попадет в кишечник. Если живот цихлиды надулся, и она не берет корм, лекарство вводят в кишечник шприцом. При этом используют канадский препарат Трикасайд. Его же добавляют в замороженный корм (3 капсулы на 1 кг) в качестве профилактики кишечных инфекций.
Водянка у цихлид: фото, симптомы, причина, лечение

Избыточное накопление в организме жидкости, проявляющееся в раздутии тела, называется водянкой или асцитом. Помимо этого, экскременты становятся похожими на белые ниточки, у рыбки пропадает аппетит.
Чаще, это случается с цихлидами, живущими в плохих условиях. Водянка проявляется как признак бактериального заболевания (микобактериоз, нокардиоз) или вируса. Точную причину установить сложно. Поэтому больную особь лучше изолировать и создать ей идеальную среду. При бактериальной этиологии применяют антибиотики. Но вылечить не всегда удается.
Туберкулез у цихлид: симптомы, причина, лечение

При этом заболевании, вызванном бактериями, во внутренних органах рыб возникают мелкие узелки. Разрушаясь, они образуют язвы. Параллельно может наблюдаться гниль плавников. Подозрением на туберкулез могут стать:
- общая апатия;
- потускнение окраски;
- снижение аппетита;
- худоба;
- язвочки на кожном покрове.
Рыбы заражаются, поедая останки умерших сородичей. Туберкулез у рыб неизлечим. Поэтому следует сразу же удалить всех мертвых и подозрительных рыбок, не дожидаясь момента, когда остальные начнут их есть.
Вздутие живота (Болезнь Малави) у цихлид: симптомы, причина, лечение

Вздутие Малави распространено среди африканских цихлид типа Майнгано. Болезнь протекает в 2 этапа:
Потеря интереса к еде. В этот период болезнь легко вылечить. Но заметить нездоровую рыбку в большой стае достаточно сложно, и драгоценное время уходит.
Животик рыбы сильно надувается, тело покрывается красными пятнами, язвочками. Появляются белые выделения, заторможенность, частое дыхание. Возникают как отдельные признаки, так и совокупность. Последняя стадия болезни заканчивается смертью.
Точные причины вздутия Малави до сих пор не установлены. С определенной долей вероятности можно сказать, что виноваты простейшие, паразитирующие в кишечнике рыб.
Лечение Метронидазолом в общем пространстве дает результат только на первом этапе. Требуется смешать 1 таблетку с 200 литрами жидкости. Предварительно ее следует измельчить и растворить в теплой воде. Заливать раствор нужно ежедневно в течение недели. Перед каждой дозой лекарства надо заменять половину объема аквариума.
Профилактика этой болезни является наилучшим способом борьбы с ней. Достаточно поддерживать оптимальные показатели рН (кислотность воды) и dH (жесткость воды), рекомендуемые определенным видам рыб, и сбалансированный рацион питания.
Неоновая болезнь у цихлид: фото, симптомы, причина, лечение

Чаще всех патологией страдают представители харациновых, в том числе, обыкновенный неон, за что неоновая болезнь и получила свое название. Кроме того, болеют карповые и карпозубые. Вызывают ее простейшие паразиты Pleistophora, которые очень быстро размножаются. Способствуют этому неудовлетворительные условия обитания.
Характерный признак неоновой болезни – изменение окраски. Появляется белое пятно, быстро распространяющееся к середине тела. У рыбы нарушается координация, она застывает в наклоненном положении вверх хвостом. После этого наступает смерть.
К настоящему моменту не придумано действенных методов излечения. Если присутствие плейстофоры подтвердилось, следует уничтожить всех аквариумных обитателей, восприимчивых к заболеванию. Произвести дезинфекцию резервуара, включая все его содержимое.
Оодиниоз у цихлид: симптомы, причина, лечение

Одной из наиболее распространенных патологий, вызываемой простейшими паразитами Oodinium pillularis, является оодиниоз. Он одинаково опасен для всех видов и возрастов пресноводных аквариумных рыбок, в том числе и семейства цихловых.
Кожа заболевших рыб тускнеет, покрывается мелкой золотистой сыпью. Происходит отмирание клеток. Внешний покров отслаивается. Плавники слипаются и отламываются, оставляя обломанные лучики. Изо рта выделяется слизь, но аппетит не пропадает. Рыба передвигается зигзагами, пытается чесаться о различные предметы.
Возбудители заносятся в аквариум с новыми жильцами, растительностью и водой из зараженной емкости. Они паразитируют на поверхности кожи и плавниках. Чаще других страдают кардиналы, барбусы и нанностомусы.
Для того чтобы вылечить рыб, требуется переместить их в карантин с температурой около +25° С и обработать Малахитовой зеленью с добавлением сульфата меди или Бициллина-5. Для проведения дезинфекции в общем пространстве на две недели увеличивают яркость освещения, а температуру доводят до 24-26° С. После этого карантинных рыб возвращают на прежнее место жительства.
Кишечные и жаберные глисты у цихлид: симптомы, причина, лечение
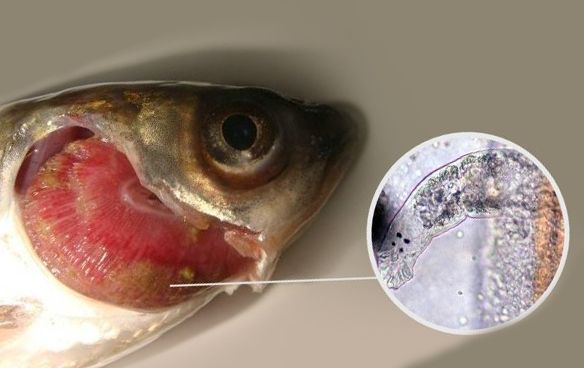
Чаще всего в кишечнике и жабрах у аквариумных рыбок, не считая микробов, поселяются представители семейства эндопаразитов – глисты. Они вызывают потерю аппетита, приводящую к общему истощению. Жаберные черви заставляют рыб чаще дышать, это легко определяется по открытым жаберным крышкам. Больные всплывают на поверхность, чтобы схватить ртом как можно больше воздуха.
Для борьбы с каждым видом червей требуются свои особые меры. Наиболее сильное действие на глистов оказывают лекарства, подмешиваемые в пищу. Жаберного сосальщика уничтожают фосфорорганическими препаратами и формалином. Ими же лечат заражение ракообразными паразитами.
Карпоеды (карповые вши) у цихлид: симптомы, причина, лечение

Карповых можно заметить невооруженным глазом. Взрослые особи (карповые вши) имеют круглую форму около 4 мм в диаметре. Присасываясь к телу, они пьют кровь жертвы, оставляя ранки, в которые потом попадают различные микробы. Зараженные рыбы не находят себе места, пытаясь потереться о грунт, растения и элементы оформления подводного жилища.
Избавиться от паразитов можно при помощи 10% раствора обычной марганцовки, поместив в него больную рыбку на 15-30 мин. Пересадив обитателей во временное жилище, в общем резервуаре 3 недели поддерживают температуру +30° С. После проведенной дезинфекции рыбок можно возвращать.
Карпоеды попадают в аквариум вместе с кормовым планктоном, либо с новыми жильцами, не прошедшими карантин. Поэтому, собираясь приобрести питомцев, следует тщательно осмотреть не только их, но и соседей на предмет следов от укусов. Украшения для интерьера необходимо обрабатывать антисептиком, а от живого корма из природных водоемов лучше отказаться.
Лернеоз у цихлид: симптомы, причина, лечение

Это опасное заболевание вызывают веслоногие рачки лерны, похожие на червей. Внутри и на поверхности тела паразитируют исключительно самки. Они истощают жертву, присасываясь к мышцам и питаясь ее кровью. Заметить рачка можно по выступающим на коже вздутиям размером в 1 см.
Избавляются от паразита с помощью фосфорорганических инсектицидов или обычного пинцета. Оставшуюся после укуса ранку дезинфицируют.
Микозы у цихлид: симптомы, причина, лечение

Паразитические грибки из группы «водных плесеней» создают на теле рыбы или на икринках пушистый налет, заполоняющий все и убивающий жертву. Заражению способствуют неудовлетворительные условия жизни подводных обитателей, травмы. Грибковая инфекция проникает в ранки.
В зоомагазинах встречаются антигрибковые препараты, эффективные в тех случаях, когда микоз не слишком распространился. Они же защищают от плесени икринки. Перед применением необходимо внимательно ознакомиться с инструкцией.
Колумнариоз (Флексибактериоз) у цихлид: симптомы, причина, лечение

Чрезвычайно заразная бактериальная инфекция – Колумнариоз, нередко бывает спутницей плавниковой гнили. Она поражает, как правило, ротовую полость, но может проявиться и на других частях тела в виде пятен белого цвета, быстро становящихся «мхом».
Флексибактериоз развивается в неблагополучной среде, застоявшейся воде. Чаще всего страдают переселенцы из других водоемов, пережившие резкое изменение условий содержания.
Для борьбы с инфекцией применяют антибиотики. Они быстро действуют на ранней стадии заболевания. Чем глубже инфекция проникает в тело, тем меньше эффект от лекарства. При промышленном разведении применяют феноксиэтанол.
Профилактика от болезней в аквариуме
Самое лучшее средство от эпидемии в аквариумном мире – это профилактические мероприятия. Вот несколько нехитрых советов, выполнение которых поможет избежать многих неприятностей:
- Еженедельная замена 30% объема жидкости отстоянной водой;
- Очистка грунта 1 раз в неделю;
- Уборка сгнивших аквариумных растений;
- Правильный подбор рациона и режима питания; и правильное хранение;
- Поддержание оптимальной температуры и освещения;
- Обязательный двухнедельный карантин новых жильцов;
- Транспортировка питомцев в мягкой таре;
- Соблюдение предписаний и инструкций при лечении аквариумных жителей;
- Не устанавливать в домашнем водоеме украшения, выделяющие ядовитые вещества или предметы, о которые могут пораниться рыбки;
- Аквариумные принадлежности не следует использовать в других емкостях. Всякий раз дезинфицировать их после манипуляций с заболевшими питомцами.
Лечение болезней аквариумных рыбок цихлид:
Баланопостит — симптомы и лечение
Что такое баланопостит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Ахмерова Надира Минисалимовича, уролога со стажем в 28 лет.
Над статьей доктора Ахмерова Надира Минисалимовича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Баланопостит — это воспаление крайней плоти и головки полового члена, чаще всего инфекционного характера. Проявляется покраснением, отёком, зудом и жжением поражённой области.
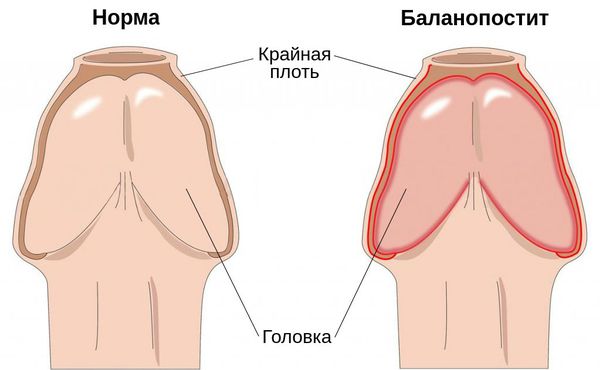
Заболевание является распространённым и встречается в любой возрастной группе. На его долю приходится 47 % случаев среди всех поражений кожи полового члена и 11 % случаев среди всех обращений в кабинеты уролога и венеролога [1] .
Причина болезни — инфекционные агенты, проникшие в кожу головки и крайней плоти. Причём инфекция может быть как банальной (стафилококки, стрептококки и др.), так и связанной с заболеваниями, передающимися половым путём.
Часто баланопостит возникает как осложнение основного заболевания (например уретрита или простатита ). Также он может являться индикатором наличия серьёзной эндокринной патологии (сахарного диабета) или приобретённого иммунодефицита, в том числе заболеваний, ассоциированных с ВИЧ-инфекцией ( наркомании и вирусного гепатита и др.).
Лёгкому проникновению инфекции и быстрому развитию воспаления способствуют определённые анатомические и физиологические особенности поражаемой области:
- относительно тонкий эпидермис (наружный слой кожи);
- выраженное кровоснабжение;
- рыхлость подлежащего соединительнотканного слоя;
- наличие препуциального мешка, который содержит выделения смегмальных (сальных) желёз, необходимых для сохранения эластичности головки полового члена.
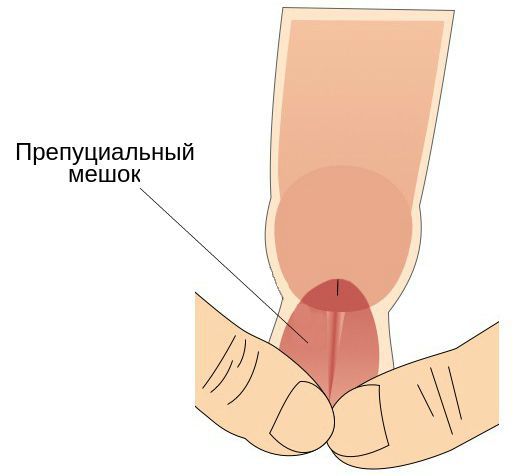
Также имеет значение недостаточная или избыточная гигиена половых органов, частые незащищённые половые контакты, наличие сопутствующих заболеваний (например атеросклероза или дерматитов) и работа в тяжёлых условиях (связанная с высокой температурой и загрязнениями) [2] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы баланопостита
Проявления баланопостита в целом не отличаются от воспалительных симптомов других локализаций. Чаще всего заболевание характеризуется триадой признаков воспаления : отёком, болью и покраснением. Однако вместо болевого синдрома при баланопостите обычно появляется зуд и жжение в поражённой области. На месте воспалительных очагов очень часто образуются эрозии (поверхностные раны), покрытые выделениями и налётом белого или жёлто-зелёного цвета [3] .
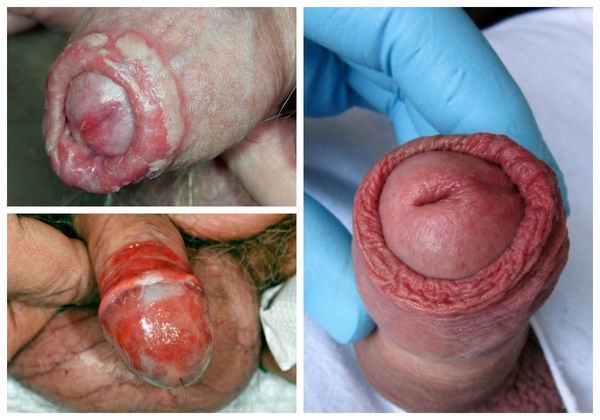
Один из важных диагностических признаков болезни — усиление симптомов во время и после полового акта . За счёт механического раздражения воспалённой кожи возникает покраснение, налёт или зуд. Также симптомы баланопостита могут усиливаться во время и после мочеиспускания.
Серьёзным симптомом выраженной воспалительной реакции является затруднённое и болезненное обнажение головки. Оно связано не только с самим воспалением, но и с осложнениями в виде воспалительных спаек и фимоза (сужения крайней плоти). Чаще всего спайки возникают у детей. Они образуются через несколько дней после начала заболевания и прогрессируют в случае позднего обращения к врачу.
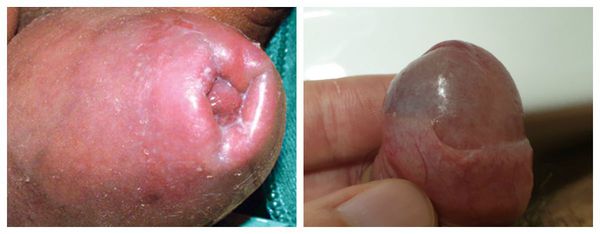
Патогенез баланопостита
Головка, внутренний листок крайней плоти и образуемый ими препуциальный мешок являются единым анатомическим образованием. В состоянии покоя у необрезанных мужчин головка находится внутри препуциального мешка, который защищает её от внешних травматических и температурных факторов [4] . Во внутреннем листке крайней плоти содержится большое количество сальных желёз. Секрет, который они вырабатывают, увлажняет и смазывает головку для её беспрепятственного обнажения при потребности. Во время эрекции за счёт увеличения полового члена и расправления крайней плоти головка обнажается, а препуциальный мешок исчезает.
Такие о собенности строения полового члена у необрезанных мужчин способствует развитию баланопостита [5] . Также к предрасполагающим факторам относятся суженное отверстие препуциального мешка и избыточная (удлинённая) крайняя плоть, которая даже при максимальной эрекции покрывает головку полностью или частично. Несмотря на отсутствие перечисленных факторов, у обрезанных мужчин также возникает баланопостит , хотя реже, чем у необрезанных.
Другим фактором, способствующим развитию болезни, является плохая гигиена. При этом в полости препуциального мешка скапливается так называемая смегма. Она является смесью выделений сальных желёз, лейкоцитов и слущенного эпителия. В норме смегма постоянно обновляется за счёт гигиены или регулярной половой жизни. При нарушении процессов обновления она скапливается и становится прекрасной средой для размножения микроорганизмов и развития воспаления окружающих тканей.
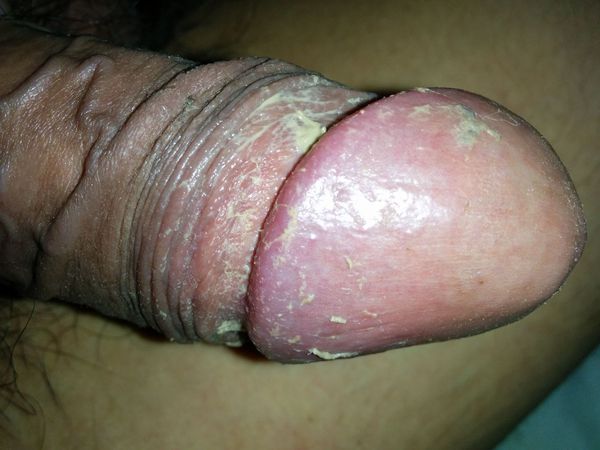
Процесс в оспаления в итоге приводит к нарушению функции полового члена. В начале болезни возникает покраснение, которое сопровождается зудом или жжением, в некоторых случаях — появлением налёта. Затем присоединяется отёк, возникает боль. В итоге заболевание приводит к невозможности вести половую жизнь, а при самом неблагоприятном развитии — к острой задержке мочеиспускания.
Классификация и стадии развития баланопостита
Классификаций баланопостита довольно много, так как исследованием этого заболевания занимаются врачи нескольких специальностей: урологи, андрологи, дерматовенерологи, хирурги и педиатры. Наиболее полно этиологическую и клиническую картину болезни отображает классификация, представленная Британской ассоциацией сексуального здоровья и ВИЧ (BASHH). Она рекомендована для практического применения в странах Европы [6] .
Согласно классификации BASHH, выделяют два типа баланопостита: инфекционный и неинфекционный . Инфекционный баланопостит, в зависимости от причинного фактора, разделяют на восемь подтипов:
- Candida albicans. Грибы этого рода являются частой причиной баланопостита ввиду их широкого распространения у женщин, нерационального применения антибиотиков и увеличения частоты вторичных иммунодефицитов . Обычно Candida albicans передаются половым путём. Но бывают случаи заражения, не связанные с сексуальной активностью: при сахарном диабете или после антибиотикотерапии [10][12] .
- Trichomonas vaginalis . Трихомонады являются простейшими микроорганизмами. Они паразитируют в половых органах как мужчин, так и женщин. Передаются половым путём [13] .
- Streptococcus (A, B). Стрептококки могут бессимптомно присутствовать в половой сфере, но при заболевании их концентрация резко увеличивается [15] .
- Anaerobes (бактероиды, фузобактерии, актиномицеты, клостридии). Обнаружение анаэробов на коже головки полового члена часто ассоциируется с хроническим неспецифическим уретритом и баланопоститом. Причём в основном развитие этих заболеваний связано не с одним видом возбудителей, а сразу с несколькими (т. е. с микст-инфекцией).
- Gardnerella vaginalis . Гарднереллёз довольно часто становится причиной воспалительных реакций половых органов. Распространённость G. vaginalis среди урологических больных в целом составляет 8 %, а при баланопостите, не обусловленном Candida — до 31 % [14] .
- Staphylococcus aureus . Наличие золотистого стафилококка часто не вызывает никаких симптомов, но в некоторых случаях может стать причиной болезни [16] .
- Treponema pallidum . При локализации первичного очага инфекции на головке или крайней плоти бледная трепонема вызывает баланопостит, но уже специфический — ассоциированный с сифилисом .
- Herpes simplex virus . Вирус простого герпеса 1-го и 2-го типа тоже может быть причиной воспаления [18] .
Неинфекционные баланопоститы делятся на два подтипа:
- обусловленные заболеваниями кожи — склеротическим лихеном, баланопоститом Зуна, красным плоским лишаём , контактным аллергическим дерматитом , псориазом и др.;
- обусловленные другими причинами — травмами, раздражением, несоблюдением гигиены и др.
Осложнения баланопостита
К осложнениям баланопостита относятся:
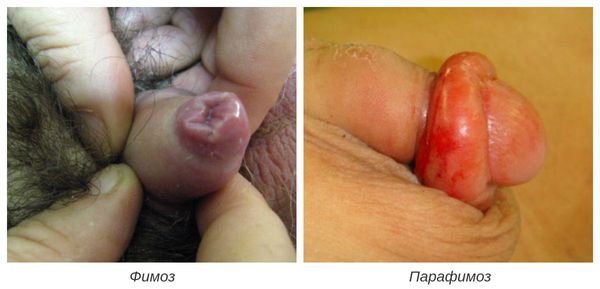
Фимоз — кольцевидное сужение крайней плоти, препятствующее обнажению головки. Его развитие связано с образованием рубцовой ткани и потерей эластичности крайней плоти. Особенно часто он возникает при рецидивирующем или торпидном (вялотекущем, длительном) течении баланопостита, а также при его сочетании с системными заболеваниями (в частности с сахарным диабетом). В редких случаях при выраженном сужении крайней плоти возникает хроническая задержка мочеиспускания, требующая неотложного лечения.
Парафимоз — кольцевидное ущемление головки суженной крайней плотью в процессе её раскрытия. При этом вправить обратно головку не удаётся [7] . Это состояние требует незамедлительного обращения к врачу, так как из-за сдавления сосудов головки может развиться некроз (гангрена) головки полового члена.
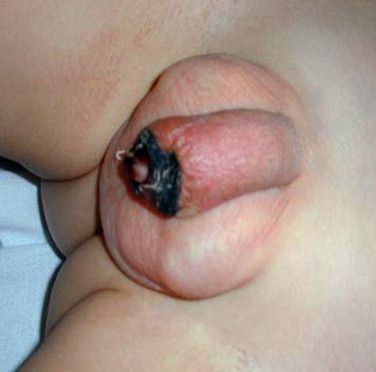
Некроз головки полового члена — р едкое, но грозное осложнение. Чаще всего связано с наличием анаэробной инфекции, в частности фузобактерий [17] . Молниеносное течение этого осложнения, так называемая гангрена Фурнье , может привести к гибели пациента. На начальной стадии гангрена Фурнье проявляется в виде обычного баланопостита. Её особенностью является быстрое распространение воспаления в виде покраснения, отёка и крепитации тканей (их потрескивания при нажатии), а также образование массивного некроза гениталий. Она возникает, как правило, на фоне выраженных иммунодефицитных состояний (в т. ч. хронического алкоголизма , ВИЧ-инфекции ) и сопровождается мощнейшей интоксикацией.
Стриктура уретры — сужение мочеиспускательного канала. Возникает при длительно протекающем баланопостите либо в связи с наличием специфического возбудителя, вызывающего активное деление клеток. Проявляется затруднённым мочеиспусканием и неполным опорожнением мочевого пузыря. Способствует развитию хронической инфекции мочевыводящих путей (циститу, пиелонефриту, гидронефрозу) и даже хронической почечной недостаточности.
Паховый лимфаденит и лимфангиит — воспаление паховых лимфатических узлов и сосудов. Данное осложнение свидетельствует о распространении инфекции за пределы поражённого органа. Как правило, оно требует коррекции проводимых лечебных мероприятий.
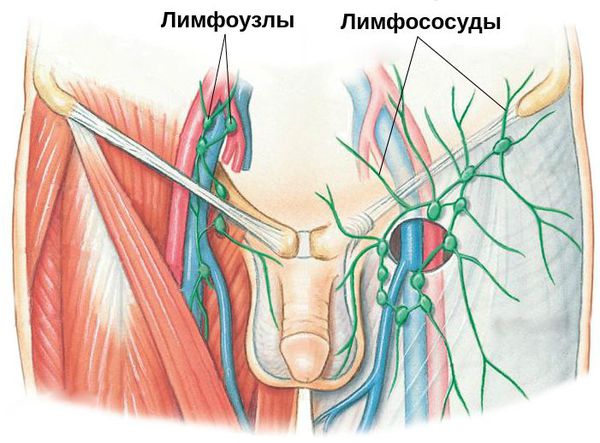
Диагностика баланопостита
Постановка первичного диагноза на основе жалоб, данных анамнеза и визуального осмотра обычно не вызывает затруднений. Самыми частыми симптомами баланопостита являются: покраснение и отёк головки и крайней плоти, зуд и жжение в месте поражения. Иногда отмечается боль, появление налёта или выделений на головке, болезненное мочеиспускание, затруднение или невозможность обнажения или вправления головки полового члена. Также могут присутствовать язвенные дефекты, болезненность и покраснение в проекции паховых лимфоузлов. В редких случаях отмечается ухудшение общего самочувствия, повышение температуры от 37,0-37,9 ℃ и выше с присоединением озноба.
Для выявления причинного фактора и состояний, способствующих развитию или рецидивированию заболевания, требуются дополнительные методы обследования [16] .
- бактериологический анализ отделяемого из головки или крайней плоти на аэробную флору и грибы рода Candida (бакпосев);
- скрининговое исследование методом ПЦР (полимеразной цепной реакции) на инфекции, передаваемые половым путём;
- анализы крови и мочи на глюкозу для исключения или подтверждения сахарного диабета;
- клинический анализ крови;
- серологическая диагностика сифилиса — поиск антител к бледной трепонеме.
Дополнительные :
- консультация дерматолога для исключения дерматитов или аллергических заболеваний, сопровождающихся высыпаниями на головке полового члена;
- консультация эндокринолога при выявлении повышенного уровня глюкозы;
- биопсия кожи головки или крайней плоти в случае подозрения на злокачественный процесс или при торпидном течении заболевания.
Лечение баланопостита
Тактика лечения зависит от стадии развития процесса, наличия осложнений или сопутствующих заболеваний.
При неосложнённом баланопостите, который возник впервые, показана местная терапия в виде нанесения растворов или лечебных мазей на место поражения. Выбор лекарственного средства зависит от вида предполагаемого или подтверждённого возбудителя [9] [11] . Это могут быть антибактериальные, противогрибковые или противовирусные препараты.
В случае рецидива заболевания или выраженной воспалительной реакции, особенно при повышении температуры тела, показано назначение соответствующих лекарств в виде таблеток, капсул или инъекций. При этом необходимо учитывать результаты обследований по определению вида возбудителя. В случае выявления сахарного диабета обязательно назначение препаратов, снижающих уровень глюкозы в крови.
Некоторые осложнения баланопостита требуют операционного лечения. При развитии фимоза показана циркумцизия, или обрезание. При этом вмешательстве удаляется рубцово-изменённая крайняя плоть, после чего накладываются швы. В результате головка становится полностью обнажённой. Эту же операцию рекомендуют при большом количестве рецидивов. Эффективность циркумцизии доказана в ряде исследований [19] [20] [21] [22] .
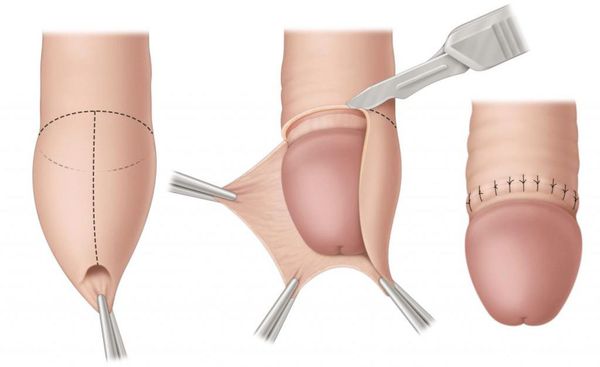
В случае парафимоза проводится операция по рассечению ущемляющего кольца и вправлению головки.
Тактика лечения стриктуры уретры зависит от расположения и размеров стеноза. Для расширения уретры потребуется меатотомия — рассечение наружного отверстия мочеиспускательного канала с наложением швов. При большой протяжённости стриктуры показана пластика уретры.
Однако большинство осложнений и рецидивов заболевания удаётся избежать благодаря своевременному обращению к врачу и проведённому медикаментозному лечению.
Прогноз. Профилактика
Прогноз чаще всего благоприятный. В случае точного выяснения причины заболевания и вовремя начатой терапии наступает полное излечение. Однако при отсутствии лечения или наличии сопутствующей патологии (например сахарного диабета) не исключается появление осложнений, которые потребуют коррекции, в частности оперативного вмешательства. При развитии такого осложнения, как гангрена Фурнье, летальность составляет, по данным разных авторов, от 4 до 54 % [23] .
Профилактика баланопостита, как ни странно, начинается с младенчества. Она заключается в гигиене наружных половых органов. В первые годы жизни ребёнка она проводится родителями, затем прививается детям в виде соблюдения элементарных санитарно-гигиенических правил.
Также нужно уделять внимание вопросам раскрытия головки. Дело в том, что у младенцев кожа крайней плоти недостаточно растяжима, поэтому до 5-6-летнего возраста головка раскрывается не у всех мальчиков [8] . Данный физиологический фимоз не является заболеванием. Однако если в дальнейшем головка по-прежнему не раскрывается — это повод обратиться к врачу.
После начала половой жизни микрофлора половых органов может измениться. Любые новые бактерии, грибки и вирусы, проникающие в организм мужчины во время незащищённых половых актов, способствуют истощению его защитных сил и возникновению инфекции. Поэтому важным средством профилактики баланопостита, равно как и инфекций, передающихся половым путём, является использование презервативов.
Не менее важным средством профилактики баланопостита является соблюдение гигиенических правил у взрослых. Так называемая «болезнь грязных рук» возможна в любом возрасте. Чтобы избежать занесения инфекции, нужно не только мыть руки перед мочеиспусканием (особенно если приходится работать в антисанитарных условиях), но и регулярно принимать душ или ванну, тщательно промывая головку и крайнюю плоть.
Так как баланопостит является первым проявлением некоторых соматических заболеваний, необходимо не реже одного раза в год осуществлять контроль общего холестерина и глюкозы в крови для исключения скрытых микрососудистых нарушений.
Пищевое отравление

Пищевое отравление — это незаразное заболевание, возникающее в результате попадания в организм вместе с пищей условно-патогенных микроорганизмов и токсичных продуктов их жизнедеятельности. Токсины немикробного происхождения, поступающие в организм с едой, также способны доставить неприятности. Что делать в случае пищевого отравления, как восстановиться после сильной рвоты, какой придерживаться диеты — расскажем в этой статье.
Причины

При пищевом отравлении человек не заразен и не представляет опасности для окружающих.
Чаще всего пищевое отравление вызывают бактерии рода Salmonella, Escherihia coli, Streptococcus и Proteus. Основная причина активного размножения опасных микроорганизмов в пищевых продуктах — истекший срок хранения или неправильное приготовление. Наибольший риск в этом отношении представляют яйца, рыбные и мясные блюда, домашняя консервация и кондитерские изделия с белковым кремом.
Токсичные вещества как микробного, так и химического происхождения (контаминанты) могут попасть в организм при употреблении несъедобных растений и грибов. Большую опасность также представляют и съедобные виды грибов, собранных неподалеку от крупных промышленных предприятий или оживленных трасс.
Что сделать в первую очередь
«При первых признаках отравления следует принять активированный уголь, по одной таблетке на 10 кг массы тела. Желательно его растолочь и смешать с вазелиновым маслом. Вазелин не всасывается в желудочно-кишечный тракт, и таким образом уголь хорошо все абсорбирует. Затем нужно принять смектит. В нем содержится глина, которая хорошо обволакивает кишечник. При самостоятельном лечении хорошо принимать глюкозо-электролитную смесь для восстановления солевого баланса. Пару дней следует придерживаться диеты. В первый день посидеть на воде и сухарях, в последующие — исключить любую молочку, яйца и мясо».

эксперт

УЗ «ГССМП г. Минск»
Симптомы
Клинические проявления пищевого отравления начинаются спустя 1-3 часа (иногда уже через 30-40 минут) с момента употребления еды, содержащей токсины или избыточное количество условно-патогенных микроорганизмов. Это время называют инкубационным периодом. В редких случаях он может затягиваться до суток.
- тошнота, рвота;
- боль и спазмы в животе;
- диарея;
- повышение температуры (от 37 до 40°С);
- чувство озноба;
- болезненные ощущения в мышцах и суставах;
- снижение артериального давления;
- слабость;
- бледность и синюшность кожи;
- головокружения;
- обмороки.
Частота эпизодов рвоты и диареи зависит от тяжести отравления. Соответственно, степень обезвоживания и гипокалиемии будет различаться в зависимости от интенсивности этих клинических проявлений. В течение 24-48 часов симптомы интоксикации ослабевают, в результате чего общее состояние больного стабилизируется. Общая продолжительность болезни варьируется от 2 до 6 суток.
При подозрении на отравление грибами не следует дожидаться усугубления симптомов или пытаться решить проблему приемом сорбентов. Отравление грибами может нести угрозу здоровью и жизни, поэтому в этой ситуации следует без колебаний вызывать скорую помощь.

При отравлении грибами нужно немедленно вызвать скорую помощь. Фото: myviewpoint / Depositphotos
Классификация
Базовая классификация пищевых отравлений, принятая в 1981 году, подразделяет пищевые токсикоинфекции на три основные группы:
3. Неустановленной этиологии.
Расширенная версия этой классификации в разных научных работах и учебных пособиях имеет незначительные отличия, но ее суть сводится к следующему:
| Разновидность | Возбудители |
| Токсикоинфекция | Escherichia coli, бактерии рода Proteus, Vibrio parahaemoliticus и Vibrio vulnificus, Bacillus cereus, а также различные подвиды стрептококков и клостридий |
| Токсикозы | Золотистый стафилококк (Staphylococcus aureus), клостридия ботулина (Clostridium botulinum) |
| Бактериальные | |
| Микотоксикозы | Грибы рода Claviceps purpurea, Aspergillus, Fusarium |
| Фикотоксикозы | Динофлагеллаты (морские микроводоросли) |
| Смешанные | Сочетание Bacillus cereus или Proteus vulgaris с золотистым стафилококком |
| Тип продуктов | Токсичные по своей природе | Токсичные при определенных условиях |
| Растительные | Дурман, белена, красавка, наперстянка, бузина, чистотел, любые ядовитые грибы | Проросший картофель, ядра косточек миндаля, персика, абрикоса, вишни, сырая фасоль, а также неправильно приготовленные (недостаточно термически обработанные) съедобные грибы |
| Животного происхождения | Молоки и икра иглобрюха, фугу, севанского хромуля, а также моллюски и экзотические морепродукты | Икра и внутренние органы некоторых видов рыб во время их нереста (щука, налим, линь, скумбрия), а также мед, нектар для которого собран пчелами с цветков ядовитых растений |
| Токсические вещества | Агропромышленные химикаты (пестициды, нитраты), мышьяк, полихлорированные бифенилы, соли тяжелых металлов и т.д. | |
Осложнения
Главное осложнение при пищевых отравлениях — обезвоживание и потеря калия в результате частых эпизодов рвоты и диареи. Это плохо сказывается на работе сердца и нервной системы. Степень выраженности проявлений зависит от того, насколько сильным было отравление и, соответственно, частоты рвоты и диареи. Как правило, больного беспокоит сильная слабость и плохая переносимость даже незначительных физических нагрузок. Возможны головные боли на протяжении нескольких дней, а также бессонница, апатия, ухудшение координации движений.
Интоксикация и потеря электролитов вызывают функциональную неустойчивость дыхательного центра, что может стать еще одной причиной слабости и повышенной утомляемости вследствие гипоксии (нехватки кислорода). В результате интоксикации повышенная нагрузка ложится на печень и почки, которые выполняют очистительную функцию. Поэтому после перенесенного пищевого отравления возможны их функциональные нарушения, которые потребуют дополнительной диагностики и лечения.
Скорую — срочно!
«При неукротимой рвоте и профузном поносе, продолжающемся более часа, (у детей до 10 лет — 30 минут), следует срочно вызывать скорую помощь для предотвращения обезвоживания. В этом состоянии больной не может перорально принимать воду и лекарственные средства.
Также следует обращаться за помощью, если при отравлении температура выше 38,5°С не сбивается, двоится в глазах (признак отравления ботулотоксином), человек теряет сознание, у него рвота кровью, стул с кровью в виде прожилок».

эксперт

УЗ «ГССМП г. Минск»
Диагностика пищевого отравления
Диагностика начинается со сбора жалоб и визуального осмотра больного. При соответствии симптомов и выявлении подозрительных продуктов, которые могли послужить причиной пищевой токсикоинфекции, врач назначает бактериологические исследования:
Цель бактериологического посева — выявить вид возбудителя и определить его чувствительность к антибактериальным препаратам. Если одни и те же микробы обнаруживаются в анализах пациента и остатках пищи, это позволяет с уверенностью диагностировать пищевое отравление.
Отравление грибами
«При отравлении консервированными или маринованными грибами симптомы начинают появляться через 2 часа и более. Опасность представляют следующие симптомы. Повреждение центральной нервной системы: ощущение пелены перед глазами, двоение в глазах, анизокария, птоз одного века. Парез мышц гортани: нарушение глотания, изменения голоса. Запомните, что при отравлении ботулотоксином температура может быть в норме. Обратитесь за медицинской помощью, если вы ели за ужином грибы и у большинства людей начали появляться симптомы интоксикации, даже если через разные промежутки времени».

эксперт

УЗ «ГССМП г. Минск»
Пищевое отравление у ребенка
Дети в большей степени, чем взрослые подвержены пищевым токсикоинфекциям из-за недостаточно высокой кислотности желудочного сока и не до конца сформировавшегося баланса микрофлоры кишечника. Следует также упомянуть сравнительно невысокую фильтрующую способность печени и почек. В результате пищевые отравления у детей случаются не только чаще, чем у взрослых, они и протекают тяжелее.

Пищевое отравление у ребенка протекает тяжелее, чем у взрослого. Фото: dimaberlin / freepik.com
Незрелость ферментативной системы ребенка нередко становится причиной отравления теми же продуктами, которые взрослые употребляют без каких-либо нежелательных последствий. Кроме того, дети дошкольного возраста любят тайком от взрослых пробовать на вкус предметы и субстанции, для этих целей совершенно не подходящие. Добавим сюда привычку есть грязными руками на улице, грызть ноги (а также карандаши, ручки или игрушки), употреблять незрелые фрукты, сорванные с деревьев во дворе, и получим еще одно объяснение высокой распространенности пищевых токсикоинфекций среди детей.
Детям младше 2 лет настоятельно не рекомендуется давать сырую воду и некипяченое молоко, поскольку даже то незначительное количество условно-патогенных бактерий, которое в них содержится, способно вызвать пищевую токсикоинфекцию. К списку запрещенных продуктов у детей этого возраста также следует добавить недостаточно термически обработанные яйца, пирожные с кремом и колбасу.
Говорить о пищевом отравлении у ребенка можно при возникновении следующих симптомов:
- жалобы на боль в животе (у маленьких детей, которые не могут выразить жалобу словами, это выражается в плаксивости и вынужденной позе с поднятыми к животу коленями);
- температура выше 37°С;
- жидкий стул;
- рвота;
- бледность и синюшность кожи;
- общая слабость и недомогание;
- примеси слизи или крови в стуле;
- головная и мышечная боль.
При сильном отравлении у детей слюна становится вязкой, а частота мочеиспускания сильно снижается из-за обезвоживания.
Пищевое отравление и беременность
У женщин в период беременности происходит физиологическое снижение иммунитета. Это защитная реакция организма, позволяющая нормально выносить плод, который при работе в обычном режиме иммунная система может принять за инородное тело. В результате женщина становится более подверженной отравлениям, причем даже теми продуктами, которые у других людей не вызывают неприятных последствий. Даже незначительное количество условно-патогенной микрофлоры, которое содержится в яйцах, колбасе или кипяченом молоке, у беременной женщины может вызвать пищевую токсикоинфекцию.

Отравление или токсикоз?
Основная сложность заключается в схожести клинической картины пищевого отравления с токсикозом. Отличительная особенность токсикоза — приступы тошноты и рвоты преимущественно в утреннее время, при этом повышения температуры и жидкого стула не наблюдается. Кроме того, явления токсикоза нарастают постепенно, в то время как для пищевого отравления характерно быстрое развитие клинической картины.
Поскольку отравление может негативно сказаться на течении беременности и развитии плода (особенно это опасно в первом триместре), даже при незначительном повышении температуры в сочетании с тошнотой и диареей женщина должна обратиться за медицинской помощью.
Первая помощь
Многие пациенты даже в тяжелом состоянии предпочитают не обращаться за медицинской помощью и обходиться своими силами, однако при пищевом отравлении, сопровождающемся значительным повышением температуры, следует вызвать бригаду скорой помощи. Некоторые инфекции (например, ботулизм) способны привести к летальному исходу, поэтому лучше не полагаться на удачу и не пытаться справиться с инфекцией самостоятельно.
Госпитализация может потребоваться при неукротимой рвоте или диарее более 10 раз за сутки, а также в тех случаях, когда отравилась беременная женщина или ребенок младше 3 лет. Дополнительным показанием к госпитализации являются сопутствующие заболевания.
В ожидании прибытия медперсонала нужно оказать пациенту доврачебную помощь. Если несмотря на тошноту рвота не наступает, ее вызывают искусственно, дав больному выпить 1-2 стакана теплой кипяченой (негазированной!) воды, в которую можно добавить несколько кристалликов марганцовки (раствор должен быть бледно-розовым, но не красным).
Для связывания токсинов потребуется активированный уголь (1 таблетка на 10 кг веса). Таблетки не нужно глотать целиком, чтобы не спровоцировать новый приступ рвоты: их следует растолочь и растворить в стакане кипяченой воды.

- класть грелку на живот;
- употреблять молочные или газированные напитки;
- принимать анальгетики;
- использовать противодиарейные препараты;
- принимать слабительные средства;
- искусственно провоцировать рвоту у детей и беременных;
- принимать пищу.
Лечение пищевого отравления
При пищевых токсикоинфекциях промывают желудок, применяют сифонные клизмы, назначают энтеросорбенты и устраняют последствия обезвоживания. При неосложненном течении пищевого отравления этиотропное лечение (применение антибактериальных препаратов) не назначается.
В первую очередь проводится промывание желудка. Помимо активированного угля в качестве сорбентов применяют полифепан, карбонат кальция. При затрудненном стуле показано использование сифонной клизмы.
Потерю жидкости при отсутствии неукротимой рвоты восполняют при помощи растворов оральных регидратационных солей. В тяжелых случаях обезвоживания, когда потеря массы тела превышает 6%, целесообразны внутривенные капельные инъекции полиионных растворов. Дополнительно назначаются средства для восстановления баланса кишечной микрофлоры, витаминные комплексы и препараты калия.
При неукротимой рвоте пациенту показано внутримышечное введение аминазина, который снижает возбудимость рвотного центра. Поскольку это состояние вызывает сильное обезвоживание, необходимо внутривенное капельное введение физиологического раствора хлорида натрия.
При тяжелом отравлении и неукротимой рвоте больному назначают капельницы. Фото: tumsubin / freepik.com
Диета при пищевом отравлении
В период выздоровления пациенту рекомендуются ферментные препараты на основе панкреатина для улучшения переваривания пищи, поскольку слизистые желудка и кишечника все еще воспалены. Если в первые сутки после перенесенной пищевой токсикоинфекции тошнота еще присутствует, а аппетит слабый, лучше обойтись без еды. При этом необходимо много пить очищенной питьевой или минеральной воды (без газа), чай, слабый отвар ромашки или шиповника.
Если тошноты уже нет и аппетит понемногу возвращается, можно в умеренных количествах употреблять следующие продукты:
- галетное печенье;
- отварной рис;
- овощные супы с крупами или макаронами (без капусты — она вызывает брожение в кишечнике);
- гречневая и пшеничная каша (перловка не рекомендуется — она тяжела для пищеварения);
- нежирные сорта мяса, птицы или рыбы в отварном виде или приготовленные на пару;
- кисель.
Даже если самочувствие пациента нормализовалось, в течение нескольких дней после пищевого отравления многое придется исключить из рациона. Список запрещенных продуктов:
- жирное мясо;
- жареные, острые и консервированные блюда;
- бобовые;
- капуста;
- молоко;
- кисломолочные продукты;
- сдоба и кондитерские изделия;
- грибы;
- чеснок, лук, перец и любые острые блюда;
- полуфабрикаты;
- алкоголь.
Профилактика
Для предупреждения пищевых токсикоинфекций следует соблюдать несколько простых правил:
- производить тщательную термическую обработку мясных продуктов и грибов — их употребление в недожаренном виде крайне опасно;
- всегда обращать внимание на срок годности приобретаемых продуктов;
- не хранить готовые мясные продукты в холодильнике больше 3 дней (в первую очередь это касается холодцов и паштетов);
- не употреблять в пищу грибы, собранные вблизи трасс и промышленных предприятий;
- не приобретать грибы у частных лиц;
- не употреблять в пищу консервированные продукты, если крышка вздулась или на ней есть даже незначительные следы ржавчины;
- не употреблять сырую воду из-под крана или из незнакомых источников;
- соблюдать гигиену рук;
- тщательно мыть фрукты и овощи перед употреблением;
- не приобретать продукты питания в местах несанкционированной торговли (особенно рыбу, мясо, молоко и яйца);
- все кондитерские изделия с кремом хранить только в холодильнике.
Заключение
Пищевые токсикоинфекции могут угрожать не только здоровью, но и жизни человека. Если помимо частых эпизодов рвоты и диареи отмечается повышение температуры, ухудшение зрения, ослабленный пульс и общая слабость, не следует пытаться решить проблему самостоятельно — своевременное обращение к врачу значительно улучшает прогноз.
Почему изменился цвет или запах спермы? Все возможные причины
В норме сперма должна иметь белый или светло-серый цвет, мутную и вязкую консистенцию. Эти параметры могут меняться в зависимости от съеденной пищи, состояния здоровья и ряда других факторов. Мужская половая система чувствительна, поэтому может по-разному реагировать на влияние внешних или внутренних факторов. Это могут быть качественные изменения спермы, проявляющиеся в смене цвета, запаха или структуры. Рассмотрим, по каким причинам это может происходить и в каких случаях стоит беспокоиться.
Почему происходят изменения спермы
Причины изменений спермы бывают физиологическими и патологическими. Нередко они связаны с возрастом, питанием, приемом лекарств. Если изменился запах спермы, то причиной может быть употребление спаржи, брокколи, лука или чеснока. Перестав употреблять эти продукты, можно справиться с проблемой. Если запах откровенно неприятный, никак не связан с питанием и наблюдается постоянно – это указывает на инфекционные процессы. Здесь обязательно необходимо обратиться к врачу.
Повышенная вязкость связана:
- с воспалительными процессами;
- обилием белка в пище;
- избыточным весом;
- злоупотреблением алкоголем;
- воспалениями и инфекциями половой системы;
- длительным воздержанием;
- приемом анаболических средств.
Слишком жидкая сперма говорит о частых эякуляциях. Но ненормальным считается, только если эякулят сразу становится жидкой, а не через 10-30 минут после семяизвержения. К разжижению могут приводить все те же причины, что вызывают повышение густоты.

Изменение цвета спермы
Сперма – это семенная жидкость со сперматозоидами, которые, несмотря на количество всего 5%, придают ей здоровую белизну. Через некоторое время после семяизвержения эякулят становится более жидким и полупрозрачным. Это считается нормой. Нормальное количество сперматозоидов делает сперму белой, придает насыщенности. Но, если их становится недостаточно, то эякулят приобретает прозрачность. Нехватка сперматозоидов называется азооспермией, которая выступает одной из форм бесплодия. На нее указывает именно прозрачность эякулята.
Есть и другие причины, которые объясняют, почему изменился цвет спермы. Белый, сероватый или желтоватый оттенок считается нормой. Темный цвет или прозрачность – повод обратиться к врачу, чтобы удостовериться, что дело не в заболевании, а в физиологических процессах. Причинами изменения цвета спермы выступают:
- воспаления половых органов;
- прием антибиотиков, витаминов и других лекарств;
- долгое воздержание от половых контактов;
- травмы мочеиспускательного канала;
- частые и бесконтрольные сексуальные контакты;
- злоупотребление продуктов с естественными или искусственными красителями.
Чем сильнее влияние одного или нескольких перечисленных факторов, тем более выраженным будет изменение цвета.
Желтый цвет спермы
Конкретный оттенок может подсказать причину. Причинами желтого цвета могут быть:
- длительное воздержание (кроме цвета меняется консистенция, которая становится более густой);
- возрастные изменения спермы;
- длительный прием антибиотиков;
- обилие в рационе продуктов с серой (фасоли, капусты, рыбы, чеснока).
Это физиологические факторы, не требующие специального лечения. Все нормализуется, когда действие причин на организм мужчины прекращается. Но, если кроме изменения цвета наблюдается неприятный запах, боли и резь при мочеиспускании, а оттенок становится зеленоватым, это говорит о развитии инфекции. В таком случае обязательна консультация врача.

Зеленый цвет спермы
Одним из самых опасных оттенков спермы считается зеленый цвет. В большинстве случаев он указывает на инфекции, передающиеся половым путем. Среди других симптомов могут отмечаться:
- выделения гноя из мочеиспускательного канала, неприятный запах;
- воспаление крайней плоти (баланопостит);
- изменение структуры спермы на более густую или слишком жидкую;
- повышенная температура тела;
- боль при мочеиспускании;
- отечность, покраснение, набухание и другие изменения половых органов.
Красный или розовый цвет спермы
Красный оттенок спермы может иметь физиологическую или патологическую природу. В первом случае причинами выступают микротравмы капилляров мочеиспускательного канала (из-за чрезмерной сексуальной активности. В такой ситуации идет речь об истинном розовом оттенке, который может быть вызван не только физиологическими причинами. Иногда к нему приводят воспаления простаты, мочеиспускательного канала или семенных пузырьков.
Ложный красный цвет спермы наблюдается при употреблении продуктов или напитков с красителями красного цвета. Если исключить их из рациона, то нормальный цвет восстановится. Еще красная сперма бывает при гемоспермии – наличии в ней эритроцитов (красных кровяных клеток). Это не отдельное заболевание, а симптом других патологий, таких как уретрит и простатит. При хроническом течении оттенок будет коричневым или бурым, а при остром течении или травмах мочеиспускательного канала – ярким и насыщенным.
Чтобы определить причину возникших изменений, необходимо обратиться к урологу. В клинике Dr. AkNer можно получить квалифицированную медицинскую помощь и полностью восстановить здоровье мужской половой системы. Для этого вам необходимо записаться на прием к специалисту, воспользовавшись формой онлайн-связи или контактным номером.
Источники:
- https://ferma.expert/ryba/rybovodstvo/bolezni-rybovodstvo/plavnikovaya-gnil/
- https://medportal.ru/enc/neurology/reading/8/
- https://ribulki.ru/bolezni-rybok/bolezni-cihlid-vneshnie-priznaki-i-lechenie/
- https://probolezny.ru/balanopostit/
- https://medportal.ru/enc/gastroenterology/intestine/pischevoe-otravlenie/
- https://drakner.ru/clinic/articles/pochemu-izmenilsya-tsvet-ili-zapakh-spermy-vse-vozmozhnye-prichiny/
