Токсоплазмоз – паразитарное заболевание, возбудителем которого будет Toxoplasma gondii и относится к группе ТОРСН-инфекций, представляющих угрозу для плода во время внутриутробного развития. Все же чаще заражение происходит при контакте с кошками, прич
Что такое холера? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александров П. А., инфекциониста со стажем в 14 лет.
Бешенство – острое инфекционное заболевание в результате укуса собаки или другого зараженного животного, характеризуется тяжелым поражением нервной системы и заканчивается, как правило, смертельным исходом.
Что такое атопический дерматит, определение, особенности. 5 главных ошибок и их подробное разъяснение и описание. Заключительные слова.
Помощь при укусе собаки
Эта акция — для наших друзей в «Одноклассниках», «ВКонтакте», «Яндекс.Дзене», YouTube и Telegram! Если вы являетесь другом или подписчиком стр.
Для жителей районов Савеловский, Беговой, Аэропорт, Хорошевский
В этом месяце жителям районов Савеловский, Беговой, Аэропорт, Хорошевский» предоставляется скидка 5% на ВСЕ мед.
Бесчастнов Дмитрий Валерьевич
Первая квалификационная категория
Бикбулатов Вадим Рифкатович
Гриценко Евгений Александрович
Первая квалификационная категория
Кириченко Алексей Викторович
Вторая квалификационная категория
Магомедов Курбанмагомед Абдуллаевич
Мы в Telegram и «Одноклассниках»
«Men’s Health», медицинский блог (август 2014г.)
Поведение животных зачастую непредсказуемо, и результатом неосторожного общения с ними могут стать укусы. Чаще всего пострадавшие обращаются к врачу с укусами собак. В большинстве случаев виновниками происшествия становятся чужие собаки, но и домашние питомцы нередко вцепляются зубами в своего хозяина.
По данным статистики, укусы собак составляют более 90% от всех укусов животных. Согласно неофициальным данным, только в Москве от укусов собак ежегодно страдает около 35 тысяч человек. Очень важно помнить о профилактике инфекций и сделать в случае укуса прививки от столбняка и бешенства.
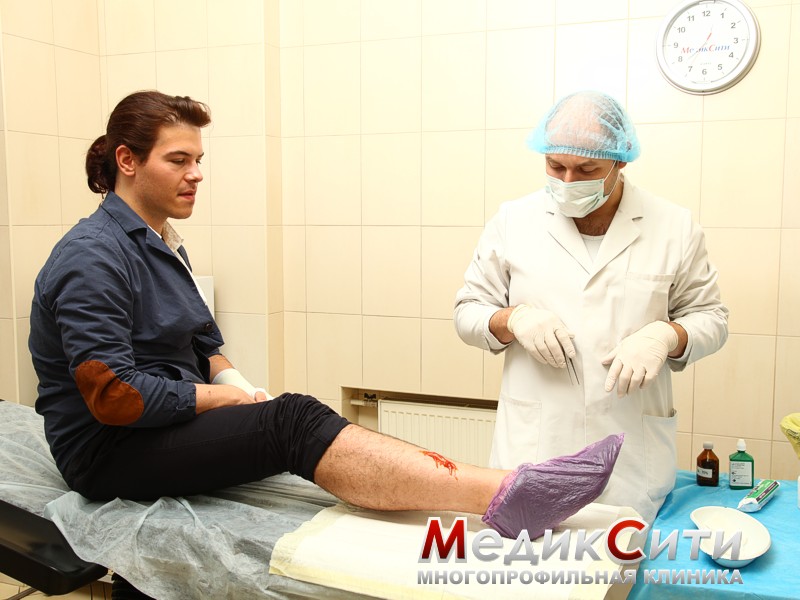
Укус собаки. Оказание первой помощи
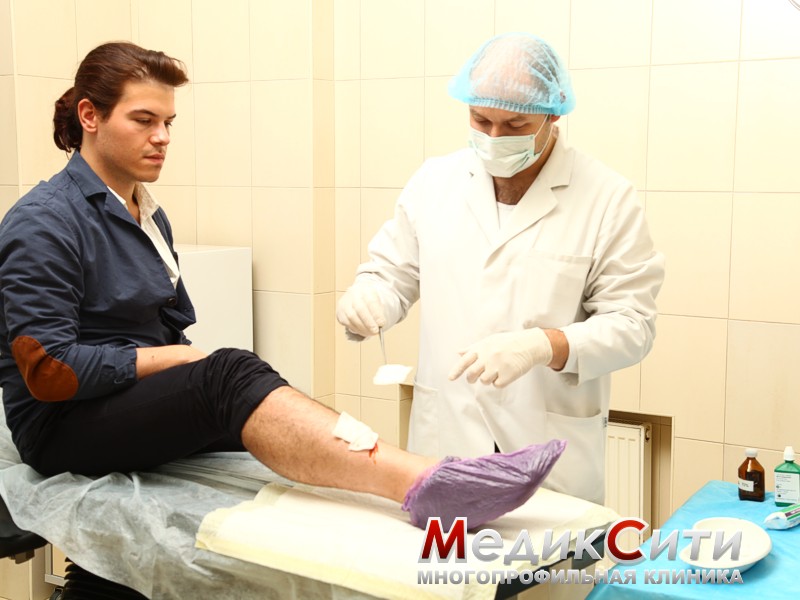
Укус собаки. Оказание первой помощи
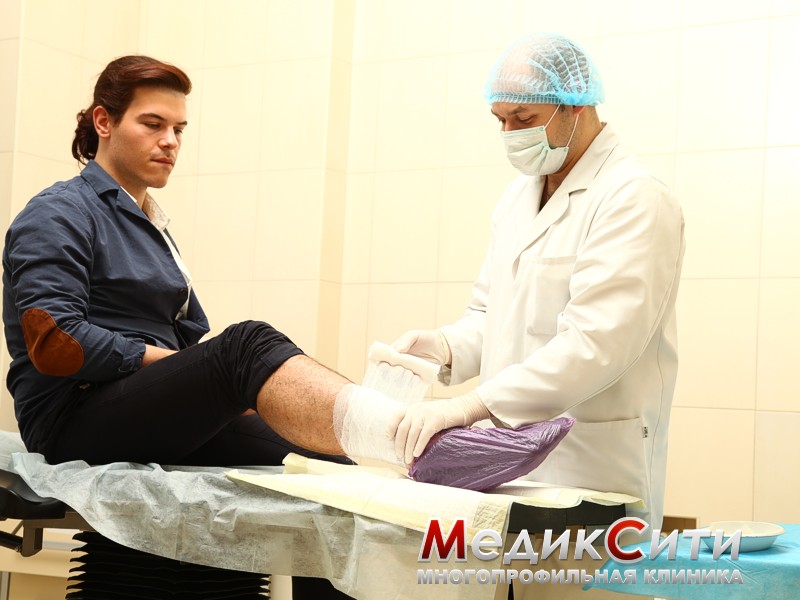
Укус собаки. Оказание первой помощи
Виды укусов
В результате нападения собаки (а также других животных) могут появиться как поверхностные, так и рваные укусы.
При поверхностном укусе пес только прокалывает кожу зубами, и появляется колотая рана.
При рваном укусе собаки наблюдаются не только более серьезные повреждения, но и большая потеря крови.
Чаще всего собака старается укусить следующие части тела: предплечья, ладони, бедра и лодыжки. При укусах собак, кроме ран и царапин, могут появиться повреждения сухожилий, кровеносных сосудов и нервов.
У детей при нападении «четвероногих друзей» могут быть поранены плечи и лицо. Но особенно опасно, когда укус собаки попадает в зону головы или шеи. Это может привести к внутренним кровотечениям, открытым и вдавленным переломам костей черепа, а в некоторых случаях и к летальному исходу.
Симптомы укуса собаки
Основные симптомы укуса — это кровотечение и боль. Если не предпринять лечебные меры, то рана может инфицироваться.
Обратите внимание на следующие признаки развития инфекции:
- повышенная температура тела;
- увеличение лимфатических узлов;
- приступы лихорадки;
- опухание раны, появление боли и жжения в ней.
Последствиями укуса собаки, а также кошки и других животных могут быть бешенство и столбняк. Поэтому важно немедленно обратиться за помощью к врачу-травматологу в ближайший травмпункт.
Что такое бешенство?
Бешенство (или рабиес, от латинского слова rabies, гидрофобия, водобоязнь) — острое инфекционное заболевание в результате укуса собаки или другого зараженного животного, которое характеризуется тяжелым поражением нервной системы и заканчивается, как правило, смертельным исходом.
Об опасности бешенства было известно еще в глубокой древности, однако не существовало методов лечения, и каждый пострадавший был обречен на смерть.
Только великому французскому ученому Луи Пастеру в 1885 году удалось создать вакцину от бешенства (антирабическая вакцина). 6 июля 1885 года он спас жизнь 15 летнему подростку, укушенному бешеной собакой.
Как происходит заражение бешенством
Возбудитель бешенства — вирус Neuroiyctes rabid, содержащий одну нить РНК. Вирус устойчив к замораживанию, антибиотикам и фенолу, высушиванию, прямым солнечным лучам. Разрушается под воздействием нагревания, кислот и щелочей.
При укусе собаки (или другого животного) заражение происходит в результате попадания в рану слюны бешеного животного. Появившись под кожей, вирус бешенства быстро достигает центральной и периферической нервных систем. Скорость распространения заболевания зависит от расположения раны (чем выше место укуса, тем быстрее заражение), глубины и размера ранения, реактогенности организма человека (т.е. восприимчивости нервной системы к данному возбудителю).
Укус собаки. Оказание первой помощи

Укус собаки. Оказание первой помощи

Укус собаки. Оказание первой помощи
Симптомы бешенства
Инкубационный период продолжается от 1 до 3-х месяцев (иногда от 12 дней и до года). На скорость распространения оказывает влияние расположение укуса.
Выделяют 3 стадии заболевания: начальная (депрессия), этап возбуждения, этап паралича.
1 стадия бешенства:
- неприятные ощущения в месте укуса с иррадиацией к центру, зуд, гиперестезия кожи, хотя рана уже может зарубцеваться;
- иногда в месте раны вновь появляется воспаление, рубец становится красным и опухает;
- если укус пришелся на лицо, то наблюдаются обонятельные и зрительные галлюцинации;
- общая слабость, головные боли;
- нервозность и раздражительность; (снижение аппетита, тошнота, рвота);
- постоянное повышение температуры до 37-37,5 градусов; (тоска, страх, тревога, апатия, кошмарные сны);
- выраженная чувствительность зрения и слуха (обычный звук или свет начинают мешать).
2 стадия бешенства — возбуждение (длится от 2 до 4 дней):
- появление тревоги, учащение пульса;
- затруднение дыхания и глотания;
- появление и усиление водобоязни (страх вызывают плеск, журчание, переливание воды, ее вид и т.д.);
- боязнь света, громких звуков, открытого воздуха (сопровождается спазмом и подергиванием мышц, нарушением дыхания);
- судороги;
- приступы агрессии (человек царапается, кусается, плюется, дерется, бьется об стены);
- нарушение рассудка (появление бредовых идей, зрительных и слуховых галлюцинаций).
После того как проходит приступ, человек успокаивается и чувствует себя неплохо.
3 стадия бешенства:
Симптомы бешенства этапа параличей связаны с выпадением деятельности подкорковых образований и коры головного мозга, проявляются в ослаблении чувствительной и двигательной функций.
Приступы прекращаются. Температура тела повышается до 40-42 градусов, появляются гипотония и тахикардия. Смерть может наступить уже через сутки из-за паралича или остановки сердца.
Какое лечение необходимо при укусах собаки?
При укусах собаки проводится терапия, направленная на предотвращение бешенства.
Если на вас напало животное, то необходимо самостоятельно сразу же начать местное лечение. Лечение бешенства от укуса собаки заключается в промывании раны 20-процентным мыльным раствором, перекисью водорода или хлоргексидином. Это приведет к частичной нейтрализации вируса бешенства и снизит риск развития бактериальной инфекции.
Не старайтесь сразу же остановить кровь из раны, вместе с ней вымывается слюна животного.
Кожа вокруг раны обрабатывается антисептическим раствором, накладывается стерильная повязка.
Затем необходимо пострадавшего отправить в травмпункт для проведения экстренных мер по профилактике бешенства и столбняка.
Для предотвращения нагноения раны врачи-травматологи в течение 5-10 дней могут назначить антибиотики.
При повреждении нервов, сосудов и сухожилий может быть проведено хирургическое лечение с целью восстановления их целостности. При обширных ранах мягких тканей могут понадобиться пластические операции с пересадкой кожи.
Кроме того, проводятся пассивная иммунизация с помощью человеческого антирабического иммуноглобулина, а также введение антирабической вакцины для восстановления активного иммунитета.
Человеческий антирабический иммуноглобулин может вводиться однократно (частично путем обкалывания места укуса, частично внутримышечно).
Антирабическая вакцина (т.е. прививка от бешенства) вводится глубоко под кожу на 1, 3, 7, 14, 30, 90 день.
Травмпункт в клинике «МедикСити» работает каждый день с 9.00 до 21.00. Наши врачи-травматологи применяют все необходимые методы диагностики и лечения повреждений и травм — МРТ, рентген, УЗИ и др.
Прививки от бешенства

Каждый год в мире от бешенства погибает около 50 тысяч человек, укушенных больным животным. Если раньше это заболевание было больше распространено в сельской местности, то сейчас эпизодические случаи всё чаще встречаются в городе. В подвалах жилых домов, в тепле и сырости, создаются благоприятные условия для распространения заболеваний среди бездомных животных. Бешенство является, пожалуй, самым опасным из таких заболеваний.
Узнав эту информацию, впору задаться вопросом: как можно защитить себя и своих близких?
Основные вопросы о бешенстве кошек

Для начала следует обратить внимание на своих домашних питомцев, ведь заразиться мы можем в первую очередь от них. Если в ситуации с собакой хозяин контролирует, с кем она общается во время прогулки, то с кошкой дела обстоят сложнее.
Даже домашняя кошка, содержащаяся исключительно в пределах квартиры, может однажды ускользнуть через открытую входную дверь и пробраться в подвал. Что уж говорить о питомцах, которых свободно выпускают гулять на улицу.
Человечество давно уже нашло способ борьбы с большинством опасных болезней – это своевременная вакцинация. И применима она как для людей, так и для животных. Почему-то своим детям мы стараемся сделать все необходимые прививки по графику, забывая при этом о четвероногих друзьях.
Делают ли кошкам прививку от бешенства?
Ответ однозначный – да. Она может входить в комплексную вакцину от ряда распространенных заболеваний, таких как кальцивироз и панлейкопения (чумка). Существует также возможность поставить отдельную прививку только против бешенства.
В каком возрасте начинать вакцинацию?
Согласно рекомендациям большинства ветеринаров, прививать котёнка следует с трёх месяцев. Но ведь в этом возрасте он ещё совсем слабенький! Просто жалко подвергать неокрепший организм такой нагрузке. С этим врачи тоже согласны, поэтому допустимо отложить неприятную процедуру до возраста 6-8 месяцев, если котёнок не будет выходить за пределы квартиры и общаться с другими животными. Окончательное решение, когда делать первую прививку, разумеется, остаётся за владельцем.
Как подготовить питомца к вакцинации?
Очень важную роль играет состояние кошки перед прививкой. Самое главное – она должна быть здорова.
Если животное ведёт себя вяло и испытывает даже лёгкое недомогание, придётся отложить поход к ветеринару до тех пор, пока оно не выздоровеет.
Кроме того, необходимо провести противопаразитарную обработку. Какие средства для этого использовать, и сколько таблеток давать кошке, можно узнать в любой ветеринарной клинике, просто позвонив по телефону. После приёма препаратов для борьбы с гельминтами и наружными паразитами придётся подождать пару недель, прежде чем вести животное к ветеринару на прививку.
Период карантина после вакцинации
После того, как была сделана прививка от бешенства, необходимо создать особые условия для кошки. Главное правило – это не допускать контактов с другими животными в течение двух недель после процедуры. Питание должно быть максимально полезным и щадящим: никакой жирной или тяжелой пищи. Купать животное также не рекомендуется.
Как правило, кошки после прививки чувствуют себя хорошо. Иногда наблюдается вялость в течение пары дней после вакцинации.
Если кошка всё время спит, отказывается от еды и проявляет апатию ко всему, следует срочно обратиться к ветеринару.
Как часто нужно делать прививки против бешенства кошкам?
Если в первый раз была сделана комплексная вакцина, то её придётся повторить в ближайшие 3-6 месяцев. При использовании же отдельной вакцины от бешенства, следующую процедуру можно будет провести через год. В настоящее время существуют эффективные препараты, производимые в Европе, позволяющие делать прививку взрослой кошке раз в три года. Такой вариант не только экономит время и деньги хозяев, но и снижает стресс для их питомцев.
В какой клинике сделать прививку?
Целесообразно будет проконсультироваться с несколькими ветеринарными клиниками и узнать о том, какую вакцину они используют, сколько она стоит, и где была произведена. На основании таких данных, проще будет определиться с подходящим вариантом.
Факторы, влияющие на решение, у всех будут разными. Если одного человека будет интересовать стоимость процедуры, то для другого может быть критична удаленность ветеринарного центра от его дома. В любом случае, полезно будет узнать репутацию клиники, найти в интернете отзывы клиентов о ней и обратить внимание на то, как давно она существует. К сожалению, известны случаи использования более дешевых вакцин вместо качественных зарубежных аналогов.
Важно! Будьте внимательны, упаковку с вакциной должны вскрыть при вас!
Вакцинация беременной кошки

Будущим мамам обычно не рекомендуется делать прививки, и в целом врачи стараются снизить лекарственное воздействие на их организм. Такое правило одинаково применимо как для людей, так и для животных.
Вот три основные причины, почему нежелательно прививать кошку во время беременности:
Последствия для потомства
Большинство лекарственных препаратов оказывают токсичное влияние на организм. Для малышей, развивающихся в утробе матери, такое воздействие может быть смертельным. Это несёт в себе опасность и для кошки. В тяжелых случаях приходится даже прибегать к помощи ветеринаров для прерывания патологической беременности у кошки.
Если прививка была сделана до того, как стало известно о беременности, за кошкой следует внимательно наблюдать. Далеко не все случаи заканчиваются печально. Существует множество примеров рождения здоровых котят даже после вакцинации матери.
Невозможность качественной подготовки
Невозможность проведения качественной обработки от гельминтов и кожных паразитов у беременных кошек. По описанной выше причине, нельзя использовать сильнодействующие препараты, а слабые вряд ли дадут нужный эффект.
Наличие паразитов
Третий пункт является следствием первых двух: наличие паразитов может препятствовать выработке устойчивого иммунитета к вирусу.
Учитывая естественное снижение защитных сил организма в период беременности, получается, что прививка беременной кошке будет как минимум неэффективна, а в худшем случае – ещё и опасна.
На территории стран СНГ пока не прижилась практика вакцинации домашних животных. Сейчас люди прибегают к ней преимущественно в трёх случаях:
- Для перевозки животного в междугородних автобусах, на поезде и самолёте;
- Для выезда заграницу со своим домашним любимцем;
- Для участия в выставках.
В остальных случаях необходимость вакцинации практически полностью игнорируется. Между тем, прививка защищает не только питомца, но и его хозяев. Следует помнить, что бешенство – неизлечимо, как для животных, так и для человека.
Беременность у кошек

Обычно хозяева домашних кошек стерилизуют, чтобы избежать возможных беременностей, не заморачиваться с раздачей котят и избавить кошку от мучений и заболеваний, связанных с кошачьей половой системой.
Но если вы уверены, что ваш питомец обладает уникальными особенностями натуры и породы и вам очень хочется полосатых мохнатых внуков, то лучше подойти к вопросу беременности кошки со всей ответственностью.
Сколько длится беременность у кошек
В среднем беременность у кошек длится от 60 до 68 дней. Минимальный допустимый порог – 55 дней, максимальный – 72 дня.
Как определить беременность
Визуально беременность кошки можно заподозрить с увеличением живота и аппетита. Необходимо обязательно показаться к врачу, ведь есть ряд патологий, которые могут проявляться также. А для дальнейшей диагностики понадобится проведение УЗИ брюшной полости (1). Также беременность можно увидеть на рентгене.
1 – 3 неделя беременности у кошки
На ранних стадиях определить ее очень сложно. Только в начале 3 недели есть возможность увидеть что-то на УЗИ, но сама кошка никаких внешних признаков беременности не подает. Поэтому вас ждет сюрприз уже к середине срока, когда у кошки появляются очевидные признаки материнства.

4 – 6 неделя беременности у кошки
Только в начале этого срока у кошки начинает меняться цвет сосков, и они набухают.
Также у некоторых кошачьих мамочек появляются в этот период приступы утренней тошноты (все как у людей!).
Еще этот период беременности у кошки начинает увеличиваться вес, она становится более ласковой и игривой, начинает требовать от хозяев больше внимания.
На 5 неделе увеличивается животик кошки и становится более плотным.
7 – 9 неделя беременности у кошки
На 7 неделе можно почувствовать шевеление котят, если легонько приложить руку к животику
Не бойтесь прикасаться и гладить беременную кошку, ведь в такой период кошке очень нужна забота и ласка, и человек, которому можно доверять. Ну и, конечно, когда в животе уже очевидны котята, вашей кошке уж точно не скрыть от вас беременность.
Если же у вас породистая кошка и вам очень нужно знать о наступлении ее беременности чем скорее, тем лучше, то уже через 2 недели после наступления предполагаемой беременности вы можете отнести свою кошку на УЗИ и ультразвуковое исследование покажет, есть ли беременность.

Уход за беременной кошкой
Беременность у кошки требует повышенного к ней внимания и должного ухода. Вот несколько моментов, на которые стоит обратить внимание.
Как кормить кошку во время беременности
В период беременности кошкам следует давать специальный корм для беременных и лактирующих кошек. В нем есть все необходимые витамины и микроэлементы, рассчитанные на вынашивание потомства.
– Уже в первые недели беременности кошка становится менее активной, а аппетит при этом повышается. Кошечку в это время лучше не ограничивать в еде, просто следить, чтобы она не набирала лишний вес. Играть с ней, что бы она побольше двигалась, – рекомендует фелинолог Елена Вишнева.
При питании животного промышленными кормами дополнительно можно в рацион ничего не вводить.
Не стоит менять питание резко, нужно лишь сменить на корм той же фирмы, что и кормили, но специальный корм для беременных или котят, они по составу более обогащенные, чем обычная повседневная диета.
Натуральная диета сама по себе прекрасна, но к выбору такого питания любой владелец должен подходить очень серьезно: как и сколько и что давать своему питомцу, необходимое количество на его вес, для этого необходимо просчитать все нормы.
Поэтому во время беременности, если все нормы вашего натурального питания полностью соблюдены, то, как правило, достаточно лишь увеличение объема рациона и увеличение частоты приемов до 4 раз в день.
Полезно добавить в рацион кальций, например в виде творога. Витаминные добавки необходимо вводить с осторожностью исходя из рациона вашей кошки (комплекс витаминов из зоомагазина). Например, при избытке витамина А, могут происходить мутации у потомства. Дополнительно введение кальция в виде препаратов, при их резкой отмене у кормящей кошки может привести к эклампсии (недостаток кальция, приводящий к судорожным явлениям). Гиперкальциемия чревата рядом патологий.

Можно ли давать лекарства беременной кошке
Есть небольшое количество лекарств и препаратов, которые можно использовать при беременности и только врач, а не сам владелец должен решать, какое лекарство необходимо вашему питомцу.
И, несмотря на то что в инструкции производитель указывает можно ли использовать препарат или нет во время беременности или нет, только врач может решить стоит ли давать лекарства вашему питомцу.
Как подготовиться к родам кошки
За неделю до родов у кошки начинает выделяться молозиво. Его заметно по подсохшим капелькам вокруг сосков. У животного снижается активность, кошка больше спит. Нужно к этому времени приготовить ей уютное гнездышко, где она сможет спрятаться и начать подготавливаться к родам.
– За день или два до родов с беременной кошкой нужно проводить больше времени: гладить их, массировать животик, – советует Елена Вишнева.
Что делать при родах у кошки
Первые признаки приближающихся родов уже видны, когда кошечка начинает суетиться в своем гнездышке, у нее учащается дыхание, она часто вылизывается, у нее возникает дрожь и ускоряется пульс. Кошка чувствует нашу нервозность, поэтому надо успокоить ее ласковым голосом, погладить, помассировать животик. Убрать яркий свет.
– Если родовые схватки продолжаются больше 24 часов, лучше обратиться за помощью к ветеринару. Возможно, понадобится кесарево сечение, – говорит Елена Вишнева.
Кошка перед родами может менять поведение, «вить гнездо», у нее набухают соски, перед самими родами может снижаться температура тела до 37 °С.
Когда кошка начинает рожать, главное обеспечить ей комфортные, спокойные условия, тишину и не беспокоить. Большинство животных рожает самостоятельно без каких-либо осложнений. На случай, если что-то пойдет не по плану, необходимо иметь контакты ветеринара, который может выехать на дом, чтобы помочь при родах.
Из препаратов можно запастись глюконатом кальция и Окситоцином. Роды могут максимально протекать до 24 часов. Время между родами котят может занять до нескольких часов. Во время родов вы можете поглаживать кошку по животу, если это ей не доставляет дискомфорта.

Если котенок застрял или выходит не головкой вперед, необходимо ему помочь выйти – необходимо аккуратно потянуть малыша держа не за лапки, а тело или кожу на холке. Лучше если вы это будете делать стерильными руками или в стерильных перчатках.
Если кошка сама не разорвала околоплодный пузырь, необходимо помочь ей в этом, аккуратно перерезав, не повредив котенка.
Кошка должна запустить процесс дыхания котенка, вылизав его. Если она это не делает, вам следует заставить дышать котенка, поглаживая по спине и растирая. Возможно даже понадобится его встряхнуть вниз головой, если странно дышит (мог вдохнуть околоплодные воды).
– Важно также внимательно следить сколько вышло котят и последов. А после родов с помощью ветеринарного врача убедиться, что внутри ничего не осталось, – говорит ветеринарный врач Марина Михеенко.
Ложная беременность у кошек
Ложная беременность – это патологическое состояние животного, при котором она считает себя беременной, но таковой не является. При этом могут проявляться все признаки беременности: набухают соски, выделяется молозиво, меняется поведение, кошка может начать вить гнездо.
Происходит это под действием выработки половых гормонов. В запущенных случаях увеличенное количество молозива может сказываться, например, на образование мастита.
Любое такое состояние – это стресс для животного и может в итоге приводить ко многим патологиям. И если до этого вы никак не желали стерилизовать вашу кошку, проявления ложной беременности должно заставить вас задуматься и отвезти кошку на стерилизацию. Ведь в дальнейшем вы можете получить с наибольшим процентом такие заболевания, как пиометра, овариит, эндометриты и рак молочных желез.
Ранняя стерилизация может предотвратить все эти патологии, если кошка никогда не будет рожать. Помните, что каждый раз, перенося течку, кошка испытывает сильный стресс, который помимо выработки гормонов впустую, запускает иные патологические процессы.
При ложной беременности важно обратиться к ветврачу за консультацией – он подскажет, какие препараты необходимо давать для снижения выработки молозива, и пропишет дополнительное лечение, если это необходимо. С вашей стороны, нужно ограничить кошку от стресса, снизить потребление жидкости.
– Хорошо бы постараться отвлечь кошку от ее мыслей о беременности, например чаще с ней играть, – советует ветеринарный врач Марина Михеенко.
Кстати, в народе есть такое мнение, что кошке нужно дать 1 раз забеременеть и родить, чтобы она принесла потомство и сразу стерилизовать. На самом деле спаривать кошку перед стерилизацией нельзя противопоказано – это может отразиться и на здоровье, и на психике животного. Самый благоприятный возраст для стерилизации кошки – после полового созревания, которое наступает в 10 месяцев (2).
Популярные вопросы и ответы
Важные вопросы о беременности кошек мы задали фелинологу, владелице питомника мейкунов, Елене Вишневой, и ветеринарному врачу Марине Михеенко.
За сколько времени до беременности нужно сделать прививку кошке?
Если кошка не вакцинирована, то вакцинацию нужно провести не менее чем за 1 месяц до предполагаемой вязки. А перед вакцинацией, не менее чем за 10 дней обработать кошку препаратами от гельминтов.
Можно ли делать прививки беременным кошкам?
Вакцинировать беременных животных нельзя, это может привести, например, к аборту или ряду патологий у потомства. Но, если стоит вопрос об угрозе жизни кошки, например в приюте, где высок риск ее заражения, скажем, панлейкопенией (что может привести к летальному исходу), ветеринарный врач может принять решение о вакцинации.
Можно ли брать беременную кошку на руки?
На руки можно и нужно брать кошку, чтобы ласкать и гладить. Но любые движения должны быть осторожными, чтобы не навредить плодам. Старайтесь не ее брать за живот, не давить, не бросать и не доставлять дискомфорт животному.
Что категорически нельзя делать с беременной кошкой?
Категорически нельзя давать животному запрещенную еду, менять резко питание, не давать самостоятельно никаких лекарств и препаратов, запрещенных во время беременности, ограничить от стресса. Кошки любят, чтобы каждый день было все как обычно. Даже приход гостей может вызывать у кошки стресс.
Неправильное лечение атопического дерматита. 5 главных ошибок

Атопический дерматит — это хроническое воспалительное заболевание кожи, которое проявляется зудящими красными пятнами, сыпью, шелушением и сухостью. Это заболевание диагностируется у 30% детей и у 10% взрослых. Однако, зачастую атопическому дерматиту не уделяется должного внимания, и некорректное лечение этой болезни может замедлять наступление ремиссии и ухудшать общий уровень здоровья. О 5 самых распространенных ошибках в тактике лечения рассказывает дерматолог Анна Трушина.
Ошибка №1. Излишняя диагностика, направленная на выявление «некожных» причин.
Причины развития атопического дерматита кроются в генетически обусловленных особенностях:
1. Со стороны кожи — связаны с нарушением барьерной функции.
2. Со стороны иммунной системы. В ответ на проникновение раздражителей и аллергенов через нарушенный кожный барьер формируется воспаление.
Поэтому не целесообразно искать причину в гельминтах, нарушении микрофлоры кишечника, интоксикации и т.д. Весь спектр назначаемых по этому поводу обследований только из-за атопического дерматита не обоснован. Усилия, направленные на поиск “первопричины” вне кожи, лучше направить на грамотное лечение собственно кожи.
Ошибка №2. Поиск причинного аллергена.
Атопический дерматит не является аллергическим заболеванием по своей природе. Однако, аллергические реакции могут сочетаться с атопическим дерматитом, как сопутствующее заболевание. Так происходит примерно у 20-30% пациентов.
Поэтому сам по себе атопический дерматит не является поводом для сдачи дорогостоящих панелей на специфические аллергены, а анализ должен сдаваться только при подозрении на конкретную аллергическую реакцию у части пациентов.
Ошибка №3. Соблюдение необоснованной диеты.
Часто атопический дерматит становится поводом для назначения строгой “гипоаллергенной” диеты. Детский рацион становится однообразным и скучным. Однако, такие пищевые ограничения не обоснованы с научной точки зрения и не приносят желаемого результата, даже если параллельно есть аллергия.
Помимо отсутствия эффекта, строгая диета способна нанести вред организму. Она приводит к дефициту важных нутриентов, минералов и витаминов, что может негативно сказаться на общем состоянии здоровья ребенка. Поэтому детям с атопическим дерматитом нужно питаться разнообразно и сбалансированно. Из рациона исключаются только те продукты, роль которых четко доказана с обострением патологического процесса. Аналогичные правила применимы и к питанию мамы, если малыш находится на грудном вскармливании.
Ошибка №4. Нерациональный уход за кожей.
Основа лечения атопического дерматита это восстановление барьерной функции кожи и устранение воспаления. Поэтому назначаются такие средства, которые помогают УВЛАЖНИТЬ и смягчить кожный покров и удержать влагу внутри него, и тем самым улучшить защитные свойства кожи. В комплексе используются также мероприятия, которые уменьшают вероятность развития воспалительного процесса, т.е. ограничивается контакт кожи с потенциальными агрессорами из внешней среды.
Чтобы реализовать перечисленные выше цели, требуется тщательный и бережный уход за кожей ребенка-атопика с использованием ЭМОЛЕНТОВ. Это специальные средства, лосьоны, кремы, бальзамы, которые при нанесении на кожу смягчают и увлажняют ее, способствуют заполнению межклеточных пространств в коже, восстанавливая ее барьерные свойства.
Важно понимать, что использования простых детских кремов 1-2 раза в день может быть недостаточно. Для правильного ухода требуется нанесение специальных эмолентов в достаточном объеме. Они распределяются толстым (!) слоем как на проблемные, так и на визуально неизмененные участки кожи. При этом, кратность нанесения напрямую зависит от состояния кожи. Требуется использовать эмоленты столько раз в течение дня, чтобы весь день наощупь кожа оставалось гладкой, мягкой и без шелушения.
Ошибка №5. Отказ от «гормонов».
При атопическом дерматите внутри кожи происходит воспалительный процесс (само слово “дерматит” в дословном переводе на русский означает воспаление кожи). Именно поэтому в период обострения используются противовоспалительные наружные средства, которые позволяют остановить воспаление. К таким средствам относят наружные глюкокортикостероиды. Однако многие родители отказываются от этих «гормонов» из-за стероидофобии (боязни использования стероидов).
Топические (т.е. используемые наружно: лосьоны, эмульсии, мази, кремы) кортикостероиды на протяжении не одного десятилетия используются в лечении атопического дерматита. За это время они продемонстрировали высокую эффективность и высокий профиль безопасности.
Если же родители не используют кортикостероиды в тех случаях, когда к этому есть показания, или делают это нерационально (назначают самостоятельно без учета степени и формы кожного воспаления, самостоятельно отменяют гормон раньше необходимого срока без контроля врача), то это может привести к ухудшению состояния кожи, формированию очагов хронического воспаления и другим местным осложнениям.
Заключение
Атопический дерматит — это достаточно хорошо изученное заболевание с установленными механизмами развития. Регулярный уход за кожей, своевременное снятие воспаления и исключение ненужных агрессивных манипуляций и диагностических процедур помогут максимально эффективно справиться с этим заболеванием.
Холера — симптомы и лечение
Что такое холера? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 14 лет.
Над статьей доктора Александрова Павла Андреевича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Холера — это острое инфекционное диарейное заболевание, которое представляет особую опасность для людей. Оно вызывается бактериями Vibrio cholerae. Проникая через рот, бактерии поражают слизистую оболочку кишечника, нарушая работу пищеварительного тракта. При отсутствии адекватного лечения болезнь может в короткие сроки привести к обезвоживанию, появлению судорожного синдрома и смерти [8] .
Этиология
Таксономия возбудителя холеры:
- домен — бактерии;
- тип — протеобактерии;
- класс — гамма-бактерии;
- порядок — Vibrionales;
- семейство — Vibrionaceae;
- род — Vibrio (вибрионы);
- вид — Vibrio cholerae (холерный вибрион).
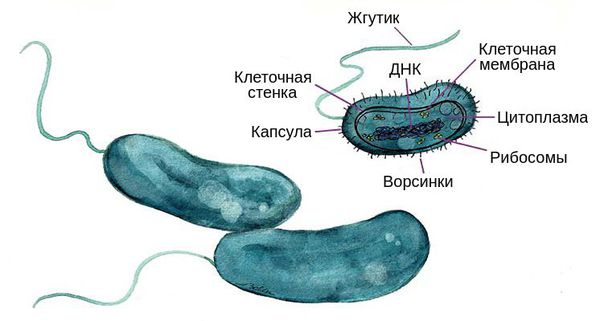
Разновидностей Vibrio cholerae множество, однако вызвать вспышки холеры способны только две серогруппы — О1 и О139. У каждой из них есть свои биотипы:
- Vibrio cholera О1 classica — классический биотип;
- Vibrio cholera О1 El Tor — преобладает в настоящее время;
- Vibrio cholera О139 Bengal — известен с 1992 года, стал причиной крупной эпидемии холеры в Бангладеш, Индии и других соседних странах.
Возбудители холеры являются короткими изогнутыми грамотрицательными бактериями. По своей форме они напоминают запятые. Их размер достигает 0,4-0,6 мкм в ширину и 1,5-3 мкм в длину .
Бактерии подвижны, не образуют спор и капсул. При посеве материала их колонии голубоватого цвета напоминают стаю рыб. Они являются факультативными анаэробами, так как способны получать энергию и в условиях кислорода, и без него. Неплохо растут на щелочных питательных средах.
Холерные вибрионы имеют видоспецифический антиген А и типоспецифический антиген О. Они содержат в себе генетическую информацию бактерий и вызывают иммунный ответ организма.
К факторам патогенности холерных вибрионов относят:
- жгутики — делают бактерии подвижными;
- фермент муциназа — разжижает слизистый барьер кишечника, облегчая доступ к поверхности его эпителия;
- фермент нейраминидаза — способствует выработке токсинов.
Возбудитель холеры выделяет два вида токсинов :
- эндотоксин липополисахарид — существенной роли в развитии болезни холеры не играет, но потенциально может спровоцировать иммунный ответ;
- экзотоксин холероген — оказывает токсическое действие только на слизистую оболочку кишечника, вызывая массивный выброс электролитов и жидкости из её клеток, приводя к диарее и обезвоживанию.
Бактерии очень чувствительны к кислотам и спирту. В фекалиях при достаточной влажности и отсутствии солнечного света они живут до 150 дней, в выгребных ямах — свыше 100 дней, в почве — до 60 дней, на фруктах и в сливочном масле — до 30 дней. Достаточно хорошо выживают в условиях низких температур и заморозки. При кипячении погибают мгновенно, при температуре 56 °С — за 30 минут. Их уничтожению способствуют большинство антибиотиков (в основном тетрациклины и фторхинолоны) [1] [2] [5] [6] .
Эпидемиология
Источник инфекции — только человек (больной и носитель). В первую неделю болезни он является наиболее заразным.
Основные очаги холеры находятся в Африке, Юго-Восточной Азии и Гаити, но небольшие вспышки и одиночные случаи заболевания регистрируются по всему миру. Среднее ежегодное количество случаев болезни — около 5 млн человек, умерших — около 130 тысяч [11] .
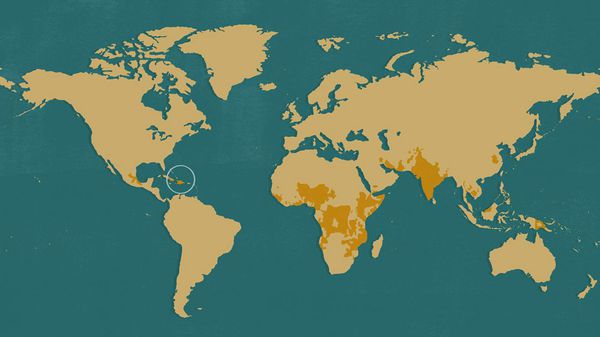
Механизм передачи — фекально-оральный (водный, пищевой и контактно-бытовой путь). Основной способ передачи — водный. Вторым по значимости является пищевой путь: через мясо, морепродукты, молоко, овощи и фрукты, не подвергшиеся адекватной термической обработке.
Человек, находясь в одном помещении с другими людьми, напрямую не может их заразить. Опасны только выделения больного (кал и рвотные массы), если они попадают в рот здорового человека.
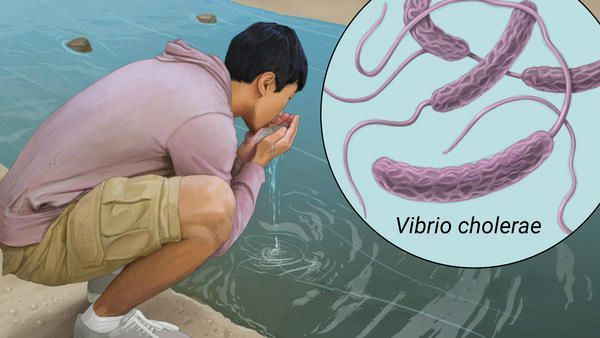
К группе повышенного риска развития болезни относятся люди с первой группой крови, хроническими заболеваниями ЖКТ и других органов, отсутствием или сниженным количеством соляной кислоты в желудке (ахлоргидрией или гипохлоргидрией).
Холера распространяется намного легче, чем другие острые кишечные инфекции: она раньше приводит к массивному выделению возбудителя холеры с испражнениями и рвотными массами, которые при этом не имеют неприятного запаха и окраски.
Попадая в водоёмы (в т. ч. в прибрежные воды морей), вибрионы холеры могут длительно сохраняться и даже размножаться. Этому способствует тёплая, стоячая, немного солоноватая вода. Также размножение и концентрация возбудителя возможна в зоопланктоне. В целом холера является проблемой регионов, где отсутствует адекватное обеззараживание и очистка питьевой воды и не соблюдаются правила гигиены.

Восприимчивость к болезни высокая. Сезонность чаще летне-осенняя. В городах заболеваемость выше, чем в селе. Чаще болеют мужчины.
Иммунитет стойкий, но он не защищает организм от заражения другими видами холерных вибрионов. Летальность в современном мире — 1-3 % [1] [3] [5] [8] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы холеры
Инкубационный период холеры длится от нескольких часов до пяти суток. В среднем он составляет 1-3 дня.
Начинается болезнь всегда остро, внезапно. Основное, на что обязательно нужно обращать внимание — это нормальная температура тела и отсутствие болей в животе : вначале возникает только диарея (как правило, ночью или утром), рвота присоединяется позднее.
Жалобы больных почти всегда связаны с дегидратацией , т. е. потерей и недостатком жидкости в организме. Их беспокоит жажда, сухость во рту, осиплость голоса, ухудшение аппетита, тошнота, рвота (иногда фонтаном), вялость, слабость, адинамия, обильный водянистый стул. При этом болевых ощущений нет — только урчание и неприятные ощущения в области пупка. Язык сухой, покрыт налётом цвета мела. Кожа и слизистые покровы бледные, сухие, упругость и эластичность кожи снижена. Уменьшается количество выделяемой мочи (олигурия), появляются судороги мышц.
По своему виду рвота напоминает мутновато-белую воду, запах отсутствует. Частота рвоты и объём рвотных масс увеличиваются. Сами позывы не сопровождаются напряжением и тошнотой.
Стул вначале заболевания калового характера, затем приобретает типичный вид «рисовой воды». Он становится полупрозрачным, мутновато-белым с плавающими сероватыми хлопьями. Запах отсутствует. Интервалы между актами дефекации уменьшаются, а объём отделяемого, наоборот, увеличивается, вплоть до литра за один раз.
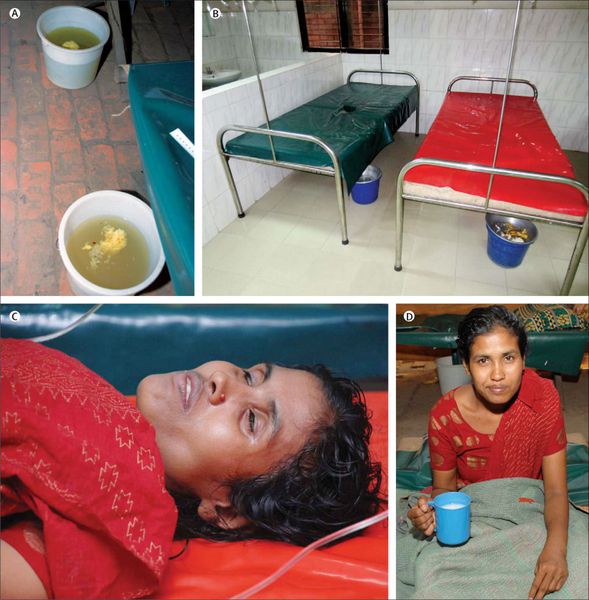
По мере развития болезни черты лица больного заостряются, глаза западают, вокруг них появляются тёмные круги, взгляд становится немигающим, кожа приобретает пепельный оттенок, губы, уши и нос синеют. При прощупывании (пальпации) живота слышен плеск и переливание жидкости. Сам живот при этом втянут. Пульс нитевидный, артериальное давление снижено.
Если больному не оказывается помощь, то заболевание переходит в терминальную (последнюю) стадию: температура тела снижается до 34-35 °С, нарастает одышка, дыхание становится патологическим (нездоровым), из-за тонических судорог наблюдается «поза борца», моча не выделяется, резко уменьшается объём циркулирующей крови, приводя к гиповолемическому шоку, возникает сопор (глубокое угнетение сознания). Мышечная сила желудка и кишечника снижается: рвота сменяется икотой, диарея прекращается, наблюдается т. н. «зияющий анус» — при надавливании на живот жидкость свободно истекает наружу. Сопор сменяется комой, и затем наступает смерть.
Холера у беременных
Болезнь, как правило, протекает в тяжёлой форме, может приводить к самопроизвольному прерыванию беременности, особенно в третьем триместре.
Холера у маленьких детей
Дети младше 3 лет очень плохо переносят обезвоживание, поэтому при холере у них быстро развиваются грубые поражения нервной системы — генерализованные судороги, резкая заторможенность и кома. На этом фоне температура тела часто повышается до 37,1-38,0 °С или становится ещё выше. Такой симптом может затруднить постановку правильного диагноза.

Если лечение холеры проводится своевременно и в полном объёме, то тяжёлое течение болезни и летальный исход, как правило, удаётся предотвратить [1] [2] [3] [7] .
Патогенез холеры
Входные ворота инфекции — пищеварительный тракт. При попадании в желудок холерные вибрионы частично гибнут. У человека с высокой кислотностью желудочного сока могут погибнуть все бактерии, благодаря чему он не заболевает. При нормальной иммунной системе заражающая доза составляет не менее 10 млн микробных тел.
После преодоления желудочного барьера бактерии достигают тонкой кишки. С помощью фимбрий (ворсинок) они прикрепляются к эпителию кишечника, не проникая в него, начинают активно размножаться и выделять экзотоксин. Данный токсин вызывает массивное выделение воды и электролитов (натрия, калия, хлора) внутрь кишечника, сравнимое с потопом. Толстый кишечник не успевает всасывать всю жидкость обратно, в результате его тонус нарушается — начинается обильный понос водой с электролитами и рвота.
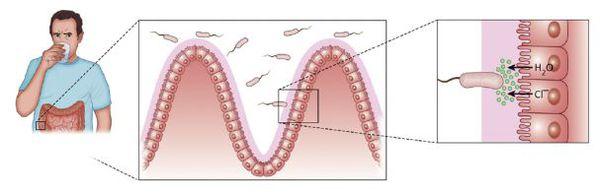
Из-за развивающегося обезвоживания объём циркулирующей крови снижается, её консистенция сгущается. Чтобы компенсировать возникшие изменения, жидкость из межклеточного пространства перемещается в сосудистое русло. Это ведёт к гиповолемии (дальнейшему уменьшению объёма крови), нарушению кровообращения, дегидратационному шоку, острой почечной недостаточности и ацидозу (повышению уровня кислотности). Нарастает мышечная слабость, снижается тонус кишечника, нарушается работа сердечной мышцы, снижается выработка энергии. Низкая температура вместе с накопленной молочной кислотой приводят к судорогам. Если не остановить процесс и не восполнить объёмы утраченной жидкости и электролитов — наступает сосудистый коллапс (резкое падение артериального давления) и отказ работы внутренних органов, из-за чего пациент умирает [1] [4] [5] [6] .
Классификация и стадии развития холеры
По типу клинической картины :
- Типичная (желудочно-кишечная).
- Атипичная (может возникнуть на фоне беременности, иммунодефицита, алкоголизма , профилактического приёма антибиотиков, противохолерной вакцинации, дистрофии и других состояний):
- молниеносная — характерно быстрое, бурное начало с очень частой дефекацией и рвотой, дегидратационный шок наступает в первые 3 часа от дебюта болезни;
- «сухая» — характерно бурное начало, до развития диареи возникает выраженный токсикоз и кома;
- стёртая — начинается постепенно, частота дефекации достигает 1-3 раза в сутки, стул кашицеобразный, возникает лёгкая слабость, диагноз устанавливают лишь лабораторно, а при эпидемии — на основании истории болезни (анамнеза);
- бессимптомная — признаки холеры отсутствуют, постановка диагноза возможна лишь после лабораторного обследования;
- вибрионосительство — может быть реконвалесцентным (у выздоравливающих), транзиторным (у здоровых людей в очаге заражения, когда организм успешно справляется с инфекцией на ранних стадиях развития болезни; длится меньше трёх месяцев) и хроническим (когда патоген присутствует в организме более трёх месяцев).
По степени тяжести (степени обезвоживания):
- лёгкая — происходит скопление токсинов, слабость и вялость минимальны, рвота и диарея возникают до 5 раз в сутки и сохраняются до 3 дней, видимой дегидратации (потери жидкости) и осложнений нет, длительность болезни не более 5 дней;
- среднетяжёлая — наблюдается умеренная интоксикация, диарея и рвота возникают до 15 раз в сутки и сохраняются не менее 3 дней, дегидратация 1-2 степени, возможны осложнения, длительность болезни не менее 5-7 дней;
- тяжёлая (развивается в среднем у 10 % всех заболевших) — интоксикация становится выраженной, диарея и рвота возникают до 20 раз в сутки и сохраняются более 3 дней, дегидратация 2-3 степени, развиваются осложнения, длительность болезни более недели;
- крайне тяжёлая — характерно внезапное начало, неукротимая рвота и диарея в течение первых 12 часов от начала симптоматики приводят к дегидратационному шоку.
Тяжесть холеры определяется по трём критериям:
- степени поражения пищеварительного тракта;
- выраженности дегидратации;
- наличию осложнений.
Степень обезвоживания
По длительности :
- острая — протекает не более 1 месяца;
- затяжная — протекает не более 3 месяцев;
- хроническая — протекает дольше, чем 3 месяца.
По Международной классификации болезни (МКБ-10) :
- холера, вызванная классическим биотипом холерного вибриона (код A00.0);
- холера, вызванная холерным вибрионом биотипа El Tor (код A00.1);
- холера неуточнённая (код A00.9) [1][2][5][10] .
Осложнения холеры
- острая почечная недостаточность — нарастает слабость, количество отделяемой мочи уменьшается вплоть до анурии (её полного отсутствия), возникает тахикардия , артериальная гипотония , тошнота;
- сердечно-сосудистая недостаточность ( кардиомиопатии ) — нарушается ритм сердца, снижается артериальное давление, появляется кашель, нарастает слабость;
- холерный алгид (комплекс симптомов, развивающийся при 4 степени обезвоживания) — черты лица заостряются, артериальное давление резко падает, температура тела опускается ниже 34,5 °С, кожа становится землисто-синюшной, холодной и липкой, легко собирается в складки, которые не расправляются, возникают длительные судороги, нарушение сознания плавно переходит в шок и, без оказания помощи, в смерть;
- вторичные бактериальные осложнения (сепсис, пневмония, абсцесс и др.) [1][2][7][9] .
Диагностика холеры
Для диагностики холеры необходимы:
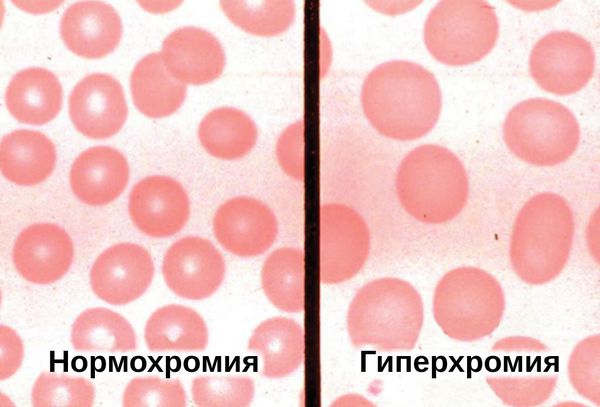
- клинический анализ крови — увеличивается количество эритроцитов и лейкоцитов, умеренно повышается число нейтрофилов, снижается уровень моноцитов, СОЭ в норме или чуть выше нормы, наблюдается гиперхромия (интенсивное окрашивание эритроцитов);
- общий анализ мочи — в исследуемом материале обнаруживается белок и патологические цилиндры;
- биохимический анализ крови — снижается уровень калия и хлора, в качестве компенсации повышается уровень натрия;
- копрограмма (анализ кала) — отмечается нарушение переваривания и всасывания;
- бактериологические посевы испражнений, рвотных масс и воды на различные среды (щелочной агар, 1 % пептонную воду с телуритом калия, среду Monsur, Cary – Blair и др.) — р ост бактерий наблюдается через 18-48 часов, при подозрении исследова ние проводят трёхкратно;

- реакция непрямой гемагглютинации крови (РНГА) с холерным эритроцитарным диагностикумом — позволяет выявить антитела сыворотки крови, информативна с 5-го дня болезни, на наличие холеры указывает диагностический титр 1:160 и выше;
- полимеразная цепная реакция (ПЦР) материала от больного — обнаруживает ДНК холерного вибриона. Для исследования может также использоваться вода или продукты, которые предположительно явились фактором передачи инфекции;
- экспресс-тесты с моноклональными антителами — позволяют выявить возбудителя болезни в течение 5 минут [1][2][4][5] .
Дифференциальная диагностика
Холеру следует дифференцировать со следующими заболеваниями:
- другие острые кишечные инфекции ( дизентерия , брюшной тиф , сальмонеллёз , ротавирусная инфекция ) — отличаются повышением температуры тела, ознобом, болью в животе, различным цветом и консистенцией стула, неприятным запахом испражнений и болезненной дефекацией (не всегда), дегидратация развивается редко;
- отравления веществами — имеется связь с употреблением конкретного химического вещества, отсутствуют признаки обезвоживания, часто наблюдаются расстройства психики и сознания, увеличивается или уменьшается объём выделяемой слюны, возникает острое нарушение работы органов; — имеется связь с употреблением консервированных продуктов, особенно домашнего производства, отсутствуют признаки обезвоживания, нарушается зрение и дыхание.
Лечение холеры
Лечение холеры осуществляется в инфекционном отделении больницы или отделении реанимации и интенсивной терапии для инфекционных больных. Режим постельный, пациент должен находиться в боксе.
Основные задачи терапии :
- восстановить объём циркулирующей крови и электролитный состав тканей, чтобы поддержать жизнь пациента;
- воздействовать на возбудителя, чтобы сократить сроки болезни (антибиотикотерапия) .
Восстановление утраченной жидкости
На первом этапе обязательна первичная регидратация — восполнение утраченной воды и солей. Далее проводится компенсаторная регидратация — коррекция продолжающейся потери воды и электролитов. Жидкость необходимо восполнять после каждого эпизода дефекации. Общий объём поступающей жидкости должен в 1,5 раза превышать объём теряющейся.
Если пациент может самостоятельного принимать жидкость, то ему назначают растворы с электролитами для питья ( регидрон , оралит, раствор Филипса). В остальных случаях в зависимости от степени поражения солевые растворы вводят внутривенно ( трисоль , квартасоль, дисоль , лактасоль и др.).
Антибактериальные препараты
На фоне продолжающейся регидратационной терапии показано этиотропное лечение — приём антибиотиков тетрациклиновой или фторхинолоновой группы совместно с замещающими препаратами (например энтеролом ).
В качестве средств, направленных на борьбу с возбудителем болезни, возможно назначение препаратов калия и натрия. Также появились сведения о пользе препаратов цинка, которые достоверно снижают объём выделяемых каловых масс и уменьшают продолжительность диареи [12] .
При холере противопоказаны с ердечные гликозиды и прессорные амины, недопустимо введение заменителей крови, коллоидных растворов и отдельное введение глюкозы и 0,9 % хлорида натрия. Коллоидные растворы только усугубят дефицит жидкости в сосудах и вызовут коллапс, а глюкоза и хлорид натрия, введённые без солевых растворов, не восполнят потерю электролитов, без которых простое вливание воды бессмысленно.
Диета при холере
Для максимального химического и физического щажения кишечника, а также для предупреждения бродильных процессов больному показана диета № 4 по Певзнеру : вся пища должна быть протёртой или приготовленной на пару, исключается употребление сладкого, мучного, грубой клетчатки, острого, копчёного, жирного и специй. Приём пищи осуществляется 5-6 раз в день, порции должны быть небольшими.
В фазе выздоровления нелишними будут средства, которые нормализуют кишечную микрофлору (пре- и пробиотики).
Вибрионосителям , как и больным холерой, назначается курс антибиотиков для устранения возбудителя.
Выписка больных происходит после нормализации общего состояния, исчезновения признаков обезвоживания, трёхкратного отрицательного результата бактериального посева через двое суток после окончания антибиотикотерапии и однократного отрицательного результата посева желчи. У людей, чья работа связана с пищевыми продук тами и питьевой водой (пищевиков, работников водоканализационного хозяйства), для выписки должно быть не менее 5-ти отрицательных результатов посева.
Диспансеризация переболевших осуществляется на протяжении года: в течение месяца осмотр проводится раз в 10 дней, в течение первых 6 месяцев — раз в месяц, в течение оставшихся шести месяцев — раз в 3 месяца [1] [3] [6] [10] .
Прогноз. Профилактика
При лёгкой и среднетяжёлой форме холеры прогноз относительно благоприятный, при тяжёлой и крайне тяжёлой форме в отсутствии адекватного лечения прогноз серьёзен, часто наступает смерть.
Профилактика холеры
Мероприятия по профилактике возникновения и распространения холеры включают:
- санитарно-эпидемиологический надзор за состоянием и работой объектов водоснабжения, пищевой промышленности и объектов общественного питания;
- при возникновении очага болезни — немедленная изоляция больного, выявление источника заражения, проведение заключительной дезинфекции, обследование людей, контактировавших с больным, и лечение носителей заболевания.
По эпидемиологическим показаниям, при угрозе распространения инфекции и заражения людей проводится вакцинация холерной вакциной , также возможен приём антибиотиков в профилактических целях. Сейчас существует три вида вакцин:
- WC/rBS (Dukoral) — содержит убитые целые клетки холерных вибрионов;
- CVD 103-Hg-R — содержит живые ослабленные генетически модифицированные холерные вибрионы;
- Vaxchora (не зарегистрирована в РФ) — ослабленная живая вакцина.
Риск заражения холерой очень легко снизить до минимального, если соблюдать ряд простых правил , находясь в регионах, где часто встречается заболевание (особенно актуально для путешественников):
Токсоплазмоз у беременных: когда важно ограничить контакты с котиком?

Домашние животные делают нас лучше. Как можно пройти мимо кошки, которая свернувшись калачиком, греется на солнышке? Однако даже мимолетный контакт беременной женщины с кошкой может быть опасным и закончиться печально.
И дело все в токсоплазмозе – распространенной инфекции, с которой сталкиваются порядка 25% женщин. Для самой будущей матери последствия минимальны, а вот для плода — фатальны. Почему и чем так опасен токсоплазмоз? Расскажет врач-иммунолог Алена Парецкая
Токсоплазмоз: пути заражения
Токсоплазмоз – паразитарное заболевание, возбудителем которого будет Toxoplasma gondii и относится к группе ТОРСН-инфекций, представляющих угрозу для плода во время внутриутробного развития.
Все же чаще заражение происходит при контакте с кошками, причем необязательно бродячими, но и домашними (при уборке их лотков). Токсоплазмоз встречается во всем мире, и никто не застрахован, а диагностировать инфекцию сложно из-за отсутствия специфических симптомов.
Время заражения важно
Если женщина, планирующая беременность, переболела токсоплазмозом до зачатия, например, в детстве или подростковом возрасте, то в будущем инфекция не страшна. После перенесенного токсоплазмоза формируются антитела к возбудителю, защищающие будущую мать, а также малыша.
Если же инфицирование произошло недавно, менее чем за полгода до зачатия, особенно в период беременности, здоровье матери и плода под угрозой. За столь короткое время, если прошло менее 6 месяцев с инфицирования, антитела не могут сформироваться. Этим и можно объяснить факт того, что инфекция не сдерживается иммунными клетками, следовательно, может пройти через плаценту и инфицировать плод.
Симптомы токсоплазмоза
Инфекция весьма опасна и коварна, ведь, чаще всего, она протекает без специфических симптомов. Женщина иногда даже не подозревает о наличии опасного возбудителя, который может негативно отразиться на течении беременности и стать причиной необратимых последствий.
При остром токсоплазмозе температура тела повышается до 38,5-39º С, отмечаются симптомы простуды: слабость, ломота в суставах, общее недомогание. Чаще всего, женщины не принимают активных мер по лечению и предотвращению последствий.
Для поставки диагноза «токсоплазмоз» необходимо дополнительное обследование – определение иммуноглобулина класса M и G.
Чем опасен токсоплазмоз для плода?
Для самой матери токсоплазмоз не опасен, однако влияет на течение беременности. На первых неделях гестации, происходит закладка всех органов и систем. И, при инфицировании в это время, последствия могут быть серьезными: сложные и опасные пороки развития, поражения глаз, центральной нервной системы и внутренних органов.
Последствия инфицирования на ранних сроках могут быть настолько серьезными и опасными, что беременность может закончиться самопроизвольным абортом.
Не менее опасно заражение на поздних сроках, это может существенно повлиять на нормальное развитие малыша.
Инфицирование в третьем триместре беременности — одна из причин синдрома врожденного токсоплазма: рожденный малыш находится в тяжелом состоянии, отмечаются признаки поражения мозга, внутренних и органов зрения.
Однако симптомы заболевания могут проявляться гораздо позже. При рождении малыш кажется здоровым, но уже через несколько недель состояние резко ухудшается, регистрируются неврологические поражения, ухудшение зрения, нарушается работа внутренних органов.
Лечение и способ родоразрешения
Беременность накладывает особенности на развитие инфекции, дело в сниженной работе иммунной защиты. Поэтому, при диагностике инфекции, нужны активные меры по ее лечению. И его основа – антибиотикотерапия, препаратами выбора является группа макролидов. В ряде случаев применяются противомалярийные средства. Однако такое лечение имеет множество побочных эффектов, и назначать лекарственные препараты может только врач, в индивидуальном порядке определяя длительность лечения и дозировку.
Если говорить о родах, то инфицирование токсоплазмозом не является показанием для кесарева сечения. Оно может проводиться только при наличии специфических показаний со стороны матери или плода. Но, в большинстве случаев, роды проходят естественным путем.
Возможные последствия лечения
При беременности прием любых лекарственных препаратов должен быть осторожным и взвешенным. И вопрос об эффективности терапии, безопасности приема лекарственных препаратов, является обоснованным.
В ходе исследования, проведенного в Калифорнии, сравнивали состояние детей, чьи матери проходили лечение от токсоплазмоза, а также отказались от терапии по каким-либо причинам. Данные показали, что у женщин, проходивших активное лечение, рожденные дети гораздо реже страдали от микроцефалии, поражений глаз и задержек развития в отдаленном будущем.
Ученые полагают, что разработка индивидуальной терапии, назначенной во время беременности, оказывается действительно эффективной и безопасной.
Профилактика токсоплазмоза
Токсоплазмоз для самой женщины имеет вполне благоприятный прогноз – наблюдается клиническое выздоровление. Для плода и беременности прогнозы не так однозначны и зависят от сроков инфицирования. Поэтому нужно позаботиться о профилактике инфицирования и заражения, особенно женщинам детородного возраста, при условии, что ранее заражение не состоялось.
К числу действенных профилактических мер относят:
- исключение контактов с бродячими животными, особенно кошками;
- использование только качественных продуктов для приготовления пищи;
- строгое соблюдение правила термической обработки;
- соблюдение правила гигиены;
- за полгода до планируемой беременности и на всем ее протяжении необходимо отказаться от всех садовых работ и не трогать лоток кошки.
Christine Binket, Katherine Lejeune, Valerie Seror. // Cost-effectiveness of newborn screening compared to prenatal for congenital toxoplasmosis. // Ploss One // September 18, 2019
Источники:
- https://www.mediccity.ru/directions/493
- https://catshere.ru/privivki-ot-beshenstva.html
- https://www.kp.ru/family/domashnie-zhivotnye/beremennost-u-koshek/
- https://docdeti.ru/baza-znaniy/nepravilnoe_lechenie_atopicheskogo_dermatita/
- https://probolezny.ru/holera/
- https://zdravcity.ru/blog-o-zdorovie/toksoplazmoz-u-beremennykh-kogda-vazhno-ogranichit-kontakty-s-kotikom/





