Что такое запор у взрослых? Причины возникновения, диагностику и методы лечения разберем в статье доктора Ковалев А. Н., проктолога со стажем в 17 лет.
При обнаружении грыжи следует обратиться к врачу-хирургу и пройти герниопластику – операцию по удалению грыжи живота.
Новости ветеринарной клиники "Айболит Плюс" — добро пожаловать в наш блог! Запор является негативным явлением, которое надо устранить, а не ждать, пока он пройдет сам. Лучше всего обратиться к ветеринару, чтобы знать точную причину этого состояния.
Что нужно сделать перед зачатием ребенка, чтобы быстрее забеременеть? Что нужно пить и принимать при планировании беременности? Как повысить вероятность зачатия? Ответы на эти и другие вопросы на нашем сайте.
Что делать если у собаки запор?
Что делать в домашних условиях, если у собаки наблюдается запор? В каких случаях обязательно обращение к ветеринару?
Что считается запором у собаки
У здоровой собаки акт дефекации должен проявляться два раза в день. Даже однократное опорожнение в сутки должно насторожить хозяина. У щенков этот процесс происходит чаще – 5-6 «походов в туалет».
Что понимается под «запором» у собаки:
- Стул с частотой дважды в три дня или присутствие боли в процессе дефекации можно считать запором;
- В кишечнике животного скапливаются каловые массы, которые со временем высыхают, уплотняются, вызывая дискомфорт у животного. Они могут травмировать кишечник при дефекации;
- Запоры являются частым недугом у собак, особенно возрастных. Также болезнь является характерной для собак, ведущих малоподвижный образ жизни, употребляющих в пищу кости.
Источники проблемы «запор»

Наиболее распространенной причиной запора, не связанной с болезнью, является неграмотное питание:
- Неправильный рацион:
- Отсутствие или малое количество клетчатки в пище;
- Потребление питомцем отходов;
- Потребление сухого корма при недостаточном поступлении в организм собаки жидкости;
- Однообразная пища;
- Еда, основанная на крутых бульонах;
- Перекармливание;
- Питание костями;
Причины запоров, связанные с физиологическими патологиями:
- Заболевания внутренних органов – желудочно-кишечного тракта, печени, почек;
- Травмы тазовых костей;
- Попадание и закупоривание кишечника инородными предметами;
- Воспаления простаты и параанльных желез;
- Наличие паразитов – глистов в кишечнике;
- Атония кишечника;
- Дисбактериоз толстого отдела кишечника;
- Заболевания заднего прохода;
- Неврологические патологии (парезы, параличи);
- Наличие опухолей в кишечнике;
- Травмы позвоночника.
Опасность запоров
Частые и длительные запоры опасны. Риски заключаются в следующем:
- Интоксикация организма. Кал накапливается в кишечнике. При его распаде образуются вредные отравляющие вещества – скатол, метан, меркаптан и др.;
- Возможны критические внутренние травмы кишечника (даже разрыв кишечных стенок);
- Вредные вещества негативно действуют на внутренние органы и системы – печень, почки. Сердце работает в экстремальных условиях;
- Трофические изменения кожного покрова – появляется зуд, облысение;
- Смерть животного при отсутствии дефекации в течение четырех-семи дней.
Помощь собаке при запорах

Что делать в домашних условиях, если у собаки запор? Самому помочь животному можно только в том случае, если запор не сопровождается никакими другими симптомами, кроме отсутствия дефекации. Если запор спровоцирован какими-либо заболеваниями и имеются другие негативные явления в поведении животного, то обязательно следует обратиться к ветеринару.
Одна из форм запора – копростаз (застой каловой массы в нижнем отделе кишечника). Если в организме животного недостаточно жидкости, то она начинает всасываться из каловой массы стенками кишечника. В этой ситуации можно в домашних условиях помочь собаке.
Как облегчить состояние питомца:
- Рационально изменить рацион питания;
- Давать собаки достаточное количество жидкости;
- Использовать клизму;
- Применять народные слабительные средства, лекарственные средства (для животных, не для человека!).
При видимом дискомфорте у собаки можно ей дать спазмолитические средства.
Но начинать оказывать помощь следует именно с клизмы. Слабительные средства стимулируют перистальтику кишечника. Если он начнет работать, а каловые массы будут сухими и плотными, то у животного появятся боли и травмы.
Клизма позволяет устранить запор эффективно и быстро. Она размягчает каловые массы, что препятствовует возникновению отрицательных последствий – трещин в анальном отверстии, геморроя.
Для клизмы используют простую воду, отвар ромашки, касторовое масло, раствор марганцовки и др.
В домашних условиях запор у собаки можно устранить подручными средствами:
- На ночь давать свежий кефир – сколько собака выпьет сама. Если она не хочет его пить – вливать шприцом или резиновой грушей;
- Добавлять на ночь в еду подсолнечное, льняное или касторовое масло;
- Через рот, шприцом или спринцовкой давать вазелиновое масло (количество зависит от размера собаки).
Запор является негативным явлением, которое надо устранить, а не ждать, пока он пройдет сам. Лучше всего обратиться к ветеринару, чтобы знать точную причину этого состояния.
Как правильно выйти из запоя?
Хронический алкоголизм часто перетекает в запойную форму. Запой — это состояние, подразумевающее систематическое употребление спиртных напитков. Алкозависимый не может самостоятельно выбраться из запойного состояния в силу изменений личности и развития физической тяги к алкоголю. Подробнее о том, как правильно выйти из запоя, читайте далее.
Что такое запой?
Запой — это продолжительное употребление спиртных напитков, длящееся более суток. В организме человека отмечается высокая концентрация метаболитов этилового спирта, а из-за поступления новых доз алкоголя естественная детоксикация не осуществляется.
Даже однодневный или двухдневный запой приводит к острым патологиям внутренних органов. Это означает, что во время запоя необходимо прибегнуть к скорой помощи.
Опасность длительного запоя
Сильный запой приводит к развитию тяжелых патологий:
Болезни ЖКТ (гастрит, язвы, колит, СРК и т.д.);
Заражение инфекционными заболеваниями из-за снижения иммунитета;
Развитие болезней ЦНС, таких как эпилепсия;
Тяжелые психические расстройства, разрушение клеток мозга.
Жизнь человека, подверженного запоям, сокращается из-за развития тяжелых заболеваний внутренних органов. Кроме того, в результате алкоголизации часто возникают криминальные эпизоды: пьяные потасовки, убийства, воровство, недосмотр за детьми и т.д.
Можно ли самостоятельно выйти из запоя
Врачи-наркологи утверждают, что лучший выход из запоя — это обращение в наркологическую клинику. Специалист оценивает тяжесть состояния алкозависимого, определяет актуальные схемы фармакотерапии и дезинтоксикационных мероприятий, основываясь на состоянии организма зависимого.
При развитии заболеваний в латентной (скрытой) форме самостоятельные попытки вывести алкоголь из организма заканчиваются очень плохо: теряется “золотой час” оказания медицинской помощи.

Как выйти из запоя плавно
Медленный выход из запоя необходим для минимизации тяжести синдрома отмены. Следующие рекомендации актуальны в случае, если вы не имеете возможности обратиться за помощью к профессионалам. В других случаях необходимо вызвать бригаду наркологов на дом.
Как вызвать рвоту
Для того, чтобы срочно вывести алкоголь из организма, нужно вызвать рвоту. Существует несколько способов очистить желудок:
Выпейте 1,5-2 литра теплой подсоленной воды и надавите на корень языка;
Растворите в теплой воде небольшое количество перманганата калия (марганцовки). Тщательно перемешайте смесь до полного растворения, а затем выпейте. В случае, если тошнота не придет сама, надавите на корень языка двумя пальцами;
Выпейте крепкий черный чай с молоком и щепоткой соли. Для вызова рвоты хватает двух чашек подсоленного чая.
Важно заметить, что для вызова рвоты необходимо выпить большое количество жидкости. В противном случае концентрированный алкоголь вместе с желудочным соком может обжечь слизистые оболочки горла и рта.
Что пить при выходе из запоя дома
Для скорейшей очистки организма нужно выпить большое количество воды. Не лишним будет употребление куриного бульона для укрепления иммунитета и “успокоения” стенок желудка. Кроме того, вы можете пить травяные отвары и компоты для укрепления организма.
Таблетки, выводящие из запоя
Во время похмелья актуально употребление таких медицинских препаратов:
Анальгин при похмелье для купирования болевых синдромов (мигрень, боли в суставах). При интенсивной боли разрешается употребление кеторола;
Сорбенты: Энтеросгель, Активированный уголь, Полисорб для выведения шлаков;
Линекс, Хилак форте — для улучшения работы ЖКТ, борьбы с дисбактериозом;
Алмагель, Де-нол — уменьшение секреции желудка;
Ессентуки, раствор Регидрона — для восстановления минерального баланса.
Во время абстинентного синдрома необходимо обратиться за помощью наркологов: в противном случае развиваются тяжелые патологии. Такие препараты, как Донормил, Эналаприл, Валокордин и т.д. не рекомендуется принимать без назначения специалиста.
Питание при выходе из запоя
Зачастую после запоя у человека нет аппетита, однако для предотвращения развития гастрита и язвы следует употреблять пищу часто и небольшими порциями. Запрещено употребление жареной, копченой и пересоленной пищи. Отдайте предпочтением легким супам, молочной и кисломолочной продукции.
Как осуществить срочный вывод из запоя на дому?
Справиться с отходняком от алкоголя вам помогут специалисты клиники “Нарколог-24”. Бригада опытных наркологов оперативно выезжает по адресу в Москве и Московской области.
После осмотра и сбора анамнеза профессионал оказывает медицинскую помощь: осуществляет постановку капельниц (с применением физрастворов и т.д.) и уколов, прибегает к индивидуальной фармакотерапии, а также оказывает психологическую помощь.
Наркологическая помощь от профессионалов “Нарколог-24” включает в себя:
Применение сертифицированных медицинских препаратов;
Гарантию сохранения конфиденциальности каждого пациента. Транспорт компании не несет опознавательных признаков, благодаря чему соседи не узнают об оказании наркологической услуги;
Участие квалифицированных психотерапевтов для создания мотивации к лечению;
Помощь родственникам алкозависимого.
Основные способы выведения из запоя
Попытки самостоятельно вывести человека из запоя могут потерпеть поражение из-за психологической тяги к спиртному. Это означает, что самостоятельно выходить из запоя не рекомендуется. Нижеуказанные способы актуальны только при легком похмелье.
Вывод из запоя на дому
Вывод из запоя в домашних условиях должен осуществляться с участием профессионалов. Врач использует капельницы для очистки кровяного русла от метаболитов этилового спирта, медикаменты для восстановления работы внутренних органов и психических функций. В сложных ситуациях необходима госпитализация в стационар.
Выведения из запоя народными средствами
Не существует народных средств, которые могут вылечить алкозависимость. Некоторые народные рецепты помогают незначительно облегчить состояние, однако качественная терапия подразумевает прибегание к традиционной медицине.
Капустный рассол от похмелья
После употребления алкоголя в организме возникает обезвоживание и вымывание минералов. Огуречный и капустный рассол помогают справиться с жаждой и пополнить витаминно-минеральный баланс в организме.

Корвалол при похмелье
Корвалол используется для борьбы с бессонницей и снижения артериального давления. Определять дозировку препарата должен только врач, поскольку в состав медикамента входит сильнодействующее вещество — фенобарбитал.

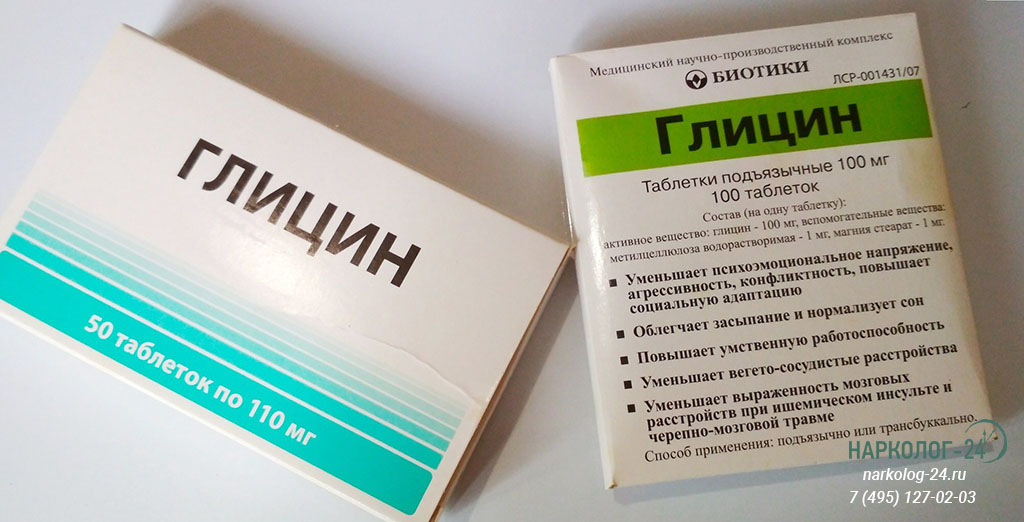
Глицин при запое
Глицин способствует активизации мыслительных функций и улучшению настроения. Для достижения терапевтического эффекта употребление Глицина должно быть систематическим.
Анальгин при похмелье
Анальгин используется для купирования болевых синдромов, однако употребление анальгетиков запрещено в состоянии опьянения.
Лимон после запоя
Витамин С укрепляет защитные функции организма, помогает быстрее вывести этанол из организма и придать ему тонус. Разрешается употребление воды с небольшим количеством лимона.

Противопоказания при выходе из запоя
Выделяют несколько противопоказаний для самостоятельного выхода из запоя:
Длительный 10-и дневный запой является абсолютным противопоказанием для самостоятельного выхода. Тяжелая алкогольная зависимость нуждается в терапии с участием опытных специалистов;
Резкое ухудшение самочувствия. Появление тошноты, рвоты, боли в животе и других симптомов острых патологий должно вас насторожить. Необходимо вызвать бригаду скорой помощи;
Появление нежелательных психотических реакций. В случае, если у алкозависимого возникла агрессия, суицидальные мысли и попытки, бред преследования и галлюцинации, следует обратиться к профессионалу.
Говоря о том, как вывести человека из запоя, важно учитывать необходимость комплексного подхода: сочетание детоксикационных мероприятий и психотерапии. В противном случае после выхода из запоя человек возобновляет употребление алкоголя.
Оставьте заявку на бесплатную консультацию специалиста
мы свяжемся с Вами в самое ближайшее время
Частые вопросы
Что делать, если человек в запое?
Если ваш близкий человек в запое, следует незамедлительно обратиться за наркологической помощью. Уговоры совместно отправиться с наркологическую клинику часто вызывают реакцию протеста. Для того, чтобы человека отрезать от алкоголя на долгое время, следует сформировать мотивацию к выздоровлению.
По приезду на дом, нарколог оказывает медицинские мероприятия и прибегает к психологической помощи. Во время интервенции социальный работник или психолог клиники “Нарколог-24” формирует мотивацию для избавления от алкоголизма, которая становится надежным базисом для выздоровления.
Как вывести женщину от запоя?
Для того, чтобы вывести женщину из запоя, следует вызвать нарколога на дом. Врач-нарколог осуществляет профессиональную детоксикацию с применением физрастворов и медицинских препаратов.
В сложных ситуациях рекомендуется прибегнуть к госпитализации. Терапия в стационаре обладает следующими преимуществами:
Социальная изоляция, предотвращающая алкогольный срыв;
Круглосуточный присмотр опытного медицинского персонала;
Возможность применения аппаратных методик (УБОД, плазмаферез и т.д.).
Можно ли пить после белой горячки?
После белой горячки и других острых психотических реакций употребление алкоголя строго запрещено. Срыв может привести к необратимым последствиям, таким как инфаркт, инсульт или летальный исход.

Как вывести с пивного запоя?
Быстрый вывод из пивного запоя подразумевает детоксикацию с применением инфузионных растворов. Кроме того, в результате пивного алкоголизма развиваются болезни желудочно-кишечного тракта, которые требуют своевременной диагностики и терапии.
Как вывести мужа из запоя?
Вывести из запоя мужчину можно только с участием бригады скорой наркологической помощи. Некоторые родственники алкозависимых подмешивают в еду биологически активные добавки, надеясь, что это поможет сформировать отвращение к алкоголю.
На самом деле, применение БАДов не помогает избавиться от зависимости. Обратитесь к наркологам для разработки индивидуальной схемы лечения алкоголизма.
Как выйти из длительного запоя?
Запой может иметь различную продолжительность, от двух дней до нескольких недель. Длительный запой приводит к стремительному разрушению органов и систем, а также функций головного мозга. Со временем происходят провалы в памяти, сложности с концентрацией внимания и мыслительными процессами. Выход из длительного запоя имеет несколько нюансов:
Необходимость в госпитализации. В результате формирования психической зависимости и нахождении в неблагоприятном окружении возникает риск срыва. Это означает, что следует на некоторое время оградить больного от окружения;
Комплексная детоксикация. Фармакотерапия, аппаратные методы детоксикации и инфузионные растворы используются для очистки организма от метаболитов этилового спирта;
Интенсивная психотерапия. Люди на поздних стадиях алкозависимости зачастую теряют критичность к своему состоянию. Квалифицированный психотерапевт помогает признать проблему и встать на путь выздоровления;
Необходимость в комплексном подходе. Алкоголизм — это болезнь, которая затрагивает не только физическое и психическое здоровье человека, но и духовную, социальную сферы. В условиях реабилитационного центра зависимые находят новые интересы и жизненные стремления, которые облегчают интеграцию в трезвую жизнь.
Как снизить употребление алкоголя при запое?
Постепенное снижение дозировки спиртных напитков не всегда приводит к желаемому результату. В некоторых случаях низкая концентрация этилового спирта в организме вызывает алкогольную абстиненцию: желание употребить алкоголь стремительно нарастает. Предотвратить такие последствия можно только при помощи детоксикации в условиях наркологической клиники.
Первая помощь при лечении запоя: выход за 3 дня
Стационарная наркологическая помощь нацелена на выведение человека из запоя за три дня. Проводится полный комплекс медицинских мероприятий для нормализации состояния зависимого.

Дезинтоксикация
Детоксикация — главный аспект терапии алкоголизма. Помимо приема сорбентов и аппаратных методик, прибегают к постановке капельниц. Используются такие растворы:
Водно-солевые растворы для борьбы с обезвоживанием;
Сочетание водно-солевых растворов с медикаментами: гепатопротекторами, гипотензивными средствами;
Витаминно-минеральные комплексы для восстановления иммунитета;
Гипертонические растворы для восстановления функций почек.
Стандартная капельница
- Объем капельницы 500 мл
- Выезд нарколога
- Осмотр пациента
- Консультация нарколога
- Детоксикация
- Назначения врача
- Лекарства на 3 дня
- Контроль состояния пациента
Двойная капельница
- Объем капельницы 1000 мл
- Выезд нарколога
- Осмотр пациента
- Консультация нарколога
- Детоксикация
- Назначения врача
- Лекарства на 3 дня
- Контроль состояния пациента
Усиленная терапия отравлений
- Объем капельницы 1500 мл
- Выезд нарколога
- Осмотр пациента
- Консультация нарколога
- Детоксикация
- Назначения врача
- Лекарства на 3 дня
- Контроль состояния пациента
Медикаментозное лечение
Фармакотерапия необходима для восстановления внутренних органов. Используют гепатопротекторы для нормализации работы печени, антидепрессанты для улучшения психоэмоционального фона, транквилизаторы для нормализации режима сна, гипотензивные средства для снижения АД и т.д. Фармакотерапия подбирается в индивидуальном порядке, на основе индивидуальных особенностей пациента.
Выведение из запоя в стационаре
Выведение из запоя в условиях стационара позволяет прибегать к аппаратным методам детоксикации.
УБОД — детоксикация, которая проводится под общим наркозом. Данная процедура помогает очистить организм от токсинов, не причиняя дискомфорта.
Плазмаферез — метод очищения плазмы крови с сохранением главных компонентов.
Ионная детоксикация — выведение токсинов при помощи активных ионов. Процедура не приносит дискомфорта и занимает до 30 минут времени.
Кроме того, в условиях стационара зависимый находится под постоянным наблюдением медицинского персонала, благодаря чему возможно оказание срочной медицинской помощи.
Когда нужно вызвать врача
Вызов врача необходим в таких ситуациях:
Человек находится в запое более суток;
Возникли неадекватные психические реакции (бред, галлюцинации, агрессия и т.д.);
Резкое ухудшение самочувствия;
Появление тяги к алкоголю;
Развитие абстинентного синдрома;
Специалисты клиники “Нарколог-24” оказывают профессиональную наркологическую помощь с участием современного оборудования. Богатый опыт работы и индивидуальный подход к каждому человеку помогает достичь лучшего результата терапии совместно с алкозависимым.
Литература:
- Шабанов П.Д. Наркология: Практическое руководство для врачей — 2003 г.
- Борисенко В.В. Современные представления об эпизодическом употреблении алкоголем и запойных формах алкогольной зависимости — 2014 г.
- Короленко, Ц.П. Личность и алкоголизм/ Короленко Ц.П., Завьялов В.Ю. —1998 г.
- А.Г. Гофман “Клиническая наркология” — 2017 г.
Оформите заявку на сайте, мы свяжемся с вами в ближайшее время и ответим на все интересующие вопросы.
Новые правила питания при сахарном диабете? Не отказывайте себе ни в чем!

Выпускник медицинского факультета УЛГУ. Интересы: современные медицинские технологии, открытия в области медицины, перспективы развития медицины в России и за рубежом.
Пища – движущая сила нашего тела, но она дает больше, чем просто энергию. Полезные вещества, содержащиеся в различных продуктах питания, помогают различным органам функционировать гармонично, выполнять функции, возложенные на них природой. Из пищи мы получаем вещества, которые вызывают образование мышечной ткани. Так что пища не только дает нам энергию, в которой мы нуждаемся каждый день, но и помогает прекрасно себя чувствовать, справляться с проблемами, возникающими в организме.
Не секрет, что изменение определенных пищевых привычек просто необходимо при диабете, но знаете ли вы, что полноценная диета может предотвратить все негативные последствия болезни? Прочтите, как это можно сделать.
У людей с сахарным диабетом строгая диета?
Этот миф родился из устаревших советов для диабетиков и устаревших правил питания. В конце концов, каждому нужно определенное количество энергии, которое мы можем использовать для повседневной работы и сохранения здоровья. Как вы представляете себе человека с диабетом и почти без еды? Это просто невозможно.
Что касается диабета, строгость диеты отражается на мониторинге гликемического индекса . Быстро усваиваемые продукты с высоким содержанием углеводов имеют высокий гликемический индекс, что приводит к быстрому и высокому повышению уровня сахара в крови.

Гликемический индекс
Не нужно спешить с диагностикой диабета. Внезапное и резкое изменение привычек питания может вызвать шок для организма, поэтому результат будет недолгим и может привести к недомоганию. Людям, страдающим сахарным диабетом, необходимо понимать, что диета в данном случае – это не краткосрочная диета, а образ жизни.
Однако многие пациенты игнорируют этот аспект и начинают соблюдать довольно строгие диеты, не вникая в отношение к своему телу и еде. Это в конечном итоге приводит не только к неблагоприятным последствиям для здоровья, но и к возникновению психологических проблем.
Чтобы избежать этих последствий, желательно не торопиться и спокойно подумать, как болезнь изменит вашу жизнь и как вам нужно будет питаться в будущем. Вам необходимо оценить не только свои увлечения и уже сложившиеся привычки, но и такие аспекты, как питание всей семьи, покупка еды и многое другое.
Первый шаг к изменению рациона и улучшению самочувствия – это изменение отношения к еде. Это напрямую связано с вашим здоровьем, поэтому, прежде чем вы начнете что-то менять, необходимо принять твердое решение о том, почему вы этого хотите, и оценить, какие преимущества будет получены.
Другими словами, нужно контролировать голод и чувство сытости без постоянного разочарования и научиться получать удовольствие от еды. Конечно, некоторых продуктов диабетикам следует избегать, но им можно найти отличные аналоги: например, выпить чаю вместо горячего шоколада или заменить лимонад на низкокалорийный напиток с меньшим содержанием сахара.
Все изменения могут показаться довольно сложными, но изменение диеты на правильную будет постепенным (это может занять 2-3 года), так что на самом деле это не так сложно.
Творчески подходите к еде
На пути корректировки рациона существуют различные психологические барьеры, поэтому не стоит бояться помощи специалистов (врачей и диетологов). Они могут предоставить вам полезную информацию и помочь переоценить преимущества и свойства знакомых продуктов.
Кроме того, не забывайте, что при диабете вам нужно не только думать о том, что вы едите, но и проверять уровень сахара в крови. Лучше всего это делать несколько раз в день. В Европе рекомендованы следующие уровни сахара в крови:
- До завтрака 4,4 – 6,7;
- До обеда 3.9 – 6.1;
- Через час после еды 8,9 и меньше;
- Через два часа после еды 6,7 и выше;
- Днем (с 14 до 16) 3,9 и более.
Гликированный гемоглобин менее 7%.
Также важно помнить, что питание играет важную профилактическую роль: правильное питание может не только остановить прогрессирование болезни, но и помочь избежать моментов недомогания.
Узнав, какие продукты подходят именно вам, вы сможете наслаждаться даже тем, что вам нравится. Гликемический индекс может варьироваться в зависимости от метода приготовления пищи и содержания жира в ней. Например, гликемический индекс апельсинового сока выше, чем у свежих апельсинов. Гликемический индекс белого хлеба можно снизить, нанеся тонкий слой масла.
Основные правила питания для людей с сахарным диабетом:
- Отдавайте предпочтение продуктам с низким и средним гликемическим индексом;
- Оптимизируйте потребление волокон;
- Употребляйте меньше насыщенных жиров;
- Избегайте невкусной пищи;
- Обратите пристальное внимание не только на выбор блюд, но и на выбор напитков;
- По возможности заменяйте обычные десерты фруктовыми;
- Если вы не можете жить без сладкого, замените сахар подсластителем.
Готовьте дома
Только повар, который готовит сам, знает настоящие ингредиенты и их питательную ценность. При сахарном диабете не рекомендуется есть в кафе или покупать уже готовые продукты в супермаркете, так как при их приготовлении часто используется много соли и сахара, а также лишних ингредиентов, таких как майонез, жирные сливки или сметана.

Приготовление еды в домашних условиях
Научитесь готовить самостоятельно, и вы убедитесь, что здоровая и вкусная пища – это несложно. Не бойтесь экспериментировать и менять ингредиенты в своих рецептах на те, которые подходят вам лучше всего. Иногда даже совершенно неожиданные сочетания могут поразить разнообразием вкусов и приятно удивить.
Употребляйте продукты с высоким содержанием клетчатки
Продукты на основе клетчатки полезны людям с диабетом, гипертонией, высоким уровнем холестерина и избыточным весом. Клетчатка полезна, поскольку замедляет всасывание глюкозы в кровь из тонкого кишечника. Также она улучшает пищеварение и быстрее дает чувство сытости.
Клетчатка присутствует во многих фруктах и овощах, бобовых и цельнозерновых, отрубях. Ваша диетическая цель должна состоять в том, чтобы потреблять около 30 граммов клетчатки в день: именно столько вы получите, если съедите две порции свежих или вареных овощей или фруктов в день.
На завтрак особенно подходят цельнозерновые продукты – они медленно дают энергию. Если чувствуете потребность в углеводах, желательно выбирать бобовые. Однако злоупотреблять волокнистыми продуктами не рекомендуется – очень резкое увеличение потребления может привести к расстройству желудка.
Выбирайте «хорошие» жиры
Жиры помогают снизить гликемический индекс продуктов, которые вы потребляете, но это не значит, что ими нужно злоупотреблять. В частности, следует категорически избегать насыщенных жиров, которые вызывают ожирение, накопление жира и затрудняют работу сердца и всего организма. Следует избегать таких продуктов, как жирное мясо, куриные шкурки, жирные молочные продукты.
Вы получите «хорошие» или ненасыщенные жиры из масла или орехов. Также подходят такие продукты, как нежирная курица , кролик или говядина, любая белая рыба.

Нежирное филе курицы
Советы по питанию для диабетиков
Превратите суп в сытное основное блюдо: например, добавьте фасоль, приправьте панировочными сухарями или побалуйте себя несколькими кусочками рыбы, нежирным цыпленком.
Добавьте в рацион овсяные и пшеничные отруби, используйте их при приготовлении всех мучных блюд (запеканки, блины и др.), добавляйте в супы или рагу.
Выбирайте правильно заправленные закуски:
- салат с апельсиновым соком, горчично-уксусной (или лимонной) заправкой и нежирным сыром;
- рис или пасту с натуральным томатным пюре и чесноком, базиликом и соусом из тертого пармезана;
- заправляйте овощи или мясо нежирным йогуртом, петрушкой и лимонным соком.
Ешьте бобовые (у них низкий гликемический индекс, высокое содержание клетчатки), их можно использовать:
Что нужно делать, чтобы забеременеть. Несколько советов
Беременность и рождения ребенка – это один из самых важных периодов в жизни каждой супружеской пары. У одних партнеров получается зачать ребенка очень быстро. А некоторые пары никак не могут дождаться ребенка и постоянно задаются вопросом, что нужно делать, чтобы забеременеть? Зачатие – это процесс, который зависит от обоих партнеров, поэтому с рекомендациями, что нужно сделать, чтобы забеременеть, ознакомиться стоит и женщине, и мужчине.

Что делать, чтобы забеременеть? Общие рекомендации
Прежде всего, пара должна проверить состояние своего здоровья. Ведь у здоровых партнеров шансов зачать ребенка намного больше, чем у людей с возможными хроническими болезнями. Не все знают, что некоторые заболевания, которые передаются половым путем, протекают практически бессимптомно, а некоторые заболевания, даже не связанные с половой сферой, могут препятствовать наступлению беременности. Поэтому обоим партнерам желательно сдать анализы на ЗПП, ВИЧ, гепатит и другие. Все эти анализы назначает специалист в индивидуальном порядке. Мужчине следует посетить андролога, а женщине – гинеколога.
Что надо делать, чтобы забеременеть абсолютно здоровой женщине? Определить оптимальный момент для возможного зачатия – наступление овуляции. Если же у женщины, которая планирует беременность, нет никаких проблем с менструальным циклом, то определить овуляцию достаточно легко – для этой цели используют так называемый калькулятор овуляции. Процесс формирования и дозревания яйцеклетки составляет в среднем 14 дней. Если у женщины продолжительность цикла 28 дней, то от этого числа надо отнять 14. В итоге получается 14. Это значит, что 14 день от первого дня менструации является самым благоприятным для зачатия ребенка. Можно воспользоваться онлайн-калькулятором расчета овуляции. Если вопрос в том, что нужно делать, чтобы быстрей забеременеть, то женщине не стоит ожидать конкретного дня овуляции. Ведь сперматозоиды в среде женского влагалища живут в среднем 3–5 дней после совершения полового акта. Это значит, что оплодотворение яйцеклетки в период овуляции может произойти не только «свежими» сперматозоидами, а и теми, которые попали в женский организм несколько дней назад. Если у женщины менструальный цикл нерегулярный, со сбоями, то калькулятор овуляции тут не поможет. Можно пойти другим путем – приобрести в аптеке специальные тесты для определения овуляции, или измерять базальную температуру по утрам прямо в постели (во время овуляции температурный показатель вырастает на 0,3 градуса). Во время овуляции в организме женщины изменяется концентрация гормонов. На эти изменения и реагируют тесты на овуляцию. Но если в течение трех месяцев тесты показали отрицательный результат, надо проконсультироваться со специалистом. Конечно, бывают случаи брака реагента покупного теста. Но все же стоит исключить возможность отсутствия овуляции, пройдя дополнительные обследования у специалиста.
Женщине, которая планирует зачатие, стоит полностью отказаться от спринцевания. Естественный уровень кислотности среды влагалища является самой оптимальной и благоприятной средой для мужских сперматозоидов, благодаря которой они способны жить до 5 дней после полового акта. Специальные гели для женской интимной гигиены, смазки и спринцевание разрушают природную среду, тем самым препятствуя зачатию новой жизни.
Что делать, если зачать не получается?
Часто наблюдаются такие случаи, что и женщина полностью здоровая, и качество спермы у партнера хорошее, а зачать ребенка не получается. Ведь природе иногда недостаточно одного желания «хочу забеременеть!». Что делать в таких случаях? Необходимо внимательно проанализировать свой образ жизни. Возможно, на вас влияют факторы, снижающие вероятность зачатия:
- Постоянные стрессовые ситуации и вредные привычки партнеров являются серьезным препятствием для зачатия. Ведь природа позаботилась о том, чтобы в неблагоприятных условиях и угрозе для жизни человеческий организм в первую очередь заботился о самосохранении. А стрессы воспринимаются организмом именно как недостаток безопасности для продления рода. Чтобы быстрее забеременеть, стоит полностью поменять свою жизнь – больше отдыхать, отказаться от никотина, алкоголя и наркотиков, сбалансировать питание.
- Употребление антибиотиков, анальгетиков и противоаллергических препаратов одним из партнеров существенно снижают шансы забеременеть. Данные препараты влияют на подвижность сперматозоидов, а также мешают яйцеклетке нормально созреть. Прием антибиотиков влияет на состояние бактериальной флоры во влагалище, что также является одной из причин, препятствующих зачатию ребенка.
- Недостаточный или избыточный вес. Что нужно перед зачатием ребенка – так это привести вес тела в норму. Но не за счет изнурительных физических нагрузок или голодания, а грамотно составленным рационом, который поможет женщине не только нормализовать вес тела, но и подготовит организм к будущему зачатию. Так, если у женщины недостаточный вес, нормализировать его рекомендуется продуктами, которые принесут максимальную пользу организму (сухофрукты, орехи, мясо).
- Постоянный контакт с химическими веществами, а также плохие экологические условия. Эти факторы негативно сказываются на общем состоянии здоровья партнеров, в том числе и на репродуктивной функции. Прием специальных витаминно-минеральных комплексов, в состав которых входят вещества-антиоксиданты, минимизируют негативное влияние экологических факторов на организм, способствуя зачатию здорового ребенка.
Что нужно принимать, чтобы забеременеть?
Во многих случаях проблемы с зачатием ребенка связаны с дефицитом витаминов в организме. Ведь витамины и минералы участвуют во многих биохимических процессах, иными словами, при нехватке полезных веществ нарушается работа многих органов и систем. Что пить, чтобы забеременеть может рекомендовать только специалист, если речь идет о длительном (более года) ненаступлении зачатия. Если же вы просто хотите увеличить шансы на зачатие, то женщинам стоит обратить внимание на следующие витамины и микроэлементы:
Фолиевая кислота – вот что нужно при планировании беременности принимать каждой женщине. Этот витамин рекомендуют принимать не только в период планирования, но и во время беременности в первом триместре. Прием фолиевой кислоты предотвращает развитие патологий головного и спинного мозга плода еще на ранней стадии беременности. Этот витамин в большой концентрации содержится в темной зелени, а также в таких овощах, как зеленый горошек, спаржа и фасоль. Только вот во время термической обработки продуктов, даже если зелень просто ополоснуть кипятком, теряется 90% этого витамина. Поэтому во время планирования зачатия рекомендуется принимать фолиевую кислоту дополнительно.
Витамин Е способствует насыщению мышечных тканей кислородом (улучшает тканевое дыхание). При недостатке витамина Е в организме наблюдается мышечная слабость, увеличивается вероятность выкидыша на ранних сроках беременности.
Витамин С – это мощный антиоксидант, который укрепляет иммунитет будущих родителей. Кроме того, витамин С укрепляет кровеносные сосуды, что очень важно для будущей мамы, ведь во время берменности у многих женщин появляются сосудистые сеточки, ухудшается состояние вен. Но самое главное, что витамин С необходим для формирования соединительной ткани и плаценты. Если в организме будущей матери наблюдается дефицит этого витамина, то впоследствии может развиться такая патология, как утончение стенок плаценты.
Йод участвует в гормональной регуляции организма, при дефиците йода наблюдаются апатия, снижение сексуального влечения, а также снижается вероятность зачатия. Йод влияет на формирование центральной нервной системы плода, а также на формирование головного мозга. Очень важно начать принимать препараты содержащие йод еще на этапе планирования зачатия, чтобы во время беременности избежать многих проблем со здоровьем, например, анемии, общей слабости, и т.п. Поэтому если вы долгое время задаетесь вопросом, что нужно, чтобы быстрее забеременеть, возможно, вам стоит посетить эндокринолога и сдать анализы на гормоны щитовидной железы.
И это далеко не полный список витаминов и минералов, которые необходимы будущей маме для зачатия. Однако стоит учитывать, что будущей маме и будущему отцу требуется разный набор полезных веществ. Так, комплексы для женщин, например, витамины Прегнотон, направлены на подготовку организма будущей матери к переходу в новое для нее состояние. А препараты, разработанные для мужчин, улучшают качество спермы.
Мужчинам подойдут препараты с высоким содержанием L-карнитина, цинка и селена, а также витамина Е и фолиевой кислоты. Сперотон содержит все эти вещества в необходимых количествах.
Грыжа живота
Грыжа – это выпячивание органов из полости, которую они должны занимать, через нормально существующие или патологические образованные анатомические отверстия.

Наиболее часто встречаются грыжи живота. Признаком такой грыжи является припухлость, появляющаяся при натуживании или в положении стоя, и исчезающая при вправлении руками или в положении лёжа. Иногда припухлость не поддаётся вправлению, что может быть обусловлено невправимой грыжей.
В грыже выделяют грыжевые ворота (отверстие, через которое произошло выпячивание), грыжевой мешок (часть брюшины, прикрывающая содержимое грыжи) и собственно грыжевое содержимое (сместившиеся органы – это могут быть части кишечника, сальник, мочевой пузырь и т.д.).
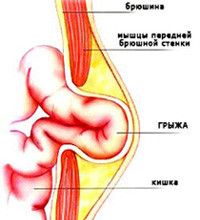
Существование грыжи является серьёзной патологией. Со временем грыжевые ворота расширяются и органы, образующие грыжевое содержимое, всё больше выходят за пределы брюшной полости. Это может приводить к нарушению их работы (при выходе толстой кишки могут наблюдаться запоры, при выходе мочевого пузыря – рези при мочеиспускании).
Самое опасное осложнение – это ущемление грыжи, при котором прекращается кровоснабжение органа, что может привести к его отмиранию. При отсутствии своевременной медицинской помощи возможен летальный исход.
Оставьте телефон –
и мы Вам перезвонимПричины грыжи
Причиной возникновения грыжи является слабость брюшной стенки, не способной компенсировать повышение внутрибрюшного давления (например, при поднятии тяжестей, родах, дефекации, натужном кашле и т.п.). Также к образованию грыжи могут привести дефекты брюшной стенки, образовавшиеся вследствие операции или травмы. Вероятность возникновения грыжи повышается при возрастном истончении мышечных тканей и утрате их эластичности. Имеют значение врождённые дефекты и наследственная предрасположенность.
Виды грыж живота
В зависимости от места расположения, различают:
Паховые грыжи
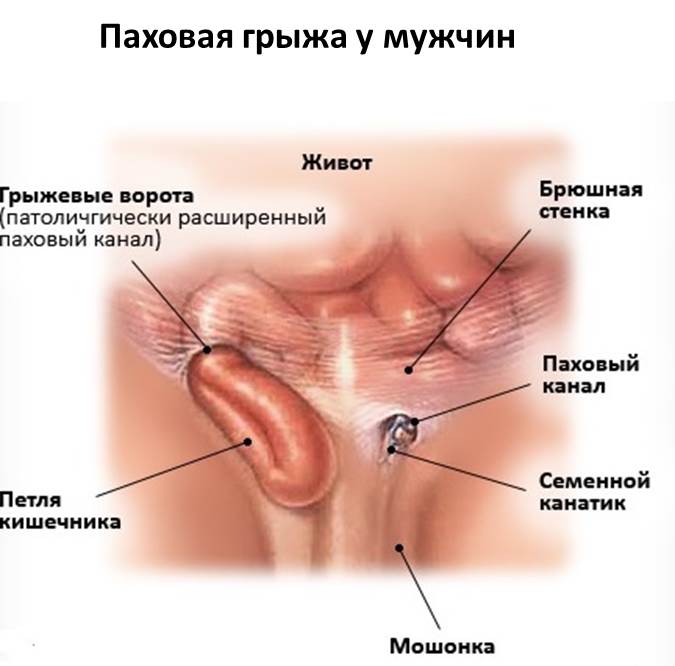
Паховая грыжа является наиболее часто встречающимся видом грыж живота. Она представляет собой патологическое выпячивание кишечника или большого сальника в полость пахового канала. У мужчин паховая грыжа встречается в 5 раз чаще, чем у женщин, что объясняется особенностями анатомического строения паховой области у обоих полов. У мужчин в паховом канале находится семенной канатик, у женщин – круглая связка матки.
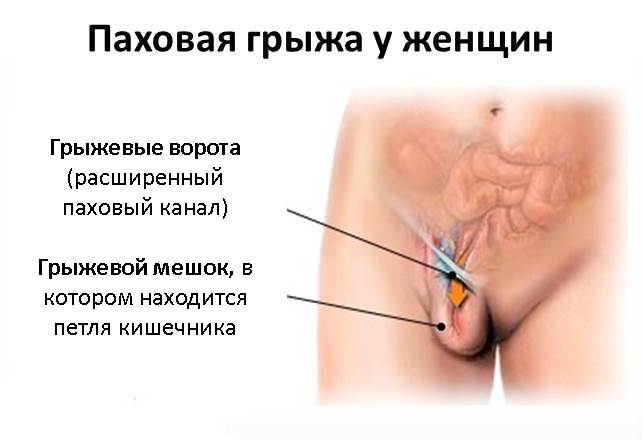
Паховая грыжа, если она не ущемлена, как правило, не вызывает болезненных ощущений. Единственным признаком такой грыжи является выпячивание внизу живота. Если покашлять, приложив руки к грыже, можно почувствовать как отдаются толчки.
Бедренные грыжи
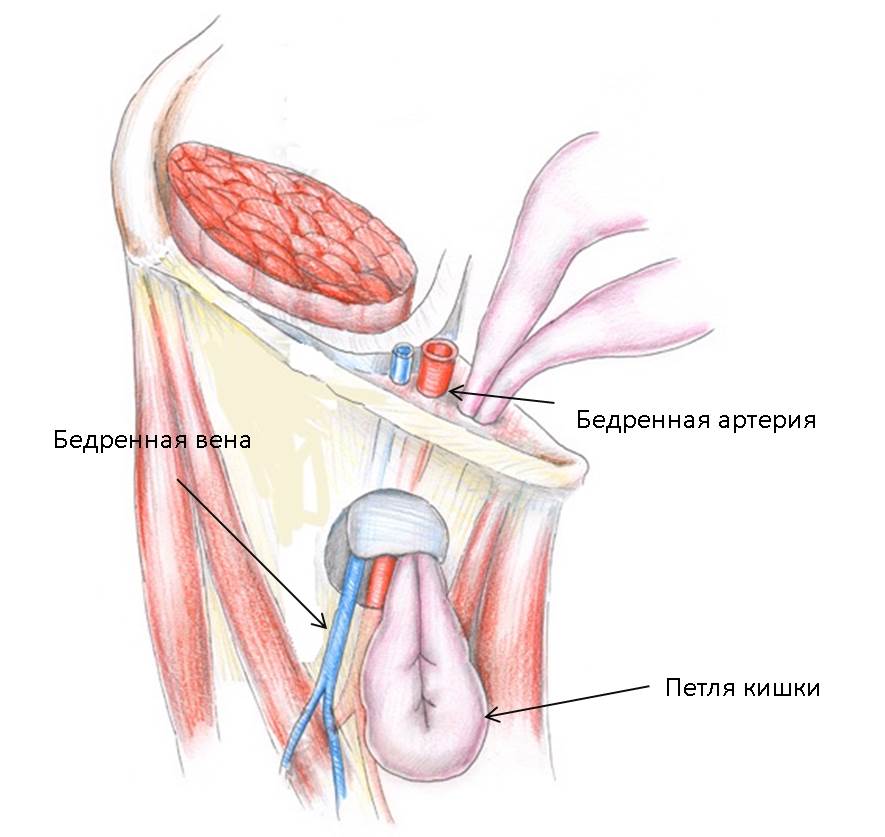
Бедренная грыжа представляет собой выпячивание внутренних органов через бедренный канал. В норме бедренного канала не существует, существует лишь бедренное кольцо, заполненное жировой клетчаткой, достаточно рыхлой, чтобы это место было уязвимо для выпячивания грыжевого мешка. Поскольку у женщин таз, как правило, больше, бедренные грыжи у них встречаются в 4 раза чаще, чем у мужчин.
Бедренная грыжа проходит в своем развитии несколько стадий – начальную, канальную (когда выпячивание уже привело к созданию бедренного канала, но грыжа еще не вышла под кожу и не стала заметной), полная. На первых двух стадиях симптомом образования грыжи является боль в области паха и верхней части бедра, усиливающаяся при кашле, натуживании и долгой ходьбе. На последней стадии в области бедренно-пахового сгиба возникает характерное вздутие размером с грецкий орех или больше.
Пупочные грыжи
Пупок – это место отпадения пуповины, связывающей ребенка с организмом матери. Мышцы вокруг пупка образуют пупочное кольцо, которое должно достаточно быстро сжаться. Однако пупочное кольцо остается «слабым» анатомическим образованием и через него может произойти выпячивание внутренних органов – кишечника или большого сальника.
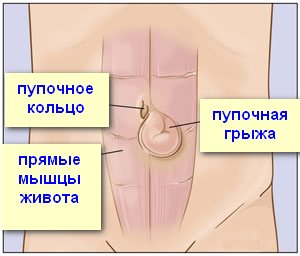
У новорожденных слабость мышц брюшной стенки достаточно часто приводит к образованию пупочной грыжи (выявляется у 20% младенцев). Иногда такая грыжа заметна только при вертикальном положении малыша или когда он тужится или кричит. В большинстве случаев пупочная грыжа у новорожденных проходит сама – по мере укреплении мышц брюшной стенки. Однако наблюдение у хирурга обязательно. Грыжа не должна увеличиваться, ущемляться. Может быть назначен массаж.
В некоторых случаях возникает пупочная грыжа и взрослых. Причины: слабость брюшной стенки, повышенное внутрибрюшное давление. Провоцирующими факторами являются беременность, ожирение, хронические запоры и т.п. Выглядит такая грыжа как шарик в области пупка. Иногда она проявляется лишь при натуживании или кашле. При большом размере грыжи возможны болевые ощущения, усиливающиеся после еды или во время физической нагрузки.
Грыжи белой линии живота
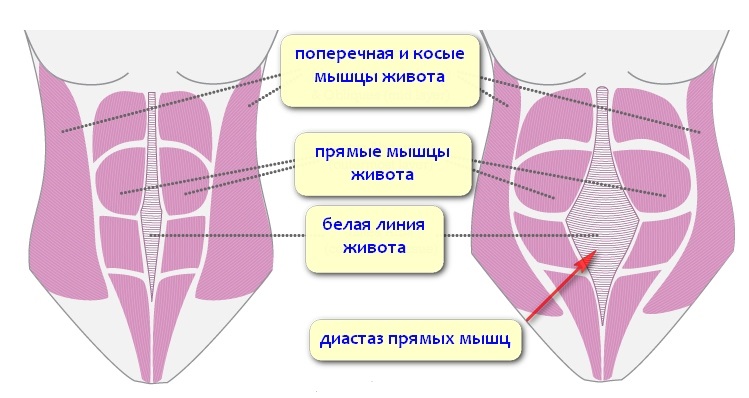
Белая линия живота – это пластина, образованная переплетенными сухожилиями и разделяющая прямые мышцы живота. Белой она называется по цвету ткани (в ней мало кровеносных сосудов). Проходит белая линия по середине живота – от грудной клетки (мечевидного отростка грудины) через пупок до лобка. В норме ее ширина составляет не более 3-х см. Но она может увеличиваться, если прямые мышцы начнут расходиться (например, под воздействием высокого внутрибрюшного давления). Подобное состояние называется диастазом прямых мышц живота. В этом случае по белой линии возможно образование грыж – выше пупка (надпупочная грыжа), в области пупочного кольца (околопупочная) или ниже пупка (подпупочная).
Методы диагностики грыжи
Диагностика грыжи проводится при осмотре пациента. При этом врач использует методы пальпации (прощупывание), перкуссии (простукивание) и аускультации (прослушивание естественных звуков организма).
Для получения более полной картины выполняются инструментальные исследования:
Рентгенография при грыже позволяет получить дополнительные сведения о наличии спаек, пристеночного ущемления грыжи и частичной кишечной непроходимости.
УЗИ даёт возможность уточнить локализацию грыжи, форму и размеры грыжевых ворот, оценить состояние окружающих тканей (это позволяет выбрать наиболее эффективную технику вправления грыжи), определить содержимое полости грыжевого мешка.
Компьютерная томография при грыже используется, если данных ультразвукового исследования недостаточно.
Чтобы точно продиагностировать заболевание, запишитесь на прием к специалистам сети «Семейный доктор».
Методы лечения грыжи
Тянуть с лечением грыжи нельзя. При обнаружении признаков грыжи следует сразу же обратиться к врачу-хирургу.
Единственным способом лечения грыжи является операция. Подобная операция называется герниопластикой. Также используются такие термины, как грыжесечение и удаление грыжи. Но герниопластика – более правильное название, так как грыжа в большинстве случаев всё же не удаляется, а вправляется.
Грыжевое содержимое погружается сквозь грыжевые ворота обратно в брюшную полость, после чего выполняется пластика грыжевых ворот. На этом этапе решается задача предотвращения повторного образования грыжи. Область грыжевых ворот укрепляется или собственными тканями организма или имплантатами (полимерными сетками). В течение месяца сетка прорастает тканями организма. Подобный каркас надёжно удерживает органы на своём месте. При использовании собственных тканей могут наблюдаться рецидивы (в 25% случаев).
В «Семейном докторе» удаление грыжи (герниопластика) выполняется лапароскопическим методом – через небольшие проколы в брюшной стенке, что позволяет добиться более быстрого заживления и избежать бросающихся в глаза рубцов. Лапароскопическая герниопластика производится в хирургическом стационаре, под местной или спинномозговой анестезией. Применение полимерных имплантатов практически полностью исключает возможность повторного образования грыжи.
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Запор у взрослых — симптомы и лечение
Что такое запор у взрослых? Причины возникновения, диагностику и методы лечения разберем в статье доктора Ковалева Алексея Николаевича, проктолога со стажем в 17 лет.
Над статьей доктора Ковалева Алексея Николаевича работали литературный редактор Елизавета Цыганок , научный редактор Павел Резницкий и шеф-редактор Маргарита Тихонова

Определение болезни. Причины заболевания
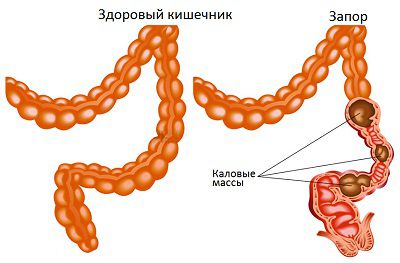
Запор (Constipation) — это функциональное заболевание, при котором нарушается процесс испражнения. Такой д иагноз устанавливают, когда человек ходит в туалет не каждый день (три раза в неделю или реже) или делает это ежедневно, но, чтобы опорожнить кишечник, ему приходится дополнительно натуживаться или помогать себе рукой. Кал при этом сухой и плотный, особенно первая порция, которая царапает стенки кишки и причиняет боль [1] .
На хронические проблемы с дефекацией и всё более редкие походы в туалет жалуются около 14 – 35 % взрослых пациентов. С возрастом число заболевших увеличивается, например у людей старше 60 лет запор встречается уже в 36 % случаев, причём у женщин чаще, чем у мужчин [6] .
Такая мучительная проблема, как запор, заметно сказывается на качестве жизни. Особенно это касается хронического запора, который не только в разы снижает работоспособность и становится причиной стресса, но и может привести к опасным осложнениям. Чтобы избежать подобных состояний, нужно без промедления обратиться к врачу-гастроэнтерологу для лечения запора.
Причины появления запоров у взрослых:
- Питание — недостаток растительной клетчатки и пищевых волокон, которые необходимы для нормализации консистенции кала и его свободного прохождения по толстой кишке [2] .
- Психогенные факторы — ссоры, психоэмоциональные переживания, стресс или смена привычной обстановки (командировка, путешествие и т. д.) приводят к запору психически неустойчивых, ранимых или мнительных людей.
- Малоподвижный образ жизни — из-за сидячей работы, отказа от активного отдыха и занятий спортом мышцы тазового дна постепенно ослабевают, поэтому сокращения кишечника становятся вялыми.
- Беременность иликормление грудью — увеличенная в размерах матка сдавливает толстую кишку извне.
- Синдром раздражённого кишечника или воспалительные заболевания ЖКТ — при хроническом воспалении кишечника постоянно нарушается стул, причём запоры часто чередуются с диареей.
- Поражение прямой кишки — из-за сильной боли на фоне геморроя, анальной трещины или парапроктита пациенты щадят прямую кишку, поэтому специально откладывают акт дефекации, стараются меньше пить и есть.
- Доброкачественные образования толстой кишки — растущие полипы или другие новообразования в толстой кишке мешают продвигаться содержимому желудка и задерживают стул. — о пухоль, как и доброкачественные новообразования, становится механическим препятствием для испражнения . Отличается тем, что выделяется сухой комковатый или лентовидный кал с небольшим количеством крови и слизи. Человек резко теряет вес, появляются боли в животе, общая слабость и бледность.
- Периферические нейропатии — з апор возникает при поражении нервов в районе крестца на фоне заболеваний головного и спинного мозга. Например, при рассеянном склерозе от запора страдают 40 % больных, а при болезни Паркинсона — 50 % [33] . Выражается в задержке стула без позывов к акту дефекации.
- Эндокринная патология — нарушение моторики толстой кишки на фоне сахарного диабета или гипотиреоза ( недостатка гормонов щитовидной железы).
- Пищевое отравление и интоксикация солями тяжёлых металлов.
- Приём некоторых лекарств.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы запора у взрослых
Симптомы заболевания различны, но все они обладают общими чертами.
Первый признак запора — это периодическое отсутствие стула на протяжении нескольких дней. Обычно человек испражняется 1–2 раза в сутки без лишних потуг и напряжения (одномоментно, быстро и полностью).
Второй признак — изменение формы или консистенции кала. Для идентификации запора часто используют Бристольскую шкалу формы кала [39] . Согласно ей, для запора характерны первый и второй типы кала, характеризующийся неоднородностью, сухостью и плотностью. В норме кал выглядит кашицеобразным и однородным.

Третий симптом — необходимость натуживаться при испражнении, из-за чего время, проводимое в туалете, длится больше трёх минут.
На четвёртом месте комплекс таких симптомов, как боли в животе, метеоризм (вздутие, урчание, скопление газов), общая слабость, утомляемость, раздражительность, боль в прямой кишке и сухой кал, травмирующий слизистую анального канала во время дефекации.
Пациентам, страдающим хроническим запором, необходимо постоянно принимать лекарства, периодически посещать специализированные больницы, проходить необходимые обследования, а также соблюдать диету и придерживаться правильного образа жизни [7] [8] . Нарушение работы кишечника повышает риск развития рака толстой и прямой кишки [35] .
Патогенез запора у взрослых
Механизм развития запоров у взрослых отличается в зависимости от причины заболевания, однако её удаётся найти не у всех пациентов даже при длительном наблюдении. Такие запоры называются идиопатическими, или криптогенными [4] . Это наиболее сложный в диагностике и лечении вид заболевания. Остальные запоры делятся на первичные и вторичные.
Первичные запоры
Первичные запоры развиваются, если причиной патологии послужили врождённые или приобретённые заболевания кишечника, в том числе генетические, структурные, органические изменения кишечника, то есть нарушение формы, длины, размера стенки толстой кишки. Такие «механические препятствия» на пути следования кала провоцируют проблемы с его продвижением. Появление первичных запоров также связывают с ухудшением связи желудочно-кишечного тракта с центральной нервной системой .
Вторичные запоры
Вторичные запоры — это следствие или осложнение заболеваний других органов и систем, которые опосредованно или косвенно влияют на работу толстой кишки ( ректоцеле , анальная трещина , геморрой и др.). Причиной также могут служить эндокринные расстройства, неврологические заболевания, беременность и роды, отравление и приём лекарственных препаратов. Вторичный запор встречается значительно реже, чем первичный [9] .
При эндокринных патологиях типа сахарного диабета или гипотиреоза повышенный уровень глюкозы нарушает работу нервных сплетений в стенке толстой кишки вплоть до синдрома «инертной толстой кишки», когда скорость продвижения содержимого кишечника снижается даже при отсутствии анатомических аномалий [34] .
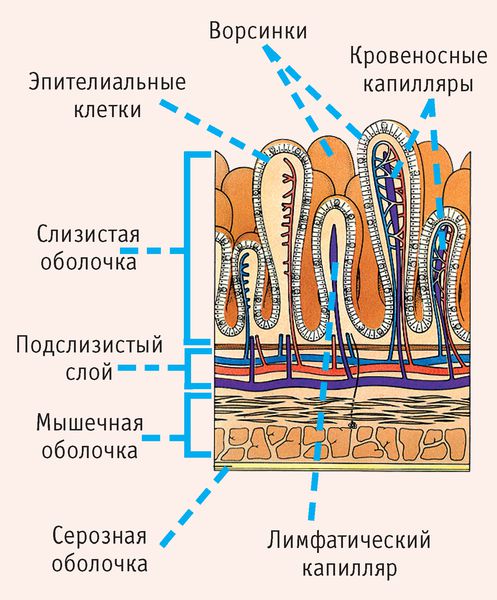
При беременности матка из-за увеличивающегося плода смещает органы малого таза и сдавливает кишечник. Это усложняет продвижение кала. После родов органы возвращаются на своё место, но не сразу. У беременных также повышается уровень гормона прогестерона, который расслабляет кишечник и ухудшает его сократимость. Кроме этого, будущие мамы стараются не натуживаться при испражнении, так как боятся, что это может повысить тонус матки и вызвать преждевременные роды или кровотечение.
При интоксикации солями тяжёлых металлов , например свинцом или ртутью на производстве, нарушается моторика кишечника. Это связано с повреждением миелиновой оболочки, проходящей вокруг нервных волокон, и патологическими изменениями в нервных узлах, расположенных на поверхности или в толще кишечника и солнечного сплетения.
Приём лекарств может вызывать различные побочные эффекты, которые провоцируют появление запора. Например, обезболивающие замедляют продвижение пищи по желудочно-кишечному тракту, антидепрессанты подавляют сократимость кишечника, а антибактериальные препараты убивают полезные бактерии и нарушают микрофлору кишечника. Медикаменты, вызывающие запоры:
- нестероидные противовоспалительные препараты (НПВП), например Анальгин, Ибупрофен, Нимесулид;
- антидепрессанты;
- препараты железа, например Ферлатум , Мальтофер , Сорбифер Дурулес ;
- препараты, нейтрализующие соляную кислоту в желудке, например Алмагель , Гастал , Гевискон ;
- гипотензивные препараты (бета-блокаторы, диуретики, блокаторы кальциевых каналов).
Вторичный запор встречается значительно реже, чем первичный [9] .
Классификация и стадии развития запора у взрослых
По механизму развития выделяют восемь видов запора:
- алиментарный (нарушение диеты);
- гипокинетический (недостаточная физическая активность);
- рефлекторный (заболевания ЖКТ: колит , язва желудка, холецистит и т. д.);
- токсический (постоянное отравление организма различными веществами, в том числе и медикаментами);
- эндокринный (сахарный диабет, гипотиреоз);
- механический (препятствие в просвете кишечника: полипы, опухоли, спайки и пр.);
- нейрогенный или психогенный (патология нервной системы или психологические проблемы);
- запор с нормальным транзитом (синдром раздражённого кишечника с запором) [5] .
Заболевание также может быть острым или хроническим. Острый запор появляется внезапно на фоне здорового состояния и безпроблемной дефикации. Причина такого запора может носить органический характер, например механическая непроходимость толстой кишки.
Хронический запор — это функциональное заболевание. Для него характерны постоянные нарушения акта дефекации продолжительностью не менее трёх месяцев. Функциональные расстройства кишечника связаны с изменением кишечной микрофлоры, слизистых оболочек, работы иммунитета и центральной нервной системы [37] .
Осложнения запора у взрослых
Запор может провоцировать следующие осложнения:
- Кровотечение из прямой кишки — твёрдый или сухой стул травмирует слизистую оболочку прямой кишки, что приводит к появлению боли и кровоточащих ран [3] .
- Недержание стула — после длительных запоров и частых травм сфинктеров (клапанов) прямой кишки иногда возникает такое заболевание, как энкопрез, то есть невозможность удерживать жидкий кал и газы.
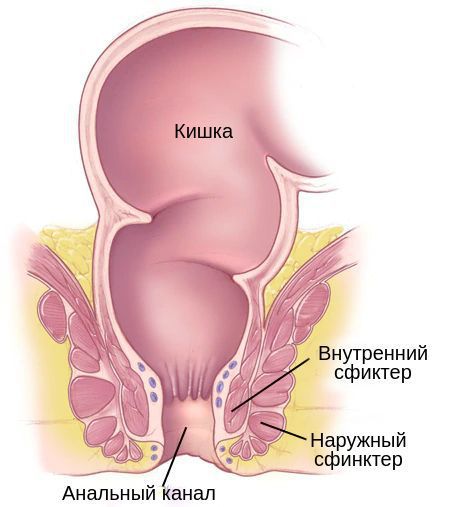
- Копростаз — закупорка кишечника плотным, большим и сухим калом. Длительный копростаз может привести к кишечной непроходимости. Острая кишечная непроходимость лечится только хирургическим путём под общим наркозом.
- Выпадение прямой кишки (пролапс) — возникает у людей, которые долго страдают запорами и вынуждены сильно тужиться и много времени проводить в туалете во время испражнения.
Диагностика запора у взрослых
Сбор анамнеза
Диагностика запоров начинается с опроса пациента. Врач на приёме спрашивает о частоте стула, характеристике кала (плотный, сухой, жидкий и т. д.), боли в животе, ощущении слабости, выходит ли вместе со стулом слизь, кровь или непереваренные кусочки пищи, уточняет, как человек питается и какие принимает лекарства. Затем врач осматривает пациента.
Инструментальная диагностика
На следующем этапе выполняются дополнительные инструментальные исследования:
- Колоноскопия — выполняет врач-эндоскопист. За три дня до исследования пациент должен соблюдать диету с низким содержанием клетчатки, а за несколько часов перед процедурой ему необходимо очистить толстую кишку специальным средством. Часто доктор вводит в вену пациента седативные препараты, чтобы устранить дискомфорт и неприятные ощущения. Во время исследования врач осматривает всю толстую и частично тонкую кишку. Это наиболее важный и информативный метод обследования при хронических запорах. Колоноскопию необходимо проходить каждые пять лет всем людям, начиная с 45–50 лет. Это с большой долей вероятности позволит позволит диагностировать предрак на поддающейся лечению стадии и начать необходимую терапию .
- Исследование времени транзита по ЖКТ — показывает, насколько хорошо пища проходит по пищеварительному тракту. Пациенту три дня подряд необходимо принимать по одной капсуле, содержащей специальные рентгеноконтрастные маркеры, например на основе сульфата бария . Обследование на рентгене проводят на пятый день после принятия первой капсулы. Врач-радиолог оценивает расположение маркеров в каждом из отделов толстой кишки. При этом капсулы не наносят вред организму.
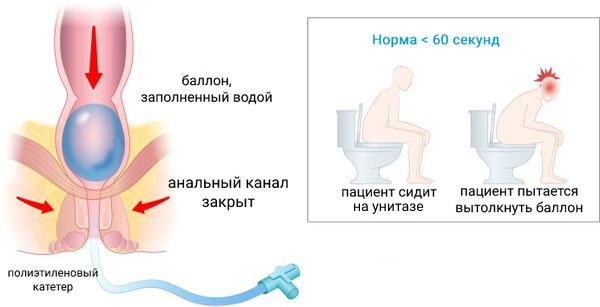
- Тест на экспульсию баллона — выявляет нарушения синхронной работы мышц таза, участвующих в испражнении [10][11] . Перед исследованием доктор вводит шарообразный баллон в прямую кишку и наполняет его водой или воздухом. После этого пациент, натуживаясь, пытается вытолкнуть баллон из анального канала. Врач записывает количество времени, которое человек тратит на то, чтобы избавиться от баллона. Здоровые люди обычно выталкивают баллон в течение одной минуты. Если пациент не может избавиться от баллона за три минуты, у него можно предположить патологию мышц таза. Исследование безболезненное и безопасное.
- Аноректальная манометрия — помогает определить степень сжатия и расслабления мышц прямой кишки и малого таза, что позволяет диагностировать механические или функциональные нарушение сфинктеров (клапанов) анального канала [12] . Для проведения этого безболезненного и безопасного исследования врач использует сфинктерометр. Его вводят в анальный канал, после чего пациента просят расслабиться или натужиться. Аппарат в течение 1–3 минут записывает давление в прямой кишке. На основании этих данных врач оценивает состояние сфинктеров. Применяется для диагностики энкопреза (недержания кала или газов) или, наоборот, стеноза (сужения) анального канала.
- Дефекография — исследование, которое позволяет изучить анатомические особенности аноректальной области, измерить аноректальный угол, выявить опущения тазового дна, ректоцеле (выпячивание передней стенки прямой кишки) или инвагинации (проникновение сегмента кишечника во влагалище) [10][13] . При испражнении пациента флюороскоп выполняет серию рентгенологических снимков, после чего врач оценивает механику дефекации. Необходимо для выявления структурных и функциональных проблем в прямой кишке.
![Дефекография [38]](https://probolezny.ru/media/bolezny/zapor-u-vzroslyh/defekografiya-38_s.jpeg)
- Электромиография — оценивает давление внутри толстой кишки. Во время исследования пациента просят натуживаться. В норме давление резко возрастает, но при нарушении работы кишечника давление попеременно то возрастает, то падает или приходит к исходному состоянию. В таком случае пациент не может полноценно опорожниться и у него возникает запор.
- Обзорное рентгеновское исследование брюшной полости — рентгеновские лучи создают изображение внутренних органов живота, чтобы исключить острую кишечную непроходимость [16].
- Аноскопия и ректоскопия — осмотр анального канала и прямой кишки. Для их проведения врач-колопроктолог использует видеоэндоскопические аппараты [16] . Небольшую трубку с камерой доктор вводит в прямую кишку, после чего изображение передаётся на экран монитора и врач оценивает, что происходит в прямой кишке у пациента. Необходимо для исключения механических или органических препятствий в прямой кишке при запорах.
- Трансректальное ультразвуковое исследование (ТРУЗИ) — чтобы исключить опухоли или новообразования возле прямой кишки или толстой кишки, которые могут сдавливать извне просвет кишки.
- Компьютерная томография и магнитно-резонансная томография (КТ и МРТ) — диагностика запоров, причиной которых стала опухоль толстого кишечника. Они помогают врачу исключить рак толстой кишки [14][15] . Пациент ложится на спину в специальный аппарат, который послойно сканирует толстую кишку, мягкие ткани, внутренние органы, сосуды и кости.
- Ирригоскопия или рентгеновское исследование кишечника с барием — определяет время , за которое кал проходит по толстой кишке . За несколько часов перед исследованием пациент чистит толстую кишку специальным препаратом (Мовипрепом, Фортрансом, Лаваколом и др.), после чего больному ставят клизму с барием и аппарат делает серию рентгенологических снимков. На основании них врач делает заключение о состоянии толстой кишки (удлинение, сужение, наличие опухоли или дивертикулов).
Лабораторная диагностика
Клинический анализ крови является обязательным методом обследования при подозрении на запор. Он помогает исключить анемию, связанную с колоректальным раком.
При подозрении на эндокринную природу запоров врач также может назначить анализ крови на глюкозу, тиреотропные гормоны и катехоламины.
Диагностика функционального запора по Римским критериям
Согласно Римским критериям 3-го пересмотра, врач может диагностировать функциональный запор, если в течение трёх месяцев за последние полгода у пациента выявлено не менее двух симптомов из нижеперечисленных:
- натуживание минимум в четверти всех дефекаций ;
- твёрдый кал, выходящий небольшими кусочками, минимум в 25 % дефекаций;
- ощущение неполного опорожнения кишечника во время 25 % дефекаций;
- ощущение непроходимости прямой кишки в 25 % дефекаций;
- дополнительная помощь рук при испражнении в 25 % дефекаций;
- менее трёх дефекаций в неделю;
- жидкий стул только после приёма слабительных;
- нет достаточных критериев для постановки диагноза « синдрома раздражённого кишечника » [36] .
Лечение запора у взрослых
Лечение назначает врач-гастроэнтеоролог. Начинать терапию нужно с диеты и нормализации стиля жизни. При неэффективности необходимо медикаментозное лечение.
Образ жизни
Одна из самых частых причин возникновения запора — сидячий образ жизни, который сказывается на сократимости толстой кишки. Занятия спортом могут стать эффективным средством борьбы с запором.
Ещё одним важным пунктом лечения является выработка рефлекса к акту дефекации. Необходимо выработать привычку посещать туалет в одно и тоже время и создать одни и те же ежедневные внешние условия для испражнения (шум воды или тишина, температура воздуха, уединение, умиротворение и т. д.).
Диета при запоре
Нужно научиться питаться не только правильно, но и вовремя. Ограничить приём острой, копчёной, жирной и жареной пищи, сократить потребление шоколада, консервов, маринадов, пряностей, алкоголя, газированных напитков, концентрированных соков, очень крепкого кофе или чая, хлеба из муки высших сортов, сдобных мучных и кондитерских изделий, исключить из рациона жирное мясо, рыбу и курицу.
Пищу полезнее готовить на пару или запекать в духовке. Желательно внести в меню несвежеиспечённый хлеб второго сорта, вегетарианские овощные или крупяные супы на мясном бульоне (кроме пшена и кукурузы), каши, варёный картофель, мясо нежирных сортов (говядина, телятина, кролик, курица, индейка), птицу и рыбу в варёном или пареном виде (котлеты, фрикадельки, пюре, суфле), белковый омлет из яиц.
Врачи рекомендуют питаться от четырёх до пяти раз в сутки и съедать не менее 500 г овощей и фруктов (салат, цветную капусту, свеклу, морковь, бананы, яблоки, сливы, абрикосы, чернослив, курагу), каждый день пить не менее 2–3 литров жидкости (например, минеральную воду «Донат Магния», некрепкий чай, натуральный сок), а каждый вечер — до 500 мл свежего 1%-го кефира. Важно, чтобы кефир был свежим (до трёх дней от даты изготовления), так как 1–3-дневный кефир слабит, после этого срока — крепит. Также разрешают употреблять до 10 г некислого творога, сметаны и сливок, до 5 г сливочного масла и до 15 г рафинированного подсолнечного или оливкового масла. Утром нужно выпить 200 мл прохладной воды. Это способствует работе кишечника.
Фитотерапия
В число наиболее распространённых средств фитотерапии при запорах входят корень солодки, сенна, крушина, семена подорожника, душица и продукты, содержащие большое количество клетчатки. На начальном этапе лечения доктор может порекомендовать Псиллиум (шелуху подорожника), а также Фитомуцил или Мукофальк [18] . Продукты на основе растворимых волокон впитывают в кишечнике воду, разбухают, превращаются в слизистый гель и размягчают стул, что способствует его лёгкому выведению.
Медикаментозное лечение
При неэффективности всех вышеперечисленных методов лечения врач-гастроэнтеролог может назначить препараты из следующих групп:
- Пребиотики — нормализуют состава микрофлоры толстой кишки, что положительно влияет на его сократимость и способность переваривать пищу.
- Осмотические слабительные — препараты первой линии. Способствуют накоплению жидкости в толстой кишке, создают осмотическое давление, необходимое для нормальной дефекации. Осмотические слабительные производят на основе макрогола, лактитола и сульфата магния [19][21][23][24][25][27][28] .
- Стимулирующие слабительные — препараты второй линии [17] . Стимулирующие слабительные (Бисакодил, Натрия пикосульфат, производные антрахинонов — препараты сенны, крушины, ревеня ) усиливают сократимость за счёт стимуляции нервных окончаний слизистой оболочки кишечника [29] . Однако они часто вызывают эффект привыкания и способствуют развитию «синдрома ленивого кишечника», когда кишечник перестаёт работать самостоятельно без помощи лекарств [17] . При длительном применении слабительных средств возникают дегенеративные изменения клеток подслизистого и мышечно-кишечного сплетений, нарушается водный баланс.
- Прокинетики — улучшают сократимость кишечника. Единственный препарат этого класса, доступный в России, — Прукалоприд[30][31] .
- Лубриканты — их действие основано на эффекте смазки. Кал размягчается, стенки кишечника смазываются, становятся более скользкими, что улучшает продвижение кала. Можно использовать в виде льняного или минерального масла или свечей с глицерином. Масло применяют в виде клизм или пьют натощак.
- Спазмолитики — снимают спазм гладкой мускулатуры кишечника и способствуют её расслаблению. Их назначают только при спастических запорах, в основе которых лежат спазмы стенки кишечника. В других случаях возникает обратный эффект.
Последовательность приёма препаратов зависит от причины запора. Принимать их можно только под строгим контролем лечащего врача.
Хирургическое лечение
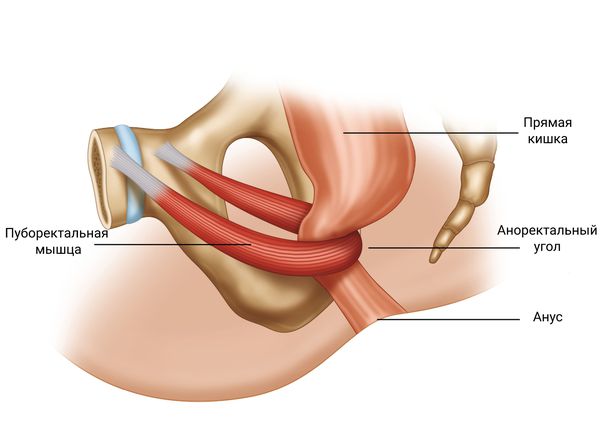
Тяжёлые формы инертной толстой кишки, которые проявляются кишечной непроходимостью, не реагируют на приём лекарств и не поддаются другим видам терапии, лечат с помощью операции [32] . Существует множество хирургических методов лечения, начиная от сфинктеротомии, растяжения пуборектальной мышцы, удаления сигмовидной кишки и заканчивая колэктомией (удалением всей ободочной кишки). Проводят их достаточно редко.
Прогноз. Профилактика
После дообследования и выявления основной причины запора, а также при правильном индивидуальном и адекватно подобранном лечении у врача-гастроэнтеролога, стул удаётся нормализовать в течение 3–5 дней. Но ни один метод лечения не приводит к 100%-у результату и полному избавлению от проблемы. Даже после оперативного лечения рецидив заболевания возможен в каждом втором случае, а болезнь, пущенная на самотёк, рано или поздно приводит к осложнениям.
Источники:
- https://vet-dom.ru/chto-delat-esli-u-sobaki-zapor/
- https://narkolog-24.ru/news/kak-pravilno-vyyti-iz-zapoya/
- https://unclinic.ru/novye-pravila-pitanija-pri-saharnom-diabete-ne-otkazyvajte-sebe-ni-v-chem/
- https://plan-baby.ru/statyi/chto-nuzhno-delat-chtoby-zaberemenet-neskolko-sovetov
- https://www.fdoctor.ru/bolezn/gryzha_zhivota/
- https://probolezny.ru/zapor-u-vzroslyh/
