Анализы на билирубин выявляют тяжелейшие заболевания печени. Все про анализ крови, мочи и кала на билирубин. Нормы и патологии у взрослых и детей
Что такое синдром Жильбера? Причины возникновения, диагностику и методы лечения разберем в статье доктора Васильев Р. В., гастроэнтеролога со стажем в 15 лет.
Гемолитическая анемия является аутоиммунной патологией. В результате развития заболевания, железосодержащий белок – гемоглобин, не доставляется в нужном количестве к тканям и клеткам, провоцируя развитие кислородного голодания.
Что такое гемолитическая болезнь (ГБН)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Руденко А. А., неонатолога со стажем в 6 лет.
Гемолитическая анемия у собаки
Малокровие или анемия, представляет собой патологический процесс, развивающийся в организме и характеризующийся резким снижением количества красных кровяных телец в кровяном русле. Дефицит эритроцитов не является самостоятельным заболеванием, это своеобразный сигнал организма, указывающий на развитие патологий в других органах.
Гемолитическая анемия является аутоиммунной патологией. В результате развития заболевания, железосодержащий белок – гемоглобин, не доставляется в нужном количестве к тканям и клеткам, провоцируя развитие кислородного голодания.
Эритроциты продуцируются костным мозгом, далее проникают в системный кровоток. Отслужив положенный срок, красные кровяные тельца утилизируются организмом, а некоторые их частички, используются организмом для формирования новых эритроцитов. Анемия развивается при снижении процесса выработки костным мозгом элементов, или же при обширных потерях организмом крови.
Причины развития заболевания

Аутоиммунная гемолитическая анемия характеризуется специфической реакцией организма, в результате чего, клетки иммунной системы атакуют собственные здоровые элементы. С греческого гемолитический, переводиться как взламывающий кровь.
Гемолитическая анемия проявляется продуцированием красных кровяных телец костным мозгом, но срок их службы значительно короче положенного. Иммуноопосредованная гемолитическая анемия, по сути синоним гемолитической аутоиммунной анемии. В различных источниках встречаются разные названия.
В ветеринарии различают идиопатическую гемолитическую анемию, возникающую при воздействии не идентифицированных факторов, а также вторичную, именуемую симптоматической. Нарушение в работе иммунной системы, может проявляются различными патологиями. Среди них значиться и идиопатическая гемолитическая анемия. Защитные силы организма, начинают продуцировать специфические антитела, основной целью для атаки которых, являются собственные клетки крови.
Вторичная или симптоматическая гемолитическая анемия, развивается при изменении поверхности красных кровяных телец. Спровоцировать подобное изменение могут токсические вещества или патологии. Иммунитет направляет антитела для уничтожения таких эритроцитов. Стать причиной развития иммуноопосредованной анемии у собак способны:
- укусы ядовитых насекомых и змей; ;
- кровопаразитарные заболевания (например, бабезиоз);
- специфические реакции организма на введение некоторых лекарственных препаратов; в организме.
Длительное протекание гемолитической анемии у питомца, приводит к нарушениям в работе всего организма. Прежде всего, страдают структуры печени.
Симптомы гемолитической анемии у собак
Подавляющее большинство клинических случаев диагностированной гемолитической анемии у животных, характеризуется тяжелым протеканием. Симптоматика зависит от тяжести и длительности протекания патологического процесса.
На ранних стадиях, отмечается повышенное угнетение, вялость и быстрая утомляемость животного. Связано это с недостатков эритроцитов в кровяном русле, что в результате приводит к нехватке кислорода.
Владельцы собак с гемолитической анемией отмечают частые обмороки у любимца, нарушение ориентации в пространстве на фоне снижения уровня кислорода в тканевых структурах головного мозга. Запускаются компенсаторные механизмы для восполнения дефицита кислорода в клетках, заставляя сердце биться быстрее. На фоне патологии нарушается и ритм дыхания – питомец часто дышит.
С течением времени, заболевание прогрессирует, провоцируя накопление билирубина (продукт распада эритроцитов на фоне гемолиза). Определенная часть билирубина выводится из организма почками вместе с мочой. Характерным признаком становится окрашивание мочи в красный цвет. Кожные покровы, видимые слизистые оболочки приобретают желтоватый оттенок – иктеричность. Среди признаков развития гемолитической анемии значатся – нарушение аппетита или отказ от корма, проявление диспепсических расстройств (например, рвота).
Основные признаки развития анемии у питомца:
- угнетенность и вялость, резкое снижение общей активности;
- повышенная утомляемость даже после незначительных физических нагрузок;
- заторможенность состояния, апатия и сонливость;
- утрата аппетита;
- изменение цвета слизистых оболочек – малокровность и бледность, возможно появление мелких кровоизлияний на слизистых;
- учащенное биение сердца, нарушение ритма миокарда;
- повышение температурных показателей тела (отмечается не всегда);
- появление прожилок крови в каловых массах, окрашивание мочи в красный цвет;
- учащенное неглубокое дыхание;
- изменение объемов живота.
Симптомы развития гемолитической аутоиммунной анемии не являются специфическими, поэтому необходимо проведение обязательной диагностики в условиях ветеринарной клиники специалистом.
Назначаются инструментальные и лабораторные исследования не только для постановки диагноза, но и для определения факторов, спровоцировавших развитие патологии. Дифференциальная диагностика включает в себя проведение:
- общеклинического анализа крови и мочи;
- копрограмма (исследование проб каловых масс для определения скрытой крови);
- рентгенография и ультразвуковое исследование органов брюшной полости.
Спорные вопросы в плане постановки точного диагноза, решаются путем проведения специфических тестов на наличие генетических патологий, эндоскопии и анализов крови для обнаружения кровопаразитарных инфекций.
Лечение у собак
Гемолитическая анемия, протекающая в тяжелой форме, требует назначения немедленного лечения. Наилучший вариант для восстановления функций организма – проведение переливания крови. Предварительно отбирают образец крови и проводят анализ. Переливание крови необходимая процедура, позволяющая стабилизировать общее состояние пациента.
Вторичный тип развития аутоиммунной гемолитической анемии у собаки подразумевает назначение индивидуального лечения. Идиопатический тип патологии лечат путем иммуносупрессивной терапии. Назначаются кортикостероиды в иммуносупресивных дозах. В некоторых случаях, лечение комплексное, требующее подбора нескольких средств, подавляющих активность иммунной системы.
План лечения всегда индивидуальный, зависит от состояния животного, результатов диагностических исследований и особенностей организма питомца.
В зависимости от поставленного диагноза, тяжести состояния собаки, прогноз лечения будет различаться. Полностью избавиться от патологии не возможно. Питомец должен получать специальную корректирующую терапию на протяжении всей жизни. За состоянием питомца с диагностированной аутоиммунной гемолитической анемией необходимо постоянно следить. Дело в том, что этот вид заболевания склонен к рецидивам.
Профилактика гемолитической аутоиммунной анемии заключается в своде основных правил, применяемых для предотвращения обычной железодефицитной анемии. Минимизировать риски развития патологии у любимца можно. Для этого необходимо:
- следить за календарем вакцинаций и своевременно проводить иммунизации;
- посещать ветеринарного специалиста с диагностической целью один раз в год;
- предотвращать возможные контакты пса с ядовитыми веществами и растениями;
- не назначать самостоятельно лекарственные препараты без предварительной консультации с ветеринаром.
Необходимо уделить особое внимание и организации рациона питания. Животное должно получать только высококачественные корма, обогащенные всеми необходимыми нутриентами, минералами и витаминными комплексами. Если владелец предпочитает кормить собаку натуральными продуктами, рекомендуется обогатить рациона мясом, гречкой и свежей говяжьей печенью.

В связи с большим потоком поступающих вопросов, бесплатные ветеринарные консультации временно приостановлены.
Всё, что вам необходимо знать про гемолиз у собак

Апатичная безучастность собаки и плохой аппетит часто выступают основными сигналами болезни животного.
Без каких-либо основных дополнительных проявлений владельцу сложно понять, что же произошло. В это время в крови питомца может усугубляться разрушительный процесс гемолиза.
Что это за болезнь крови?
Эритроциты – красные кровяные тельца – функционируют в крови собаки в среднем до 4-х месяцев, после чего их утилизируют макрофаги (клетки, переваривающие продукты распада и токсины). Но в норме костный мозг синтезирует почти 2,5 млн новых эритроцитов ежесекундно, поэтому такие потери для организма неощутимы.

В течение своего срока жизни они транспортируют в организме кислород и углекислый газ, белки, ферменты, жиры, принимают участие в свёртывании крови, регулируют рН – и это далеко не полный перечень их жизненно важных для организма деяний.
Гемолиз – это и есть тот самый процесс утилизации старых эритроцитов.
Вопрос лишь в том, происходит его распад естественным образом либо преждевременно в силу неблагоприятного воздействия. И если говорить о втором случае, далее гемолиз рассматривается уже как патологическое разрушение мембраны эритроцита с последующим высвобождением в сыворотку гемоглобина.
Локализация разрушительного процесса подразделяет патологию на внутриклеточную и внутрисосудистую.
Внутриклеточный гемолиз. Тот самый естественный процесс, который проходит в печени, селезёнке и красном костном мозге – основных кроветворных органах. Однако даже в этом случае гибель эритроцитов можно отнести к патологии, если у пациента наследственный микросфероцитоз или талассемия.
Внутрисосудистый гемолиз. Преждевременная деструкция жизнеспособных эритроцитов в сосудистом русле происходит в виде растяжения и последующего разрыва мембраны клетки.
Гемоглобин освобождается из оболочки и проникает в плазму. А после цепочки взаимодействий со специфическими белками из плазмы образуется билирубин, который покинет организм вместе с желчью.
Причины
Рассматривать гемолиз как отдельный процесс приходится крайне редко. В этой ситуации подобная проблема подразумевает гемолитическую анемию у животного. Однако и здесь специалисты ставят акцент на том, что это только симптом разноплановых патологических состояний, а не отдельное заболевание.

На первый взгляд может показаться, что патология достаточно редкая. Но причины её развития очень разнообразны, и в группе риска может оказаться любое животное.
- Гипофосфатемия после лечения инсулином собаки-диабетика.
- Отравление химическими окислителями. При этом как веществами, так и растениями (лук и чеснок).
- Отравление крысиным ядом.
- Наследственные дефекты эритроцитов.
- Синдром полой вены.
- Дирофиляриоз.
- Эритроцитарные паразиты: гемоплазмоз, бабезиоз.
- Заворот селезёнки.
- Онкологические процессы (в особенности лимфомы, гемангиосаркомы).
- Разрушительное воздействие аутоантител: иммунная система начинает атаковать собственные клетки крови.
- Кишечные палочки.
- Укусы ядовитых насекомых и змей.
- Интоксикации канцерогенами (бензол, эфир, хлороформ) и тяжёлыми металлами (свинец).
- Сильное переохлаждение или наоборот перегрев, ожоги.
- Дефицит витамина B12, фолиевой кислоты и железа.
- Обильная кровопотеря вследствие несчастного случая.
- Наличие большого количества гельминтов и блох.
- Почечная недостаточность у возрастных собак.
- Внутренние кровотечения.
- Инфекционные заболевания: пироплазмоз, лептоспироз, инфекционный гепатит.
И ещё одним немаловажным фактором риска для питомца оказываются хронические патологии селезёнки и печени, по причине которых происходят сбои в фильтрациях и распаде старых эритроцитов.
Симптомы

Лёгкие формы анемии зачастую проходят у собаки вообще бессимптомно. Но чем большее количество эритроцитов разрушается, тем всё сильнее страдают от гипоксии множество тканей и головной мозг, и внешне такие изменения у собаки проявляются:
- в непривычной вялости, одышке, снижении аппетита либо полном отказе от пищи;
- повышенной утомляемости: собака проявляет все признаки сильной усталости даже после совсем непродолжительной и спокойной прогулки, с жадностью пьёт воду;
- аритмией и тахикардией, бледностью слизистых оболочек и слабостью иногда вплоть до состояния анорексии, когда в крови уже существенно снижается уровень эритроцитов, гематокрита и гемоглобина;
- желтушностью слизистых при повышенных концентрациях билирубина;
- изменениями в цвете мочи от розоватого до цвета «портвейна» при наступлении гемоглобинурии – появлении гемоглобина в моче;
- точечными кровоизлияниями в дёснах и слизистой носа;
- увеличенной печенью и селезёнкой при внутриклеточном патологическом гемолизе;
- рвотой и периодическим сильным поносом с остатками непереваренной пищи;
- бледным цветом кала вплоть до белого при тяжёлой форме гемолиза.
Диагностика
Диагноз гемолитическая анемия подтверждается лабораторным путём, в первую очередь, на основании изменений в основных показателях красной крови:
- уровня гемоглобина и гематокрита;
- результатах микроскопии кровяного мазка;
- количества эритроцитов и ретикулоцитов.

Обязательным дополнением часто являются результаты общего анализа мочи, кала на гельминты, ДНК-тесты на наследственную патологию и на выявление бабезий и микоплазмы.
А в отдельных случаях, например, при подозрениях на нарушения в синтезе эритроцитов, возникает необходимость в биопсии костного мозга. Подобный комплекс анализов помогает установить именно первопричину прогрессирующей анемии.
Важно! Лабораторные признаки гемолиза способны проявиться лишь спустя 48 часов после его развития. В связи с этим собака с подозрением на гемолитическую анемию определённое время должна находиться под контролем специалиста для возможности проведения серии обязательных тестов.
Как лечить?
Правильно разработать тактику и схему лечения собаки возможно только при основном акценте на первопричине анемии. И в каждом конкретном случае будет сугубо индивидуальная схема. В качестве экстренной либо поддерживающей терапии, в зависимости от состояния собаки, могут применяться следующие манипуляции и назначения:
- переливание крови в случае острой анемии после большой кровопотери;
- переливание плазмы или эритроцитов при наследственных патологиях крови;
- пересадка костного мозга;
- кортикостероидная терапия при иммуноопосредованном характере анемии;
- приём курсом витамина K для лучшей свёртываемости крови;
- внутривенные инъекции с целью увеличить объём крови;
- антибактериальная терапия, если анемия вызвана инфекциями;
- противопаразитарные средства;
- препараты с декстраном железа, фосфатом калия и сульфатом железа;
- кровоостанавливающие препараты при внутренних кровотечениях.
Оперативное вмешательство применяется достаточно редко и только в тех случаях, когда прекратить кровопотерю невозможно любым другим образом.

В любом случае, каким бы ни оказался алгоритм действий специалиста, эффективная помощь собаке предусматривает комплексное решения всего трёх задач.
- Обеспечить общую поддержку на период восстановления функционала кроветворных органов.
- Восстановить максимальное количество эритроцитов, общий объём крови и строго контролировать риск возможных кровотечений.
- Обнаружить и устранить основную причину анемии.
Борьба с анемией предусмотрена и в домашних условиях. Правда, если речь идёт о простых манипуляциях в виде поддерживающей или симптоматической терапии (внутримышечные инъекции и таблетки).
Но только после комплексной диагностики и подтверждённого диагноза ветврачом. При этом собаку необходимо регулярно приводить в клинику для проверочных тестов и контроля над состоянием крови.
Справка! В лечении беременных и кормящих сук ряд препаратов назначается с большой осторожностью. Например, антибиотики, гормоны и противопаразитарные препараты. В остальных случаях применяется терапия, адекватная тяжести состояния собаки.
Особенности кормления
Однообразное питание в определённой мере тоже способствует развитию анемии, поэтому в рационе больной собаки должны непременно присутствовать продукты, в первую очередь обогащённые железом, белком и витаминами B и C.
За счёт мясных субпродуктов (особенно печени), обезжиренного мяса и рыбы необходимо увеличить потребление белка на 15-20%. К тому же, железо из мяса и рыбы усвоится лучше всего. Дополнительно можно ввести в рацион нежирный творог и яичный белок. При этом режим кормления не меняется и остаётся прежним: 2-3 раза в день.
Допускается подмешивание в пищу собаке железосодержащих витаминных комплексов, но только с одобрения каждого конкретного препарата ветеринарным врачом.

Справка! Какой-либо особой предрасположенности к анемии у конкретных пород не существует. К сожалению, такой патологии подвержена абсолютно любая собака, любого возраста, размера и пола.
Прогноз на продолжительность жизни
Учитывая многообразие вызывающих анемию причин, сделать те или иные однозначные прогнозы попросту невозможно. Большую роль всегда играет возраст собаки и её общее состояние.
К примеру, при онкологии и тяжёлых химических интоксикациях шансов у животного намного меньше, чем в ситуациях с эритроцитарными паразитами либо кровопотерей при несчастном случае.
Но в каждом конкретном случае первостепенно важным будет своевременная профессиональная диагностика и последующая возможность или, увы, невозможность устранения первопричины.
Профилактика
В ветеринарии понятия профилактика анемии, к сожалению, не существует. Несмотря на это, на рынок выходят всё новые и новые средства, которые обещают предотвратить эту проблему у вашего любимца.
На деле подобные средства попросту бесполезны, а в ряде случаев откровенно опасны для вашей собаки. Приобретать такие добавки или лекарственные препараты можно только по назначению ветврача, но, опять же, когда собака уже нуждается в восстановлении от анемии. А избежать этого патологического состояния они не помогут.
Но существуют несколько общих рекомендаций, которые в той или иной степени могут сократить потенциальную вероятность развития анемии:
- Соблюдайте чёткую регулярность в кормлении.
- Согласовывайте с лечащим врачом приём большинства препаратов. Не занимайтесь самолечением животного.
- Максимально берегите питомца от контакта с химическими ядами.
- Регулярно и своевременно проводите вакцинацию.
- Предварительно согласовав с ветврачом сроки и конкретные препараты (это важно!), систематически проводите очищение собаки от паразитов и глистов.
Заключение
Гемолитическая анемия – патология неоднозначная. Собака может восстановиться как в течение нескольких дней, так и нескольких лет. К тому же нередко именно на фоне анемии развивается гепатит. Будьте предельно внимательны к здоровью питомца. Это может существенно продлить ему жизнь.
Гемолиз у собак: особенности заболевания, причины и методы лечения
Недаром кровь раньше считали жидкостью, обладающей волшебными свойствами: она греет, переносит кислород и питательные вещества, при любой «неполадке» системы кровообращения тяжело страдает весь организм. Одной из наиболее тяжелых патологий является гемолиз у собак. При этом кровь фактически расщепляется на составные компоненты, что приводит к очень неприятным последствиям…

Общие сведения
Гемолизом называется процесс разрушения эритроцитов. Но зачастую термин этот используется в более «широком» виде и подразумевает повреждение не только эритроцитов, но и прочих форменных элементов крови. Конечно, столь тяжелая патология в одночасье и «просто так» никогда не возникает. Более того, процесс гемолиза характерен для гемолитической анемии. Сам по себе он не встречается (за исключением некоторых случаев).
Патология делится на две больших разновидности: внутрисосудистую или внутриклеточную. При внутриклеточном гемолизе клетки крови разрушаются непосредственно в органах ретикулоэндотелиальной системы, причем в большинстве случаев это норма. Дело в том, что в селезенке животного ежедневно разрушаются эритроциты, «срок эксплуатации» которых подошел к концу. Патологическим намного чаще бывает внутрисосудистый гемолиз, при котором распад форменных элементов крови происходит непосредственно в общем кровотоке. При этом происходит выброс огромного количества билирубина, что обуславливает развитие желтухи. А она, к слову, переносится собакамиочень тяжело, нередки случаи летального исхода.
Но в легких случаях хозяин, скорее всего, вообще не сможет догадаться, что с его питомцем происходит что-то неладное. Хуже, когда объемы разрушающихся эритроцитов превышают все мыслимые пределы: при этом ретикулоэндотелиальная система уже не справляется с их переработкой, развивается гемоглобинурия (моча превращается в «томатный сок»). Вторым опасным последствием этого процесса является анемия. Она куда опаснее, чем об этом принято думать.

Так как эритроциты переносят кислород, при их недостатке в кровотоке развивается хроническая гипоксия всех органов и тканей. В особо тяжелых случаях это может привести к серьезному повреждению мозга, так как этот орган крайне чувствителен к нехватке кислорода! Так что при первых ее признаках необходимо сразу же обращаться к ветеринару.
Предрасполагающие факторы
Причины патологии крайне разнообразны. К примеру, описаны случаи гемолиза, развивающегося у животных, подвергшихся воздействию повышенных или пониженных температур (гипер- и гипотермия). Кроме того, разрушением красных кровяных телец чревато облечение собаки радиоактивными материалами. Разумеется, «в дикой» природе подобное вряд ли случится. Куда вероятнее наличие у больного питомца какого-то опасного инфекционного заболевания. В частности, вызвать распад крови могут многие патогенные штаммы самой обычной кишечной палочки.
Аналогично действуют некоторые вирусы. Кроме того, не стоит забывать о врожденных патологиях ретикулоэндотелиальной системы и аутоиммунных заболеваниях, при которых организм сам начинает разрушать кровь, принимая ее за чужеродную ткань. Кроме того, гемолиз развивается при переливании несовместимой крови, но это для нашей страны не характерно: так как банков крови домашних животных у нас нет, то и переливать бывает нечего. Рассмотрим некоторые предрасполагающие факторы чуть более подробно.

Итак, первой возможной причиной «разложения» крови являются укусы ядовитых змей и насекомых, а также отравления крысиными ядами, солями тяжелых металлов и т.д. Особенно опасны укусы змей. Правда, гемолиз возникает исключительно в том случае, если яд пресмыкающегося обладает гемолитическим действием (гюрза, гадюка, эфа, гремучники и т.д.).
Из-за чего еще может развиться гемолиз?
Есть большая вероятность гемолиза в случаях, когда ваш питомец контактировал с какой-то опасной «химией». В частности, привести к такому результату могут: эфир, хлороформ, бензол и прочие соединения. Даже в малых концентрациях они вызывают разрушение эритроцитов, одновременно являясь мощными канцерогенами и способствуя развитию онкологических заболеваний. Нередок гемолиз при заболеваниях печени: желчные кислоты, попадающие в кровь при патологиях этого органа, очень агрессивно относятся к эритроцитам, разрушая их оболочку.
Для собак очень характерной причиной гемолиза являются кровепаразитарные заболевания. К примеру, бабезиоз. Крошечные микроорганизмы паразитируют непосредственно в эритроцитах, отчего происходит разрушение последних. Если количество паразитов не превышает «предельно допустимых норм», никаких видимых признаков заболевания нет, но как только иммунитет животного окажется в достаточной степени подавлен, и рост количества паразитов станет неконтролируемым, распад эритроцитов в кровотоке становится массовым явлением.

Кстати, еще одной причиной развития гемолиза может быть сердечный гельминт. Паразит выделяет много токсинов, которые, учитывая локализацию червя, попадают прямо в кровь. Из-за этого начинают разрушаться эритроциты. Процесс в этом случае довольно длительный, анемия развивается медленно. От момента появления в кровотоке червяка до первых клинических признаков может пройти год, а то и более (зависит от количества паразитов и от их размера).
Клинические признаки
При легком гемолизе клинические признаки часто отсутствуют. Все изменяется, когда количество разрушаемых красных кровяных телец возрастает. Животное становится вялым, отказывается от корма, возможно появление одышки. Собака отказывается играть, подолгу лежит на одном месте. Вскоре можно заметить изменение цвета мочи: она становится кроваво-красной, сильно при этом напоминая томатный сок. В первые дни урина становится лишь слегка розовой, но впоследствии сильно краснеет. Как еще проявляется гемолиз крови у собак?
Если питомец не получает никакой медицинской помощи, процесс ухудшается, развивается желтуха. Желтеют все видимые слизистые оболочки, кожа становится заметно более жесткой, снижается степень ее упругости. Стоит только пальцами собрать «горсть» кожи, а потом ее отпустить, складка разглаживается долго и неохотно. Питомец очень быстро утомляется: даже после легкой прогулки у пса «выпадает» язык, собака тяжело и хрипло дышит. После этого он быстро и очень жадно пьет.
Все это указывает на развитие сильной интоксикации и обезвоживания, вызванных попаданием билирубина в общий кровоток. В случае, когда никакой медицинской помощи питомцу так и не было оказано, собака может даже погибнуть. Если степень гемолиза серьезная, то кал, в отличие от мочи, становится блеклым и даже белым. Это также связано с нарушениями «утилизации» билирубина. Вдобавок ко всему вышесказанному, нарушается процесс пищеварения. Как правило, ответ со стороны пищеварительного тракта выражается в сильном, профузном поносе. Зачастую в полужидких экскрементах можно увидеть куски непереваренной пищи.
Терапевтические методики
Как проводится лечение гемолиза? Все зависит от первопричин. Так, при кровепаразитарных заболеваниях назначаются имидосан, имизол, пиросан, прочие специфические препараты. При наличии сердечного гельминта может быть выполнена хирургическая операция, в остальных случаях назначаются лекарства на основе соединений мышьяка. Если причина патологии кроется в каком-то инфекционном заболевании, животному прописываются антибиотики широкого спектра действия. При этом нужно помнить, что мощные препараты также могут провоцировать развитие анемии при длительном использовании, а потому их назначением должен заниматься исключительно опытный ветеринар. Самостоятельно этого делать не нужно.

При отравлениях назначается симптоматическая терапия: внутривенно вводятся буферные составы, снимающие интоксикацию, в особо тяжелых случаях необходимо переливание крови или плазмы. Укусы ядовитых змей – отдельная тема. Сразу после произошедшего необходимо вводить питомцу сыворотку, впоследствии может потребоваться также хирургическая операция, так как ткани на месте укуса будут отмирать. Как и в прошлом случае, желательно провести переливание крови и плазмы, но такая возможность бывает далеко не всегда и не у всех.
Гемолитическая болезнь (ГБН) — симптомы и лечение
Что такое гемолитическая болезнь (ГБН)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Руденко Анастасии Александровны, неонатолога со стажем в 6 лет.
Над статьей доктора Руденко Анастасии Александровны работали литературный редактор Юлия Липовская , научный редактор Наталья Бычкова и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Гемолитическая болезнь новорождённого (ГБН) — это заболевание, при котором эритроциты новорождённого разрушаются антителами матери. Это происходит из-за несовместимости крови матери и ребёнка по антигенам эритроцитов (красных кровяных клеток), чаще всего по резус-фактору и системе групп крови, реже по другим факторам крови.
Чтобы разобраться, что такое гемолитическая болезнь, необходимо понимать значение некоторых терминов:
- Антиген — это любое вещество, которое организм воспринимает как чужеродное и против которого вырабатывает антитела.
- Антитела — это белковые молекулы, с помощью которых организм нейтрализует чужеродные клетки.
- Антигены эритроцитов ( эритроцитарные антигены) — это молекулы, которые находятся на поверхности эритроцитов.
- Гемолиз — разрушение эритроцитов.
Известно более 250 эритроцитарных антигенов, которые образуют более 20 антигенных систем. Однако наиболее важное клиническое значение имеют антигены резус-фактора (Rh) и системы групп крови (АВ0).
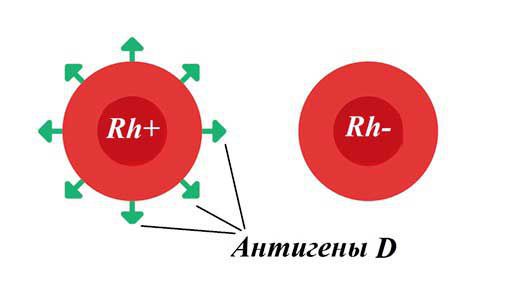
Система резус-фактора
Резус-фактор — белок, который может содержаться на поверхности эритроцитов . Кровь считается резус-положительной (Rh+), если на красных кровяных клетках человека есть резус-фактор (антиген D). Если этого антигена на эритроцитах нет, то кровь является резус-отрицательной (Rh-). У большинства людей кровь резус-положительная.
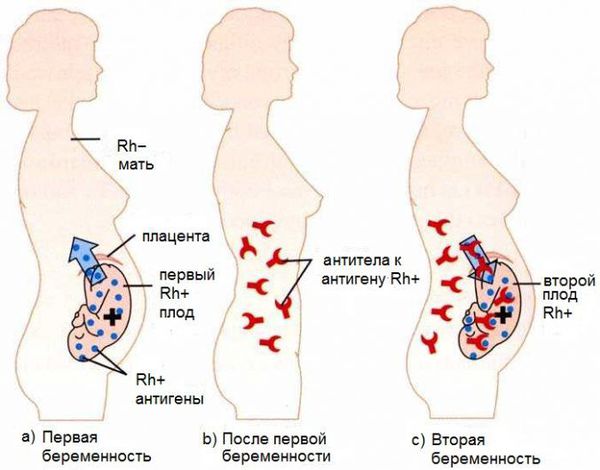
Резус-несовместимость возникает тогда, когда у матери резус-отрицательная кровь, а у ребёнка резус-положительная. В этом случае иммунная система матери может распознавать эритроциты плода как «инородные» и потенциально опасные и вырабатывать антитела против резус-фактора на эритроцитах плода. Антитела прикрепляются к эритроцитам ребёнка и разрушают их (происходит гемолиз). Этот процесс начинается в период его внутриутробного развития и продолжается после рождения. Если плод имеет резус-отрицательную кровь, а мама резус-положительную, конфликта не возникает.
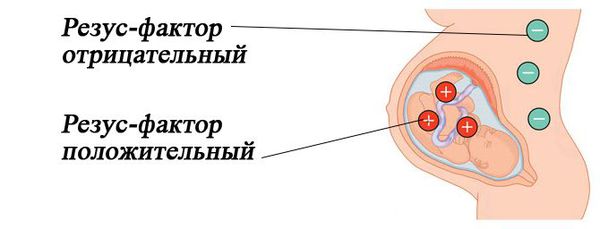
Основными проявлениями ГБН является ранняя желтуха и анемия новорождённого.
В России в 2013 году гемолитическая болезнь новорождённых была диагностирована у 0,83 % детей [1] . Болезнь развивается у одного ребёнка из 20-25 детей, рождённых от женщин с резус-отрицательной кровью [8] .
Система групп крови
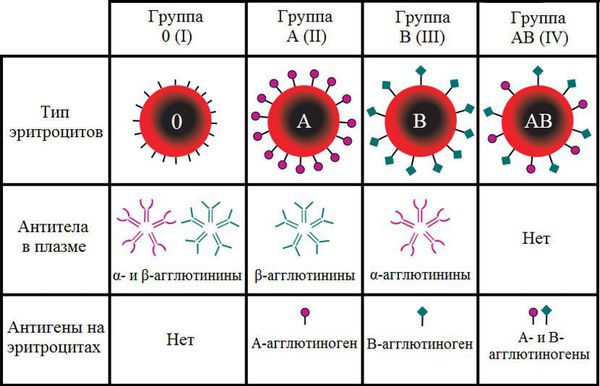
Группа крови — это определённое сочетание врождённых антигенов на поверхности эритроцитов и антител в плазме крови. Двумя основными антигенами эритроцитов являются А и В. Группы крови определяются на основании наличия или отсутствия этих антигенов. Одноимённые антитела обозначаются греческими буквами α и β.
Кровь любого человека может одновременно содержать только противоположные антигены и антитела или не иметь каких-то из них. В противном случае должна произойти агглютинация (склеивание) клеток крови. Этот процесс может привести к летальному исходу из-за формирования тромбов и закупорки кровеносных сосудов.
В зависимости от сочетания антигенов и антител различают четыре группы крови по системе АВ0.
Несовместимость по системе групп крови (АВ0) может возникнуть, если у матери I (О) группа крови, а у плода II (A) или III (B). В этом случае организм матери производит антитела к А или B антигенам, которые могут проникнуть через плаценту, присоединиться к эритроцитам плода и вызвать их разрушение (гемолиз). В результате у плода развивается анемия, однако она менее тяжёлая, чем при резус-несовместимости. В связи с этим несовместимость по системе групп крови не всегда диагностируют и существует предположение, что встречается она намного чаще [3] .
Среди перинатальной смертности гемолитическая болезнь новорождённых занимает 5 место [2] .
Группы риска по развитию данной патологии:
- Дети, имеющие A (II), B (III) или AB (IV) группы крови, рождённые от матерей с 0 (I) группой крови.
- Дети с резус-положительным фактором, рождённые от матерей с резус-отрицательным фактором.
- Дети с редкими антигенами, определяющими группу крови или резус-фактор, рождённые от матерей, у которых отсутствуют данные антигены.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы гемолитической болезни
Во время беременности признаки несовместимости крови матери и плода не проявляются.
Клиническая картина гемолитической болезни новорождённых зависит от проявления одной из трёх форм: анемической, желтушной и отёчной. Но может иметь место сочетание клинических форм.
1. Анемическая форма ГБН. Является наиболее лёгкой формой и проявляется бледностью кожных покровов, неврологическими нарушениями (вялость: ребёнок неохотно сосёт грудь, много спит) и признаками увеличения печени и селезёнки, которые наблюдаются в динамике.
2. Желтушная форма ГБН. Встречается чаще всего — до 90 % случаев [8] . Основной симптом в этом случае — желтуха. Кожа и видимые слизистые оболочки становятся жёлтыми в первые часы после рождения (до 24 часов), также могут быть увеличены печень и селезёнка (гепатоспленомегалия). Степень тяжести желтушной формы будет зависеть от интенсивности (яркости) и распространённости желтухи на теле новорождённого, что доктор может определить визуально с помощью шкалы Крамера.
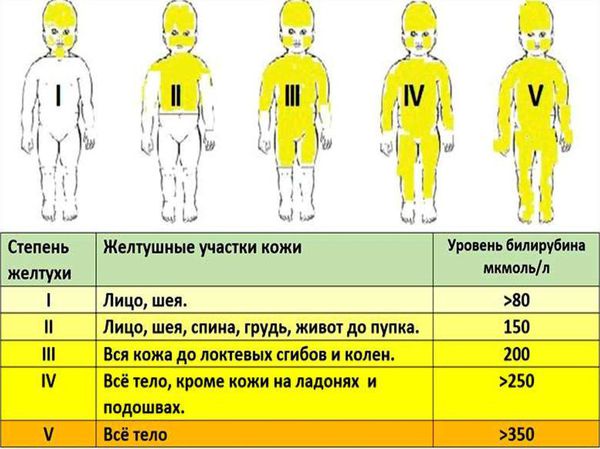
Интенсивность желтухи будет зависеть от уровня билирубина ( жёлчного пигмента, который образуется при разрушении эритроцитов ). Именно билирубин окрашивает кожу в жёлтый цвет. При достижении критических цифр этот фермент может поражать нейроны головного мозга, что приводит к повреждению его структур и развитию грозного осложнения — билирубиновой энцефалопатии (ядерной желтухи).
3. Отёчная форма ГБН («водянка плода»). Является наиболее тяжёлой формой заболевания. В большинстве случаев она диагностируется ещё внутриутробно. При рождении обращают на себя внимание желтушно окрашенные плодные оболочки, околоплодные воды, первородная смазка и пуповина. С первых минут жизни ребёнок находится в тяжёлом состоянии, для которого характерны выраженные отёки, распространённые по всему телу: подкожный отёк (анасарка), в области живота и органов брюшной полости (асцит), в области грудной клетки (гидроперикард) [4] .
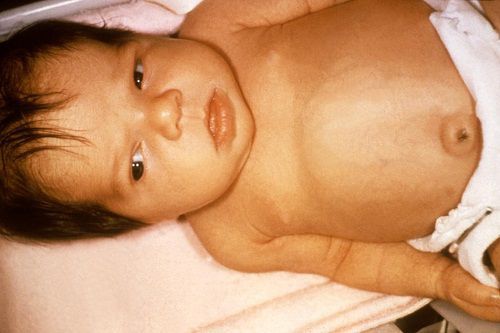
Кожа и видимые слизистые новорождённого бледно-розовые, могут иметь слегка желтоватый оттенок, печень и селезёнка увеличены — всё это обусловлено повышенным распадом эритроцитов, что приводит к анемии. Дети с такой формой заболевания нуждаются в интенсивном лечении, включающем в себя операцию заменного переливания крови (ОЗПК).
Патогенез гемолитической болезни
Развитие гемолитической болезни возможно лишь при контакте крови матери и плода. Во время беременности благодаря плаценте эритроциты плода попадают в организм матери в незначительном количестве, недостаточном для выработки антител. В момент родоразрешения, вследствие абортов, выкидышей или осложнённых беременностей эритроциты проникают в кровоток матери в большом количестве, что вызывает выработку антител класса М (IgM). Эти антитела образуются почти сразу после контакта с резус-положительной кровью плода. Они обеспечивают временный иммунитет от любых чужеродных веществ, однако IgM не способны проникать через плаценту к ребёнку.
Антитела класса М затем трансформируются в антитела класса G (IgG). Они вырабатываются через 3 месяца после контакта с резус-положительными эритроцитами, обеспечивают длительный иммунитет в течение нескольких лет и способны пройти через плаценту в кровь плода. Этим объясняется тот факт, что при первой беременности эти иммунные частицы для плода не опасны, ведь при нормально протекающей беременности кровь ребёнка смешивается с кровью матери лишь на последних месяцах беременности или после родов, когда IgG ещё не выработались.
При первой беременности происходит лишь узнавание эритроцитов плода, т. е. первичный иммунный ответ, который ещё называют «раздражением» иммунной системы матери. Также для этого процесса используется термин «сенсибилизация», а применимо к резус-конфликту — «резус-сенсибилизация». Первичный иммунный ответ не опасен для плода.
Как правило, конфликт по резус-фактору развивается при повторной беременности. Это связано с тем, что к моменту следующего зачатия в организме матери уже присутствуют антитела класса G, поэтому они начинают атаковать эритроциты плода уже на ранних сроках. В связи с этим вероятность развития данного заболевания, как и тяжесть, растёт с каждой последующей беременностью. Болезнь встречается у 63 % детей от женщин с сенсибилизацией.
Важно понимать, что в случае аборта при первой беременности, независимо от способа его проведения, вероятность возникновения сенсибилизации (выработки антител) у женщин с отрицательным резус-фактором значительно увеличивается. Вместе с тем увеличивается и риск бесплодия .
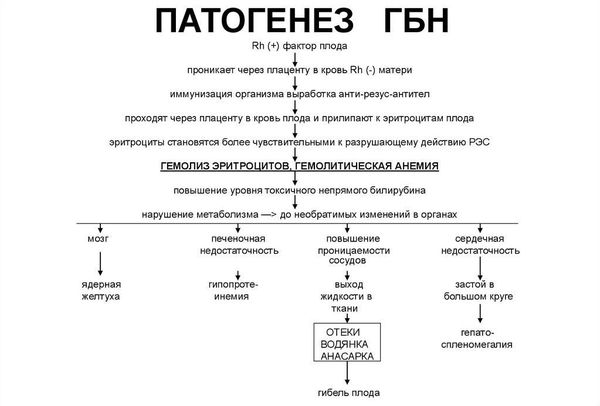
Материнские антитела разрушают эритроциты плода в печени и селезёнке, что нарушает работу этих органов. При большом количестве антител поражение красных клеток крови происходит внутри сосудов. В ответ на гибель эритроцитов печень, селезёнка и костный мозг начинают вырабатывать ретикулоциты (клетки-предшественники эритроцитов), что приводит к их увеличению. Это объясняет развитие симптома анемии и гепатоспленомегалии (увеличения печени и селезёнки) [7] .
Продуктом распада эритроцитов является непрямой билирубин — желчный пигмент. Билирубин является токсичным ферментом, который повреждает ткани головного мозга, печени, лёгких, почек и т. д. Критическое повышение уровня непрямого билирубина приводит к необратимому повреждению структур головного мозга — билирубиновой энцефалопатии (ядерной желтухе).
Факторами развития ядерной желтухи являются недоношенность, инфекции, гипоксия ( недостаток кислорода у плода) , метаболические нарушения (сниженный или повышенный уровень глюкозы в крови), кровоизлияния, приём некоторых лекарственных препаратов (сульфаниламиды, салицилаты, фуросемид, диазепам и т. д.) и употребление алкоголя [2] .
Классификация и стадии развития гемолитической болезни
Существует несколько классификаций гемолитической болезни новорождённых [1] . Первая связана с причиной ГБН и зависит от вида иммунологической несовместимости эритроцитов матери и плода:
- несовместимость по резус-фактору;
- несовместимость по системе АВ0 (групповая несовместимость);
- несовместимость по редким факторам крови (RhC, Rhc, RhE, Rhe).
Классификация по ведущим клиническим проявлениям:
- отёчная форма (наиболее тяжёлая);
- желтушная форма (в зависимости от выраженности желтушного синдрома степень ГБН может быть лёгкой, средней и тяжёлой);
- анемическая форма (чаще всего является проявлением лёгкой степени тяжести).
По наличию или отсутствию осложнений:
- неосложнённая форма;
- осложнённая форма (билирубиновая энцефалопатия, синдром сгущения желчи, геморрагический синдром, обменные нарушения).
По степени тяжести:
- Лёгкая степень. Включает в себя незначительные клинические проявления или их отсутствие, лабораторные признаки ГБН. При наличии желтушного синдрома дети нуждаются в фототерапии.
- Средняя степень. Включает в себя клинические и лабораторные проявления ГБН. Дети нуждаются в непрерывной фототерапии, в некоторых случаях — в операции заменного переливания крови.
- Тяжёлая степень. Наличие выраженных клинических проявлений с нарушением работы органов и систем. Выраженные лабораторные изменения, при которых дети нуждаются в интенсивном лечении и операции заменного переливания крови.
Осложнения гемолитической болезни
Самым грозным осложнением гемолитической болезни новорождённых считается билирубиновая энцефалопатия (ядерная желтуха) [7] . Она возникает из-за отравляющего влияния непрямого билирубина на серое вещество головного мозга (базальные ядра). Данные структуры мозга отвечают за двигательную активность, координацию движений и мотивацию в человеческом поведении. Существует 4 фазы ядерной желтухи:
- Первая фаза — билирубиновая интоксикация. Проявляется в первые дни жизни. Женщина может обратить внимание, что ребёнок стал вялым: плохо сосёт грудь, отказывается от еды, срыгивает, плачет не так эмоционально, как раньше. Можно заметить сниженный мышечный тонус, возможны приступы апноэ (остановки дыхания на короткий промежуток времени).
- Вторая фаза — спастическая. Появляется на 3-4 сутки заболевания. Ребёнок занимает вынужденное положение — поза «легавой собаки». Голова ребёнка запрокинута за счёт ригидности (скованности) затылочных мышц, имеется выраженное напряжение мышц конечностей, кисти крепко сжаты в кулак, могут появиться судороги, пронзительный «мозговой» крик (отсутствуют эмоции, крик громкий, резкий), ребёнок не берёт грудь. Поражение головного мозга на данной стадии носит необратимый характер.
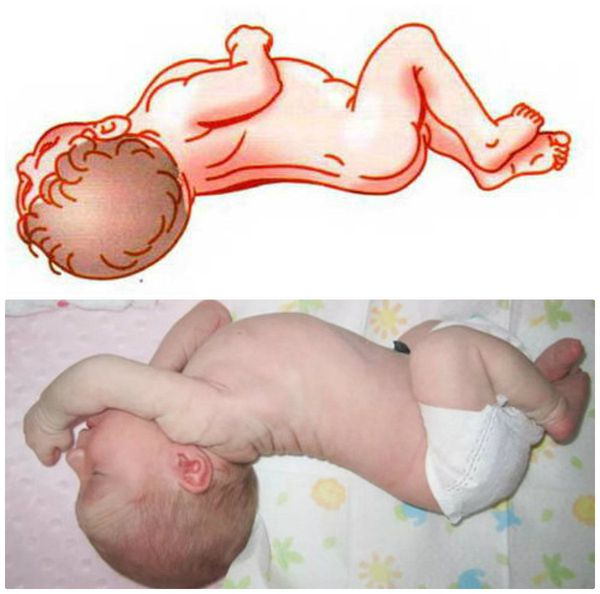
- Третья фаза — мнимого благополучия. Появляется на 2-3 месяце заболевания. Длится несколько недель. Клинические проявления становятся менее выраженными, желтуха уменьшается. У родителей складывается впечатление, что ребёнок выздоравливает.
- Четвёртая фаза — период формирования клинических проявлений. Появляется на 3-5 месяце жизни/заболевания. Появляются грубые неврологические нарушения: параличи, парезы (снижение силы мышц), снижение слуха, отставание в развитии и т. д.
Диагностика гемолитической болезни
Диагноз ГБН может быть заподозрен ещё внутриутробно: на основании анамнеза, данных УЗИ и лабораторных данных.
Женщины, имеющие резус-отрицательный фактор во время беременности должны сдавать анализ крови на определение титров антител (титр анти-D антител) в динамике: при постановке на учёт в женскую консультацию и в течение беременности не менее трёх раз [4] . Рост данного титра может говорить о том, что у плода уже развивается гемолитическая болезнь.
Неинвазивным методом диагностики гемолитической болезни является УЗИ плода. При данном исследовании уже внутриутробно можно заподозрить отёчную форму ГБН.
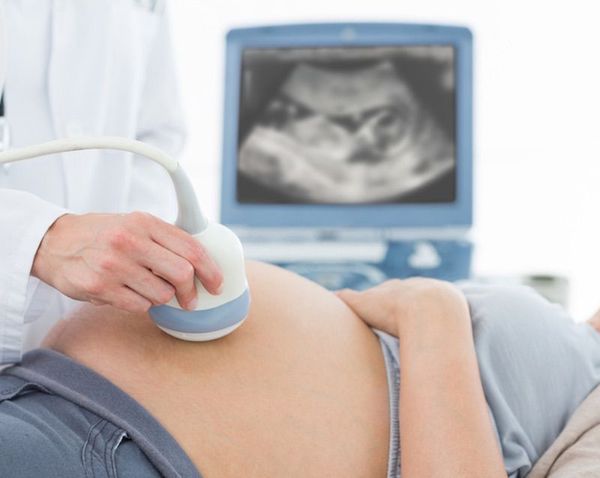
При оценке кровотока средней мозговой артерии во время проведения допплерометрии также можно заподозрить данное заболевание: при анемии скорость кровотока в средней мозговой артерии будет выше нормы [1] .
Сразу после рождения детям из группы риска по развитию гемолитической болезни показано определение группы крови и концентрации общего билирубина в пуповинной крови. Дети, не совпавшие по группе крови или резус-принадлежности с матерью, в течение первых суток жизни несколько раз осматриваются медицинским персоналом [8] . У детей с ГБН уровень билирубина в последующие 72 часа после рождения интенсивно нарастает, почасовой прирост составляет от 0,85 до 3,4 мкмоль/л.
В палате совместного пребывания мама может сама обратить внимание на желтушность кожных покровов, видимых слизистых и склер в первые сутки, а иногда и часы жизни, желтуха будет прогрессировать. Также можно заметить бледность кожи и слизистых.
При подозрении на ГБН неонатолог проводит целый ряд лабораторных исследований, чтобы подтвердить заболевание и определить его форму:
- Общий анализ крови. Можно увидеть анемию (снижение количества эритроцитов), ретикулоцитоз (увеличение количества клеток-предшественников эритроцитов), изменение формы эритроцитов.
- Биохимический анализ крови. Отмечают прогрессирующее повышение уровня непрямого билирубина, снижение уровня альбуминов и т. д.
- Серологические тесты (пробы Кумбса). Прямая проба Кумбса (прямой антиглобулиновый тест) — определение антител, прикреплённых к поверхности эритроцитов. Ярко выраженная положительная проба Кумбса говорит о наличии ГБН по резус-фактору. При групповой несовместимости проба Кумбса слабо положительная в первые сутки и отрицательная со 2-3 суток. Непрямая проба Кумбса — определение антител к эритроцитам в сыворотке крови. Она является более чувствительной и применяется в индивидуальных случаях, когда причину разрушения эритроцитов сложно определить [9] .
Гемолитическую болезнь новорождённых необходимо отличать от других заболеваний:
- наследственных гемолитических анемий;
- постгеморрагических анемий;
- неиммунной водянки плода;
- TORCH-инфекций: токсоплазмоза, цитомегаловирусной инфекции, парвовируса В19, сифилиса;
- обменных нарушений: галазтоземии ( избытка галактозы и её метаболитов ), гипотиреоза ( недостатка гормонов щитовидной железы ), тирозинемии ( отсутствия фермента, необходимого для обмена аминокислоты тирозина ).
Лечение гемолитической болезни
В лечении гемолитической болезни новорождённых используют два подхода: консервативный (фототерапия и инфузионая терапия с применением внутривенных иммуноглобулинов) и оперативный (операция заменного переливания крови) [3] .
Основные критерии выбора тактики лечения: форма гемолитической болезни новорождённых, тяжесть анемии, уровень билирубина и его почасовой прирост.
При отёчной форме ГБН тактика врача будет зависеть от тяжести состояния ребёнка. Как правило ребёнок с такой формой заболевания нуждается в стабилизации общего состояния (проведении искусственной вентиляции лёгких, коррекции метаболических нарушений и т. д.) с дальнейшим проведением операции заменного переливания крови [1] .
Самым эффективным и наиболее безопасным методом лечения ГБН является фототерапия [2] . Этот метод основан на лечебном воздействии ультрафиолетовых лучей с длиной волны 450-500 нм . Уф-лучи проникают через кожу ребёнка и способствуют образованию нетоксичной водорастворимой формы билирубина, которая затем выводится из организма с физиологическими отправлениями . Это снижает уровень билирубина в крови ребёнка и защищает организм от его токсического воздействия
С первых часов постановки диагноза фототерапия должна проводиться в непрерывном режиме. При этом источник света должен находиться от ребёнка на расстоянии не более 50 см. Во время процедуры кожа новорождённого должна быть максимально открытой: предпочтительно оставлять ребёнка в одном подгузнике, а глаза закрывать светонепроницаемыми очками.
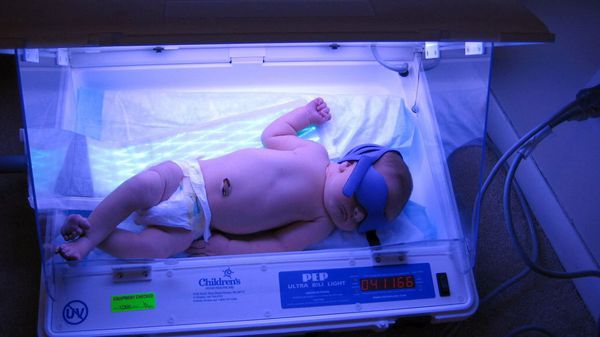
При интенсивной фототерапии потери жидкости из организма новорождённого увеличиваются на 20 %. Восполнить жидкость можно с помощью инфузионной терапии (внутривенного введения) или более частого прикладывания к груди (при недостаточной выработке молока необходимо допаивать ребёнка) [1] .
Побочные эффекты данного вида лечения:
- транзиторная мелкоточечная сыпь на теле (не требует лечения);
- синдром «бронзового ребёнка» (окрашивание мочи, кала и кожи в бронзовый цвет), который регрессирует через несколько недель [5] .
Введение высоких доз внутривенных иммуноглобулинов может уменьшить разрушение эритроцитов, что снижает число операций заменного переливания крови (ОЗПК). Введение данного препарата возможно в течение первых трёх суток жизни с интервалом в 12 часов [1] .
Операция заменного переливания крови проводится при тяжёлых формах гемолитической болезни новорождённых. Она направлена на предотвращение развития билирубиновой энцефалопатии путём выведения из организма ребёнка непрямого билирубина [1] . ОЗПК выполняется в отделении детской реанимации или в палате интенсивной терапии с соблюдением всех правил асептики и антисептики.
Обменное переливание крови проводится через стерильный катетер, введённый в вену пуповины. Суть операции заключается в медленном дробном выведении крови из организма новорождённого с последующим попеременным замещением эритроцитарной массой и плазмой донора в равном количестве.
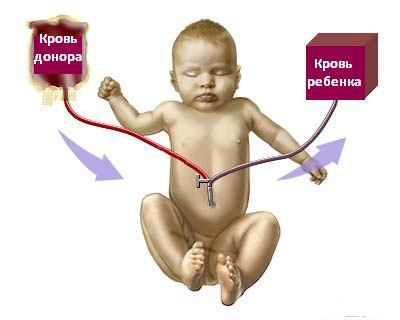
При проведении ОЗПК возможно развитие осложнений: гематологических, инфекционных, метаболических, системных и осложнений со стороны сердечно-сосудистой системы.
Прогноз. Профилактика
Профилактика данного заболевания может быть специфической и неспецифической.
Неспецифическая профилактика: планирование семьи, индивидуальный подбор компонентов крови при трансфузиях (переливаниях компонентов крови), предшествующих беременности, УЗ-скрининг во время беременности, а также предотвращение абортов [8] .
Специфическая профилактика заключается во введении иммуноглобулинов человека антирезус Rh0(D) женщинам с резус-положительным ребёнком. Данная процедура выполняется беременным на сроке 28-30 недель и в первые 72 часа после родоразрешения [5] . Иммуноглобулин быстро покрывает резус-положительные эритроциты плода, которые попали в кровоток матери, после этого они уже не распознаются иммунной системой матери как чужеродные и не вызывают образование антител. Такое лечение, как правило, предотвращает развитие гемолитической болезни новорождённых.
Прогноз. Более 90 % детей, получивших своевременное лечение, впоследствии не имеют неврологических нарушений.
Синдром Жильбера — симптомы и лечение
Что такое синдром Жильбера? Причины возникновения, диагностику и методы лечения разберем в статье доктора Васильева Романа Владимировича, гастроэнтеролога со стажем в 15 лет.
Над статьей доктора Васильева Романа Владимировича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Синдром Жильбера — это генетический пигментный гепатоз с аутосомно-доминантным типом наследования, протекающий с повышением уровня неконъюгированного (свободного) билирубина, чаще проявляющееся в период полового созревания и характеризующийся доброкачественным течением [1] .
Краткое содержание статьи — в видео:
Синонимы названия болезни: простая семейная холемия, конституциональная или идиопатическая неконъюгированная гипербилирубинемия, негемолитическая семейная желтуха.
По распространённости данное заболевание встречается не менее, чем у 5 % населения, в соотношении мужчин и женщин — 4:1. Впервые заболевание описал французский терапевт Августин Жильбер в 1901 году.
Чаще синдром Жильбера проявляется в период полового созревания и характеризуется доброкачественным течением. Основным проявлением этого синдрома является желтуха.
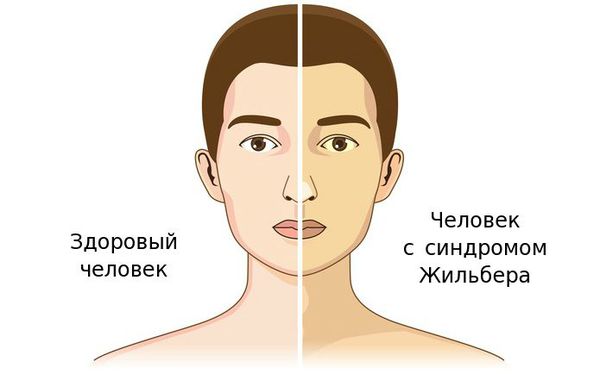
К провоцирующим факторам проявления синдрома можно отнести:
- голодание или переедание;
- жирную пищу;
- некоторые лекарственные средства;
- алкоголь;
- инфекции (грипп, ОРЗ, вирусный гепатит);
- физические и психические перегрузки;
- травмы и оперативные вмешательства.
Причина заболевания — генетический дефект фермента УДФГТ1*1, который возникает в результате его мутации. В связи с этим дефектом функциональная активность данного фермента снижается, а внутриклеточный транспорт билирубина в клетках печени к месту соединения свободного (несвязанного) билирубина с глюкуроновой кислотой нарушается. Это и приводит к увеличению свободного билирубина.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы синдрома Жильбера
Некоторые специалисты трактуют синдром Жильбера не как болезнь, а как физиологическую особенность организма.
До периода полового созревания данный синдром может протекать бессимптомно. Позже (после 11 лет) возникает характерная триада признаков:
- желтуха различной степени выраженности;
- ксантелазмы век (жёлтые папулы);
- периодичность появления симптомов [1] .
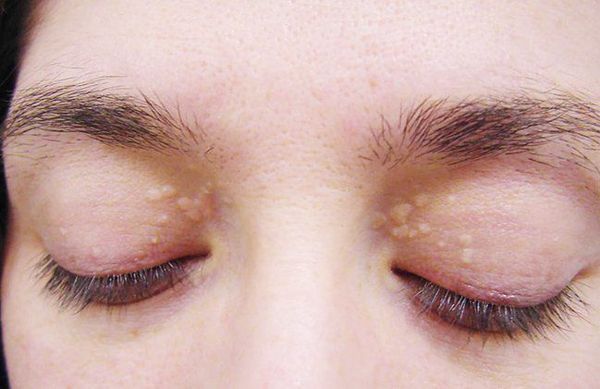
Желтуха чаще всего проявляется иктеричностью (желтушностью) склер, матовой желтушностью кожных покровов (особенно лица), иногда частичным поражением стоп, ладоней, подмышечных впадин и носогубного треугольника.
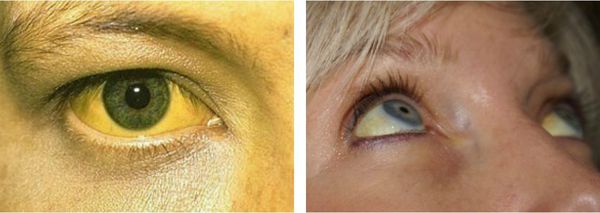
Заболевание нередко сочетается с генерализованной дисплазией (неправильным развитием) соединительной ткани.
Усиление желтухи может наблюдаться после перенесения инфекций, эмоциональной и физической нагрузки, приёма ряда лекарственных препаратов (в частности, антибиотиков), голодания и рвоты.
Клиническими проявлениями заболевания общего характера могут быть:
- слабость;
- недомогание;
- подавленность;
- плохой сон;
- снижение концентрации внимания.
В отношении ЖКТ синдром Жильбера проявляется снижением аппетита, изменением привкуса во рту (горечь, металлический привкус), реже возникает отрыжка, тяжесть в области правого подреберья, иногда наблюдается боль ноющего характера и плохая переносимость лекарственных препаратов.
При ухудшении течения синдрома Жильбера и существенном повышении токсичной (свободной) фракции билирубина может появляться скрытый гемолиз, усиливая при этом гипербилирубинемию и добавляя в клиническую картину системный зуд.
Патогенез синдрома Жильбера
В норме свободный билирубин появляется в крови преимущественно (в 80-85 % случаев) при разрушении эритроцитов, в частности комплекса ГЕМ, входящего в структуру гемоглобина. Это происходит в клетках макрофагической системы, особенно активно в селезёнке и купферовских клетках печени. Остальная часть билирубина образуется из разрушения других гемсодержащих белков (к примеру, цитохрома P-450).
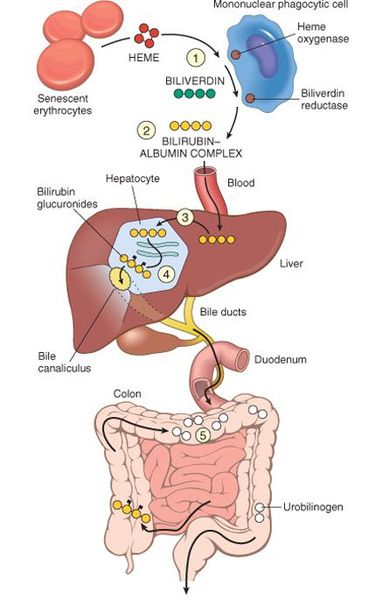
У взрослого человека в сутки образуется приблизительно от 200 мг до 350 мг свободного билирубина. Такой билирубин слаборастворим в воде, но при этом хорошо растворяется в жирах, поэтому он может взаимодействовать с фосфолипидами («жирами») клеточных мембран, особенно головного мозга, чем можно объяснить его высокую токсичность, в частности токсичное влияние на нервную систему.
Первично после разрушения комплекса ГЕМ в плазме билирубин появляется в неконъюгированной (свободной или несвязанной) форме и транспортируется с кровью при помощи белков альбуминов. Свободный билирубин не может проникнуть через почечный барьер за счёт сцепления с белком альбумином, поэтому сохраняется в крови.
В печени несвязанный билирубин переходит на поверхность гепатоцитов. С целью снижения токсичности и выведения в клетках печени свободного билирубина при помощи фермента УДФГТ1*1 он связывается с глюкуроновой кислотой и превращается в конъюгированный (прямой или связанный) билирубин. Конъюгированный билирубин хорошо растворим в воде, он является менее токсичным для организма и в дальнейшем легко выводится через кишечник с желчью.
При синдроме Жильбера связывание свободного билирубина с глюкуроновой кислотой снижается до 30% от нормы, тогда как концентрация прямого билирубина в желчи увеличивается.
В основе синдрома Жильбера лежит генетический дефект — наличие на промонторном участке A(TA)6TAA гена, кодирующего фермент УДФГТ1*1, дополнительного динуклеотида ТА. Это становится причиной образования дефектного участка А(ТА)7ТАА. Удлинение промонторной последовательности нарушает связывание фактора транскрипции IID, в связи с чем уменьшается количество и качество синтезируемого фермента УДФГТ1, который участвует в процессе связывания свободного билирубина с глюкуроновой кислотой, преобразуя токсичный свободный билирубин в нетоксичный связанный.
Вторым механизмом развития синдрома Жильбера является нарушение захвата билирубина микросомами сосудистого полюса клетки печени и его транспорта глутатион-S-трансферазой, которая доставляет свободный билирубин к микросомам клеток печени.
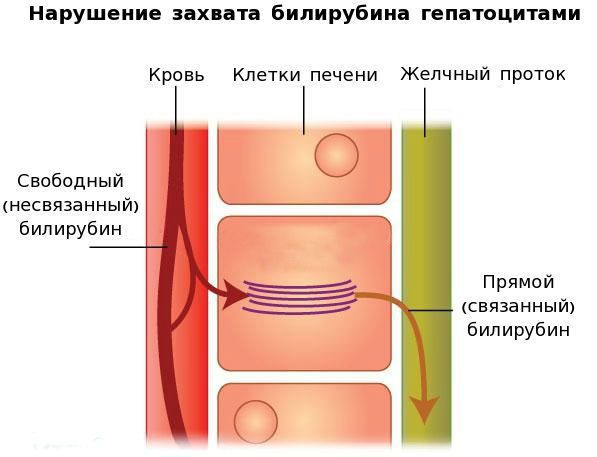
В конечном итоге вышеперечисленные патологические процессы приводят к увеличению содержания свободного (несвязанного) билирубина в плазме, что обуславливает клинические проявления заболевания [6] .
Классификация и стадии развития синдрома Жильбера
Общепринятой классификации синдрома Жильбера не существует, однако условно можно разделить генотипы синдрома по полиморфизму.
Анализы на билирубин выявляют тяжелые заболевания печени

Цена комплексного анализа на билирубин — 350 руб. В стоимость входят определение значений фракций: билирубин общий, билирубин прямой, билирубин непрямой. Взятие венозной крови — 170 руб.
Что такое билирубин, значение
Молекула билирубина представляет из себя 4 пиррольных кольца, соединенных между собой. Молекулярная масса молекулы — 548,68. Чистый билирубин — это труднорастворимое кристаллическое вещество.

Являясь продуктом распада эритроцитов, билирубин токсичен. Его непрямая форма постоянно образуется в тканях и крови и не выводится из организма. Печень перерабатывает ядовитое вещество, преобразует его в прямую форму, растворимую в воде. Прямая форма выводится с калом или мочой, окрашивая их в коричневый цвет.
Большое значение в диагностике имеет изучение взаимосвязи показателей билирубина в крови, моче и кале. Даже если анализ крови показывает общий билирубин в норме, но абсолютные значения и соотношение фракций пигмента имеют отклонения, следует производить дифференциальную диагностику заболевания.
Сумма фракций может давать в целом нормальное значение общего билирубина, но часто бывает, что первичный билирубин повышен, а связанный – ниже нормы. Такое фракционное соотношение наблюдается при начальных формах ферментной недостаточности печени и угрозе чрезмерного накопления токсичного непрямого билирубина в тканях.
Нормы билирубина по возрастам
Дети: первые 3 дня после рождения, мкмоль/л
Дети: с 3 по 6 день жизни, мкмоль/л
Дети: старше 1 месяца, мкмоль/л
Анализ крови на билирубин
Исход лечения любого заболевания во многом зависит от точности поставленного диагноза. Довольно часто врачу приходится проводить дифференцированную диагностику, анализируя показатели лабораторных, инструментальных и аппаратных исследований, так как разные заболевания могут иметь сходную симптоматику.
В первую очередь доктор ориентируется на биохимический анализ крови в силу универсальности характеристик этого комплексного теста. Среди базовых показателей одним из важнейших считается содержание билирубина в крови, который дает оценку работе печени, поджелудочной железы и желчного пузыря. Особое значение показателя «билирубин» и его соотношение с другими характеристиками крови подтвердит любой медицинский форум с многочисленными вопросами по этой тематике.
Повышенный билирубин в крови — что это значит
Если в результатах анализа отмечено повышение билирубина в крови, это может означать наличие тяжелых заболеваний и патологических состояний:
- наследственная или вызванная другими заболеваниями ферментная недостаточность печени;
- цирроз печени и гепатиты;
- заболевания желчевыводящих путей и желчного пузыря;
- гемолитическая анемия;
- раковая опухоль или метастазы в печень из других органов;
- авитаминоз В12;
- травмы с множественными гематомами.
Исключение — младенческая физиологическая желтуха, которая возникает в связи с перестройкой организма новорожденного после внутриутробного развития. Во всех остальных случаях требуется определение точной причины высокого уровня билирубина.
Не всегда удается выявить истинное заболевание на основании одного показателя, поэтому врач сравнивает значения разных показателей, получая более подробную информацию о патологическом процессе.
Как связан билирубин с другими показателями крови
Билирубин и гемоглобин . Гемоглобин и билирубин — вещества, связанные одной цепочкой химических реакций, что повышает интерес к сравнению их значений в анализе крови и служит дополнительной информацией при диагностике заболеваний. Гемоглобин распадается в процессе обновления эритроцитов на глобиновые цепи и гем, который с помощью ферментов преобразуется в ядовитый непрямой билирубин.
Следовательно, высокий уровень гемоглобина и билирубина свидетельствует о гемолитической анемии или травмах с ушибами и кровоподтеками с большим количеством разрушенных эритроцитов. Если наблюдается низкий гемоглобин и высокий неконъюгированный билирубин, то патология может быть связана с нехваткой альбумина, который отвечает за перемещение желтого пигмента в печень.
Билирубин и холестерин . Повышенный холестерин и билирубин могут свидетельствовать о неправильной модели питания, вследствие чего страдает желчевыводящая система, возможен жировой гепатоз печени. Как правило, такой диагноз уточняется после рассмотрения фракций желчного пигмента, других показателей из развернутого биохимического анализа крови, УЗИ органов брюшной полости.
Анализы мочи на билирубин: билирубинурия
У здоровых людей в урине желчный пигмент билирубин может содержаться в незначительных количествах и стандартными лабораторными методами не определяется. Поэтому норма билирубина в моче – это отсутствие желчного пигмента.
Повышенный билирубин в моче
При различных заболеваниях в мочевых пробах могут обнаруживаться прямые и непрямые билирубиновые фракции. Это состояние называется билирубинурией.
Непрямой билирубин появляется, если его содержание в крови значительно превышает норму и при этом увеличена проницаемость гломерулярной мембраны. Это происходит при следующих заболеваниях:
- гломерулонефритах различной этиологии.
- Ga-нефропатии (болезни Берже)
- системной красной волчанке;
- пурпуре Шенлейн-Геноха
- узелковом периартериите;
- гемолитико-уремическом синдроме (ГУС);
- идиопатической тромбоцитопенической пурпуре (ИТП).
Причина повышенного прямого билирубина в урине — желтуха. Положительная реакция выявляется уже в тех случаях, когда в крови билирубин содержится в пределах 30– 34 мкмоль/л. Это свидетельствует о нарушении экскреции желчи в двенадцатиперстную кишку и превышении билирубиновой нормы у взрослых и детей в плазме. Если анализ крови на билирубин общий в норме – в моче этого пигмента не будет.
Наличие и отсутствие в урине этого желчного пигмента при различных формах гепатита показано в таблице:
Паренхиматозная, в начале болезни
Паренхиматозная, в разгаре болезни
Паренхиматозная, в стадии выздоровления
Как делают анализы на билирубинурию
Для определения билирубина в моче проводятся специальные пробы:
Проба Гмелина (модификация Розенбаха) проводится следующим образом: в 100–150 мл мочи добавляют 1–2 капли уксусной кислоты и раствор профильтровывают несколько раз через бумажный фильтр. После этого мокрый фильтр оставляют на чашке Петри для высыхания, после чего на его поверхность наносят каплю смеси азотистых и азотных кислот. Повышенный билирубин в моче вызывает окрашивание бумаги в виде разноцветных концентрических колец, считая снаружи – зеленого, синего, фиолетового, красного и в центре – желтого. Без наличия зеленого кольца проба считается отрицательной.
Проба Розина проводится путем добавления к 9–10 мл урины, взятой для исследования, нескольких капель 1% спиртового раствора йода или раствора Люголя. При наличии в образце билирубиновых фракций на границе жидкостей образуется стойкое заметное зеленое кольцо.
Для определения количества прямой билирубиновой фракции используется также скрининг-тест на стандартных полосках. Уровень содержания данного пигмента определяется после нанесения на нее урины, и оценки получившейся окраски по прилагаемой шкале.
Анализ мочи на наличие этого печеночного фермента дает прекрасные возможности:
- при раннем выявлении гепатитов и проведении дифференциальной диагностики различных видов желтух;
- для определения эффективности лечения при терапии многих печеночных недугов;
- при диагностике патологий почек, сопровождающихся увеличением проницаемости гломерулярной мембраны;
- для наблюдения за наличием пигмента в моче при беременности и профилактическом осмотре лиц, работающих с вредными веществами;
- в качестве быстрого теста на состояние печени у больных, принимающих препараты, способные вызвать нарушения ее деятельности.
Анализы мочи на билирубин очень просты, но достаточно информативны.
Исследование кала на билирубин
Желчный пигмент – билирубин, в норме, содержится только в каловых массах совсем маленьких детей, которые находятся на грудном вскармливании. Наличие этого пигмента в кале у грудничка придает фекалиям зеленоватый оттенок. Это абсолютно нормальное явление и ничего не имеет общего с высоким билирубином в крови у новорожденной или новорожденного и с детской желтушкой, которую характеризует повышенный непрямой билирубин.
К четвертому месяцу в кишечнике малыша начинает появляться микрофлора, частично метаболирующая данный пигмент до стеркобилиногена, а где-то к девяти месяцам проходит полная метаболизация этого вещества в кишечнике до стеркобилина и стеркобилиногена.
Причины наличия билирубиновых фракций в кале
- У детей более старшего возраста положительный билирубин в кале обнаруживаться не должен, хотя в течение первого года жизни ребенка в фекалиях иногда наблюдается небольшое количество данного вещества. Это связано с неустойчивостью и неразвитостью микрофлоры детского кишечника.
- У взрослых людей в копрограмме показания билирубина должны быть отрицательными. Его наличие, особенно в сочетании со снижением концентрации стеркобилиногена, говорит об имеющемся дисбактериозе (явном или скрытом) и наличии в кишечнике патогенной и микрофлоры.
- Другая причина появления этого вещества в фекалиях – это диспепсия. В случае возникновения желудочно-кишечных патологий, сопровождающихся частым расстройством стула, микрофлора «вымывается» и в кале появляются билирубиновые следы. Такое состояние наблюдается при острых и хронических расстройствах желудочно-кишечного тракта или состояниях, сопровождающихся нарушением переваривания пищи. В таких случаях в биохимическом анализе крови норма билирубиновых фракций тоже бывает повышена.
- Это вещество может появиться в результатах копрограммы при острых отравлениях. В этом случае нарушается работа желудочно-кишечного тракта и печени, из-за чего содержание билирубиновых соединений в организме увеличивается, а эвакуация кишечного содержимого ускорена. В результате в просвет кишечника попадает большое количество данного пигмента и он слишком быстро покидает кишечник, не успевая метаболизироваться в стеркобилин и стеркобилиноген, и обнаруживается в каловых массах. В этом случае зачастую повышен непрямой билирубин в крови.
Как определяют билирубин в кале
Содержание в кале билирубина пигмента определяют с помощью реакции Фуше, для этого делается реактив из 100 мл дистиллированной воды, 25 г трихлоруксусной кислоты и 10 мл 10% раствора хлорида железа. Кусочек фекалий растирают с водой в соотношении 1:20 и добавляют по капле реактив. При наличии билирубиновых следов исследуемый образец окашивается в синий цвет.
Также позволяет выявить содержание в кале билирубина сулемовая реакция, но она менее чувствительна. Для этого небольшой комочек фекалий растирается в ступке с 3–4 мл раствора двухлористой ртути (сулемы) оставляется в вытяжном шкафу на сутки. По цвету каловых масс судят о наличии в них билирубина. В норме биоматериал должен окраситься в розовый или красноватый цвет, однако, при положительной реакции, цвет кала получается зеленоватым.
При обнаружении в фекалиях взрослого человека даже небольшого количества этого пигмента, нужна консультация гастроэнтеролога и инфекциониста, особенно если параллельно еще и в расшифровке анализа крови повышен общий билирубиновый показатель.
Билирубин и острая и хроническая печеночная недостаточность (гепатаргия)
Печеночная недостаточность возникает при выраженных изменениях паренхимы печени (фиброзных, дистрофических или некротических). В зависимости от быстроты возникновения, различают острую и хроническую ее формы.
При гепатаргии резко снижается дезинтоксикационная функция печени, из-за чего эндотоксины, которые должны были быть выведены, проникают в кровь и вызывают отравление организма. В крови билирубин прямой и общий повышается до критических цифр (260–350 мкмоль/л), что вызывает поражение ЦНС. Смертность составляет 50–80%. Печеночная недостаточность бывает острой и хронической. Выявляют степень опасности через анализы на билирубин.
Причины возникновения гепатаргии
- Состояние часто является следствием развития вирусных гепатитов и цирроза печени. В этом случае характерно наличие медленно прогрессирующей гепатаргии. Гепатит и цирроз долгое время могут протекать бессимптомно, и норма прямого билирубина в крови может не превышаться длительное время;
- Иногда причина — инфицирование человека вирусами Эпштейна-Барра, герпеса, аденовирусом, и др. При заражении цитомегаловирусом женщины, происходит внутриутробное инфицирование плода и его гибель. В этом случае билирубин общий повышен при беременности.
- Самая частая причина этого состояния – это воздействие ядов и медикаментов. В некоторых случаях отравление происходит из-за применения лекарств в неверной дозировке, а иногда является следствием неудавшегося суицида. В данном случае процесс развивается остро и сопровождается тошнотой, рвотой, геморрагическим синдромом, «печеночным» запахом изо рта, нервно-психическими расстройствами, повышенным билирубином общим в крови.
- Очень часто это состояние связано с наличием в организме злокачественных опухолей. В печени может находиться как основной очаг, так и наблюдаться метастазирование в данный орган. При раке симптомы нарастают постепенно, сопровождаясь выраженной желтухой, тошнотой, рвотой и кахексией. В начале развития опухолевого процесса может быть нормальный уровень билирубина – 7–18% но постепенно его концентрация в крови нарастает и он начинает превышать норму в 10–15 раз.
- Еще одна причина возникновения печеночной недостаточности – это злоупотребление алкоголем и наркотиками. В данном случае, процесс может протекать как быстро, так и медленно, все зависит от конкретного варианта «пристрастия». Однако, со временем, все равно повышенный билирубин норму превышает многократно.
Симптомы гепатаргии
При данной патологии постепенно нарастают; желтуха, отеки похудание, лихорадка, телеангиэктазии, и тупые боли в животе. На теле появляются «печеночные знаки»: пальмарная эритема, кровоизлияния, звездочки Чистовича, варикозное расширение вен живота в виде «головы медузы».
В дальнейшем к ним присоединяются: тяжелый запах изо рта, невроз, апатия, неустойчивое эмоциональное состояние. Могут наблюдаться невнятность речи, нарушения письма, тремор пальцев рук, нарушение координации. Анализ общий крови и биохимия показывают значительные отклонения от нормы.
При дальнейшем прогрессировании недостаточности возникает печеночная кома. Ее предвестниками являются: сонливость, вялость, ригидность скелетной мускулатуры спутанность сознания, мышечные подергивания, судороги, неконтролируемое мочеиспускание. В крови наблюдаются очень высокие показатели печеночных проб, Анализ крови на билирубин общий может показывать до 500 мкмоль/л. Больные, впав в кому, погибают.
Чтобы не стать жертвами этого заболевания, нужно беречь свою печень, следить за состоянием здоровья, периодически сдавать анализы и, если биохимия «плохая» и билирубин общий повышен, причины этого явления нужно выяснять. Не стоит заниматься самолечением, ведь только врач, точно знает, какой должен быть билирубин и другие показатели крови.
Физиологическая и патологическая желтуха у новорожденных детей
Желтуха (желтушка) у новорожденных связана с распадом в первые дни жизни фертильного гемоглобина. Она бывает физиологическая и патологическая. При физиологической желтухе ее проявления проходят самостоятельно и общее состояние новорожденного не страдает. Концентрация общего билирубина норма у детей в данном случае, увеличивается только за счет его несвязанной фракции. Для выявления степени проблемы у детей берут анализы на билирубин.
Тяжелая физиологическая желтуха
Если норма свободного билирубина значительно превышена, то может страдать общее состояние ребенка. Такие малыши бывают вялыми, заторможенными, плохо сосут, у них может подниматься температура и возникать рвота. Однако о состоянии новорожденного нужно судить не по этим признакам, а по билирубиновому показателю.
Когда общий билирубин у новорожденных норму превышает значительно, альбумин, вырабатываемый детской печенью, не может полностью его конъюгировать и он, проникает в ЦНС через гематоэнцефальный барьер. При этом оказывается токсическое воздействие данного пигмента, являющегося, по сути дела, ядом, на головной мозг. В результате у малыша, впоследствии могут проявиться параличи, умственная отсталость, глухота и слепота.
Лечение желтушки
Чтобы не допустить подобных осложнений, в случае тяжелого и затяжного протекания желтухи, приходится проводить специфическое лечение.
Раньше детям вливали различные растворы для нормализации билирубинового уровня, но сейчас от этого отказались. Теперь проводится светолечение, во время которого кожу новорожденного освещают специальной установкой. Под воздействием света пигмент разлагается и удаляется из организма. За такими детьми наблюдают неонатологи, пока билирубин прямой не придет в норму. Чаще всего удается нормализовать билирубин за 9 и менее дней.
Отличный способ победить желтушку – это как можно раньше начать кормить малыша грудью, ведь молозиво помогает выйти меконию, и очистить кишечник новорожденного.
Замечено, что подобное состояние чаще наблюдается у детей, родившихся раньше срока, при многоплодной беременности и трудных родах. Подвержены желтушке дети от мам, страдающих хроническими заболеваниями, такими, как сахарный диабет. Вопреки распространенному поверью, повышенный при беременности билирубиновый показатель у мамы и пожелтение кожи у родившегося малыша, абсолютно не связаны.
Анализы на билирубин выявляют патологическую желтуху
Этот вид патологии новорожденных проявляется в первые дни жизни. У такого малыша могут быть: ахоличный кал, темная моча, наблюдаться кровоизлияния и яркая желтушность кожи и склер. В отличие от физиологической гипербилирубинемии, при патологическом ее протекании, норма билирубина прямого в крови заметно превышена. В данном случае необходимо всестороннее обследование и лечение.
Причины явления чаще всего бывают известны:
- Несовместимость крови мамы и малыша по группе и резус-фактору может вызывать гемолиз эритроцитов и желтушное окрашивание склер новорожденного.
- Иногда ребенок заражается вирусом гепатита или простейшими от матери и у него возникает инфекция. В этом случае проводится специфическая терапия мамы и малыша, так как норма общего билирубина у женщины тоже бывает в данном случае повышена из-за инфекции.
- Из-за врожденных аномалий печени и желчевыводящих путей может возникнуть механическая желтуха, характеризующаяся увеличением показателей прямого билирубина в 6 и более раз. Тут могут помочь только хирурги.
- Существует большая группа наследственных гиперглобулинемий (синдромы Криглера-Найяра, Дабина-Джонсона, Ротора), которые вызваны генетическими дефектами обмена веществ. В данном случае нужно приготовиться к длительной диагностике и пожизненной поддерживающей терапии.
Провести верную диагностику желтухи у новорожденных, и выяснить ее причину может только врач. Диагноз может быть установлен только по результатам анализов.
Где сдать анализы на билирубин в Санкт-Петербурге, цены
Сдать любые анализы в СПБ, в том числе и на билирубин, вы можете в современном медицинском центре Диана. Здесь же можно пройти УЗИ печени. Мы работаем без выходных. Цены на анализы низкие, при диагностике инфекций предоставляется скидка.
Источники:
- https://ivethelp.ru/sobaki/gemoliticheskaya-anemiya-u-sobaki/
- https://puppy.plus/zdorovie/bolezni/gemoliz.html
- https://vashipitomcy.ru/publ/sobaki/bolezni/gemoliz_u_sobak_osobennosti_zabolevanija_prichiny_i_metody_lechenija/26-1-0-1990
- https://probolezny.ru/gemoliticheskaya-bolezn/
- https://probolezny.ru/sindrom-zhilbera/
- https://medcentr-diana-spb.ru/analizyi/analizyi-na-bilirubin-pechen/
