Восстановительный период после удаления зуба, частые проблемы, советы Современная стоматология имеет в своем арсенале множество методов, позволяющих сохранить даже проблемные зубы. Однако в
При травме, полученной в области ушной раковины, мелкие и крупные кровеносные сосуды лопаются, возникает подкожное кровотечение. Карман, заполненный жидкостью, диагностируется у собак с гибкими ушными раковинами, но могут встречаться и у других пород.
Гематома ушной раковины (мы детально изучали данное заболевание и считаем более правильно называть его — ложная аневризма ушной раковины), внешне выглядит как умеренно болезненное, ограниченная полусферическая опухоль, на ушном хряще.
Причины возникновения гематомы ушной раковины у собак, характерные симптомы болезни. Способы лечения и профилактики отогематомы у собак.
Гематома уха у собаки
Гематома ушной раковины — мы детально изучали данное заболевание и считаем более правильно называть его — ложная аневризма ушной раковины.
Внешне выглядит как умеренно болезненное, ограниченная полусферическая опухоль, на ушном хряще.
Кожа на месте гематомы может быть покрасневшей и горячей. Гематома бывает разных размеров — от небольшого уплотнения на любой части уха, до полностью вздувшейся ушной раковины по всей площади. Само ухо при этом опухшее, висит. Собаке это доставляет беспокойство, голова нередко наклонена в сторону больного уха, животное старается его почесать и очень осторожно встряхивает головой.
Отогематома ушной раковины обычно возникает в результате механического повреждения стенок подкожных сосудов. Основные причины этого:
— зуд, сопровождающий отит различной этиологии, и, как итог — расчесы;
— воздействие эктопаразитов — блох, клещей и др., провоцирующих зуд и расчесы;
— как результат острых аллергических реакций, вызывающих сильный прилив крови к ушной раковине и опять же расчесывание;
— после укусов насекомых или при попадании инородных предметов в ушной проход, что вынуждает собаку усиленно чесать уши;
— кожные заболевания любого происхождения на голове — дерматиты, экземы и др., провоцирующие животное почесать себе уши;
— вследствие внешней механической травмы (укус сородичей, удар о стенку и др.);
— онкологические образования слухового прохода или близлежащих тканей.
Как мы видим, большинство причин сводятся к тому, что само животное повреждает себе ухо. Однако не всегда происходит именно так. Нередко скопление жидкости в ушной раковине случается внезапно. Казалось бы, еще пару дней назад ухо было нормальное, а сегодня вдруг опухло, повисло, на ощупь мягкое и горячее.
Кроме механических причин возникновения гематомы существуют еще и предрасполагающие для этого заболевания факторы. Главные из них: заболевания печени, преклонный возраст, системные заболевания крови. Поэтому до, во время, или после лечения отогематомы важно сдать кровь на биохимический анализ с целью диагностики функциональных нарушений внутренних органов. Естественно, до начала лечения следует устранить и все факторы вынуждающие животное расчесывать себе уши: аллергии, блошиный зуд, отиты и пр. При невозможности быстрого устранения провоцирующих факторов следует, как минимум, защитить ушные раковины от повреждений, а именно — одеть защитный воротник.
- Консервативные методы. Подходят при небольших размерах гематомы и отсутствии в ней воспалительных тканевых реакций.
- Хирургическая операция. Применяются при обширных гематомах сопровождающихся выраженным воспалительным процессом.
Консервативные методы лечения гематомы уха:
Аспирация при помощи хирургической иглы. Данный способ подойдет для тех случаев, когда можно обойтись без сложного хирургического вмешательства. Осуществляется прокол гематомы иглой и при помощи шприца высасывается жидкость. Обратно в полость через эту же иглу гематомную полость вводятся гормоны и антибиотики. В целом — метод не надежный, положительный результат достигается далеко не всегда. Да и процедуру аспирации, как правило, требуется повторять от 3 до 7 раз.
Установка капиллярного дренажа в полость гематомы. Возможен при некоторой усидчивости пациента. Внутренняя поверхность ушной раковины обрабатывается аппликационным анестетиком, затем проводится местное обезболивание. Гематома вскрывается и в ее полость вводится силиконовая полоска — дренаж. Через него из гематомы удаляется вся вновь образующаяся там жидкость. Отек вновь не может образоваться и происходит постепенное сращение полости. Метод эффективен лишь в случае постоянного компрессионного воздействия на область гематомы, поэтому при таком способе лечения приходится всегда туго эластичными повязками прижимать ухо к голове на весь период заживления. Это не всегда технически возможно, а без этого условия метод работает плохо.
Мази и компрессы. Это, пожалуй, самый не надежный метод лечения отогематом. Применяется лишь в случаях невозможности обратиться к ветеринарному специалисту. Срабатывает иногда, но чаще используется для удержания процесса развития гематомы и снятия с нее воспаления, до возможности осмотра врачом. На отек накладываются мази содержащие гормональные, охлаждающие, сосудосуживающие и восстанавливающие капиллярное кровоснабжение компоненты. Плюс на 20-30 минут 2 раза в день на гематому накладываются горячие компрессы в составе которых присутствует диоксидин, димексид, новокаин и гормоны.
Оперативные методы лечения гематомы уха:
Разрезание ушной раковины (проведение разрезного дренажа). Эта операция проводится под наркозом. Гематома вскрывается по всей длине, полость промывается. Края раны расшиваются, а сам ушной хрящ насквозь прошивается. Швы располагаются в шахматном порядке. Этот метод эффективен, но ушная раковина, после заживления, как правило умеренно деформирована, из-за фиброза и утолщения уха. Поэтому данная методика применяется не всегда из-за недостаточного косметического эффекта после операции, что особо актуально для выставочных или декоративных собак.
Прошивание гемостатической губкой. Это самый высокоэффективный способ решения проблемы. При этой методике, под общим наркозом, ухо прошивается специальной матричной гемостатической губкой. С ее помощью обеспечиваются все факторы успешного заживления: отвод жидкости, компрессия, антибактериальный эффект. Более того, ушная раковина на губке пришивается немного «внастяг». И это обеспечивает высокие косметический результат после операции. В большинстве случаев от перенесенной операции не остается и следа. Ещё один существенный плюс метода с гемостатической губкой — минимальное участие владельца животного в послеоперационном уходе за животным. Кроме ношения воротника ничего делать не надо. Все сделает сама губка. Надо понимать, что это не просто обычная гемостатическая губка, а специально выпускаемая губка для лечения отогематом. За длительный период использования этого метода нами не замечено случаев рецидивов — повторной гематомы на прооперированной ушной раковине. Данная методика безусловно рекомендована нами.
Способ лечения отогематомы выбираются ветеринарным врачом индивидуально в зависимости от ситуации, сложности заболевания и технических возможностей!
Общие сведения об операции с прошивкой гемостатической губкой.
- Самое раннее снятие швов — на 16 день (бывает позже, хрящ регенерирует медленно).
- Рекомендуется ношение защитного воротника.
- Операция проводится под общим наркозом.
- Продолжительность 20-40 минут.
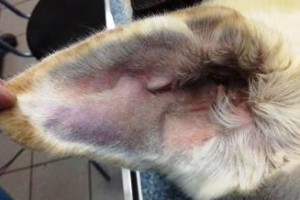
Внешний вид отогематомы у собаки. Видна выраженная зона припухлости с четкими границами. Внутри жидкость — преимущественно лимфа с примесью крови.
То же ухо в профиль. Видны объемы отогематомы — ушная раковина значительно утолщена. Но ощупь это как упругий шарик с жидкостью.
Это очень дискомфортное состояние для животного. Внешнее ощущение тяжести и боль — это даже не главное. Чрезмерно раздувшаяся ушная раковина закрывает ушной проход. Это, помимо частичной потери слуха, вызывает воспалительные явления, ощущение заложенности и скопление серы. Все эти факторы способствуют быстрому развитию инфекционного отита.

Послеоперационный вид. С внутренней стороны ушной раковины пришита гемостатическая губка.
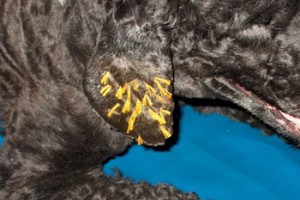
Внешний вид послеоперационных швов с наружной поверхности ушной раковины. С внутренней стороны — губка.

С внутренней поверхности ушной раковины пришитая гемостатическая губка выглядит так.

Вид гемостатической губки на снятии швов. Центр губки немного просел. Таким образом губка работает, постоянно отводя жидкость от гематомы. При выработке ресурса впитывания она истончается и начинает крошится. Таким образом понятно зачем после операции на отогематоме с применением губки требуется ношение воротника:
Во-первых, для защиты конструкции от повреждения (расчесывания) животным.
Во-вторых, чтобы исключить случайное увлажнение губки. Тогда вместо того, чтобы отводить жидкость из раны, она начнет жадно поглощать влагу извне и быстро выработает свой ресурс гигроскопичности. Воротник выступает в роли своеобразного «зонтика», чтобы этого не случилось.
Отогематома у собак и кошек

Отогематома или гематома ушной раковины – это кровяной «мешочек», который формируется в наружной части ушной раковины, между кожей и хрящом в ушной раковине вашего питомца. Как правило, отогематома бывает вызвана повреждениями уха из-за расчесывания или возникает в результате слишком интенсивной и частой тряски головой, что приводит к травматизации. От гематом уха страдают и собаки, и кошки, хотя собаки (особенно те породы, которые склонны к аллергии и ушным инфекциям) более подвержены заболеванию.
Отогематомы, как правило, вызваны какой-либо самостоятельно нанесенной травмой – например, когда питомец агрессивно чешет и царапает уши, или трясет головой, в результате чего уши травмируются при ударе о голову. Эта травма может привести к кровотечениям, повреждениям сосудов и скоплению крови в пространстве между кожей и хрящом.
- ушные клещи
- бактериальные и/или грибковые инфекции в наружном слуховом канале (отит)
- аллергические заболевания кожи считаются одной из главных причин появления гематом – собаки, которые страдают от аллергии, подвержены инфекции уха намного сильнее
Симптомы и идентификация заболевания

У животных с ушной гематомой наблюдается заполненная жидкостью опухоль на всем ухе или только на части ушной раковины. При пальпации опухоль может казаться твердой, иногда – мягкой и флуктуирующей. Это может привести к закупорке ушного канала или отмиранию (некрозу) кончика уха.
Ветеринарный врач может диагностировать это заболевание во время медицинского обследования. Для диагностики важно сообщить специалисту о симптомах инфекции (расчесывании ушей питомцем или чрезмерной тряске головой). Ветеринар, скорее всего, осмотрит ушной канал с помощью отоскопа и возьмет мазок из уха для изучения под микроскопом на наличие присутствия паразитов или инфекции.
Аллергические заболевания кожи (в том числе реакция на пищу) – наиболее распространенные условия, при которых у собак возникает данное заболевание.
Ни одна собака или кошка не застрахована от ушной гематомы. Аллергические заболевания кожи при условии склонности животного к аллергии – крайне распространенные обстоятельства развития гематом. Наиболее подвержены заболеванию собаки с тяжелыми висячими ушами, потому что такие уши достаточно сильно бьются о череп при тряске головой.
Лечение
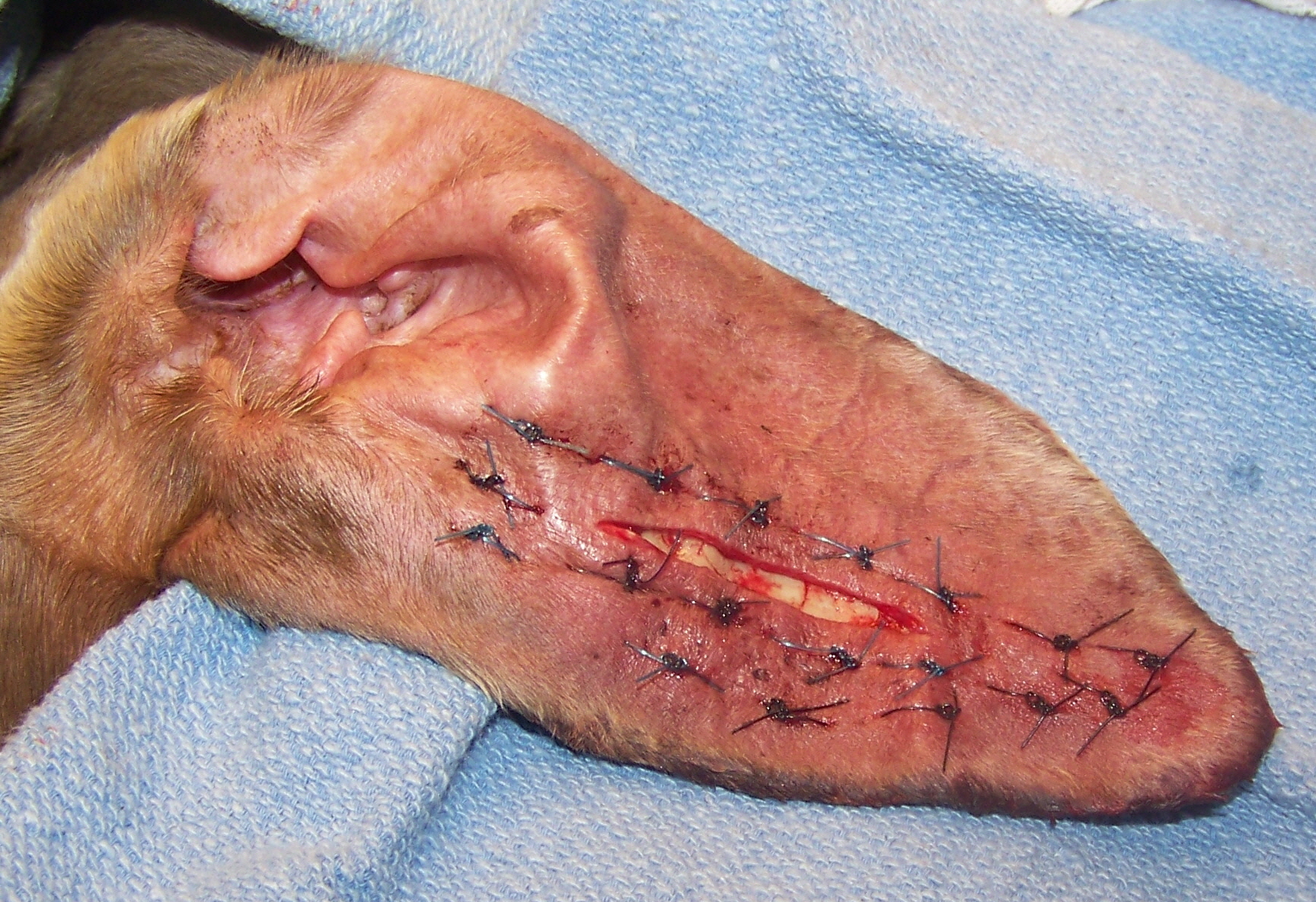
Хирургическое лечение считается наиболее эффективным средством для лечения ушных гематом. Под наркозом животному осуществляется разрез вдоль гематомы на внутренней поверхности уха. После того, как жидкость и сгустки крови удаляются, внутренняя поверхность уха зашивается по направлению вниз. Швы как бы соединяют внутреннюю и внешнюю поверхности друг с другом, поэтому рубцы формируются достаточно гладкими и равномерными. Швы, как правило, сохраняют в течение нескольких недель, оставляя разрез остается полуоткрытым, так что жидкость будет продолжать выходить из уха в процессе заживления. После того, как жидкость полностью выйдет и гематома рассосется, швы заживают.
У «лопоухих» собак после операции уши чаще всего поднимаются вверх и закрепляются сзади головы, чтобы заживление происходило безопасно и животное не причинило себе боли. Елизаветинский воротник (конусообразный колпак, который надевается на голову животного) также рекомендован – так животное не сможет случайно повредить или поцарапать прооперированные уши.
Другой вид лечения включает в себя размещение небольшой дренажной трубки в наружной части уха. Трубка остается на месте в течение нескольких недель, пока жидкость уходит и ухо заживает. Главный минус этой техники – не все животные готовы мириться с этим, а кошачьи ушки, как правило, слишком малы для помещения этой дренажной «конструкции».
В некоторых случаях ветеринары могут вытянуть скопившуюся жидкость с помощью шприца. Также используются специальные медикаменты, которые вводят в гематому, чтобы уменьшить отек и воспаление. В этих случаях, однако, более вероятен рецидив заболевания и деформация ушной раковины.
Если заболевание вызвано инфекцией или ушным клещом, ветеринарный врч обрабатывает и очищает ушные раковины специальными мазями и растворами, что может не только избавить животное от гематомы, но и предотвратить ее при своевременном обращении к специалисту.
Отогематома не представляет опасности для жизни, и может пройти без лечения, но при этом животное страдает дольше и сильнее. Кроме того, при неправильном лечении на ушах собаки или кошки часто образуется утолщенная, морщинистая рубцовая ткань, что не только выглядит неестественно и некрасиво, но и причиняет неудобства питомцу.
Профилактика
Гематомы легко предотвратить, если вовремя выяснить, почему ваш любимец часто и интенсивно чешет уши или встряхивает головой. Если обратиться к специалисту на этом этапе, можно снизить риск осложнений и избавить животное от дискомфорта.
(с) Ветеринарный центр лечения и реабилитации животных «Зоостатус».
Варшавское шоссе, 125 стр.1. тел. 8 (499) 372-27-37
Ушиб головного мозга (контузия) — симптомы и лечение
Что такое ушиб головного мозга (контузия)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Ярикова Антона Викторовича, нейрохирурга со стажем в 10 лет.
Над статьей доктора Ярикова Антона Викторовича работали литературный редактор Юлия Липовская , научный редактор Петр Галкин и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Ушиб головного мозга — это вид черепно-мозговой травмы (ЧМТ), при которой страдают клетки головного мозга (нейроны). К ушибу головного мозга всегда приводит внешнее механическое воздействие (удар, резкий рывок, поворот), направленное на голову или туловище человека.
Синонимы: контузия головного мозга.
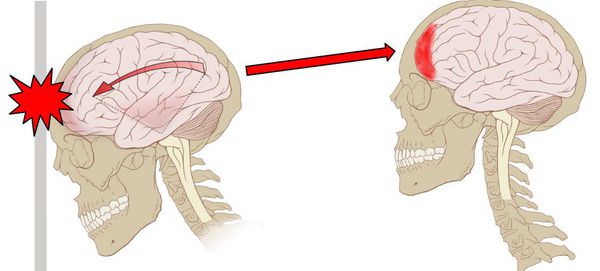
Последствия черепно-мозговой травмы непредсказуемы, возможно даже изменение личности пострадавшего. Клинические проявления (симптомы) ушиба головного мозга зависят от вида травмирующего агента, локализации и объёма пострадавшего вещества мозга. При лёгкой черепно-мозговой травме (сотрясении головного мозга) изменения носят обратимый характер и проходят без последствий. Тогда как при ушибе головного мозга формируются кровоизлияния и разрывы нервных волокон, что обычно приводит к необратимым неврологическим расстройствам и даже смерти пострадавшего.
Для ушиба головного мозга всегда характерно наличие очага — размозжения нервной ткани [1] . При этом в мозговом веществе формируются кровоизлияния по типу синяков на теле, образующихся при ушибе мягких тканей. При исследовании под микроскопом ушибы головного мозга представляют собой отёчную (содержащую избыточное количество жидкости) мозговую ткань, пропитанную кровью, которая излилась из разорванных сосудов. Чаще всего очаги ушиба обнаруживаются в лобных долях головного мозга [14] .
Причины ушиба головного мозга:
- Бытовая травма (24,4-60,0 %), например удар головой при падении на скользком льду.
- Дорожно-транспортная травма (7,4-19,9 %).
- Криминальная (противоправная) травма (39,9-48,8 %), например полученная при драке или в результате насилия в семье.
- Спортивная травма, полученная во время спортивных состязаний либо при занятиях активными видами спорта (1,5-4,0 %).
- Производственная травма (3,3%). Обычно является следствием несоблюдения правил техники безопасности.
- Травма, полученная в результате боевых действий (минно-взрывная травма).
В структуре всех ЧМТ ушиб головного мозга встречается в 20-25 % случаев [2] . Чаще страдают взрослые, чем дети.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы ушиба головного мозга
Для черепно-мозговой травмы характерны:
- утеря сознания либо снижение уровня бодрствования (сонливость);
- потеря памяти на обстоятельства получения травмы и события после неё (амнезия);
- очаговые неврологические симптомы: одностороннее снижение силы в руке и ноге ( гемипарез) , утеря зрения, нарушение речи (смазанность, невозможность говорить);
- психические расстройства, такие как дезориентация, замедленное мышление и невозможность сконцентрировать внимание.
Симптомы ушиба головного мозга зависят от объёма травматического повреждения мозга. Согласно общепринятой классификации, ушибы головного мозга бывают лёгкой степени, средней и тяжёлой.
При ушибе лёгкой степени сознание восстанавливается через несколько минут. Характерна общемозговая симптоматика: головная боль, тошнота, рвота, головокружение, снижение внимания и памяти. Такие симптомы развиваются из-за повышенного внутричерепного давления (ВЧД), которое приводит к сдавлению структур мозга и раздражению мозговых оболочек [4] .
Для раздражения мозговых оболочек характерно появление менингеальных знаков: скованности мышц затылка, избыточной чувствительности к громкому звуку (фонофобия) и яркому свету (фотофобия). Иногда пострадавший непроизвольно и быстро переводит взгляд, не может сфокусировать его. Редко наблюдается одностороннее снижение силы в руке/ноге [5] . При ушибе лёгкой степени кровь в головном мозге полностью рассасывается в течение 2-3 недель [4] . Клинические последствия, как правило, отсутствуют, а при проведении повторной томографии головного мозга не обнаруживается структурных изменений.
При ушибе средней степени тяжести продолжительность утери сознания составляет от нескольких десятков минут до 2-4 часов. Общемозговая симптоматика и менингеальный синдром выражены сильнее. Характерно наличие клинически значимых очаговых неврологических расстройств:
- гемипареза (одностороннего снижения силы и ограничения движений в руке и ноге);
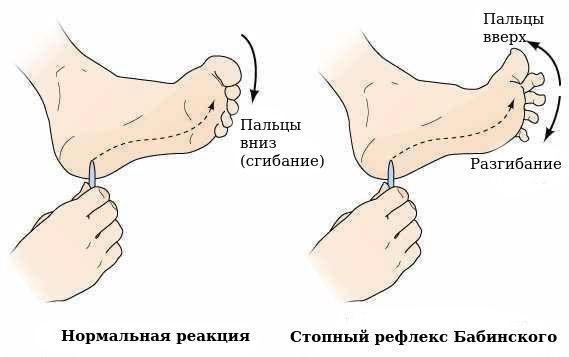
- патологических рефлексов (например, стопного рефлекса Бабинского);
- чувствительных расстройств (сниженной или повышенной реакции на прикосновение, свет, звук и другие внешние раздражители);
- нарушения речи и дыхания в виде умеренного тахипноэ (учащённого поверхностного дыхания).
Для ушиба мозга тяжёлой степени характерно более длительное (от нескольких часов до суток) и выраженное угнетение сознания до сопора или даже комы. При сопоре происходит полное угасание произвольной деятельности сознания, отсутствует отклик на внешние раздражители (боль, звук и свет). Преобладающие реакции имеют пассивно-оборонительный характер: пациент оказывает сопротивление при попытке разогнуть руку, сменить бельё или сделать инъекцию.
Для комы характерно длительное угнетение сознания. Невозможно пробудить пострадавшего, отсутствует реакция на внешние раздражители. Возможны рефлекторные движения в руках/ногах как реакция на болевой раздражител ь [15] .
Тяжёлая степень ушиба характеризуется в ыраженными расстройствами жизненно важных функций (дыхания и кровообращения), нередко требующих коррекции. Почти у всех больных с тяжёлым ушибом головного мозга выявляются переломы костей черепа [5] .
Чаще всего встречаются ушибы средней степени тяжести — 49 %, лёгкую степень выявляют у 33 % пациентов, тяжёлую — у 18 % [1] .
Патогенез ушиба головного мозга
При ЧМТ повреждения головного мозга обусловлены как самой травмирующей силой, так и вторичными механизмами (реакцией организма на травму) [6] . Поэтому повреждения разделяются на первичные и вторичные [7] .
К первичным повреждениям относят: очаговые ушибы головного мозга, ушибы ствола мозга, диффузные аксональные повреждения, внутричерепные гематомы и субарахноидальные кровоизлияния (в пространство между паутинной и мягкой мозговыми оболочками) [8] . Эти повреждения формируются непосредственно в момент травмы, сдавливают мозговое вещество, вызывая повышение внутричерепного давления (ВЧД).
По структуре мозг можно сравнить с желеобразной субстанцией. Так как он находится в ограниченном пространстве — в полости черепа — травмирующая сила может вызвать повреждения не только в месте приложения этой силы, но и в противоположных участках по механизму противоудара. При этом мозг смещается и травмируется о кости свода черепа или плотные соединительнотканные перегородки (фалькс, намёт мозжечка).
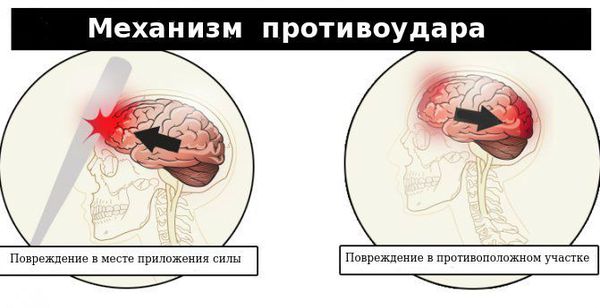
В первичном очаге повреждаются нервные клетки, что приводит к гибели (некрозу) нервной ткани. Из-за прямой травмы вещества мозга рвутся связи между нервными клетками, а в разорванных сосудах образуются тромбы, что приводит к вторичным повреждениям — ишемическим, обусловленным недостаточным поступлением кислорода и глюкозы [9] .
Вторичные повреждения головного мозга при черепно-мозговой травме развиваются постепенно. Вокруг участка первичного повреждения мозга (ядра) формируется зона пенумбры (зона между мёртвыми клетками и здоровой тканью). Механизм её образования связан с отёком и спазмом артерий, которые развиваются вследствие поступления продуктов распада из очага ушиба. Это приводит к кислородному голоданию (ишемии) и недостаточному поступлению глюкозы к нервным клеткам [10] . Увеличение или уменьшение размеров пенумбры зависит от многих факторов, таких как наличие внутренних “резервов” организма пострадавшего, возраста пациента, сопутствующей инфекции, адекватности проводимого лечения и др.
Классификация и стадии развития ушиба головного мозга
Черепно-мозговая травма по сообщению головного мозга с окружающей средой может быть двух видов:
- Открытая (проникающая). Внешние агенты (воздух, осколки костей, волосы, грязь) попадают в полость черепа под оболочки головного мозга, приводя к развитию инфекционных осложнений, что требует назначения антибиотиков.
- Закрытая (непроникающая). Оболочки, окружающие головной мозг, остаются неповреждёнными, что более благоприятно для выздоровления пострадавшего.
Помимо ушиба головного мозга к первичным повреждениям относятся:
1. Гематома — это сгусток крови в мозговом веществе либо на его поверхности.
- Эпидуральная гематома образуется в результате истечения крови в пространство между твёрдой мозговой оболочкой (соединительнотканной мембраной, покрывающей мозг со всех сторон, выполняющая защитную и отграничивающую функцию) и внутренней поверхностью костей черепа.
- Субдуральная гематома — это скопление крови между твёрдой и паутинной (арахноидальной) мозговыми оболочками. Последняя тесно прилежит к поверхности мозга, покрывает извилины, заходя в борозды и щели мозга.
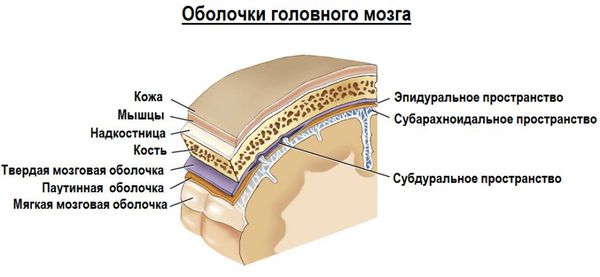
2. Внутримозговое кровоизлияние характеризуется диффузным скоплением крови в мозговом веществе, обычно сопровождает очаги ушиба головного мозга. При значительных размерах кровоизлияний, вызывающих отёк и смещение мозга, возможно их хирургическое удаление.
3. Субарахноидальное кровоизлияние развивается вследствие истечения крови в субарахноидальное пространство (между паутинной и мягкой мозговыми оболочками). При компьютерной томографии субарахноидальное кровоизлияние выглядит как тонкая полоска высокой плотности, которая распространяется по поверхности мозга. В большинстве случаев выраженность субарахноидального кровоизлияния при черепно-мозговой травме умеренная. Значительное кровоизлияние может привести к развитию гидроцефалии (избыточного накопления спинномозговой жидкости в желудочках мозга и подоболочечных пространствах).
4. Диффузное аксональное повреждение (ДАП) характеризуется микроскопическими изменениями, разбросанными по всему мозгу. Выявить их при помощи рутинной компьютерной томографии невозможно из-за малых размеров.
При ДАП рвутся отростки нервных клеток — аксоны, по которым передаётся информация от одной клетки к другой. Обычно ДАП развивается вследствие резкого ускорения либо торможения головы, например при дорожно-транспортном происшествии. К диффузному аксональному повреждению может привести внезапное, резкое вращение головы по оси, при этом максимальная нагрузка передаётся на аксоны, формирующие проводящие пути в мозговом стволе. Их разрыв нарушает интеграционную функцию между “вышестоящими” нейронами, которые находятся в полушариях головного мозга, и “нижестоящими”, находящимися в спинном мозге, что приводит к грубой инвалидизации [6] .
Для диффузного аксонального повреждения характерно развитие клинической картины поражения ствола головного мозга: угнетение сознания до комы, нарушение функции дыхания и кровообращения [4] . При этом виде травмы пациенты часто надолго теряют сознание. Как правило, возникают вегетативные расстройства: избыточное потоотделение (гипергидроз) и слюноотделение, повышение температуры тела.
При диффузном аксональном повреждении крайне высокая летальность — 80-90 %, а у большинства выживших развивается вегетативный статус. Это состояние, при котором сохраняются жизненно важные функции (дыхание, регуляция температуры тела, регуляция обменных процессов), но утрачивается способность к высшей нервной деятельности (речь, мышление, запоминание информации и др.) [5] . Диффузное аксональное повреждение может быть самостоятельным либо сочетаться с другими видами первичных повреждений головного мозга [10] .
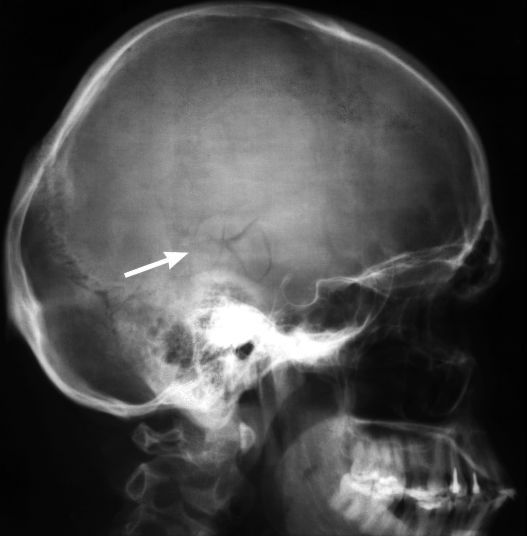
5. Переломы костей черепа всегда сопровождаются ушибом головного мозга. Перелом костей черепа, выявленный при первичном рентгеновском обследовании должен насторожить врача. Переломы основания черепа являются сложной патологией, так как в травматический процесс могут вовлекаться черепно-мозговые нервы и крупные сосуды. Распространение перелома на придаточные полости черепа (пазухи) может стать причиной истечения спинномозговой жидкости из носа или ушей (ликворрея). Внедрение костных отломков в мозговое вещество также может усугублять травматическую болезнь головного мозга.
Формы очагового травматического повреждения мозга с анатомической точки зрения:
- Очаги локальной посттравматической ишемии (кислородного голодания), или очаги ушиба I вида.
- Собственно очаги ушиба, или очаги ушиба II вида.
- Внутримозговые гематомы, или очаги ушиба III вида.
Из-за схожего патогенеза некоторые нейрохирурги считают, что чёткого разграничения между очагом ушиба и внутримозговой гематомой нет [12] . Что именно увидит врач (ушиб или гематому) на КТ, во время хирургического вмешательства или при вскрытии зависит лишь от того, в какой момент времени выполнено исследование, операция или вскрытие [12] . Кроме того, эта классификация основана на рентгенологической плотности очага по данным КТ и его морфологических особенностях (форме и строении), поэтому состояние мозга и сам очаг характеризуют только на момент КТ.
Травмы мозга со временем могут переходить из одной формы в другую, поэтому помимо таких понятий, как «очаги ушиба» и «собственно внутримозговые гематомы», используется понятие «отсроченная внутримозговая гематома», которая формируется в первые 24 часа от момента травмы.
В некоторых случаях происходит прогрессия очага, т. е. увеличение изначального очага в объёме с преобразованием в другую форму или без него. Изменение регистрируют по результатам КТ. Прогрессирование очага происходит по двум путям [5] :
1. Увеличение объёма уже имеющегося очага, выявленного при первичной КТ.
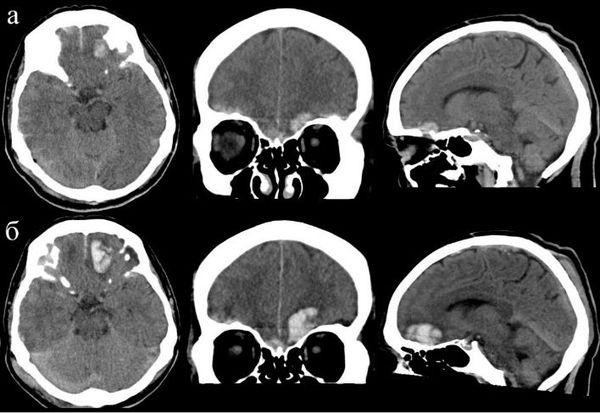
2. Образование очага в участке вещества головного мозга, где при первичной КТ его не выявляли.
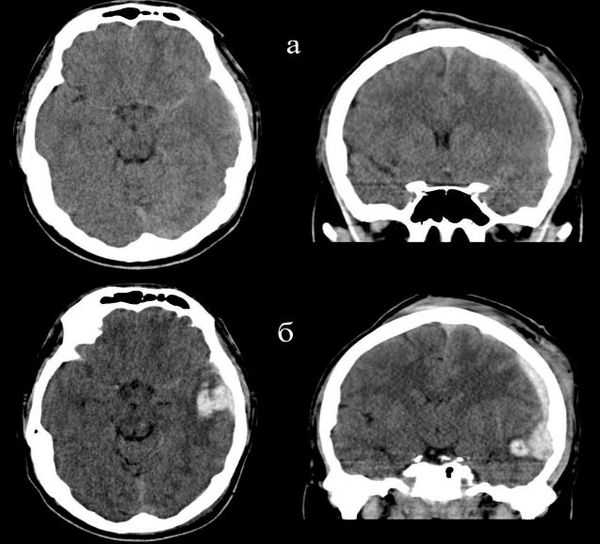
Осложнения ушиба головного мозга
К внутричерепным осложнениям ушибов головного мозга относят:
- Внутричерепную гипертензию (повышение внутричерепного давления). Связано с увеличением объёма вещества в полости черепа.
- Нарушение кровотока мозга из-за внутричерепной гипертензии и сдавления сосудов головного мозга.
- Увеличение объёма очагов ушиба из-за притока крови в зоне очага размозжения.
- Спазм сосудов мозга из-за выделения нейромедиаторов (биологически-активных веществ, которые передают сигналы от нейрона к нейрону или к другим клеткам). — избыточное накопление жидкости в полости черепа, которое характеризуется увеличением желудочковой системы.
- Ишемию и отёк головного мозга [2][5] .
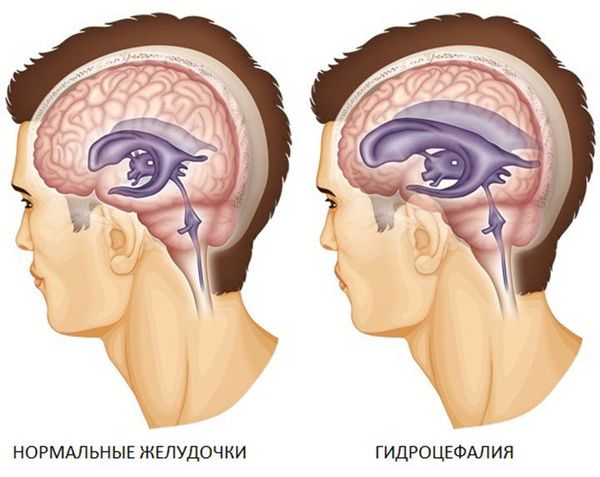
После перенесённой ЧМТ имеются высокие риски развития постоянных головных болей, старческой деменции (слабоумия) и энцефалопатии (нарушения функций мозга из-за гибели нервных клеток) . У таких больных снижается память и внимание, отмечается повышенная утомляемость, нарушается координация (неустойчивая, шаткая походка) и контроль за функцией тазовых органов (недержание мочи).
Диагностика ушиба головного мозга
Для диагностики ушиба головного мозга сначала проводится оценка дыхательной и сердечно-сосудистой деятельности и общее физикальное обследование: оцениваются места повреждений кожных покровов головы (подкожные гематомы, ссадины, раны). Если пациент в сознании, производится сбор жалоб, анамнеза (выясняются обстоятельства травмы, её механизм и давность).
Затем полностью оценивается неврологический статус с применением шкалы комы Глазго.
- Ясное сознание — 15 баллов.
- Оглушение — 13-14 баллов.
- Сопор — 9-12 баллов.
- Кома — 4-8 баллов.
- Смерть мозга — 3 балла.
Исследуется зрачковая реакция — способность зрачка сужаться в ответ на яркий свет. У пациентов с обширным поражением головного мозга или повышенным внутричерепным давлением расширяется один либо оба зрачка. Одностороннее расширение зрачка подразумевает внутричерепной объём (обширный ушиб, сдавление полушария гематомой) на стороне расширенного зрачка. Оценка функционального состояния мозгового ствола возможна по кашлевому (рвотному) и роговичному рефлексам.
Рентгенография черепа — наиболее доступный метод диагностики черепно-мозговой травмы. Пострадавшим с подозрением на ЧМТ выполняют рентгенографию черепа в двух проекциях (прямой и боковой). При необходимости используются дополнительные укладки. Недостатком метода рентгенографии является невозможность оценить состояние мозгового вещества.
В диагностике ушибов головного мозга применяют и современные методы нейровизуализации: компьютерная томография (КТ) и магнитно-резонансная томография (МРТ).
На сегодняшний день КТ головного мозга является наиболее точным методом в диагностике черепно-мозговой травмы. КТ способна выявить ключевые изменения: кровь и переломы костей черепа.
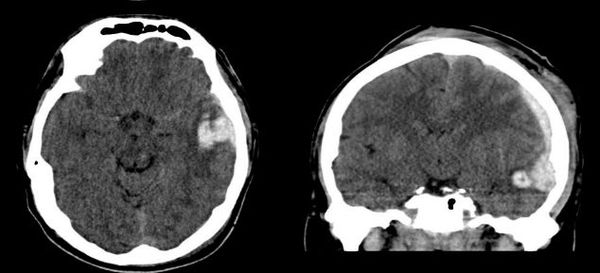
МРТ обычно не используется в неотложной диагностике черепно-мозговой травмы, поскольку её проведение требует большего времени, чем КТ. Недостатками метода МРТ в диагностике острой ЧМТ является несовместимость дыхательной аппаратуры (при нахождении пациента на искусственной вентиляции лёгких) с оборудованием кабинета МРТ из-за магнитного поля, а также длительность исследования (около 20 минут). Использование МРТ возможно после стабилизации состояния пациента для выявления травматических изменений, не обнаруженных при первичной КТ головного мозга. Полученная информация в большей степени позволяет оценить прогноз течения травматической болезни головного мозга, чем повлиять на лечебный процесс.
Тяжесть ушиба головного мозга оценивается по следующим показателям:
- Общее состояние пациента.
- Выраженность неврологических расстройств. Уровень бодрствования оценивается по способности самостоятельно открывать глаза, говорить и осуществлять произвольные движения.
- Результаты обследования. Наибольшую информативность в оценке травматического повреждения головного мозга в первые часы и сутки имеет компьютерная томография.
Согласно данным последних исследований, от 35 до 50 % первичных геморрагических очагов подвергаются прогрессии [5] . Признаками неблагоприятного течения геморрагической прогрессии являются значительное увеличение объёма очага, нарастание сдавления мозга, а следовательно, и неэффективность консервативного лечения [3] [4] . Существует ряд признаков, которые предопределяют неблагоприятное течение:
- высокоэнергетический механизм травмы (ДТП, падение с высоты);
- рвота;
- признаки сдавления ствола мозга;
- объём геморрагической составляющей очага ушиба головного мозга при поступлении более 18 см³;
- психомоторное возбуждение в раннем послетравматическом периоде;
- выявление на первичных КТ субарахноидального кровоизлияния (особенно массивного или полушарного);
- наличие прилежащей к очагу ушиба головного мозга внутричерепной гематомы [1][3][5] .
Лечение ушиба головного мозга
Пациент с подозрением на черепно-мозговую травму должен получить медицинскую помощь как можно скорее. Поскольку невозможно устранить повреждение мозга, полученного в результате травмы, лечебные мероприятия должны быть направлены на стабилизацию состояния пациента и предупреждение вторичных повреждений.
Консервативная терапия ушибов головного мозга
В условиях травматической болезни пагубное воздействие на головной мозг может оказать пониженное или повышенное внутричерепное давление, сниженное насыщение крови кислородом, высокая температура и повышение уровня глюкозы в крови. В связи с этим выделяют главные направления терапии лиц с ушибами тяжёлой степени [4] :
- поддержка дыхания (аппаратами искусственной вентиляции лёгких, кислородной маской);
- коррекция кровообращения и инфузионная терапия (медикаментозно);
- лечение внутричерепной гипертензии;
- нейропротекция — защита нейронов от повреждений, проводится лекарственными препаратами.
Базовая терапия. Пострадавшим с тяжёлой ЧМТ создают свободную проходимость дыхательных путей за счёт удаления слюны, крови и рвотных масс. По потребности применяют седативные препараты и миорелаксанты ( предназначены для расслабления мускулатуры, блокирования нервных импульсов и уменьшения болевого синдр ома. ) . Необходима коррекция повышенной температуры тела (с помощью жаропонижающих препаратов и/или методов физического кондиционирования) [4] .
Развитие судорожного синдрома у лиц с ушибом головного мозга считается опасным и требует немедленной реакции. Судороги всегда сопровождаются стремительной внутричерепной гипертензией, увеличением объёма внутричерепных гематом, повышенным потреблением кислорода головным мозгом, его кровенаполнением и усилением отёка мозга [13] . Профилактическое использование противосудорожных препаратов (по данным многоцентровых исследований) у лиц с ЧМТ снижает вероятность появления судорог в остром периоде, но не уменьшает риска их возникновения в отдалённом периоде.
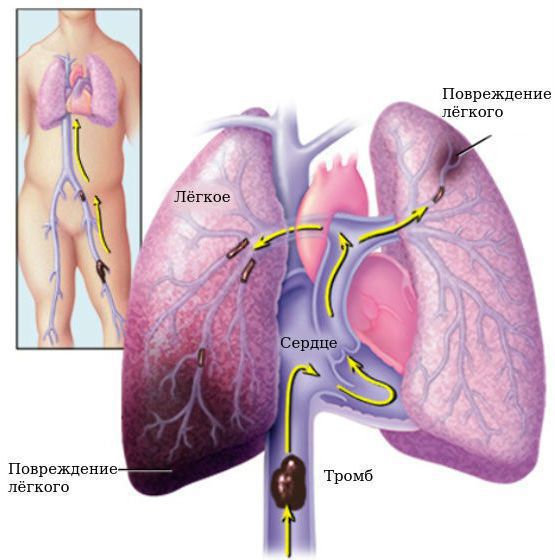
Всем лицам с ушибом головного мозга необходима профилактика тромбоэмболических осложнений (тромбоза глубоких вен нижних конечностей и тромбоэмболии лёгочной артерии ), которая подразумевает использование компрессионного трикотажа, расширение двигательного режима и проведение антикоагулянтной терапии по мере возможности. Летальность при тромбозе вен нижних конечностей достигает 9-50 % [7] .
Также необходим контроль уровня глюкозы в крови и профилактика осложнений со стороны желудочно-кишечного тракта (стресс-язв, желудочно-кишечных кровотечений). Основная причина развития стрессовой язвы — выделение во время травмы гормонов катехоламинов, которые вырабатываются в ответ на стресс, недостаточное кровоснабжение верхних отделов желудочно-кишечного тракта и нарушение его саморегуляции.
Респираторная поддержка. Показания к поддержке дыхания [3] [10] :
- угнетение уровня бодрствования до сопора или комы;
- отсутствие собственного дыхания;
- остро развившиеся нарушения ритма дыхания, патологический тип дыхания (Чейна — Стокса, Куссмауля);
- тахипноэ (учащённое поверхностное дыхание) более 30 дыхательных движений в минуту;
- клинические признаки гипоксемии (недостатка кислорода в крови) и/или гиперкапнии (переизбытка углекислого газа): парциальное давление кислорода в артериальной крови ( PaO2) менее 60 мм рт. ст.; насыщение гемоглобина кислородом артериальной крови ( SaO2) менее 90 %; парциальное давление углекислого газа в артериальной крови ( PaCO2) более 55 мм рт. ст.;
- эпилептический статус ( эпилептические припадки не прекращаются более 30 минут) ;
- челюстно-лицевая травма, сочетанная с травмой лицевого скелета, краниоорбитальной области (около глазницы и в прилегающих зонах) и/или грудной клетки.
Основная задача поддержки дыхания — сохранение нормального напряжения углекислого газа (РаСО2 — 30-35 мм рт. ст.) и необходимой оксигенации крови в артериальном русле (РаО2 более 100 мм рт. ст.) [6] [7] .
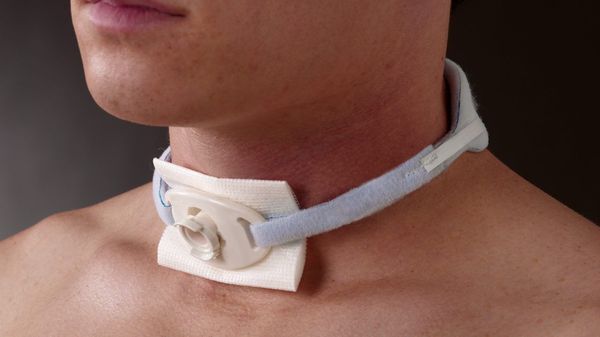
При продолжительности ИВЛ более 48 часов после начала поддержки дыхания следует выполнить трахеостомию (операцию по созданию внешнего отверстия в стенке трахеи для налаживания дыхания). При сочетании ушиба головного мозга с травмой лицевого скелета и грудной клетки предпочтительно выполнять трахеостомию сразу при поступлении пострадавшего в стационар [10] .
Коррекция кровообращения и инфузионная терапия. Более половины пациентов со снижением бодрствования до сопора и комы при поступлении в стационар находятся в состоянии обезвоживания. Причиной являются кровотечения, недостаточное поступление жидкости, перегревание, рвота и/или несахарный диабет. Выполнение адекватной инфузионной терапии ( внутривенного введения лекарственных растворов и препаратов с помощью капельницы), даёт возможность добиться нормального общего объёма крови, нормализовать сердечный выброс и доставку крови и кислорода к мозгу.
Травмированный мозг крайне чувствителен к низкому артериальному давлению (ниже 90 мм рт. ст.), которое здоровый мозг переносит нормально. Поэтому ведение больных с тяжёлой ЧМТ подразумевает поддержание артериального давления (АД должно быть не менее 90 мм рт. ст.), что необходимо для адекватной перфузии головного мозга (обеспечения его кислородом и глюкозой) в условиях отёка [4] [5] [6] [7] [9] . Однако следует избегать агрессивных попыток поддерживать давление с помощью вазопрессоров ( сосудосуживающих препаратов) из-за риска респираторного дистресс-синдрома (отёка легких с нарушением дыхания) и отёка мозга [4] [7] .
Лечение внутричерепной гипертензии. Для выбора адекватной лечебной тактики следует разграничить внутричерепные и внечерепные причины высокого ВЧД. К первым относят внутричерепные гематомы, очаги ушиба, отёк и/или ишемию мозга, эпилептические припадки, менингит. Ко вторым — недостаток поступления кислорода, неадекватная седация или вентиляция, нарушение венозного оттока из полости черепа, повышение внутригрудного и внутрибрюшного давления [1] [3] . Все эти причины могут сопутствовать ушибу мозга.
Седация и обезболивание являются мероприятиями первой линии для терапии внутричерепной гипертензии [4] [7] . Изголовье кровати необходимо поднимать на 30-40° для улучшения венозного оттока из полости черепа. Для лечения повышенного внутричерепного давления и защиты мозга от вторичных повреждений используется краниоцеребральная гипотермия (понижение температуры мозга). Достаточно проводить умеренную гипотермию (Т = 30-31 °C ) [1] [4] . Применение гипербарической оксигенации (насыщения пациента кислородом под высоким давлением) патогенетически обосновано у лиц с ушибом головного мозга, так как этот метод увеличивает напряжение кислорода в артериальной крови и улучшает насыщение мозга кислородом.
Для снижения внутрибрюшного давления применяют препараты, которые улучшают перистальтику кишечника и нормализуют функцию желудочно-кишечного тракта [4] [6] . Если внутричерепная гипертензия нечувствительна к медикаментозной терапии, показана декомпрессивная трепанация черепа.
Нейропротекция. В настоящее время применение нейропротекторных препаратов является перспективным направлением в лечении ушибов головного мозга [9] . По механизму действия н ейропротекторы подразделяются на несколько видов:
- Блокаторы кальциевых каналов (Нимодипин, Бреинал, Дилцерен, Нимопин, Нимотоп). Уменьшают поступление в клетку ионов кальция, снижают уровень повреждения и гибели нервных клеток под воздействием нейромедиаторов и предупреждают апоптоз (запрограммированную гибель клеток).
- Антиоксиданты и антигипоксанты (Актовегин, полиэтиленгликоль супероксиддисмутаза , Солкосерил, Нейрокс, Мексидол, Армадин, Цитофлавин, Нейрокард, Астрокс, Мексифин, токоферол, Метостабил, аскорбиновая кислота, Асковит, Ноотропил, Пирацетам, Нооцетам, Мелатонин, Кавинтон, Винпоцетин, коэнзим Q10). Эти препараты являются антагонистами синтазы азота, они предотвращают образование свободных радикалов, восстанавливают активность ферментов антиоксидантной защиты, ускоряют гликолиз ( процесс окисления глюкозы) , повышают устойчивость к гипоксии и улучшают кровоток мозга.
- Антагонисты NMDA-рецепторов (Мемантин, Меманталь, Меморель, Нооджерон, Акатинол, Мемикар, Мирведол, Меманейрин). Снижают повреждающее действие глутамата.
- Блокаторы воспалительного и иммунного ответа (Циклоферон, ингибиторы ЦОГ-2, антитела CD11 и CD18). Уменьшают выраженность воспалительной реакции.
- Стабилизаторы мембран клеток: промежуточные продукты синтеза фoсфaтидилхoлина (Рекогнан, цитиколин, Цераксон, Пронейро, Квинель, Нейропол, Нейрохолин, Нооцил, Цересил Канон), препараты магния и калия (магния сульфат, Аспангин, Паматон, Аспаркам, Панаспар, Панангин).
- Препараты, улучшающие синаптическую передачу (предшественники синтеза ацетилхолина — Церетон, Церепро, Глеацер, Холитилин, Делецит, Глиатилин).
- Блокаторы апоптоза (ингибиторы каспазы-3, ингибиторы кальпаинов).
- Препараты с нейронспецифическим нейротрофическим действием (Кортексин, Церебролизат, Церебролизин).
- Иммуносупрессоры (циклоспорин А). Подавляют иммунный ответ.
Питание при тяжёлом ушибе головного мозга. При серьёзном повреждении больные, как правило, не могут самостоятельно принимать пищу, поэтому необходимо раннее проведение нутритивной поддержки (т. е. введение в организм питательных веществ ). Такая поддержка должна соответствовать потребностям пациента в белке и энергии. Базовый энергообмен у пациентов с тяжёлым ушибом головного мозга соответствует 20-25 ккал/кг в сутки [4] [6] .
Хирургическое лечение ушибов головного мозга
Часть больных с тяжёлой черепно-мозговой травмой после проведения КТ головы транспортируются в операционную. Целью операции при тяжёлом ушибе головного мозга является удаление массивных внутричерепных гематом либо коррекция повышенного ВЧД.
Не всем пациентам с ЧМТ требуется неотложное вмешательство. Поскольку размер ушиба головного мозга и объём внутричерепной гематомы может увеличиваться в течение первых часов/суток с момента получения травмы, рекомендуется динамическое наблюдение. Лечение таких больных проводится в условиях реанимационного отделения. При нарастании неврологических расстройств или повышении внутричерепного давления (в случае если устанавливался датчик мониторинга ВЧД) выполняется контрольная КТ. Если диагностировано значимое увеличение гематомы в объёме либо смещение мозга, наиболее безопасным станет оперативное вмешательство для предупреждения гибели мозга.
Перед операцией волосы над поражённой областью головного мозга выбриваются. После рассечения кожи головы и отведения кожного лоскута производится выпиливание кости. Кость удаляется, подлежащая твёрдая мозговая оболочка вскрывается с предельной аккуратностью. Врач удаляет гематому или очаг ушиба головного мозга. При наличии выраженного отёка мозга выполняется пластика твёрдой мозговой оболочки заплатой из собственных тканей или замещающего искусственного материала. Это необходимо для предупреждения дальнейшего смещения мозга. Кость в таких случаях не ставится на прежнее место.
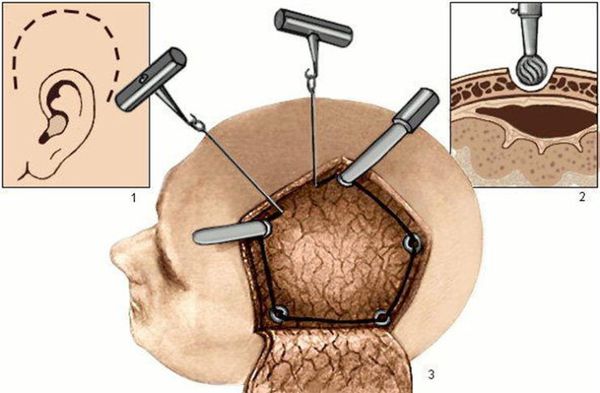
Перед «закрытием» раны возможна установка датчика ВЧД, если он не был установлен ранее. По завершении операции пациент переводится в реанимационное отделение для проведения интенсивных лечебных мероприятий, направленных на борьбу с отёком головного мозга и профилактику инфекционных и тромбоэмболических осложнений.
Декомпрессивная трепанация черепа является наиболее агрессивным методом борьбы с внутричерепной гипертензией [3] [9] . Она применяется при неэффективности консервативной терапии. Основная цель декомпрессивной трепанации — увеличение внутричерепного объёма. В результате этого давление в полости черепа снижается и нормализуется кровоснабжение головного мозга.
К декомпрессивной трепанации относят подвисочную и бифронтальную декомпрессию, височную лобэктомию и гемикраниэктомию. Они проводятся в случае выраженного смещения мозговых структур и стойкой внутричерепной гипертензии у больных с клиническими и КТ-признаками компрессии мозга.
Возможные послеоперационные осложнения. В отдалённом послеоперацонном периоде ЧМТ у 13 % пациентов регистрируется эпилепсия, у 11 % — посттравматическая гидроцефалия [3] . Посттравматическая эпилепсия возникает из-за формирования патологического очага в веществе мозга. Посттравматическая гидроцефалия обусловлена нарушениями циркуляции (формирования спаек) и всасывания спинномозговой жидкости.
Прогноз. Профилактика
Неблагоприятные факторы исхода лечения ушиба головного мозга [2] [4] :
- первичные факторы повреждения: ушиб мозга, требующий экстренного нейрохирургического вмешательства (объём геморрагического компонента более 40 мл., смещение срединных структур мозга более 9 мм);
- вторичные внутричерепные факторы: прогрессия очага ушиба мозга.
- вторичные внечерепные факторы: артериальная гипотензия (АД менее 90 мм рт. ст.) к моменту поступления в стационар;
- независимые факторы риска: возраст больного более 47 лет, наличие тяжёлой сопутствующей патологии.
Ушибам головного мозга больше подвержены лица мужского пола, подросткового и трудоспособного возраста. В 2,5-3 раза чаще травма возникает у лиц в алкогольном опьянении. Следовательно, основными мерами профилактики являются:
- широкая информированность населения о причинах развития ушибов;
- культурное воспитание населения;
- проведение «антиалкогольных кампаний».
Профилактикой травмы в результате ДТП является соблюдение правил дорожного движения, спортивных травм — ношение защитных средств, производственных — соблюдение техники безопасности и использование защитных средств.
Как распознать и лечить гематому ушной раковины у собак
Собаки — это активные, подвижные животные, которые любят исследовать мир вокруг себя. Поэтому не удивительно, что в процессе познания окружающего пространства они могут травмироваться. Одно из самых уязвимых для травм мест по праву считают уши мохнатого друга, так как их ткань очень нежная. Гематома уха у собаки относится к виду повреждений, которое вызвано кровоизлиянием под кожный покров питомца и сопровождается разрывом мелких и средних сосудов. Как следствие в ухе любимца появляется характерная полость, где ткани смещены под воздействием кровяного давления. В статье будут рассмотрены основные причины, характерные симптомы и методы лечения подобной травмы.

Причины возникновения
Отогематома у собаки — это другое название ушиба ушной раковины четвероногого друга, которое принято в ветеринарной медицине. К основным причинам, приводящим к гематоме, следует относить:
- Ушибы и ссадины. Наиболее часто ушная гематома возникает по этой причине у самых молодых особей. Щенок может травмироваться на прогулке и даже дома, например, просто упав с дивана. Взрослая особь может повредить ухо в драке с другой собакой.
- Попадание в ушную раковину различных инородных объектов.
- Авитаминозы и интенсивные встряхивания головой.
- Расчесывание. Если на внешней стороне уха происходят воспалительные процессы кожи (возникают от хронического отита, аллергии или укусов паразитов), то пес может сам себя травмировать лапами, когда пытается унять возникший зуд.
Симптомы болезни
Гематома на ухе у мохнатого друга чаще всего не обладает богатой симптоматикой, поэтому владельцу нужно быть вдвое внимательнее, чтобы ее обнаружить. К наиболее ярким признакам принадлежат:
- У пса наблюдается повышение температуры тела.
- Отогематома проявляется на коже питомца в виде полусферы, которая по своей консистенции мягкая на ощупь.
- Если владелец прикасается к гематоме, либо само животное чешет поврежденное ухо, то это выражается в сильном болезненном ощущении в месте дислокации. Питомец может скулить, пытаться не допустить прикосновений хозяина к зоне повреждения ушей.
- Очаг поражения приобретает характерный красноватый оттенок, который ветеринары называют гиперемией.

Изменения затрагивают и привычное поведение хвостатого любимца. Он постоянно совершает наклон головы в ту сторону, где болит. На ушах может появиться зуд. В целом, при отогематоме для животных характерно беспокойство, непоседливость. При первых признаках нужно внимательно осмотреть любимца, а еще лучше — отвезти его на прием к специалисту. Далее рассмотрим, как проходит диагностика и лечение гематомы ушной раковины у собак.
Диагностика
В ветеринарной лечебнице врач первым делом приведет пальпацию пораженного гематомой участка уха. Дальнейшие процедуры будут включать в себя сбор анамнеза, анализ крови и мочи, возможно, что УЗИ и рентген. Это делается для того, чтобы исключить внутренние причины кровоизлияния. Зачастую диагностика может установить, что истинная причина возникновения отогематомы состоит никак не в обыденном собачьем травматизме, а в серьезной болезни печени или какого-либо другого жизненно важного органа. Дальнейшее лечение гематомы зависит от степени механического повреждения и от того, образовался ли в ухе тромб.
Способы лечения
Владельцам следует знать, что лечение в домашних условиях исключено. Максимум, что допускается сделать хозяину, это облегчить боль питомца. Для этого нужно обработать очаг поражения антисептиком, а затем приложить туда холодный компресс. При определенной сноровке и умении можно наложить давящую повязку. Подобная манипуляция осуществляется по такой инструкции:
- Ухо собаки достаточно плотно (но без фанатизма) прижимается к поверхности головы.
- Голову животного забинтовывают в виде «косынки».
- Проследите, чтобы повязка сидела прочно, так как любимец наверняка попытается ее сдернуть.
- Если видно, что псу очень больно, то допустимо ввести ему дозу новокаина, в расчете на вес животного.

После того, как оказана первичная помощь, питомца следует везти к врачу. После диагностики могут быть два варианта развития событий. Вот они:
- Консервативное лечение, которое предполагает, что ветеринар удалит содержимое гематомы с помощью обыкновенного шприца. То есть никаких надрезов не делается, никакие швы не накладываются. Врач просто обрабатывает место поражения антисептиком, а затем вводит в воспаленный участок иглу, откачивая жидкость. После этого в ранку вводится антибиотик. Важно понимать, что данную процедуру нужно проходить от 5 до 7 раз, пока признаки гематомы полностью не исчезнут, это снизит риск рецидива до нуля. К плюсам такого лечения относят то, что пес не испытывает сильного стресса, а деформация хрящевой ткани ушка любимца невозможна. Однако есть минусы — полное выздоровление при подобном лечении происходит далеко не всегда.
- Оперативное лечение отогематомы у собак подразумевает под собой наркоз и последующую операцию. При этом шерстный покров на месте повреждения полностью удаляется, а сама гематома вскрывается. Ее промывают и прошивают, чтобы ткань уха и хрящ не срослись между собой. Хирургическое вмешательство обязательно, если установлено, что в отогематоме образовался тромб. Такой метод почти наверняка полностью излечит питомца, но возможна деформация хряща, отчего собака будет выглядеть менее привлекательно. Но это не так уж и важно, если хозяин хочет, чтобы его любимец был полностью здоровым.
Если гематому не лечить, то возможно развитие некроза уха у животного, что само по себе очень опасно, как и самоизлечение путем рассасывания, потому что ушная раковина все равно будет безнадежно деформирована. Поэтому лучше осуществлять терапию под надзором ветеринара.
Профилактика
Владелец, который хочет, чтобы его четвероногого друга не лечили от такого неприятного явления, как гематома, должен внимательно наблюдать за своим питомцем. Избежать ее появления поможет регулярный осмотр ушей питомца и их промывание, а также точное знание аллергенов, опасных для любимца, и причин возникновения отита у собак. Помимо этого, нужно избегать получения травм в результате драки и игр с другими животными. Важно понимать, что игнорировать появление гематомы — опасно для жизни любимого питомца.
Гематома уха у собаки
Поражение ушных раковин у собак не редкость в ветеринарной практике. Одной из патологий, диагностируемых у домашних питомцев, является гематома уха. Выглядит гематома как отечность сферической формы, заполненная специфической жидкостью.
При травме, полученной в области ушной раковины, мелкие и крупные кровеносные сосуды лопаются, возникает подкожное кровотечение. Карман, заполненный жидкостью (гематома), диагностируется у собак с гибкими ушными раковинами, но могут встречаться и у других пород. Видима патология достаточно легко, а быстрое обращение в ветеринарную клинику позволяет оказать животному надлежащую помощь.
Причины возникновения

Разрыв сосудов под кожей и скопление экссудата, выглядит как отек. Ушные гематомы, именуются в ветеринарии как аурикулярные, характеризуются специфическим шарообразным формированием на внутренней части ушной раковины. Гематома встречается не только у собак, но также у кошек и сельскохозяйственных животных.
Причиной развития аурикулярной гематомы у собаки становиться травма, полученная в результате различных воздействий. Спровоцировать травматизацию может постоянное царапанье ушей на фоне развития отитов. При развитии процесса воспалительного характера с сопровождением патогенной микрофлоры, возникает сильный дискомфорт, боль и зуд, провоцирующий расчесы. Как правило, медикаментозное лечение не имеет особого эффекта, поэтому ветеринары отдают предпочтение хирургическому вмешательству. Отогематома может возникнуть в результате следующих травмирующих факторов:
- сильные ушибы;
- укусы ядовитых насекомых или же других диких животных;
- расчесы на фоне хронических отитов, аллергических реакций или же клещевых поражений ушной раковины; хронического типа у собак с проблемной кожей.
Отит, возникший у собаки, при несвоевременном лечении может стать причиной специфических состояний. Собака начинает усиленно крутить головой, натыкаясь на предметы, провоцируя серьезные повреждения в сосудах.
В некоторых источниках причиной образования гематомы считаются поражения саркоптозным клещом или же аутоиммунные нарушения. Сбои в работе иммунной системы часто провоцируют проблемы в функционировании всего организма, в том числе и кожных покровов.
Симптомы и диагностика
Образовавшаяся отогематома выглядит как мягкая припухлость, заполненная жидкостью. Может наблюдаться в одном или сразу двух ушах. Свежая гематома уха пульсирующая, напоминает воздушный шар по причине того, что наполнена кровью. В размерах припухлость может меняться, порой раздуваясь до невероятных объемов. Происходит блокировка ушного канала. Питомец ощущает дискомфортные ощущения, наклоняет голову вниз, может трясти головой. Возможно появление зуда.
Диагностировать аурикулярную гематому достаточно просто. При развитии патологического состояния в области наружной части ушной раковины визуализируется уплотнение, заполненное жидкостью.
Ветеринарный специалист обязательно проводит забор пробы жидкости, наполнившей полость. Используется тонкая игла, а забранный биоматериал исследуют с целью точной постановки диагноза. Важно определить также факторы, спровоцировавшие развитие аурикулярной гематомы. В ходе диагностических мероприятий нередко фиксируется развитие отита внешнего типа, характеризующегося появлением неприятного специфического запаха из ушного канала, воспалительными явлениями и повышенной выделением ушного секрета – серы.
В некоторых случаях с целью диагностики проводят бактериальные посев забранного материала на питательных средах. Могут потребоваться и лабораторные анализы крови, используемые для постановки аллергического характера заболевания.
На основании полученных данных специалист разрабатывает тактику лечения, направленную прежде всего на устранение опухолевого образования и откачки жидкости из полости. Далее проводиться терапия с учетом факторов, спровоцировавших развитие патологического состояния ушной раковины.
Варианты лечения гематом на ухе у собак
Основа лечения образовавшейся у собаки аурикулярной гематомы – проведение оперативного вмешательства. Животное вводят в стадию глубокого сна (общая анестезия) и далее проводят необходимые манипуляции. В ходе хирургического лечения делают рассечение тканей в области поражения, откачивают скопившуюся жидкость меду кожными покровами и хрящом уха. Далее края раны сшивают, при этом количеством наложенных швов напрямую зависит от размеров гематомы.
Особенность наложения швов при гематоме на ушной раковине – параллельно линии рассечения. Это позволяет снизить риски поражения сосудов, а также повысить адгезию кожного покрова к аурикулярному хрящу.
В ходе наложения шовного материала, обязательно оставляют небольшое отверстия для установки дренажа. Как правило, срок ношения дренажа составляет не дольше 7 дней. Именно столько необходимо для организации правильного процесса заживления и предотвращения скопления новой жидкости.
Перевязка после проведения хирургического вмешательства с целью удаления образовавшейся гематомы на ухе не проводиться. Полностью шовный материал снимают через 2-3 недели, в зависимости от скорости и успешности заживления раневой поверхности.
Симптоматическое лечение после оперативного вмешательства включает в себя назначение обезболивающих препаратов. Также проводиться антибиотикотерапия с целью предотвращения инфицирования открытой раны. Параллельно проводиться терапия основных причин, спровоцировавших развитие гематомы. Прогноз диагностированной и своевременной удаленной гематомы уха у собаки – благоприятный. Практически все животные хорошо переносят не продолжительную операцию, но существуют риски для здоровья, напрямую связанные с наркозом. Любая операция несет в себе опасность, так как выход из наркоза не всегда проходит успешно.
Основная задача владельца – при первых появлениях нездоровья у питомца, обратиться к квалифицированному ветеринару за помощью. Причиной развития травматической гематомы уха могут быть серьезные заболевания, а скопление под кожным покровом крови из лопнувших сосудов – только один из симптомов.
После успешного завершения операции и выхода животного из наркоза, ветеринарный врач консультирует владельца собаки по поводу правил организации дальнейшего ухода за питомцем. Основные рекомендации по уходу за животным после удаления аурикулярной гематомы:
- Регулярное очищение ушного канала, просушивание и обработка лекарственными препаратами.
- Обработка раны и проведение легкого массажа в области проведения оперативного вмешательства (необходимо для того, чтобы снизить риски скопления экссудата).
- Приобретение и ношение животным специального иммобилизующего воротника до момента удаления шовного материала.
Прогноз после оперативного вмешательства в подавляющем большинстве клинических случаев положительный. В некоторых случаях возможно повторение заболевания, при отсутствии своевременной терапии различных видов воспалений в ушах.
В целях профилактики развития гематомы на ухе у питомца, необходимо избегать различных травм, в том числе и расчесов ушного канала.
Если собака активно пытается почесать лапами ухо, значит, питомец испытывает дискомфорт. Причиной может быть воспаление, инородное тело в ушном канале или же новообразование. Своевременная диагностика и лечение позволяют улучшить качество жизни любимца.

В связи с большим потоком поступающих вопросов, бесплатные ветеринарные консультации временно приостановлены.
Восстановительный период после удаления зуба, частые проблемы, советы

Современная стоматология имеет в своем арсенале множество методов, позволяющих сохранить даже проблемные зубы. Однако в некоторых случаях удаления все-таки не избежать. Стоматологические клиники проводят эту операцию безболезненно (как правило, используется местная анестезия, но в некоторых случаях возможен и наркоз).
Перед проведением вмешательства врач обязательно тщательно обследует пациента, уточнит, нет ли противопоказаний к операции. Будьте готовы к тому, что вам потребуется сделать рентгеновский снимок до вмешательства — это необходимо для того, чтобы доктор оценил состояние корней.
Как правильно себя вести после операции по удалению зуба? Как происходит заживление, от чего зависит его качество и можно ли ускорить процесс? Ответы на эти и другие популярные вопросы, касающиеся удаления зубов дает Илья Неменатов — врач стоматолог-ортопед, хирург, кандидат медицинских наук.
Как проходит восстановление?
После хирургического удаления зуба на его месте образуется отверстие — лунка, которая постепенно закрывается тканью. Этапы заживления в норме бывают следующими:
- образование кровяного сгустка (происходит через 2–4 часа после удаления);
- появление грануляционной ткани (3–4 дня спустя);
- образование костной ткани (через 1–2 недели).
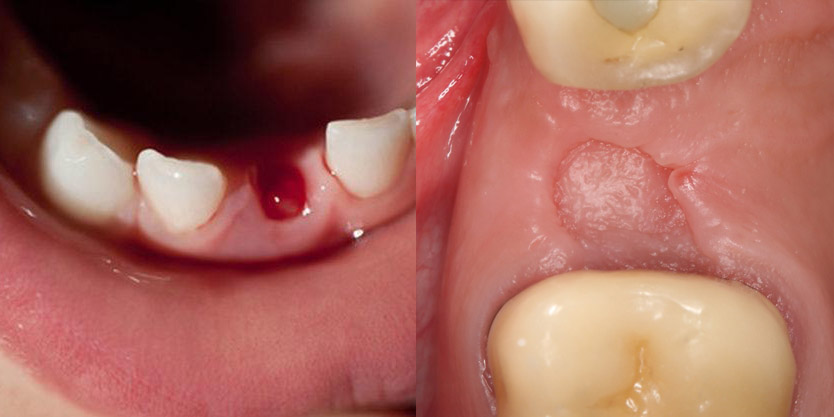
Образование кровяного сгустка (слева) и грануляционной ткани (справа)
Если вам удалили зуб мудрости, полное заживление обычно происходит примерно через месяц. Связано это с тем, что у этих зубов чаще бывает нетипичная форма корней, и операции по их удалению в целом более травматичны, чем вмешательства на других участках зубного ряда. Иногда корни зуба вообще не удается удалить полностью.
Время восстановления десны после удаления зуба будет зависеть от того, насколько сильно были травмированы ткани в ходе операции. Если операция была сложной и потребовалось наложение швов, рана будет беспокоить вас примерно неделю — обычно швы снимают примерно на 7 день.
После удаления: норма и отклонения
Одним из главных симптомов, с которыми в норме сталкивается каждый пациент, является боль. После того как прекращается действие анестезии, в области, где было проведено вмешательство, появляются болезненные ощущения.
Они могут быть довольно сильными. В этом случае рекомендуется прием обезболивающих и противовоспалительных препаратов (например, Нимесил, Ибупрофен, Кетанов). Боль может быть ноющей, тянущей, пульсирующей — это нормально. Обычно болевой синдром полностью проходит за 2–4 дня.
В течение первой недели после проведенного вмешательства рекомендуется внимательно наблюдать за своим состоянием и при малейших подозрениях на осложнения обращаться к врачу.
Кровотечение
Кроме того, может присутствовать кровотечение. Обычно кровяной сгусток начинает формироваться достаточно быстро, так что в подавляющем большинстве случаев кровь не попадает в полость рта из послеоперационной лунки. В некоторых случаях стоматолог-хирург устанавливает в лунке специальную саморассасывающуюся губку. Но если вы задели травмированную область, например, твердой пищей, десна может начать кровоточить. Если кровотечение сильное и его не удается самостоятельно остановить, нужно немедленно обратиться к врачу.
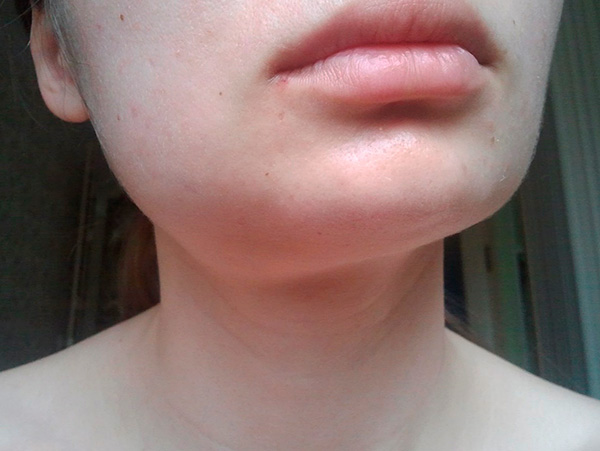
Отек, возникший после удаления зуба
Если после удаления зуба наблюдается отек, особого повода для беспокойства нет: небольшая припухлость является вполне нормальной. А вот если отек увеличивается, присутствует сильная боль — это может уже свидетельствовать о развитии воспаления. Обычно оно возникает в случае, если уже после операции вы случайно повредили кровяной сгусток, который образовался в ране.
В этом случае лунка остается открытой и внутрь может попасть инфекция. Медлить с обращением к стоматологу нельзя — последствия могут быть серьезными. Врач проведет осмотр, в случае необходимости очистит рану, обработает антисептиками и назначит антибиотики.
Сильный отек, при котором опухает не только десна внутри, но и щека — повод для немедленного визита к стоматологу. Опухоль щеки бывает при сильном воспалении, образовании гноя. Если не вмешаться вовремя, могут развиться дополнительные осложнения.
Повышение температуры
Если после операции у вас повысилась температура, необходимо срочно обратиться к врачу. Как правило, это свидетельствует об инфицировании послеоперационной раны. в некоторых случаях так проявляется воспаление десны. Резкое повышение температуры может свидетельствовать о развитии серьезных осложнений.
В этом случае потребуется в кабинетных условиях очистить полость от гноя, обработать антисептиками, затем провести терапию антибиотиками.
Возможные осложнения после удаления
Альвеолит
Среди самых распространенных осложнений — альвеолит (воспаление послеоперационной лунки). Обычно он возникает, когда процесс формирования кровяного сгустка по какой-то причине был нарушен, и рана оказалась беззащитна перед внешними факторами — в ткани проникла инфекция. Ключевой симптом альвеолита — сильная боль. Обычно она возникает на вторые-третьи сутки после операции и сопровождается повышением температуры. При альвеолите зубная лунка покрывается налетом грязно-серого цвета, может издавать неприятный запах. Также возможно увеличение лимфоузлов.
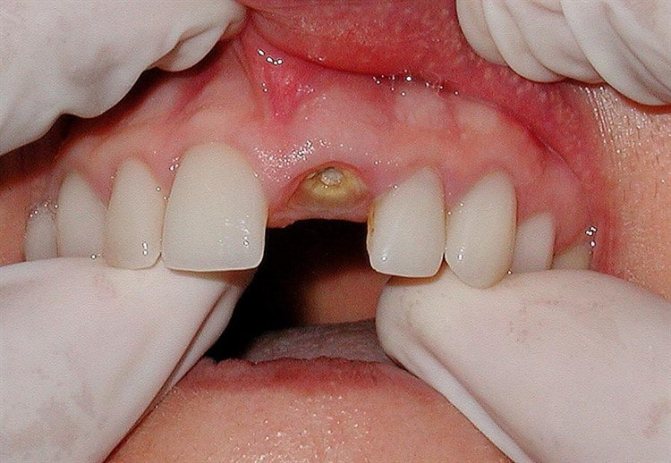
Возникновение альвеолита после удаления зуба
Обычно альвеолит развивается вследствие воздействия условно-патогенной флоры, это возможно даже если операция по удалению зуба была проведена безупречно.
Возникновению альвеолита могут способствовать:
- хронические воспалительные очаги в полости рта;
- сильная травматизация тканей во время операции;
- нарушение формирования кровяного сгустка;
- наличие хронических тяжелых заболеваний.
Лечить осложнение нужно сразу после того, как оно было диагностировано. В некоторых случаях достаточно обработать рану составом-антисептиком. В более сложных ситуациях может потребоваться прием антибиотиков.
Луночковое кровотечение
Данное осложнение после удаления зубов может возникнуть сразу после операции или в течение нескольких дней после нее. Кровотечение десны бывает связано с факторами, вызвавшими расширение сосудов, а также при травматизации лунки. Кроме того, причиной может быть: повреждение десны, надлом части альвеолы, повреждение кровеносных сосудов.
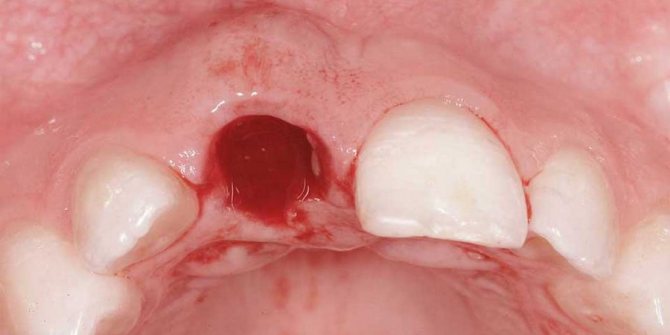
Луночковое кровотечение после удаления зуба
Лечение зависит от локализации проблемы: если кровоточат края раны, на них накладывают швы, если кровь идет из сосуда в лунке — применяют тампон с кровоостанавливающим составом.
Парестезия
Редкое осложнение, причиной которого является повреждение нервов в процессе операции.
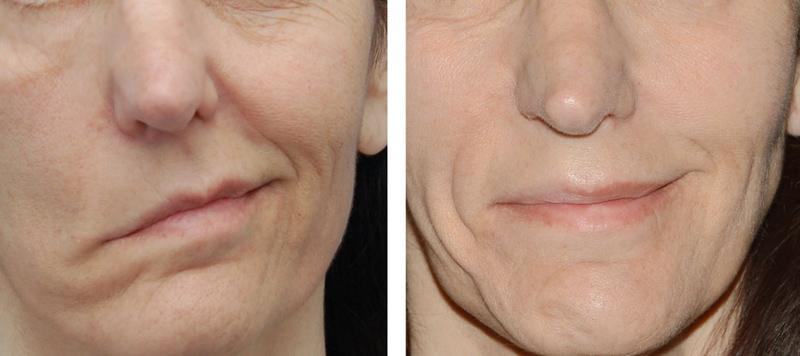
Парестезия после удаления зуба
Главный симптом — онемение в области щек, языка, губ. Как правило, это явление временное и неопасное, проходит в срок от нескольких дней до 1–2 недель.
Травмы после удаления зуба
Осложнения при удалении зубов бывают разнообразными. Многое зависит от положения элемента зубного ряда, который удаляют. Например, при удалении премоляров и моляров более проблемной считается верхняя челюсть. Довольно часто возникает перфорация верхнечелюстной пазухи (это может быть связано как с анатомическими особенностями конкретного пациента, так и с состоянием зуба). Если вам предстоит удалить нижний зуб, вероятность возникновения дополнительных проблем гораздо ниже.
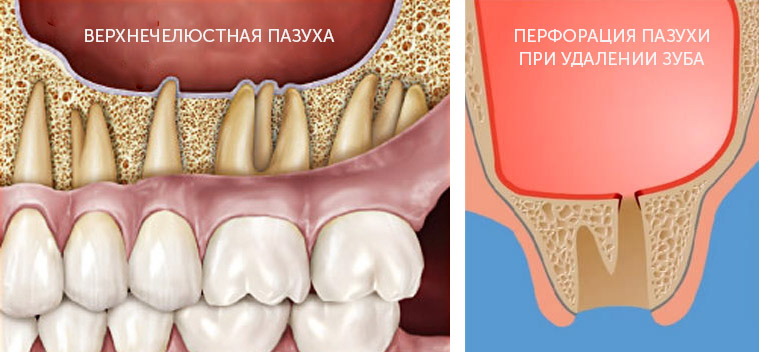
Перфорация верхнечелюстной пазухи при удалении случается, если корни зубов находятся внутри пазухи
Кроме того, иногда встречаются следующие проблемы:
- повреждение соседних зубов (сколы, переломы);
- неполное удаление зуба (в этом случае небольшая часть корня остается в челюстной кости);
перелом челюсти (встречается редко, обычно связано с сопутствующими хроническими заболеваниями — например, остеопорозом у пожилых женщин).
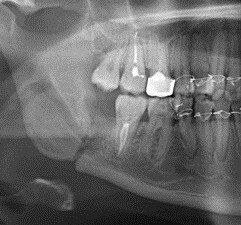
Перелом челюсти — редкое, но очень опасное осложнение
Сложное удаление может сопровождаться серьезным повреждением мягких тканей. Однако они, как правило, заживают достаточно быстро.
Еще одним осложнением можно считать нарушение порядка рядом стоящих зубов. После удаления любого элемента зубного ряда остальные неизбежно начинают смещаться. В результате может образоваться скученность зубов, либо, наоборот, неэстетичные «пробелы».
Постепенно в месте проведенной операции истончается костная ткань, и восстановление утраченного зуба становится проблематичным. Именно поэтому необходимо максимально задействовать зубосохраняющие технологии. Если операции не избежать, стоит рассмотреть вариант немедленной установки импланта — так вы сможете восстановить не только первоначальный внешний вид челюсти, но и ее полную функциональность.
Что можно и чего нельзя делать после операции
Список ограничений не так уж широк, однако все их стоит соблюдать — это поможет ускорить процесс заживления и избежать развития осложнений.

Что можно и что нельзя делать после удаления
После хирургического удаления зуба нельзя:
- принимать препараты, препятствующие нормальному свертыванию крови:
- есть твердую пищу и вязкие продукты, которые могут попасть в рану:
- курить и пить спиртное;
- посещать сауну и баню.
Также категорически нельзя полоскать зуб после удаления — это может повредить формирующийся или уже сформированный кровяной сгусток.
- есть мягкую протертую пищу, стараясь дополнительно не задевать десну
- заниматься привычными видами деятельности
- чистить зубы (но соблюдая предельную осторожность, стараясь не задевать поврежденную область).
Подробные рекомендации и правила предосторожности, которые вам предстоит соблюдать в ближайшие дни после операции, врач озвучит после того, как она будет завершена. Постарайтесь неукоснительно следовать им — так вы сможете максимально оградить себя от неприятных последствий.
Как свести риск осложнений при удалении зуба к минимуму?
Не откладывать визит к стоматологу, опасаясь боли или последствий. Удаление зуба — это крайняя мера в стоматологической практике. Сохранение зуба дешевле, чем имплантация нового. Которую будет необходимо сделать, чтобы не нарушать работу всей челюсти и не получить еще больше проблем с зубами.
Ни в коем случае не начинать лечение в домашних условиях. Народная медицина не является полноценным лечением и не может устранить главное — причину заболевания.
Выбирать только проверенные клиники, чтобы не потратить средства и здоровье зря.
В стоматологии Денити принимают хирурги с опытом клинической практики более 15 лет. Наши специалисты ежегодно повышают свой уровень на семинарах специалистов с мировыми именами не только в России, но и за рубежом. Все подтверждающие сертификаты вы можете увидеть в клинике или на сайте.
Первый и самый важный этап — диагностика. Для этого в нашей стоматологии используется немецкий 3D-томограф Ortophos XG3D от мирового лидера в сфере производства стоматологического оборудования Sirona (Сирона). Уникальная съемка, позволяет за один раз снять и вывести на экран трехмерное изображение зоны лечения для точного анализа костной структуры и всех анатомических особенностей.
Если зуб все-таки требуется удалить, используем только метод атравматичного удаления зубов. Данная методика подразумевает извлечение зуба без использования щипцов. В процессе удаления проводят рассечение зубов на сегменты. Отделяют зуб от связочного аппарата с помощью микрохирургических лезвий, далее, фрагменты зубов без труда удаляют. Во время процедуры пациент не испытывает боль и прочие неудобства.
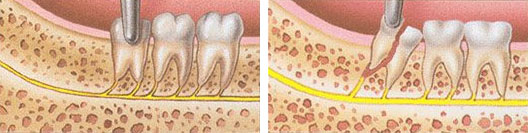
Атравматичное удаление зуба: 1) разделение зуба на сегменты. 2) удаление отдельных сегментов.
Лунка заживает гораздо быстрее, не нарушается десневой рельеф. В процессе удаления не повреждаются костные стенки, что позволяет сохранить объем костных тканей.
Что делать, если осложнения уже есть
Помните: самолечение опасно! При первых признаках осложнений нужно как можно быстрее обратиться к врачу.
Источники:
- https://doctor-veterinar.ru/sobaki/obshchaya-khirurgiya/gematoma-ushnoj-rakoviny-u-sobak
- https://zoostatus.ru/lechenie/bolezni/otogematoma-u-koshek
- https://probolezny.ru/ushib-golovnogo-mozga/
- https://veterinargid.ru/dogs/bolezni/gematoma-ushnoj-rakoviny-u-sobak-lechenie.html
- https://ivethelp.ru/sobaki/gematoma-uxa-u-sobaki/
- https://deniti-perm.ru/statii/vosstanovitelnyiy-period-posle-udaleniya-zuba/
