Статьи
Боль в сердце при вдохе обусловлена различными причинами и проблемами. Если при глубоком вдохе болит сердце периодически или постоянно это может быть связано с заболеваниями других органов.
Гигрома — опухолевое образование, заполненное жидкостью. Обычно образуется в суставах конечностей. Описание недуга, причины, стадии развития, симптомы, методы диагностики, лечение.
Детский травматолог-ортопед – Евромед Клиника.
Гигрома: странная шишка на руке
Часто молодые еще женщины недоумевают: откуда на руке появилась странная шишка? Пусть и безболезненная, но достаточно крупная (от 0,5 до 6 см в диаметре), она не может оставаться незамеченной из-за своего расположения. Так что же такое гигрома — рак или сугубо эстетический дефект?
Хотя гигрома на руке — это опухолевидное образование, она, вопреки заблуждениям, не является онкологической болезнью, а также никогда не перерождается в рак. Это заболевание распространено достаточно широко (до 50% от всех новообразований на руках) и успешно поддается лечению. С другой стороны, это подкожное образование может вызывать дискомфорт или даже нарушать нормальное кровообращение в кистях рук.
Гигрома (или, как ее еще называют, ганглион) представляет собой плотную на ощупь капсулу-сумку, заполненную вязкой и желеобразной белковой жидкостью с примесью фибрина. Гигрома заметно выпячивается над связками и сухожилиями и практически не передвигается под кожей. Чаще всего синовиальная киста наблюдается у женщин от 20 до 30 лет (⅔ от общего числа больных). Реже всего ею страдают дети.
В каких же случаях стоит беспокоиться о лечении гигромы и можно ли ее предотвратить?
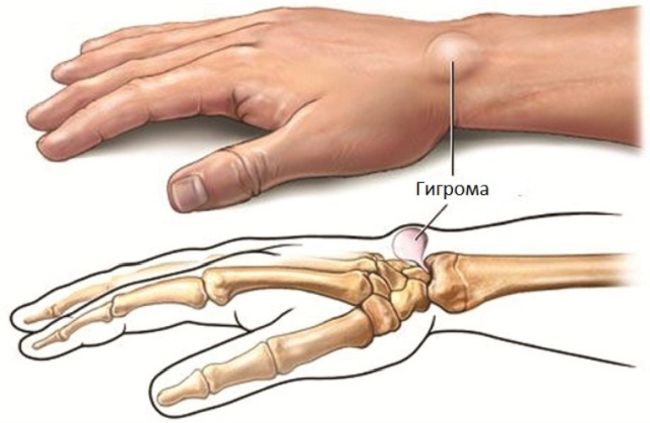
Гигрома – образование в виде опухоли
Причины возникновения гигромы
Точные причины возникновения гигромы на руке на данный момент не установлены. Считается, что травмы сустава могут приводить к образованию мелких полостей, который заполняются серозной жидкостью, а затем сливаются в одну большую или несколько мелких кист. Медики выделяют несколько факторов, которые способствуют началу болезни и росту образования:
- тендовагинит (воспаление оболочки сухожильного влагалища) или бурсит (воспаление суставной сумки) с подострым течением;
- травма кисти (ушиб, растяжение, перелом, разрыв связок);
- хроническая травматизация суставных и околосуставных тканей (связок, сухожилий, хрящевой выстилки), например, ввиду повторяющихся профессиональных движений;
- перенесенные операции на кисти;
- заболевания опорно-двигательного аппарата, локализованные в кистях рук;
- необходимость много писать или чертить от руки (в особенности, при неправильном положении или подборе канцтоваров);
- врожденная слабость тканей, образующих суставную капсулу (в тех случаях, когда склонность к гигромам передается по наследству между членами семьи).
Установлено, что наиболее часто гигроме кисти подвержены спортсмены (теннисисты, гольфисты и другие), музыканты (пианисты, скрипачи и другие), а также люди, чья работа сопряжена с нагрузкой на кисти рук (маляры, токари, грузчики, наборщики текста, пекари, хобби). Наличие шитья, вышивки, работы с бисером и тому подобных хобби также может повысить риск “заработать” гигрому.
Симптомы гигромы
Примерно в 35% случаев синовиальная киста может протекать бессимптомно, если не считать уплотнения под кожей. Поэтому главным симптомом гигромы принято считать появление шишки (одной или нескольких) в области лучезапястного сустава, пальцев или кисти; крайне редко — на других участках тела. Обычно такая шишка достигает в размере 1, 2 или 3 сантиметров, но запущенная синовиальная киста может оказаться и 6 см в диаметре. В научной литературе встречаются упоминания об уплотнениях даже большего размера! Но переживать об ее размерах, если они не причиняют сильных неудобств, обычно не приходится, ведь гигрома растет очень медленно и не образует действительно крупное опухолевидное тело.
Синовиальная киста имеет характерное расположение: на тыльной стороне лучезапястного или голеностопного сустава, а также кисти или стопы.
Помимо упругой плотной шишки, у пациентов могут наблюдаться:
- трудности с движением в пораженной области;
- притупленная, обычно ноющая, боль в кисти руки;
- ухудшение чувствительности в руке;
- слабость мышц и связок;
- дискомфорт, который усиливается при физической нагрузке на кисти рук (в особенности, опорной);
- ощущение ползающих мурашек, покалывания или жжения, а также другие симптомы сдавления нервных окончаний или застоя крови;
- повышенная чувствительность кожных покровов в области шишки.
Отдельно следует упомянуть гигрому, при которой растущая шишка располагается под связкой, а потому не образует отчетливого выступа над поверхностью кожи. В этом случае пациенты жалуются на:
- постоянные или периодические боли (давящие или тупые), которые могут иррадиировать в кисть, пальцы, предплечья;
- боль при надавливании;
- огрубение, шелушение кожи над образованием;
В отличие от других схожих заболеваний, гигрома на руке, как правило, не вызывает боли при пальпации (иногда может быть лишь слегка болезненной). Характерно, что кожа над шишкой не претерпевает никаких изменений — остается эластичной и сохраняет нормальный цвет, не “прирастает” к новообразованию. Образование, как правило, можно подвигать из стороны в сторону, но оно не катается под кожей. Одно из основных отличий гигромы от настоящей опухоли заключается в том, что она может уменьшаться и увеличиваться в размерах. Как правило, гигрома теряет объем в период покоя и набухает после нагрузок.
Симптомы гигромы могут появиться или усилиться у женщин после рождения ребенка.
Диагностика гигромы
Для постановки точного диагноза необходимо посетить врача — ортопеда, хирурга или ревматолога. Диагностика гигромы требует всестороннего изучения клинической картины с учетом локализации, внешних признаков, а также, если потребуется, результатов лабораторных или аппаратных исследований. Обычно обследование пациента начинается с пальпации новообразования, осмотра и опроса больного, а также проверки подвижности сустава. В некоторых случаях этого оказывается достаточно, а иногда требуется дополнительное изучение шишки, чтобы исключить липому, фиброму, атерому или травматическую кисту. Если гигрома находится в области ладони, следует исключить опухолевые образования в кости или хрящевой ткани
Чтобы исключить злокачественное происхождение образования, врач может назначить пункцию (забор жидкости) из кисты для гистологического и/или цитологического исследования, которая проводится при помощи шприца.
В случае нетипичного расположения шишки для постановки диагноза проводится рентгенологическое исследование или УЗИ. Ультразвуковое исследование кисты помогает определить плотность ее содержимого, наличии поблизости от нее вен и других сосудов, которые она может пережимать, а также однородность шишки или наличие нескольких узелков. В некоторых случаях пациенту может быть рекомендовано МРТ (для определения структуры стенок, наличия в гигроме сосудов, и консистенции и составе наполнения кисты).

Важно провести диагностику гигромы на ранних стадиях
Возможные осложнения гигромы
Хотя гигрома — заболевание с положительным прогнозом и сравнительно небольшим риском осложнений, и она может приводить к патологиям, которые требуют скорейшего хирургического вмешательства. В первую очередь это касается болезненных или стремительно растущих образований, которые могут сдавливать сосуды и мягкие ткани и ухудшать их трофику. Это состояние напрямую вредит костной и хрящевой ткани в кистях, приводит к голоданию и дегенеративным изменениям лучезапястного и межфаланговый суставов, ухудшению функции мышц и связок, а также мелкой моторики пальцев.
При “неудачном” расположении гигрома кисти может передавливать вены и нервные пучки, нарушая проводимость нервных импульсов в руках, вызывая ломоту и сильные боли после нагрузки. Также существует риск травматического раздавливания новообразования.
В худшем случае крупная синовиальная киста может вызвать:
- тромбофлебит (воспаление венозной стенки с образованием тромба, который приводит к закупорке сосуда), венозный застой (сопровождается отечностью и синюшностью тканей около гигромы);
- разрыв собственной капсулы гигромы, а также кровеносных сосудов с кровоизлиянием;
- защемление нервов и нарушение нормальной иннервации кисти, которое сопровождается онемением в кончиках пальцев, покалыванием;
- бурсит и даже гнойный тендовагинит;
- нагноение и сепсис, если стенка гигромы лопается;
- контрактура (стойкое нарушение подвижности в кисти, пальце или других пораженных частях тела);
- повторное развитие доброкачественных образований (единичных или, чаще, множественных) после травмы или удаления гигромы.
Если вы столкнулись с механическим раздавлением гигромы на руке, не пытайтесь вывести ее содержимое наружу самостоятельно! Обработайте пораженный участок антисептиком и наложите стерильную повязку, после чего обратитесь к хирургу в течение нескольких часов.
Из-за повреждения кожи над образованием может произойти инфицирование сухожильного ганглия (гигромы). О развитии осложнений и начале воспалительного процесса свидетельствует:
- повышение общей температуры тела (до 38-40°С);
- нарушение подвижности в суставе;
- изменения структуры кожи над гигромой (потеря эластичности, краснота, огрубение, шелушение);
- болезненность.
Лечение гигромы в этом случае должен проводить ортопед-травматолог или хирург. Оставлять раздавленную гигрому без лечения не стоит: после заживления стенки капсулы она снова наполнится жидкостью, а вокруг могут появиться новые образования.
Виды гигромы
Как мы уже упоминали выше, гигрома может возникать в виде единичного образования, отграниченного от других тканей оболочкой. Также возможно появление нескольких сросшихся или независимых друг от друга кист.
Однако чаще всего заболевание принято классифицировать по локализации шишки. Так, врачи выделяют следующие его виды:
- гигрома лучезапястного сустава;
- гигрома кисти;
- гигрома на пальцах рук.
- гигрома коленного сустава (образуется в коленной ямке, также известна как киста Беккера);
- гигрома голеностопного сустава;
- гигрома стопы (располагается на тыльной, т.е., верхней, стороне стопы, обычно у внешнего ее края).
Сухожильный ганглион, расположенный в области запястья и кистей рук составляет, до 88% от общего количества случаев болезни. Голеностопный сустав и стопа беспокоит до 11% пациентов, которые страдают от гигромы. Синовиальная киста в области шеи, плеча, лопатки или колена возникает у всего 1% процента заболевших. Исключительно редко пациенты обращаются к врачу с образованиями в костях, мышцах или позвоночнике.
Гигрома запястья
Гигрома лучезапястного сустава — наиболее распространенный вид синовиальной кисты. Она становится хорошо заметной в согнутом положении лучезапястного сустава (для визуальной диагностики нужно отвести кисть вперед и назад, а затем влево и вправо). Зачастую гигрома лучезапястного сустава располагается на передней или тыльной стороне сочленения, но может вырастать и на боковых поверхностях или у самого основания ладони.
Если шишка находится под связкой, она может не причинять никакого беспокойства и даже не приносить никаких эстетических неудобств.
Как правило, консистенция гигромы лучезапястного сустава ощущается как мягкая или пружинящая, “резиновая”.
Гигрома кисти
Сухожильный ганглион в области кисти (гигрома кисти) обычно возникает на пальцах (со стороны ладони), самой ладони, тыльной стороны кисти или ближе к лучезапястному суставу. Обычно гигрома кисти не беспокоит пациента, пока не достигнет достаточно большого размера и не станет мешать при выполнении бытовых дел.
Гигрома на пальце руки
Синовиальная киста на пальцах зачастую возникает на их тыльной стороне, в области дистальной фаланги (т.е., последней, на которой расположен ноготь). Часто она находится в непосредственной близости к кутикуле или ногтевому валику.
Кожа над гигромой на пальце руки, как правило, выглядит истонченной, натянутой, ее естественный рисунок сглаживается. Под кожей, как правило, хорошо прощупывается округлое образование, которое не вызывает болевых ощущений, кроме как при травмировании. На ощупь оно достаточно плотное, поэтому может восприниматься как костный или хрящевой нарост.
Гигромы на ладонной стороне фаланги обычно крупнее, чем на тыльной, могут распространяться на всю фалангу целиком и даже занимать соседнюю. Они могут быть достаточно болезненными из-за сдавливания нервов, которые проходят по боковым направлениям пальцев. Это разновидность гигром часто мешает пациентам выполнять бытовые дела.
Возникают ганглионы и у проксимальных фаланг (рядом с основанием пальца). Такие кисты также достаточно болезненными, несмотря на свои небольшие (размером примерно с горошину) размеры. Боль при гигроме на пальце руки обычно возникает при попытке плотно обхватить твердый предмет (например, черенок лопаты, скалку и т.п.).
Гигрома нижних конечностей
Для синовиальной кисты нижних конечностей характерна локализация на тыльной стороне стопы или пальцев, а также на лицевой части голеностопного сустава. Такая гигрома редко беспокоит больных болевыми ощущениями. Как правило, дискомфорт возникает при сдавлении ноги тесной обувью, натирании или набивании стопы, а также при расположении шишки в непосредственной близости от нерва.
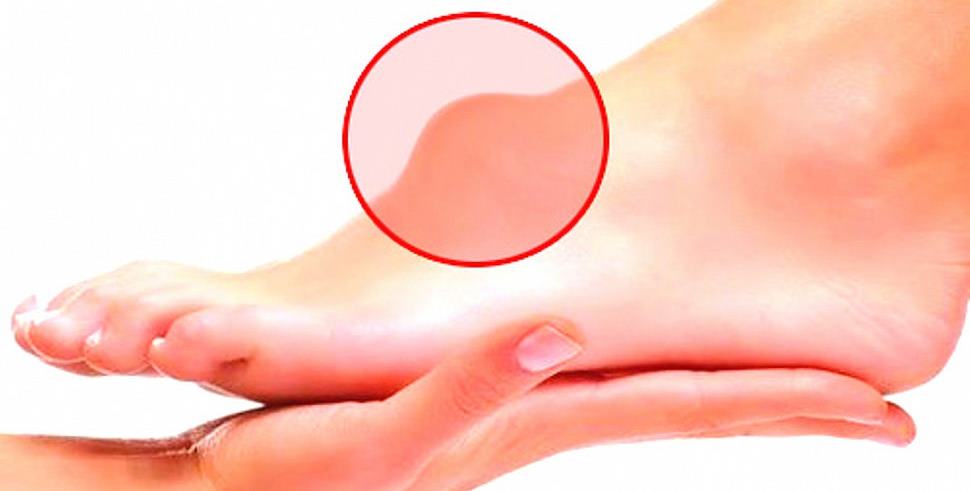
Гигрома нижних конечностей
Лечение гигромы
Хотя иногда гигрома на руке может быть оставлена без лечения, ввиду риска осложнений и эстетических неудобств врачи обычно рекомендуют ее удаление. Иногда синовиальная киста может рассосаться и самопроизвольно, если провоцирующий ее фактор (например, профессиональная нагрузка) будет своевременно устранен — тогда синовиальная жидкость просто перестанет поступать в капсулу.
Показанием к лечению гигромы является ее многокамерность, быстрый рост образования, развитие воспалительного процесса, болевой синдром, ограничение подвижности в суставе.
Предпочтительным способом лечения гигромы является ее хирургическое удаление, поскольку пункция или аспирация новообразования обычно неэффективны или создают риск осложнений. Так, для консервативного лечения гигромы запястья характерно рецидивирование болезни примерно в 80-90% случаев, тогда как для хирургического аналогичный показатель равен всего 8-20%.
Хирургическое лечение
Врачи не рекомендуют затягивать с хирургическим лечением гигромы, поскольку крупное, пусть и доброкачественное, образование, вскоре начинает смещать сосуды, мышцы, связки и нервы. Их нефизиологическое положение значительно усложняет проведение операции и может иметь последствия для больного.
Удаление гигромы на руке обычно проводится под местной анестезией с наложением жгута и длится не больше получаса. Операция проводится при помощи скальпеля или лазерного оборудования. В запущенных случаях при крупных или нестандартных образованиях может потребоваться общий наркоз. При проведении процедуры важно удалить все без исключения дегенеративные клетки (иначе измененная ткань может снова перерасти в кисту), промыть капсулу, а также перевязать т.н. устье гигромы, которые сопряжено с суставом и питает шишку синовиальной жидкостью. Дренажную трубку для оттока жидкости снимают спустя 1-2 дня после процедуры, а послеоперационные швы после полного заживления разреза — на 7-10 день. После этого рекомендуется обездвижить прооперированный участок лонгетой и давящей повязкой на несколько недель и избегать серьезных нагрузок на него в течение 30-60 дней.
В последнее время хирурги отдают предпочтение эндоскопическому удалению гигромы запястья, при котором капсула и ее содержимое удаляются через небольшой разрез размером в пару сантиметров. Реабилитация после такого вмешательства происходит гораздо быстрее.
Консервативное лечение гигромы
В качестве консервативного лечения гигромы кисти изредка используется ее раздавливание (без проникновения и образования раны) с дальнейшим наложением сдавливающей повязки. Этот метод ни в коем случае не применяется для инфицированных синовиальных кист из-за риска развития сепсиса, однако он может быть применен для лечения стерильных шишек. Главный минус такого подхода заключается в скором рецидивировании болезни: как только лопнувшие края капсулы срастутся, она вновь начнет наполняться серозной жидкостью.
Несколько более успешной методикой является аспирационная пункция образования, при котором его содержимое высасывают через небольшой прокол, а на его место вводят глюкокортикоидные растворы и препараты для склеротизации. Это позволяет заполнить капсулу соединительной тканью вместо жидкости. Также этот способ показан для введения антибиотиков и лечения инфицированной гигромы.
Консервативные методики не устраняют дегенеративные клетки, которые провоцируют образование гигромы кисти, а потому признаются малоэффективными.

Существует несколько методов лечения гигромы
Физиотерапия
Киста небольших размеров, которая не растет, не воспаляется и не вызывает болевые ощущения, часто подлежит консервативному лечению при помощи физиотерапевтических методик. Они помогают уменьшить объем образования и обеспечивают отток его содержимого, замедляют рост клеток. Хотя физиотерапия не может полностью излечить гигрому, в сочетании с хондропротекторами она помогает держать новообразование под контролем без операций. Иногда физиотерапия — это оптимальное решение при нестандартном залегании шишки, при котором иссечение может оказаться достаточно травматичной процедурой.
Такой вид лечения помогает снять сдавление нервных окончаний, устранить боли и воспалительный процесс, улучшить регенерацию тканей, расслабить мышцы вокруг новообразования.
В современной физиотерапии гигромы запястья и других суставов используется:
- электрофорез;
- ультравысокочастотная терапия;
- фонофорез с гидрокортизоном;
- магнитотерапия;
- парафиновые аппликации;
- грязевые ванночки и обертывания;
- УФ-терапия.
В течение всего курса физиотерапии, а также, по назначению врача, после него, на пораженную гигромой область накладывается тугая, сдавливающая повязка, которая препятствует дальнейшему скоплению жидкости в капсуле.
Если опухоль слишком большого размера или продолжает расти, есть признаки воспаления, лечащий врач совместно с пациентом обычно принимает решение о хирургическом вмешательстве.
Медикаментозное лечение
Для лекарственного лечения гигромы используется широкий спектр противовоспалительных препаратов, которые наносят на поверхность шишки или вводят непосредственно в ее полость инъекционно.
Однако противовоспалительная терапия обеспечивает лишь временный и симптоматический эффект, а потому применяется в комплексе с другими методиками.
При гнойном процессе внутри кисты, а также в качестве профилактической меры перед операцией по ее удалению лечащей врач подбирает для пациента профильный антибиотик — как правило, в виде инъекций.
Но самым эффективным лекарственным средством для терапии сухожильного ганглиона являются хондропротекторы.
- наладить обменные процессы в тканях, прилегающих к гигроме, укрепить мышцы и связки, предупредить разрушение синовиального хряща;
- улучшить качество синовиальной жидкости — как следствие, сустав начинает вырабатывать ее в меньших объемах, и питание гигромы сокращается;
- замедлить дальнейший рост опухолевидного образования;
- снять симптомы воспаления в области гигромы;
- значительно уменьшить болевые ощущения (многие пациенты отмечают сокращение болевого синдрома на 50-80%);
- совладать с дискомфортом от сухожильного ганглия, который не подлежит операции ввиду малого размера.
Хондропротекторы не дают суставу, на котором возникла гигрома, “голодать” из-за плохого поступления питательных веществ. Также они снимают отек и восстанавливают нормальную подвижность в пальцах, кисти рук и лучезапястном суставе. Помимо этого, они оказывают системное действие на организм, улучшая состояние опорно-двигательного аппарата и предупреждая появление новых гигром, а также рецидивирование старой. Ввиду практически полного отсутствия побочных эффектов хондропротекторы можно принимать для профилактики синовиальной кисты еще до ее появления, во время лечения новообразования, а также после хирургического вмешательства. Хондропротекторы стимулируют репарацию тканей после операции, препятствуют повторному образованию видоизмененных клеток. Стандартный курс длится от 3 до 6 месяцев в год. На фоне других препаратов этого ряда крайне удобен в применении Артракам, курс которого длится 1,5 месяца, а затем может быть повторен спустя 2 месяца при необходимости. Он изготовлен исключительно из натуральных ингредиентов — морепродуктов.
Препарат Артракам является одним из самых эффективные хондропротекторов при гигроме запястья и кисти.
Профилактика гигромы и ее осложнений
Для стандартной профилактики гигромы запястья и других суставов следует:
- избегать травм и переохлаждения;
- своевременно лечить артриты, артрозы и другие заболевания соединительной ткани;
- минимизировать нагрузки на сустав, в т.ч. монотонные (время от времени отрывайтесь от работы или однообразных занятий для разминки);
- уделяйте внимание наследственным и метаболическим заболеваниям, которые могут отрицательно сказываться на здоровье опорно-двигательного аппарата (подагра, сахарный диабет);
- соблюдайте технику безопасности и правила выполнения упражнений при занятиях спортом;
- откажитесь от самолечения травм и других поражений в области кистей и запястий;
- следите за массой тела и поддерживайте низкокалорийную, но богатую витаминами, минералами и аминокислотами диету.
Если в Вашем роду или для вашего рода занятий существует высокая предрасположенность к гигромам и другим болезням опорно-двигательного аппарата, следует задуматься о дополнительных мерах. Ревматологи рекомендуют ежегодно проходить курс профилактики хондропротективными препаратами. Они помогают укрепить соединительную ткань и улучшают ее метаболизм, препятствуя развитию дегенеративных клеток. Для этой цели идеально подходит Артракам — благодаря высокой биодоступности глюкозамин сульфата, приятному вкусу и удобной форме выпуска в виде саше.
ЛФК при артрозе
Артроз — заболевание суставов с явлениями дистрофии и дегенерации хрящей, нередко сопровождаемое отложением солей. Поэтому любое движение в больном суставе способно причинить боль и нанести травму. ЛФК (лечебная гимнастика) при артрозе назначается ортопедом и ревматологом в комплексной терапии этой болезни. Комплекс упражнений, выполняемый регулярно, способен приостановить дегенеративные процессы в хрящевой ткани, улучшить эластичность связок и укрепить мышцы, поддерживающие сочленение.
Чем ЛФК поможет при артрозе
ЛФК при артрозе выполняет разные задачи:
- Устранение болевой симптоматики и нагрузки с хрящевой ткани.
- Улучшение кровоснабжения сустава и восстановление целостности хрящей.
- Снятие мышечного спазма.
- Укрепление связок и мускулатуры.
- Улучшение самочувствия больного пациента, подвижности сустава, амплитуды движений, обеспечение возможности вернуться к нормальной жизни и самообслуживанию.
- Сокращение частоты и выраженности обострений.
- Улучшение трофики хрящевой тканей и приостановление процесса разрушения хрящей.
Особенности ЛФК при артрозе
Цель ЛФК при артрозе — частичное снятие нагрузки с сустава и равномерное распределение ее в опорно-двигательном аппарате для восстановления хрящевой ткани. Для получения устойчивого результата лечебные упражнения должны выполняться регулярно и ежедневно. Длительность занятий на начальном этапе — не менее 20 минут, в дальнейшем их можно увеличить до 40 минут. Лучшее время для гимнастики — утро и вечер. Каждый комплекс начинается с легкой разминки, разогревающей ткани, без напряжения. Движения при выполнении упражнений должны быть плавными, без рывков и боли, с небольшим мышечным напряжением.
Сильная боль — это сигнал прекратить упражнение. Из комплекса исключаются упражнения с прямым воздействием на сустав.
При тренировке улучшается кровоснабжение суставных и околосуставных тканей, повышается трофика, что приостанавливает дегенеративные процессы в суставе, идет укрепление мышц и связок.
Нагрузки увеличивают постепенно, повышая количество упражнений. Во время занятий не используются утяжелители. Во время ЛФК следует обратить внимание на дыхание: оно должно быть ровным и ритмичным.
Любая локализация и форма артроза имеет серьезные осложнения, поэтому не стоит затягивать с лечением.
Кому показана ЛФК
Лечебная гимнастика показана:
- при артрозе I, II, III стадии;
- в период реабилитации (через 3 месяца после операции);
- при ограниченной подвижности сустава;
- для профилактики артроза у людей пожилого возраста.
Заметное улучшение проявляется спустя месяц ежедневной гимнастики, поэтому не стоит надеяться на быстрый результат.
Противопоказания к проведению ЛФК
ЛФК при артрозе запрещено проводить в следующих случаях:
- стадия обострения;
- повышенная температура и инфекции;
- обострение хронических заболеваний;
- заболевания сердца и сосудов;
- послеоперационный период;
- расстройство мозгового кровообращения.
Классический комплекс упражнений при артрозе
Прежде чем приступать к выполнению гимнастики, необходимо проконсультироваться с врачом. Он выберет комплекс с учетом особенности течения заболевания, тяжести состояния, стадии болезни.
Гимнастика для коленных суставов при артрозе
Комплекс упражнений при гонартрозе выполняется с целью профилактики и в период ремиссии заболевания. Занятия начинают с легкой разминки и простых упражнений. Одной из основных составляющих занятий должна быть растяжка с небольшой амплитудой.

Упражнения для коленных суставов при артрозе
Вначале курса выполняют минимум упражнений, постепенно увеличивая их количество. Обязательно нужно контролировать самочувствие: повышение частоты сердцебиения, головокружение, острая боль может свидетельствовать о чрезмерной нагрузке и необходимости прекратить упражнения.
Лучшие упражнения
- Лежа на спине, одна нога сгибается в коленном суставе и подтягивается к бедру без отрыва стопы. Затем она сгибается в тазобедренном суставе, обхватывается рукой и подтягивается к животу. В таком положении удерживается 10 с. После этого ступня опускается на пол, нога медленно выпрямляется. Движение повторяется от 10 до 20 раз. В исходном положении ноги сгибаются в коленях и приподнимаютмя. Выполняются движения, имитирующие езду на велосипеде.
- Лежа на животе, ногу сгибаем в коленном суставе, без отрыва бедра от пола. Пяткой касаемся ягодицы. Повторять от 20 до 40 раз.
- Сидя на полу, вытяните ноги, чуть разведя их. Руками старайтесь дотянуться до ступней, не сгибая коленей. Задержитесь в согнутом положении на 5-10 секунд. Движение повторяется от 5 до 10 раз.
Запрещенные упражнения
При гонартрозе запрещены игровые и силовые виды спорта. При выполнении упражнений не допускаются рывки и резкие выпады, нельзя выполнять глубокие приседания. Больным с дистрофическими процессами в коленном суставе недопустимо резко увеличивать нагрузку и продолжительность занятий, выполнять гимнастику, превозмогая боль.
Гимнастика для тазобедренного сустава при артрозе
При коксартрозе I или II степени предпочтения отдаются упражнениям в положении лежа или сидя на полу, при III степени — сидя на стуле или лежа. В начале комплекса выполняются легкие разминочные упражнения, в конце занятий руки поднимаются, делается глубокий вдох, опускаются вниз — выдох. Таким способом восстанавливается ровное дыхание.
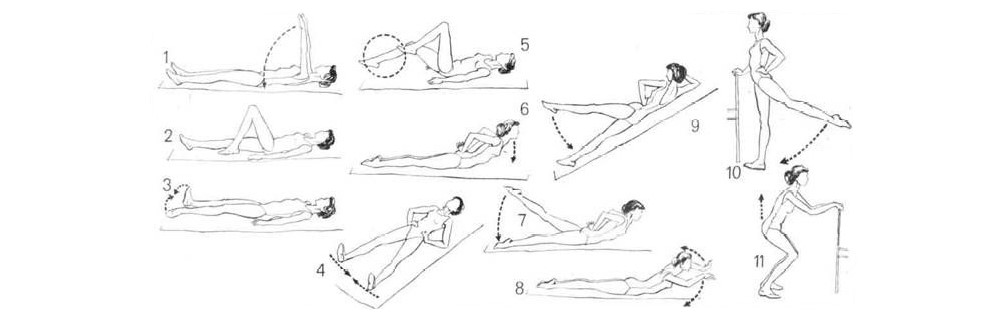
Упражнения для тазобедренного сустава при артрозе
Лучшие упражнения
- Лягте на живот, руки положите вдоль туловища. Поднимите плавно и медленно выпрямленные ноги, держите их в таком положении 10 секунд. Выполните 5 повторов. В дальнейшем количество движений и длительность фиксированного положения можно увеличить до 20 секунд.
- Лежа на боку, нижнюю ногу согните в колене, верхнюю выпрямите и поднимите вверх. Зафиксируйте на 10 секунд. Повернитесь на другой бок и повторите движения.
- Сидя на полу, постарайтесь дотянуться руками до пальцев ступней, плавно наклоняя спину, без рывков и резких движений.
- Сидя на стуле, расставьте немного ноги, чуть наклонитесь вперед и покачивайтесь из стороны в сторону 15 раз.
Каждое упражнение выполняется 5 раз. Со временем количество увеличивается до 10.
Гимнастика в положении «на животе» выполняется единожды в комплексе, другие упражнения при артрозе рекомендуется чередовать и выполнять по 4 подхода. Длительность ЛФК — 20 минут на начальном этапе, постепенно можно увеличить до 40 минут.
Запрещенные упражнения
- приседание;
- круговые движения ногами;
- активные сгибания и разгибания спины и ног.
Хруст в суставах — когда стоит беспокоиться
Внутрисуставные инъекции гиалуроновой кислоты
При коксартрозе не рекомендуются длительные пешие прогулки.
Гимнастика для плечевых и локтевых суставов при артрозе
Упражнения нужно делать осторожно, плавно и медленно, не допуская резких движений и болевых ощущений.
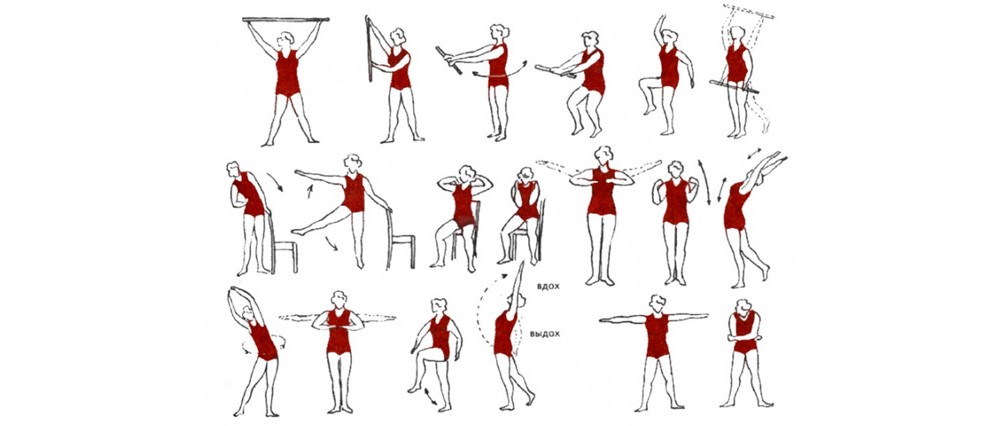
Упражнения для плечевых и локтевых суставов при артрозе
Лучшие упражнения
- Правую руку медленно поднимите вверх и согните в локтевом суставе. Положите ладонь на здоровое плечо, левой рукой поддержите локоть. Ладонь должна скользить по плечу. Посчитайте до восьми и заведите руку дальше без боли. Расслабьте руку и повторите упражнение 4 раза.
- Правую руку осторожно заведите за левое плечо, а левую — за правое. Попробуйте пальцами достать до позвоночника. Локти держите как можно выше. Через 8 секунд вернитесь в первоначальное положение. В течение занятий повторите упражнение восемь раз.
- Поверните к себе спинку стула, выдерживая расстояние 40 см. Наклонитесь так, чтобы руки оставались прямыми (угол наклона 90º). В течение 8 секунд потянитесь плечевыми суставами вниз. Вернитесь на исходную позицию. Упражнение повторите восемь раз.
- Больную руку поставьте на стол, ладонь противоположной руки положить на плечевой сустав. Плечо поднимайте вверх, а рукой создавайте сопротивление. Расслабьте плечи, а ладонью выполните слегка надавливающие и покачивающие движения в течение 8 секунд, после 5 секунд расслабления и отдыха движения повторите четыре раза.
- Ладони левой и правой руки соедините «в рукопожатии» за спиной. Потяните локти, пытаясь их соединить. Через 8 секунд вернитесь в первоначальное положение. Повторите движение восемь раз в течение занятия.
Запрещенные упражнения
Запрещены упражнения при любом артрозе с резким поднятием и взмахами рук, энергичным сгибанием и разгибанием локтей. Гимнастика запрещается при переломах и других травмах плеча, включая вывихи и растяжения, артритах, простуде вирусной и микробной этиологии, в течение трех месяцев после оперативного вмешательства на молочной железе, шее, плече. После таких операций нужно обязательно посоветоваться с хирургом.
Другие комплексы упражнений
Есть и другие эффективные комплексы упражнений.

Любые комплексы упражнений можно выполнять в домашних условиях при наличии соответствующих медицинских показаний
Гимнастика при артрозе по методу Бубновского
Упражнения по методике Бубновского подходят больным с начальной стадией артроза коленного сустава. Комплекс не выполняется в острой стадии. Особенность этого метода заключается в том, что основная нагрузка при выполнении ЛФК приходится не на сустав, а на мышцы. Кровоснабжение сустава улучшается, укрепляется мускулатура голени и бедер. Каждое упражнение выполняется 10 раз.
Базовый комплекс включает следующие упражнения:
- Лягте на спину, ноги должны быть раздвинуты. Каждая нога поочередно сгибайте в колене медленно, без напряжения. Пятку подтяните к ягодицам без отрыва ступни от пола. Если при выполнении упражнения в суставе будет ощущаться препятствие, можно помочь подтянуть пятку руками и зафиксировать такое положение на 10 секунд. При сильных болевых ощущениях упражнение нужно прекратить.
- Необходимо встать на четвереньки и ползти, стараясь максимально вытягивать руки и ноги вперед. Вначале можно как опору можно использовать стул. Постепенно упражнение усложняется.
- Нужно лечь на живот и вытянуть руки вперед. Прямые ноги поднимайте поочередно вверх по типу ножниц. На начальном этапе махи не должны быть большими, их нужно увеличивать постепенно.
- Последнее упражнение в комплексе выполняется в положении сидя. Стопу необходимо напрячь и потянуть на себя. То же самое проделывается с другой стопой.
Техника Павла Евдокименко
Комплекс Евдокименко включает множество упражнений, выбрать и назначить которые должен лечащий врач. Длительность занятий не должна превышать получаса, но выполнять ЛФК необходимо ежедневно, чтобы добиться результата. Упражнения по этой методике укрепляют околосуставные мышцы и связки, улучшают трофику хрящей. Их нельзя выполнять при обострении артроза, при гипертонии и повышенном внутричерепном давлении.
Лучшими упражнениями являются:
- Лягте на живот и вытяните вдоль тела руки. Ногу согните в колене и приподнимите на 15 см над полом, удерживайте ее в таком положении 30 с. То же самое необходимо сделать второй ногой.
- Ложитесь на бок, согнув нижнюю ногу в колене. Верхнюю ногу поднимите под углом 45º и удерживайте так 30 с. То же самое проделайте на другом боку. Далее упражнение можно усложнить: не фиксировать ее, а вращать. При этом следует соблюдать осторожность, чтобы не обострить артроз.
- Ложитесь на спину, согните ноги в коленях. Поднимите таз с опорой на ступни и плечи, зафиксировав положение на 10 с. Отдохните и повторите более динамично этот вариант.
Хондропротекторы что это как выбрать, насколько они эффективны
Боль в суставах в состоянии покоя
Шиацу при артрозе
Метод сочетает физические упражнения с точечным a href=»/methods/tochechnyj-massazh/»>массажем в области поражения сустава или связанной с этим суставом зоны. Надавив на акупунктурную точку, выполняются определенные движения. Обычно эту методику используют при тяжелых артрозах, когда подвижность сустава сильно ограничена. В период обострения гимнастика не выполняется.
Шиацу при артрозе
В методике используется двух вида упражнений — в расслабленном и напряженном суставе. Первый вид используется сразу же, второй — когда сочленение разработано и может сгибаться. Особенность методики — выполнение движений с малой амплитудой, чтобы сустав не испытывал нагрузку. Возникновение болевых ощущений при гимнастике Шиацу может стать сигналом, что упражнение выполняется с нарушением.
Для выполнения упражнений по методике Шиацу необходимо терпение. Гимнастику начинают с легких покачиваний, мах движений не должен превышать 1 см с одновременным нажатием на активные точки. Такая небольшая амплитуда компенсируется длительностью упражнений в течение 1 часа. Только хорошо проработав сустав, можно увеличить амплитуду маха.
Гимнастику Шиацу начинают с легких покачиваний для разминки, только после этого переходят к следующему этапу. Когда сустав хорошо проработан, рекомендуется махи сочетать с растяжкой. После каждого такого упражнения выполняют покачивание, чтобы успокоить сустав.
Гимнастика при артрозе в воде
Плотность воды больше воздуха, поэтому упражнения в ней выполнять легче, нагрузка на опорно-двигательный аппарат, включая суставы, снижается. Мышцы и связки при этом расслабляются, в суставе утихает боль. Вода позволяет выполнять сложные упражнения, которые с артрозом невозможно сделать дома или в фитнес-зале. Аквааэробика помогает на первой стадии заболевания приостановить процессы дегенерации в хрящевой ткани. Она эффективно сжигает калории, способствуя снижению массы тела, тем самым снижаю и нагрузку на суставы. В период обострения артроза плавание противопоказано.
- Хождение. Выполняется упражнение на средней глубине. В дальнейшем можно переходить в более глубокую часть бассейна, увеличивая нагрузку.
- Махи ногами. Для этого нужно сесть на бортик и погрузить ноги, поднимать и опускать их, чуть согнув в коленном суставе.
- Плавание брассом. Полезно при гонартрозе. Этот вид плавания укрепляет мускулатуру, снимает нагрузку с коленного сустава.
- Выполнение кругов. Упражнение выполняется, стоя по пояс в воде на одной ноге. Второй ногой описываются круги с небольшой амплитудой маха. Через 10 кругов нога меняется.
- Приседания. Выполняются обычные приседания. Если возникают трудности в выполнении, можно спиной опереться о стенку бассейна. Начинать нужно с 5 упражнений, постепенно увеличивая количество повторений.
- Плавание на спине. Этим видом упражнений завершается комплекс упражнений. Оно улучшает кровообращение, расслабляет мышцы. Связки и суставы.
Прежде чем начинать заниматься аквааэробикой, нужно разработать программу, чтобы постепенно увеличивать нагрузку и чередовать комплекс упражнений для повышения эффективности занятий.
Йога и пилатес при артрозе
При артрозе можно заниматься йогой и пилатесом. Гимнастика в медленном темпе укрепляет мышцы и связки и снимает болевые ощущения в области суставов. При этом прорабатываются глубокие мышцы, улучшается кровоснабжение суставной капсулы, что способствует восстановлению хрящевой ткани. В острый период артроза, сопровождающийся сильной болью, йога и пилатес противопоказаны.
Выполняются упражнения преимущественно на гимнастическим коврике в положении сидя:
- Выпрямите спину и ноги. Согните одну ногу в колене и положите на бок. Носок осторожно подтяните к внутренней части бедра. Оставайтесь в таком положении 10 секунд. В дальнейшем время можно увеличить до 30 секунд. Повторите упражнение на другой ноге.
- В положении сидя выпрямите ноги и разведите их в стороны. Руками медленно постарайтесь дотянуться до ступней. Все действия выполняйте плавно. При появлении болезненных ощущений прекратите упражнение!
Гимнастика Гитта при артрозе
Для людей с коксартрозом и гонартрозом разработана гимнастика Гитта, включающая упражнения с движениями малой амплитуды. Преимущество этой техники в том, что такие упражнения можно выполнять даже при 3 степени артроза.
Гимнастика проводится сидя на стуле или кресле, чтобы коленный сустав был согнут на 90 или больше градусов, то есть сидение должно быть довольно высоким:
- Расставьте немного ноги и выполняйте разводящие движения с амплитудой 1,0-1,5 см. Результат будет, если такие движения выполнять долго, не менее получаса и каждый день.
- В том же самом положении приподнимать пятку. Амплитуда и длительность как в предыдущем случае. При этом можно выполнять любую сидячую работу: читать, вязать, смотреть фильмы, чтобы процесс не был слишком утомительным.
Если сидеть трудно, можно выполнять упражнения, лежа на коврике:
- Руки лежат вдоль тела, ноги чуть разведены. Гимнастика для коленных и тазобедренных суставов при артрозе заключается в сведении ступней с малой амплитудой в течение 30 минут. Наружу носок не отводится, только внутрь!
- Лягте на живот. В области нижней части живота подложите свернутый плед или полотенце, чтобы приподнять таз. В этом положении покачивайте тазом 20 минут.
Часто задаваемые вопросы
При артрозе существует множество ограничений для занятий спортом. Категорически противопоказаны любые виды физической активности, особенно игровые виды спорта и другие дисциплины с высокой вероятностью травмы сустава. Разрешается легкий бег, ходьба, фитнес с ограниченной нагрузкой на больные суставы. Полезен велотренажер.
Не только можно, но и нужно поддерживать суставы медикаментозным лечением и физиотерапевтическими процедурами.
Совмещать разные техники можно и нужно, особенно занятия в зале и плавание. В любом случае окончательное решение о технике ЛФК остается за лечащим врачом.
Как отличить аллергическую сыпь от инфекционной

Кожа является самым большим органом человека и самым чувствительным к изменениям в организме. При сбоях в работе внутренних органов или при неблагоприятном воздействии на организм кожа реагирует высыпаниями. Относиться к такому симптому надо серьезно. Следует, не откладывая посетить врача.
Важно узнать, имеет ли сыпь инфекционную или аллергическую природу. То и другое требует своевременного лечения, а иногда и изоляции больного, если болезнь заразна. Наша клиника предлагает услуги опытных специалистов, а также достаточную базу для современных, точных лабораторных и диагностических исследований.
- К какому врачу необходимо обратиться при кожной сыпи?
- Заразна ли кожная сыпь?
- Какая диета необходима при кожной сыпи?
- Какая необходима диагностика при кожной сыпи?
- Чем опасна кожная сыпь?
- Почему необходимо сдавать анализы при кожной сыпи?
- О каких заболеваниях говорит кожная сыпь?
- Какое обследование необходимо при кожной сыпи?
- Какая кожная сыпь является опасной?
- Как отличить аллергическую сыпь от инфекционной
- Как избавиться от сыпи на коже?
- Как избавиться от зуда при кожной сыпи?
- Какие органы поражаются при кожной сыпи?
- Как подготовиться к приему дерматолога?
- Как провериться на кожные заболевания?
- Какие болезни лечит дерматолог?
- Какие анализы необходимо сдать у дерматолога?
- Какую диагностику может провести дерматолог в клинике?
- Куда обратиться с кожным заболеванием?
Виды аллергической сыпи
Аллергическая реакция появляется на попадание в организм какого-либо внешнего или внутреннего аллергена. Обычно выражается в виде высыпаний и зуда. Организм человека бросает все силы на нейтрализацию аллергена. Сосуды расширяются, кожа краснеет и воспаляется, появляется отек. Надо немедленно вызывать скорую помощь.
Иногда аллергия протекает в более легкой форме. Основные виды аллергических высыпаний:
- Крапивница. Она может выражаться в виде средних и больших волдырей. Они иногда сливаются друг с другом. Волдыри матового цвета, а по краям розовая каемка.
- Атопический дерматит. Кожа зудит, сухая и раздраженная. Это реакция на растения, животных, некоторые виды пищи, на духи и дезодоранты, бытовую химию, крема и пыль, на лекарственные препараты.
- Контактный дерматит. Появляются пузырьки на теле, кожа краснеет, зудит. Высыпания локализуются там, куда попал аллерген, как реакция на косметику, синтетическую одежду, медикаменты.
- Экзема. Она чаще локализуется на руках и на лице. Это многочисленные точечные высыпания с серозной жидкостью. Вызывают сильный зуд. Это может быть из-за стресса, нарушения эндокринной системы, обмена веществ, реакция на пищу, косметику, бытовую химию.
Есть еще токсикодермия, нейродермит, синдром Лейелла и так далее. Опытный врач-дерматолог или аллерголог помогут определить диагноз и назначить соответствующее лечение.
- Высыпания на коже
- Вызов дерматолога на дом
- Зуд в уретре
- Кожный зуд
- Кожная сыпь
- Профилактика случайных половых связей
- Новообразования кожи
- Пиодермия
- Розовый лишай
- Стрептодермия
- Чесотка
- Шелушение кожи
- Грибковые инфекции
- Кожная инфекция
- Гной на коже
- Пузыри на коже
- Папилломы на крайней плоти
- Венерические болезни
- Строение кожи
Сыпь при инфекционных заболеваниях
Сыпь при инфекционных заболеваниях сопровождается увеличением лимфоузлов, слабостью, утомляемостью, тошнотой и диареей, высокой температурой. Форма и локализация высыпаний зависит от вида инфекции, вызвавшей эту сыпь.
Болезни, сопровождающиеся кожными высыпаниями:
- Корь. Высыпания в виде папул появляются на 3-4 сутки за ушами, в области переносицы. И очень быстро сыпь распространяется на все лицо. Затем она переходит на верх спины, грудь, в последнюю очередь – на стопы и кисти рук.
- Краснуха. Сыпь мелкопятнистая, бледно-розовая. Локализуется на коже ягодиц в сгибах локтей и колен. На вторые сутки покрывает поверхность тела и конечностей.
- Скарлатина. Высыпания сплошные в виде покраснения из точек красного цвета. Сначала сыпь яркая, потом бледнеет и затем становится коричневатой. Сначала покрывается лицо, потом шея, грудь, верх спины. А потом – на бедрах и предплечьях.
- Ветряная оспа. Очень заразное заболевание с появлением везикул на волосистой части головы, в паховой области, на по всему телу, кроме ладоней и стоп.
- Герпес. Сыпь мелкая с жидкостью внутри. Очень болезненная. Образуется чаще на слизистой губ, на носу, половых органах. Сопровождается зудом и жжением.
Есть много других инфекционных заболеваний с сыпью на теле. Среди них менингит, мононуклеоз, пневмония. Протекает болезнь с явными симптомами общей интоксикации организма.
- Диагностика кожных заболеваний
- Диагностика кожных заболеваний на дому
- Диагностика аллергических заболеваний кожи
- Диагностика бактериальных заболеваний кожи
- Диагностика вирусных заболеваний кожи
- Диагностика заболеваний волос
- Диагностика заболеваний ногтей
- Диагностика новообразований на коже
- Соскоб с кожи
- Пузыри на коже
- Дерматоскопия
- Анализы на демодекс
- Диагностика половых инфекций
- Анализы на грибы
- Соскоб с кожи
Главные отличия аллергической и инфекционной сыпи
При внешней схожести аллергическая сыпь и инфекционная имеют свои особенности.

Аллергическая сыпь появляется на лице и руках, редко по всему телу. Инфекционная – на любой поверхности тела.
Сыпь при аллергии возникает внезапно, когда попадает аллерген. Инфекционная сыпь появляется поэтапно, сначала в одном, потом в другом месте.
У аллергических высыпаний нет четкой формы, края размыты. Инфекционная сыпь чаще имеет четкие формы.
Инфекционная сыпь, как правило, проявится, спустя время и у кого-то из членов семьи, так как она заразна. Аллергия не заразна.
Данная статья размещена исключительно в познавательных целях и не является научным материалом или профессиональным медицинским советом.

Абакарова Севиля Абакаровна
Абачева Маида Ферезуллаевна
Абдуллаева Ульвия Абдуллаевна
Стоимость приема — 13164 р.
Абдурахмонова Гульчехра Баротовна
Абрамова Екатерина Игоревна
Абрамова Светлана Николаевна
Абросимова Валерия Сергеевна
Услуги по подбору врачей предоставляются бесплатно.
Информация на сайте предназначена для ознакомления и не призывает к самостоятельному лечению.
Для установления диагноза и получения рекомендаций по лечению необходима консультация квалифицированного врача.
Адрес:г. Москва. Сайт носит исключительно информационный характер и не сотрудничает с медицинскими центрами. Рекламу не продаем.
+7 (495) 256-49-52
Детский травматолог-ортопед

У молодых родителей всегда много вопросов по поводу развития их ребенка. Мы задали самые часто встречающиеся вопросы травматологу-ортопеду клиники «Евромед» Дмитрию Олеговичу Сагдееву.
У молодых родителей всегда много вопросов по поводу развития их ребенка. Мы задали самые часто встречающиеся вопросы травматологу-ортопеду клиники «Евромед» Дмитрию Олеговичу Сагдееву.
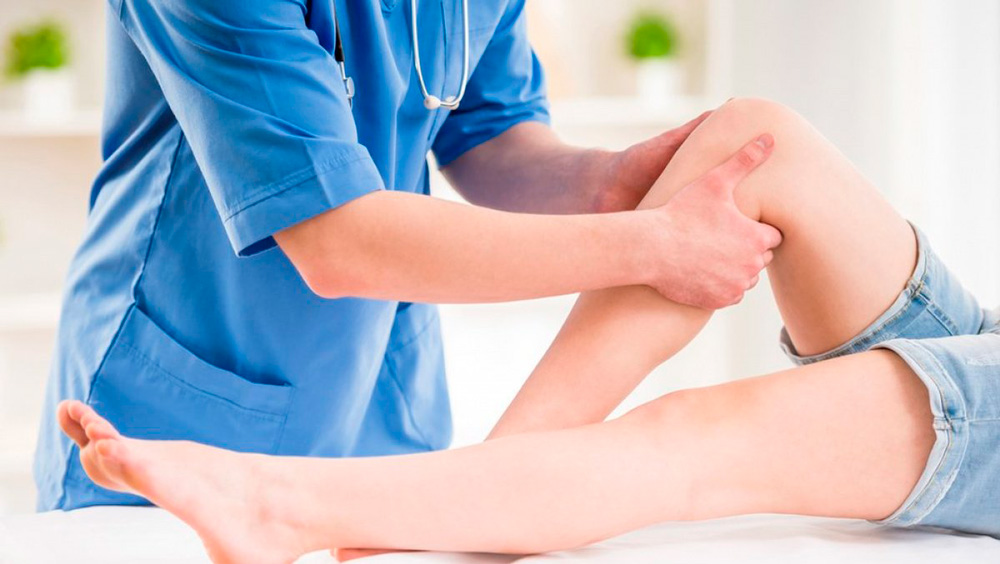
— Маленького ребенка рекомендуют довольно часто показывать врачу-ортопеду: в месяц, в три месяца, в шесть месяцев, в год. С чем это связано, что именно оценивает ортопед?
— Ортопед смотрит, как развивается опорно-двигательная система ребенка в периоды его активного развития, чтобы вовремя заметить возможные отклонения в ее развитии и скорректировать их. На раннем сроке – в месяц — делаем УЗИ тазобедренных суставов, чтобы не пропустить какую-либо врожденную патологию. В три-четыре месяца УЗИ повторяем для контроля, чтобы увидеть динамику развития сустава.
По результатам ультразвукового исследования врач может заподозрить нарушения формирования и динамики развития тазобедренного сустава.
Врач ультразвуковой диагностики оценивает формирование сустав по специальной шкале (шкале Графа), и далее уже ортопед определяет, требуются ли коррекция лечебной гимнастикой, нужны ли какие-либо физиопроцедуры и т.д.
Чем раньше будут выявлены отклонения в развитии ребенка, тем эффективнее будет лечение.
Примерно в шесть месяцев ребенок начинает садиться, потом он будет вставать, пойдет, и важно знать, как у него сформирован тазобедренный сустав и, если есть нарушения, успеть исправить их до этого момента.
Дисплазия тазобедренного сустава — это нарушение формирования тазобедренного сустава, которое в тяжелых формах приводит к формированию подвывиха или вывиха головки бедренной кости.
— При обнаружении дисплазии тазобедренного сустава обычно назначают ношение ортопедических конструкций: подушки Фрейка, шины Виленского и т. п. Выглядят они довольно пугающе, и родители боятся, что ребенку будет в них некомфортно.
— Ребенок не будет испытывать дискомфорт. У него еще нет устойчивого понимания, в каком положении должны находиться его нижние конечности поэтому конструкция ему мешать не будет.
При этом, благодаря воздействию этих конструкций ноги ребенка расположены под определенным углом, и в этом положении головка бедренной кости центрируется во впадину, она находится в правильном положении, с нее снимается всякая деформирующая нагрузка, что позволяет суставу правильно развиваться. Если же этого не сделать, то на головку бедренной кости будет оказываться постоянная деформирующая нагрузка, что в конечном итоге повлечет за собой подвывих и вывих бедра. Это будет уже тяжелая степень дисплазии тазобедренного сустава.
— Помимо дисплазии, на УЗИ всегда смотрят формирование ядер окостенения в тазобедренном суставе. Почему нам так важно их правильное развитие?
— Головка бедра состоит из хрящевой ткани. Ядро окостенения находится внутри головки бедра и, постепенно увеличиваясь, оно как бы армирует ее изнутри и придает структуре стабильность при осевой нагрузке. При отсутствии ядра окостенения любая осевая нагрузка на бедро приводит к его деформации, вследствие чего может развиться подвывих и далее — вывих бедра. Соответственно, если ядро окостенения не развивается или развивается с задержкой, строго запрещены любые осевые нагрузки: стоять, а тем более – ходить нельзя.
— С замедленными темпами оссификации (окостенения, формирования костей) сидеть не запрещается, при условии, что нормально сформирована крыша вертлужной впадины, головка бедренной кости центрирована. Это определяется по УЗИ.
— Что влияет на формирование ядер окостенения, каким образом можно стимулировать их развитие?
— В первую очередь – активность. Поэтому мы рекомендуем заниматься с ребенком лечебной гимнастикой сразу с рождения. Маме нужно ежедневно делать с ребенком гимнастику. Причем важно, что это должна быть обычная нагрузка, так называемая статическая – когда ребенок лежит, а мама разводит его ручки и ножки. Категорически не рекомендую набирающую сейчас популярность «динамическую гимнастику» — комплекс упражнений, в котором ребенка крутят, вертят, раскачивают, вращают за руки и ноги и пр. Такие упражнения способствуют перенапряжению формирующегося мышечно-связочного аппарата ребенка, и создают высокий риск травмы: от растяжения до вывиха с разрывом связок сустава.
С 2,5 месяцев ребенку можно и даже нужно посещать бассейн. Индивидуальные занятия с тренером в воде очень полезны для развития опорно-двигательного аппарата, сердечно-сосудистой и дыхательной систем, тренировки мышц, укрепления иммунитета.
Как вспомогательная процедура полезен массаж.
Также необходим витамин Д, он стимулирует развитие костной ткани. Витамин Д рекомендуется давать практически всем детям до двух лет, а некоторым – и позже. Этот вопрос решается совместно педиатром и ортопедом, врачи подбирают дозировку препарата и длительность его приема. В нашем регионе мало солнечного света, что провоцирует дефицит витамина Д практически у всех детей, что приводит к рахиту. В Сибири у большинства детей, не принимающих витамин Д, присутствуют в той или иной степени проявления рахита.
При наличии показаний врач может назначить физиолечение: магнитотерапию, электрофорез, аппликации с полиминеральными грязевыми салфетками. Это эффективные методики, проверенные временем.
— Врачи говорят, что ребенка нельзя сажать до того, как он сядет сам, ставить, стимулировать на раннее стояние, хождение. С чем это связано?
— Это связано с тем, что у маленького ребенка опорно-двигательная система еще незрелая, и она, и центральная нервная система не готовы к активным осевым нагрузкам. Если мы начинаем ребенка активно вертикализировать, стимулировать его на то, чтобы он сидел, стоял, это может привести к деформации позвоночника, нарушению формирования суставов. На старте они должны развиваться без осевых нагрузок, так заложено природой. Системы, и, в первую очередь, – центральная нервная система, должны созреть, чтобы сигнал от мозга от, так сказать, «центрального компьютера» на периферию доходил неискаженным и ответ, от периферии к центру, тоже был адекватным. Не надо торопиться. Когда эти структуры будут готовы, ребенок сам и сядет, и поползет, и встанет.
— Какие существуют возрастные нормы, когда ребенок садится, встает?
— Определенные нормы, действительно, есть, но не надо слишком акцентировать на них свое внимание. Каждый ребенок развивается по своей индивидуальной программе, не надо подгонять всех под один стандарт. Чтобы оценить его развитие, нужно учитывать множество разных обстоятельств, начиная от особенностей течения беременности и рождения ребенка. Сроки и нормы нужны, я думаю, больше врачам, чтобы адекватно оценить, правильно ли развивается ребенок или нет, и, если есть задержка, вовремя это увидеть и помочь малышу.
Садиться дети начинают примерно в полгода, ползать – в 7-8 месяцев. Классическое развитие: ребенок сначала сел, потом пополз, потом начинает вставать, передвигаться с опорой. Потом, когда почувствовал, что готов, отрывается от опоры и делает первые самостоятельные шаги. Это происходит тогда, когда созрел опорно-двигательный аппарат, адаптировались центральная нервная система, вестибулярный аппарат. И все эти системы научились корректно работать вместе.
Некоторые дети начинают ползать раньше, чем садиться, кто-то – встанет раньше, чем поползет. Бывает, что вообще не ползает ребенок, а сразу встал и пошел. Все это особенности индивидуального развития.
— Чем плохи такие приспособления, как ходунки, позволяющие ребенку «пойти» намного раньше, развлекающие его?
— Ходунки сбивают «программу» правильного взаимодействия между центральной нервной системы, вестибулярным аппаратом и опорно-двигательным аппаратом. В ходунках ребенок занимает неестественное положение, он же не делает в них полноценный шаг, а просто висит, отталкивается носочками и передвигается в пространстве. Его мозг и мышцы запоминают эту некорректную программу вертикального положения и передвижения, и впоследствии, когда ребенок пытается начать ходить уже без ходунков, у него срабатывают эти некорректные установки, включаются не те группы мышц, которые должны его удерживать в вертикальном положении, и ребенок падает. После ходунков ребенку очень сложно удерживать равновесие самостоятельно, впоследствии достаточно трудно это скорректировать.
— Еще одна проблема, связанная с тем, что ребенка начали ставить до того, как он был готов, — плоскостопие. Верно?
— Плоскостопие бывает врожденным и функциональным (приобретенным).
Если ребенка ставят слишком рано, у него может развиться неправильная установка стопы. И нередко в результате врачи ставят диагноз плоско-вальгусной деформации стоп. Эта плоско-вальгусная установка стоп обычно не патологическая. На осмотре доктор определяет, подвижная или ригидная (малоподвижная) стопа, и, если стопа подвижная, легко выводится в положение коррекции, тогда мы не говорим о деформации, это просто неправильная установка, которая корректируется лечебной гимнастикой, правильным распределением нагрузок.
Все эти установки, на которые жалуются мамы: загребание носками, кажущееся искривление конечностей, — это следствие перехода ребенка из горизонтального положения в вертикальное и приспособления его к прямохождению. Во время внутриутробного периода развития плод плотно «упакован» внутри матки: руки прижаты к телу, а ноги сложены довольно неестественным для человека образом – стопы повернуты внутрь, кости голени и бедра тоже скручены внутрь, а бедра в тазобедренных суставах, наоборот, максимально разворачиваются наружу. Когда малыш только учится стоять, неправильное положение стоп незаметно, поскольку, разворот его ножек в тазобедренных суставах и скручивание костей бедер и голеней произошло в противоположных направлениях – то есть они скомпенсировали друг друга, и стопы встают как бы прямо. Потом начинает изменяться соотношение в тазобедренном суставе – головка бедра центрируется, и это происходит немного быстрее, чем изменение ротации костей голеней. И в этот период родители замечают «косолапость» и начинают переживать. Но на самом деле, в большинстве случаев, это абсолютно нормальный этап развития, и паниковать, что ребенок как-то ходит неровно, не так ногу ставит, не нужно. Природа умна, она предусмотрела весь механизм развития нижних конечностей, и вмешиваться в этот процесс не стоит. Разумеется, если вас это беспокоит, то имеет смысл обратиться к врачу, чтобы он определил, эти изменения физиологичные или патологические. Если патология – лечим, если физиология – лечить не нужно.
Для профилактики неправильной установки стопы необходима пассивная лечебная гимнастика, выбор правильного ортопедического режима.
Маленький ребенок еще не может активно выполнять прямые пожелания родителей и заниматься гимнастикой сам, поэтому на этом этапе рекомендуется пассивное воздействие: хождение босиком по неровным поверхностям, по траве, по песку, по камешкам (разумеется, следим, чтобы ребенок не травмировался, чтобы поверхности были безопасные). По мере взросления ребенка (примерно после трех лет) переходим к активным занятиям лечебной физкультурой в игровой форме. Например, умываться бежим на пяточках, завтракать – на носочках, в спальню идем, как пингвинчик, мультики смотреть, как мишка. Старайтесь, чтобы ребенку было интересно этим заниматься, и тогда он привыкнет и с удовольствием будет выполнять упражнения сам.
Важен для правильной установки стопы и подбор обуви. Обувь должна быть легкая, с эластичной подошвой, супинатором — выложенным сводом. Если свод на подошве выложен, никаких дополнительных стелек не надо (если врач не прописал). Высота башмачка – до лодыжки (высокие берцы покупать не надо), чтобы голеностоп свободно работал, и могли правильно развиваться короткие мышцы голени – те самые, которые удерживают поперечный и продольный свод стопы.
Для ребенка, начинающего ходить, оптимально, чтобы в обуви были закрытые пяточка и носок – так защищаются пальцы ног от возможных травм, если ребенок запнется.
— Настоящее плоскостопие лечится иначе?
— Да, «настоящее» плоскостопие гимнастикой не вылечить. Если это врожденное плоскостопие, то оно лечится довольно сложно и многоэтапно. Существует множество хирургических методик, которые врач подбирает в зависимости от тяжести случая и его особенностей. Лечение начинается с этапных гипсовых повязок. Есть малоинвазивные оперативные пособия на сухожильно-связочном аппарате с последующим использованием специальных приспособлений – брейсов. Также есть различные оперативные пособия, связанные с вмешательством на суставах стопы, направленные на коррекцию соотношения костей стопы и устранением плоско-вальгусной деформации.
— Почему надо лечить плоскостопие и косолапость?
— Потому что эти нарушения ведут за собой деформацию всего скелета. Снизу вверх, как снежный ком, идут нарушения. Неправильная опора приводит к неправильной установке бедра, изменяется положение таза, страдают коленные суставы, получающие измененную нагрузку. Чтобы выровнять нагрузку на коленный сустав начинает ротироваться бедро, пытаясь вывести какое-то опорное положение. Бедро развернулось, начало вывихиваться из тазобедренного сустава. Чтобы ему не дать вывихнуться, наклонился таз. Наклонился таз – изменился угол наклона позвоночника. Соответственно, изогнулся позвоночник, чтобы голову оставить ровно. В результате: грубые нарушения походки и всего опорно-двигательного аппарата, сколиотические деформации со стороны позвоночника. Угрозы жизни эти состояния не представляют, но качество жизни у человека с ортопедическими проблемами очень сильно страдает.
— Еще один очень частый диагноз, который ставят новорожденным детям, — кривошея. Насколько это серьезная патология?
— Многим детям ставят диагноз «нейрогенная функциональная кривошея», часто ставят подвывих первого шейного позвонка (С1). Чаще всего, это функциональное нарушение, которое проходит самостоятельно при минимальном нашем вмешательстве, и оно не несет никакой угрозы здоровью ребенку.
Дети с функциональной кривошеей наблюдаются совместно неврологом и ортопедом, обычно корригирующей укладки, ортопедической подушки и мягкого фиксирующего воротничка бывает достаточно для того, чтобы эта ситуация разрешилась без всяких осложнений.
Функциональную кривошею важно отделить от врожденной мышечной кривошеи. При подозрении на последнюю в два месяца проводится УЗИ кивательных мышц шеи, что позволяет нам с большой дозой вероятности поставить правильный диагноз. Если при ультразвуковом исследовании выявлены какие-либо изменения в кивательной мышце, то мы начинаем проводить комплексное лечение, направленное на устранение кривошеи и восстановление функциональной способности кивательной мышцы. В лечение входит фиксация головы ортопедическим воротником, назначается курсами физиолечение, направленное на улучшение питания мышц и на восстановление их структуры. При безуспешном консервативном лечении, если деформация нарастает, то после года проводится оперативное лечение врожденной мышечной кривошеи.
При любых сомнениях, вопросах, волнениях, не бойтесь обращаться к врачу. Детский ортопед, невролог, педиатр – это специалисты, которые всегда готовы ответить на ваши вопросы и помочь вашему малышу расти здоровым.
Дополнительно
Подвывих в локтевом суставе
Очень частая травма у детей — подвывих головки лучевой кости в локтевом суставе. В локтевом суставе соединяются три кости: плечевая, локтевая и лучевая. Чтобы удерживать эти кости, существуют связки. У маленьких детей связки очень эластичные, рыхлые и легко могут соскользнуть по кости. С возрастом связки укрепляются, и подвивих уже не происходит так легко.
Эта травма случается, когда ребенка резко потянули за руку: папа покрутил, просто резко подняли ребенка за запястья (ребенка надо поднимать, поддерживая за подмышки) или даже бывает, что ведет родитель ребенка за руку, малыш поскользнулся, повис на руке – и происходит подвывих.
В момент травмы можно услышать, как щелкнул сустав. Обычно при травме ребенок испытывает кратковременную резкую боль, которая почти сразу проходит. Главным признаком травмы является то, что ребенок перестает сгибать руку в локте – дети держат травмированную руку полностью разогнутой.
Как можно быстрее после травмы ребенка надо показать врачу-травматологу, который вправит подвывих, вернет связку на место.
Когда надо обращаться к травматологу?
Дети часто падают, ударяются, травмируются тем или иным способом. Как определить, когда можно обойтись пластырем и йодом, а когда надо ехать в травмпункт?
- Любую резаную, колотую рану надо показать доктору. Не стоит заливать рану зеленкой или йодом! Так вы добавите к порезу еще и химический ожог. Не надо прикладывать к открытой ране вату – ее волокна потом крайне сложно удалить из раны. Если место травмы сильно загрязнено – промойте чистой водой. Потом закройте рану чистой тканью (стерильным бинтом, носовым платком и пр.), наложите давящую повязку и, как можно скорее, отправляйтесь в травмпункт. Врач проведет первичную хирургическую обработку раны, тщательно очистит ее (самостоятельно вам вряд ли удастся это выполнить настолько качественно), восстановит целостность всех структур и наложит повязку.
- Если на месте травмы появился заметный отек. Это может говорить о том, что это не просто ушиб, но и перелом, вывих или разрыв связок.
- Если ребенок потерял сознание, даже кратковременно. Это может говорить о черепно-мозговой травме, которая может иметь серьезные последствия.
- Если у ребенка после травмы была рвота. Рвота, тошнота, бледность также указывают на возможность черепно-мозговой травмы.
- Если ребенок ударился головой. Последствия удара головой могут быть не заметны сразу, и при этом иметь очень серьезные последствия.
- Если ребенок ударился животом. При ударе животом возможно повреждение внутренних органов и внутреннее кровотечение.
- Если ребенок упал с высоты (со стула, стола и пр.), упал с велосипеда и т.п. Бывает, что внешне никак не проявляется, а повреждены внутренние органы.
- Если ребенок беспокоится, ведет себя необычно.
Вообще – при любом сомнении лучше перестраховаться и показаться врачу. Травмы у детей – это такой вопрос, когда лучше, как говорится, перебдеть, чем недобдеть. Не надо стесняться, бояться, что вы отвлекаете врачей Скорой помощи или врачей травмпункта по пустякам. Здоровье вашего ребенка – это самое важное!
Осторожно: батут!
Батут – очень популярное у современных детей развлечение. К сожалению, это веселье может привести к серьезным проблемам. Самые частые травмы, которые дети и подростки получают на батутах — компрессионный перелом позвоночника. В последнее время случаев компрессионного перелома позвоночников стало очень много, в том числе — и у тех, кто профессионально занимается батутным спортом.
Безопасного способа нахождения на батутах нет. Ребенок, даже не упав, может сломать позвоночник, так как во время прыжков позвоночник получает очень большие осевые нагрузки. Особенно, конечно, это опасно для детей со слабым мышечным корсетом.
Боль в сердце при вдохе

Боль в области сердца — одна из самых частых причин обращения за медицинской помощью, как плановой, так и экстренной. Важно знать, чем может быть вызвана боль в груди, ведь часто она угрожает жизни и требует неотложного медицинского вмешательства.
Болит сердце: виды боли
Болевые ощущения в области сердца не всегда одинаковы. Они зависят от причины, которая их вызывает, а также от индивидуальных особенностей человека.
Согласно статистике, за 2017 год в РФ было зафиксировано более 11,4 тыс новых случаев только кардиологических причин боли в груди, не считая заболеваний других органов и систем.
Как понять, чем вызвана боль в груди
Характер симптомов иногда может указывать на причину боли. Тем не менее, всегда лучше проконсультироваться с лечащим врачом. Вы также можете пройти короткий тест, который поможет вам лучше разобраться в проблеме.
Резкая боль
Резкая, внезапная боль в сердце чаще всего возникает после воздействия триггера, например — физической активности или эмоционального потрясения. Ее длительность зависит от провоцирующего фактора и может варьировать от 5-15 минут при приступе стенокардии, до нескольких часов — при межреберной невралгии. Как правило, затем такая боль полностью исчезает.
Острая боль
К острой боли в сердце относят сильные, жгучие болевые ощущения, возникающие в состоянии покоя или после воздействия триггера. Как правило, человек становиться беспокойным, возникает ощущение страха. Наиболее распространенные причины острой боли в области сердца — инфаркт миокарда и тромбоэмболия легочной артерии.
Колющая боль
Колющая боль за грудиной, в отличие от резкой и острой, реже сопровождается значительным нарушением общего состояния человека. Однако, чаще всего, она также является признаком поражения сердечно-сосудистой системы, в том числе: приступов стабильной стенокардии, воспалений сердца и его оболочек (миокардит, перикардит, эндокардит), пороков клапанов, а также психогенной кардиалгии.
Тупая боль
Тупая боль в кардиальной области сохраняется продолжительное время и позволяет выполнять повседневные действия. При воздействии физической нагрузки она может обостряться, становиться резкой или колющей. Основными причинами являются хронические заболевания сердца (например — кардиомиопатии и сердечная недостаточность, возникающие на фоне артериальной гипертензии), поражения межреберных нервов и позвоночного столба в грудном отделе.
Боль при движении
Отдельным вариантом является боль, которая возникает при движении (например — наклонах туловища в стороны или поднятии тяжести) и исчезает в состоянии покоя. Как правило, она редко связана с другими симптомами и указывает на патологию опорно-двигательного аппарата в грудном отделе.
Боль при глубоком вдохе
Разновидность болевого синдрома, при котором дискомфорт и боль возникают или обостряются в момент глубокого вдоха. Чаще всего она связана с поражениями костного каркаса грудной клетки и периферических нервов этой области (например — переломами ребер и травматизацией межреберных нервов), а также заболеваниями дыхательной системы, в том числе — ТЭЛА (тромбоэмболия легочной артерии).
Как проявляется боль при вдохе?
Это может быть как легкий дискомфорт, так и сильная боль, локализующаяся за грудиной (рис. 1). Как сопутствующий симптом часто появляется одышка — невозможность сделать нормальный вдох и/или выдох. Усугубить боль и одышку, спровоцировав ощущение нехватки воздуха, могут горизонтальное положение тела, занятия спортом или эмоциональное перенапряжение.
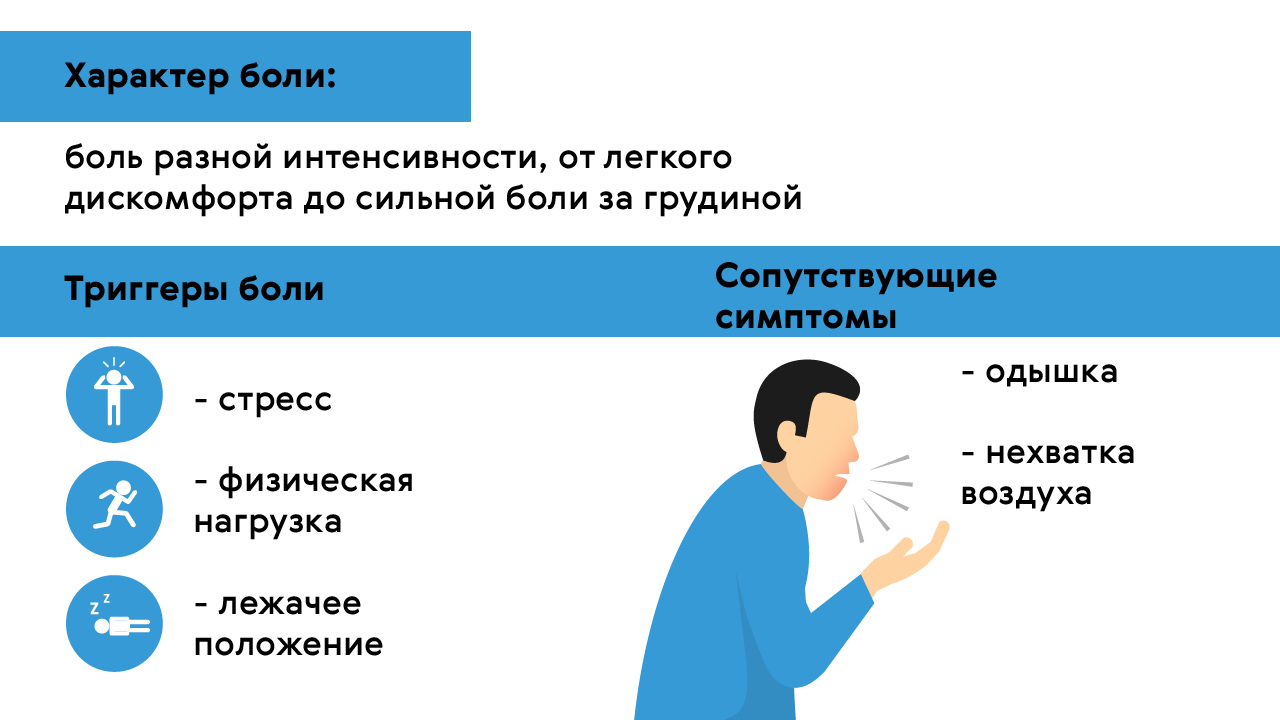
Рисунок 1. Боли в груди при вдохе. Источник: МедПортал
Причины боли при вдохе
В норме в момент вдоха объем грудной полости увеличивается за счет расслабления диафрагмы и сокращения межреберных мышц, которые поднимают ребра вверх. Таким образом снижается давление в легких и они наполняются воздухом.
Поэтому зачастую появление боли в области сердце при вдохе может быть никоим образом не связано с кардиологическими проблемами и требует тщательной диагностики костного каркаса грудной клетки и дыхательной системы.
Кардиальные причины боли в области сердца при вдохе также нельзя исключать, поскольку они чрезвычайно распространены среди населения.
Согласно статистике, порядка 57% от общего числа всех смертей связано с заболеваниями сердечно-сосудистой системы, а суммарное число смертей из-за проблем с сердцем достигает 17,5 млн случаев ежегодно.
Нельзя игнорировать боли в области сердца, какими бы они ни были. Особенно, если последний профилактический визит к семейному доктору или терапевту был очень давно, а также если имеются другие сердечно-сосудистые факторы риска.
Важно! К состояниям, которые повышают риск развития инфаркта миокарда и других сердечно-сосудистых заболеваний, относятся:
- Артериальная гипертензия.
- Избыточная масса тела и ожирение.
- Высокий уровень липидов и триглицеридов в крови.
- Гиподинамия — недостаточность физической активности.
- Курение и злоупотребление алкогольными напитками.
- Сахарный диабет.
- Хронические стрессы и недосыпание.
- Наличие инфарктов миокарда в молодом возрасте у близких кровных родственников.
В клинической практике для расчета риска сердечно-сосудистых патологий также используется шкала SCORE. Чтобы быстро рассчитать свой риск сердечно-сосудистых заболеваний через 10 лет, обратитесь к калькулятору.
Причины болей в зависимости от ощущений
Заболевания редко сопровождаются только одним симптомом. Чаще также возникают и другие признаки и ощущения (табл. 1), потенциально указывающие на поражение того или иного органа.
| Ощущения | Заболевание |
| Ощущение острой, жгучей боли в области сердца, которое длиться от 5 до 15 минут и снимается приемом нитроглицерина под язык. Может сопровождаться страхом смерти. | Стенокардия |
| Симптомы, схожи со стенокардией. Но, в отличии от предыдущего состояния, боль в области сердца сохраняется более 15 минут, а прием нитроглицерина никак не влияет на нее. | Инфаркт миокарда |
| К незначительно выраженной боли присоединяется ощущение сильного, учащенного сердцебиения. Пульс при этом может составлять более 100 уд/мин и не соответствовать частоте ударов сердца. Также возникает головокружение, общая слабость, предобморочное состояние | Аритмии |
| Острая или тупая боль, возникающая сразу после травмы или спустя короткое время после нее. Усиливается при движении, глубоком дыхании. В состоянии покоя может ослабевать или вовсе исчезать | Повреждение межреберных мышц, ребер |
| Дискомфорт или боль, которая начинает «колоть» в груди, во время стрессовой ситуации или при эмоциональном потрясении. Сопутствующие явления — учащенное сердцебиение, усиленное потоотделение, ощущение страха или тревоги | Тревога или паническая атака |
| Усиление болевых ощущений при глубоком дыхании, кашель со слизистой или гнойной мокротой, повышение температуры тела до 38-39℃ | Пневмония и другие инфекционные заболевания дыхательной системы |
| Боль в груди, усиливающаяся в момент вдоха. Вдох сильно осложнен. Состояние часто провоцируется вдыханием пыли, пыльцы растений или пропуском очередного приема препарата, который используется для предотвращения приступов | Приступ бронхиальной астмы |
| Появлению боли предшествует покалывание, зуд. Вскоре после появления боли на коже вдоль реберной дуги появляются высыпания в виде пятен, а затем — волдырей, которые вскрываются и оставляют после себя корочки | Опоясывающий герпес |
| Колющая боль за грудиной, усиливающаяся при вдохе. Сопровождается одышкой, кашлем, падением артериального давления, учащением сердцебиения, страхом | Тромбоэмболия легочной артерии |
Ощущения, связанные с сердечными заболеваниями
Чаще других боль, возникающую в области сердца при вдохе, провоцируют следующие заболевания сердечно-сосудистой системы:
Кардиологические причины боли в сердце чрезвычайно разнообразны и довольно часто неспецифичны. Однако существует ряд особенностей, указывающих на связь с сердечными заболеваниями.
К примеру, при инфаркте миокарда (рис. 2) и стенокардии боль часто иррадиирует («отдает») в область левого плеча и лопатки, шею и нижнюю челюсть. Как правило, она связана с воздействием триггеров — физической нагрузки, курения, погрешностей в приеме необходимых медикаментов. При этом связи с дыхательными движениями зачастую не наблюдается.
Также при инфаркте возникает сильная слабость, одышка, характерный «страх смерти», на лбу выступает холодный, липкий пот. Другими возможными признаками этой патологии являются: нарушения сердечного ритма, головокружение, тошнота.

Рисунок 2. Симптомы инфаркта миокарда. Источник: МедПортал
В целом кардиологические боли часто сопровождаются колебаниями артериального давления, как в сторону гипертензии (выше 140/90 мм.рт.ст), так и гипотензии (ниже 90/60 мм.рт.ст). Также четким маркером боли сердечного происхождения является нарушение ритмичности сокращений сердца и «дефицит пульса» — явление, при котором частота сердечных сокращений не соответствует частоте пульса на периферических артериях.
Кардиологические проблемы часто сочетаются с сердечной недостаточностью, которая сопровождается симметричными отеками конечностей и акроцианозом — синюшностью кожи на участках тела, отдаленных от сердца: пальцах рук и ног, губах, ушных раковинах и т.д.
Важно понимать, что кардиальные заболевания могут «маскироваться» под другие патологии, из-за чего распознать их бывает довольно сложно. Например, при инфаркте миокарда с очагом ишемии в области задне-нижней части сердца боли могут возникать в центре верхней части живота.
Сложности в диагностике добавляют сопутствующие заболевания, например — неконтролируемый сахарный диабет, при котором боль в сердце даже все при том же инфаркте миокарда может отсутствовать вследствие диабетической полиневропатии (осложнение сахарного диабета, при котором происходит поражение периферических нервов и может сопровождаться как болью, так и утратой чувствительности).
Ощущения, не связанные с патологиями сердца
Наиболее распространенными причинами боли в области сердца при вдохе, не связанными с кардиологическими заболеваниями, являются:
- Пневмонии — воспаления легких.
- Плевриты — воспаления листков плевры, которое также может приводит к накоплению жидкости в грудной полости (гидроторакс).
- Повреждения ребер.
- Травмы межреберных нервов.
- Гастроэзофагеальная рефлюксная болезнь и другие поражения пищевода или верхних отделов желудка.
- Психосоматические реакции.
Патологии легких и дыхательных путей (рис.3) сопровождаются распространением боли по всей поверхности грудной клетки, ее усилением при вдохе и/или выдохе. Кашель, возникающий при этом, чаще влажный и приводит к отхаркиванию слизистой или гнойной мокроты. Также характерно повышение температуры тела до 39℃.
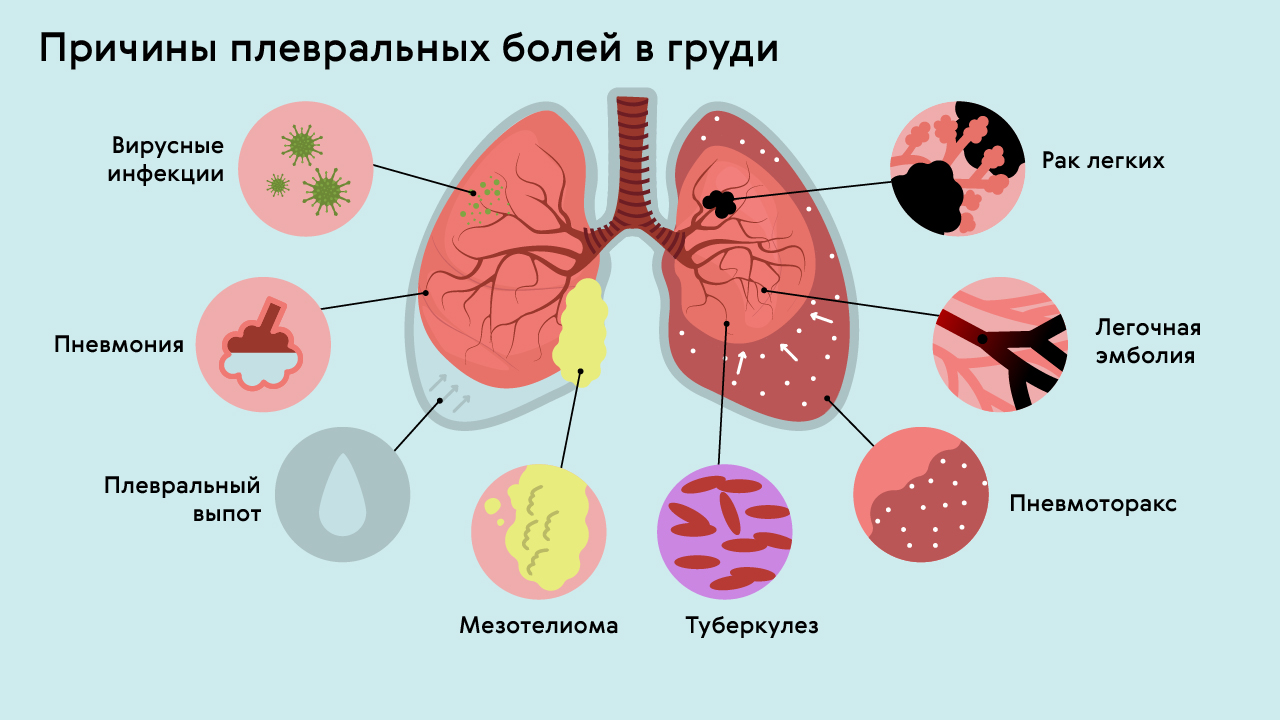
Рисунок 3. Причины плевральных болей в груди. Источник: МедПортал
Поражения ребер всегда ассоциированы с предшествовавшими травмами грудной клетки. Боль при этом прямо связана с дыхательным актом и его глубиной. На коже может наблюдаться отек и кровоизлияния в месте повреждения ребра.
Патологии нервной системы, в частности — межреберных нервов и спинномозговых корешков, всегда связаны с движениями грудной клетки и физическими нагрузками. При этом болевые ощущения часто носят «опоясывающий характер» и ограничиваются 1-3 межреберными промежутками. При инфекционных поражениях нервных стволов наблюдается повышение температуры тела, а на коже возникает сыпь.
Боли за грудиной, обусловленные заболеваниями желудочно-кишечного тракта, напрямую связаны с приемами пищи. Часто они сопровождаются отрыжкой «кислым» или «тухлым», диареями или запорами.
При психогенном происхождении болей в груди провоцирующим фактором всегда является стресс или эмоциональная нагрузка, а какие-либо объективные изменения, как правило, отсутствуют. При этом стабилизация эмоционального состояния, в том числе — с помощью успокоительных средств, приносит облегчение.
Когда необходимо обратиться к врачу?
Боль в области сердца — опасный симптом, который всегда требует дополнительной диагностики и поиска ее причин. Важно понимать, что заболевания всех органов и систем требуют соответствующего внимания и лечения. Но в некоторых случаях можно самостоятельно определить опасность развивающегося состояния.
Впервые в жизни остро возникший приступ боли в области сердца всегда требует обращения в службу экстренной медицинской помощи. Это же касается людей с ранее диагностированной стенокардией напряжения (форма стенокардии, при которой боль возникает только на фоне воздействия триггера и устраняется приемом нитроглицерина) в случае, если прием ранее эффективной дозы нитратов не снял боль за 15 минут с момента приема препарата.
Об отсутствии серьезной опасности может свидетельствовать боль или дискомфорт за грудиной, которые возникают сразу же после резкого поворота или наклона туловища, приема пищи и принятия горизонтального положения после еды. Сюда же можно отнести кратковременные приступы несильной боли, возникающие на фоне сильных переживаний или стрессовых ситуаций. В таких случаях рекомендован плановый визит к доктору.
Важно! Независимо от характеристик боли, наличия или отсутствия иррадиации, других симптомов или провоцирующих факторов — диагностика необходима. Только осмотр доктора, лабораторные тесты, ЭКГ и другие исследования способны помочь точно установить происхождение боли и исключить угрожающие жизни состояния.
Что делать до приезда «скорой»?
При развитии инфаркта миокарда или тромбоэмболии легочной артерии правильное лечение может проводиться только в условиях стационара.
Еще до приезда «скорой помощи» следует:
- Принять одну таблетку аспирина, нитроглицерина. Аспирин позволяет снизить свертываемость крови, нитроглицерин — улучшить кровоснабжение миокарда.
- Максимально облегчить процесс дыхания. Важно обеспечить поступление свежего воздуха. Для этого нужно открыть окно в помещении и снять стесняющую грудь одежду, например — расстегнуть пуговицы рубашки.
- Занять удобное положение. Облегчить дыхание может полусидячая поза, принять которую можно, подложив несколько подушек под голову и плечи. Другим вариантом является сидячая поза с упором локтями на колени или стол с небольшим наклоном туловища вперед. (рис. 4).
- Постараться успокоиться и не паниковать. Во время стресса возрастает частота сердечных сокращений, дыхательных движений и потребность сердца в кислороде. Все это усугубляет течение инфаркта миокарда и ТЭЛА и ухудшает прогноз.
Лечение
Поскольку боль в груди на вдохе могут спровоцировать патологии разных органов и систем, тактика их лечения будет существенно варьировать.
Инфаркт миокарда и тромбоэмболия легочной артерии поддаются лечению при помощи тромболизиса — внутривенного введения препаратов, которые могут «растворить» тромбы. Однако такие процедуры эффективны в первые 4-6 часов с момента проявления боли. В более поздние сроки применяют другие методы лечения.
Другие кардиологические причины могут требовать нормализации артериального давления, сердечного ритма при помощи соответствующих медикаментов, восстановления функции клапанов сердца путем их протезирования и т.д.
Инфекционные поражения легких, сопровождающиеся болью в области сердца, могут потребовать использования антибактериальных или противовирусных средств. При бронхиальной астме в схему лечения входят β2—агонисты, глюкокортикостероиды и т.д.
Патологии ЖКТ беруться под контроль путем нормализации питания и физической активности, врачи советуют бороться с ожирением и принимать препараты, влияющие на уровень рН полости желудка.
Межреберная невралгия лечится при помощи анальгетиков, нестероидных противовоспалительных препаратов, витаминов группы В и миорелаксантов.
При психогенной кардиалгии рекомендуется консультация медицинского психолога или психиатра с решением вопроса о необходимости использования успокоительных средств.
Профилактика
Профилактика болей в области сердца при вдохе комплексная и направлена на укрепление всего организма в целом и сердечно-сосудистой системы в частности. В первую очередь это здоровый образ жизни: рациональное составление режима работы и отдыха, правильное питание и умеренные физические нагрузки. Контролировать дыхание и укрепить сердечную мышцу помогают кардио тренировки и занятия йогой.
Однако, при наличии сопутствующих заболеваний, важно согласовывать все свои действия с врачом. Например, доктор поможет контролировать уровень потребляемых жиров и холестерина. Это важно, поскольку они входят в состав клеточных мембран, и полный отказ от их потребления может навредить.
Заключение
Нельзя игнорировать боль в области сердца, какими бы характеристиками она ни обладала. Без прохождения обследования человек никогда не может быть полностью уверен в том, почему он испытывает боль. Не стоит пренебрегать собственным здоровьем — лучше обратиться за консультацией к специалисту как можно скорее.
Прибор «Алмаг 01» — инструкция по применению

«Алмаг 01» — медицинский аппарат, изобретенный российскими учеными. Это устройство использует бегущее магнитное поле для лечения разнообразных недугов и может применяться в домашних условиях. Из нашей статьи вы узнаете, как правильно пользоваться аппаратом, как он устроен, какие болезни лечит, какие меры предосторожности необходимо предпринимать при его использовании. Здесь же вы найдете информацию о преимуществах и недостатках «Алмага-01».

Показания к применению аппарата магнитотерапии «Алмаг 01»
При каких заболеваниях помогает магнитотерапия? Список таких недугов чрезвычайно широк. В списке показаний к применению «Алмага 01» есть различные заболевания опорно-двигательного аппарата, неврологические расстройства, болезни сердечно-сосудистой системы и т. д.
Заболевания опорно-двигательного аппарата, при которых показано применение прибора:
- остеохондроз позвоночника с рефлекторным корешковым синдромом, поразивший шейный, грудной или поясничный отделы;
- артриты и артрозы различных суставов: плечелопаточный периартроз, артрит, эпикондилит, подагра;
- деформирующий остеоартроз;
- бурсит;
- миозит;
- паратенонит.
Повреждения опорно-двигательного аппарата и вызванные ими последствия:
- переломы костей;
- раны, ушиб мягких тканей, гематома, посттравматический отёк;
- повреждения связок и мышц;
- послеоперационные раны;
- внутренние травмы суставов;
- келоидный рубец;
- вялозаживающие гнойные раны, флегмоны, ожоги.
- различные заболевания периферической нервной системы;
- невриты: лицевого нерва, лучевого нерва, локтевого нерва, срединного нерва, седалищного нерва (ишиас), малоберцового нерва;
- плексит;
- невралгии: тройничного нерва, затылочного нерва, межреберная невралгия;
- травма позвоночника и спинного мозга;
- сосудистые заболевания головного мозга (при сочетании преходящих нарушений мозгового кровообращения с хронической ишемической болезнью сердца): нарушение спинномозгового кровообращения, ишемический инсульт.
Заболевания сердечно-сосудистой системы:
- гипертоническая болезнь I-II стадии;
- почечная гипертония;
- ишемическая болезнь сердца со стабильной стенокардией напряжения (в этом случае устройство необходимо применять под контролем лечащего врача);
- вегето-сосудистая дистония по гипертоническому типу;
- облитерирующий атеросклероз сосудов нижних конечностей (облитерирующий эндартериит).
Хронические неспецифические заболевания легких:
Осложнения сахарного диабета:
Заболевания желудочно-кишечного тракта:
- дискинезия желчевыводящих путей;
- панкреатит в подострой и хронической стадиях заболевания;
- хронический гастрит;
- язвенная болезнь желудка и 12-перстной кишки.
Заболевания венозной системы верхних и нижних конечностей:
- тромбоз глубоких вен голени;
- хронический тромбофлебит в стадии трофических расстройств;
- варикозная болезнь.
Заболевания женских половых органов:
- заболевания, обусловленные гипофункцией яичников;
- воспалительные заболевания матки и придатков в период стихания острого процесса;
- состояние после оперативного родоразрешения (кесарево сечение).

Противопоказания
К применению прибора «Алмаг 01» есть определенные противопоказания, поэтому рекомендуем уточнить побочные эффекты и противопоказания у лечащего врача.
Устройство не рекомендуется использовать при беременности, а также в следующих случаях:
- наличие имплантированного кардиостимулятора в зоне воздействия;
- склонность к кровотечениям;
- системные заболевания крови;
- наличие воспалительного заболевания в острой фазе;
- выявленные онкологические заболевания
- воспалительные заболевания в острый период;
- выраженная гипотония;
- гнойные процессы до хирургического лечения;
- ишемическая болезнь сердца, протекающая в тяжелой форме;
- острый период нарушения мозгового кровообращения;
- ранний постинфарктный период;
- тиреотоксикоз;
- диэнцефальный синдром.
Какой стороной прикладывать «Алмаг 01» к телу?
Чтобы правильно использовать медицинский аппарат, надо разобраться, как накладывать «Алмаг 01». Важно знать следующее:
- прибор состоит из четырех индукторов, накладывающихся на проблемную зону;
- в силу конструктивных особенностей обе поверхности (плоские стороны) каждого индуктора являются рабочими, а это значит, что нет разницы, какой стороной прикладывать устройство к телу;
- индукторные катушки не стоит скручивать между собой на 180 °
- перед процедурой нужно выбрать удобную позу;
- лечение можно проводить через легкую одежду, а также через сухую повязку из гипса либо марли.
Инструкция по применению аппарата «Алмаг 01»
Если вы не знаете, как применять «Алмаг 01», инструкция по применению аппарата обязательно вам пригодится. Внимательно ознакомьтесь с ней прежде, чем приступать к лечению.
Технические характеристики аппарата АЛМАГ-01:
| Электропитание аппарата осуществляется от сети переменного тока | частотой 50 Гц, напряжением 220 В (- 10 %, + 10 %) или 230 В (- 10 %, + 6 %) |
| Мощность, потребляемая аппаратом от сети, не более | 35 Вт |
| Масса аппарата не более | 0,62 кг |
| Габаритные размеры аппарата | |
| — электронного блока | 137 х 60 х 45 мм |
| — узла воздействия (одной из катушек) | 15 х 90 мм |
| Количество узлов воздействия | 4 |
| Амплитудное значение магнитной индукции на рабочей поверхности (обе плоские стороны) катушки-индуктора катушечной группы аппарата составляет | (20 ± 6) мТл |
| Длительность импульса составляет | 1,5 — 2,5 мс |
| Частота следования импульсов магнитного поля в каждой из катушек | 6 Гц |
| Аппарат обеспечивает работу в повторно-кратковременном режиме в течение 6 часов | время работы (22±1) мин., перерыв 10 мин |
| Аппарат автоматически отключается от сети через | (22±1) мин |
| Средняя наработка на отказ | не менее 1000 ч |
| Средний срок службы | 5 лет |
Принципиальная электрическая схема «Алмаг 01»
Людям, планирующим использовать прибор «Алмаг 01», пригодится его схема. Видно, что прибор состоит из нескольких основных элементов. Это:
- электронный блок, ответственный за генерацию импульсов тока;
- узел воздействия — четыре катушки-индуктора, которые они соединены друг с другом и применяются для воздействия на части тела, пораженные различными заболеваниями;
- кабель;
- сетевой шнур.
Корпус электронного блока изготовлен из полистирола — легкого ударопрочного материала.
Когда вы включаете медицинский аппарат в сеть, на корпусе загораются два световых индикатора:
- зеленый показывает, что устройство подключено к сети;
- желтый свидетельствует, что прибор работает — благодаря связи с таймером он гаснет через 20 минут после включения «Алмаг 01» в сеть, при этом воздействие прибора прекращается, то есть, магнитное поле уже не вырабатывается.
Электрическая схема прибора устроена таким образом, что для ее полноценного функционирования между 20-минутными сеансами необходим перерыв, длительность которого должна быть не менее 10 минут.

Комплектация
В комплект поставки входят:
- аппарат «Алмаг 01»;
- индикатор магнитного поля;
- дополнительные элементы крепления;
- инструкция по эксплуатации.
Принцип работы
Принцип работы медицинского аппарата «Алмаг 01» основан на применении бегущего импульсного магнитного поля (БИМП). Любые магнитные поля способны оказывать на человеческий организм лечебное воздействие, усиливая межклеточный и внутриклеточный обмен 1 .
Однако у БИМП есть важная особенность: его импульсы попадают в диапазон от 4 до 16 Гц. Согласно исследованиям американского биолога У. Р. Эйди 2 , это диапазон биологически активных частот, характерных для нашего организма.
Устройство оказывает ритмичное воздействие на больные органы и ткани. В результате:
- восстанавливаются электромагнитные характеристики клеток, изменившиеся в результате заболевания;
- улучшается взаимодействие между химическими элементами, принимающими участие в окислительно-восстановительных процессах, а это, в свою очередь, тоже ведет к восстановлению нарушенных функций организма.
Катушки-индукторы прибора сконструированы таким образом, что бегущее импульсное магнитное поле может проникать вглубь тканей на глубину 8 сантиметров. Благодаря этому можно лечить заболевания органов, расположенных глубоко под кожей.
Важно отметить и то, что аппарат улучшает текучесть крови в месте воздействия. Это значит, что:
- снижается вязкость крови и, соответственно, уменьшается риск возникновения тромбов;
- увеличивается просвет сосудов, раскрываются дополнительные капилляры, они становятся более проницаемыми.
Кровоснабжение в зоне, на которую воздействует аппарат «Алмаг 01», существенно улучшается. Клетки обеспечиваются необходимым кислородом, строительными белками и иммуноглобулинами, а продукты воспаления своевременно выводятся из них. Обмен веществ активизируется, это ведет к тому, что процессы регенерации протекают более быстро, клетки восстанавливаются и обновляются, а прогрессирование заболевания замедляется.
Наиболее восприимчива к воздействию БИМП нервная система. Применение «Алмага 01» способствует стимуляции процессов торможения, что обеспечивает седативный (успокаивающий) эффект. Можно использовать устройство для лечения некоторых случаев бессонницы, так как магнитное поле благоприятствует здоровому сну.
Прибор нормализует в структурах головного мозга выработку и выделение в кровь гормонов, оказывающих влияние на функцию эндокринных органов. Благодаря этому с его помощью можно:
Также медицинский аппарат «Алмаг 01» эффективно лечит болевые синдромы различного происхождения. Это обеспечивается благодаря тому, что БИМП способно снижать чувствительность периферических нервных рецепторов, а это, в свою очередь, является причиной постепенного затухания и полного исчезновения боли.
Прибор способен помочь и людям с нарушением мозгового кровообращения. Бегущее импульсное магнитное поле понижает тонус сосудов головного мозга и увеличивает их просветы. Это улучшает мозговое кровообращение и делает обмен веществ более активным 3 .
Медицинский аппарат оказывает существенное влияние на сердечно-сосудистую систему. Благодаря ему нормализуется частота сердечных сокращений, расширяются сосуды, улучшается текучесть крови. Это позволяет, например, эффективно бороться с гипертонической болезнью.
Воздействие БИМП стимулирует обменные процессы, обеспечивает обезболивающий, противоотечный, противовоспалительный эффект. Исследования показали, что во время курсового лечения с использованием «Алмаг 01» увеличивается число лейкоцитов в крови. Это значит, что устройство стимулирует работу вилочковой железы, лимфатических узлов, селезенки и других иммунокомпетентных органов.
У этого медицинского аппарата есть еще одна важная особенность. Вне зависимости от того, какое заболевание вы лечите, во время воздействия стимулируются биологически активные точки, что вызывает рефлекторную реакция связанных с ними мышц и внутренних органов. Это тоже идет на пользу организму 4 .
У любого организма есть такая характеристика, как уровень адаптации. Его можно определить как способность противостоять негативным воздействиям внешней среды, а также способность к самовосстановлению. Курсовое лечение при помощи «Алмаг 01» не просто обеспечивает многообразные лечебные эффекты, но и ведет к плавному повышению уровня адаптации у пациента. Это способствует лечению не только острых, но и хронических заболеваний.
Устройство аппарата «Алмаг 01»
Прибор устроен чрезвычайно просто. Его основные элементы — это электронный блок, обеспечивающий генерацию импульсов тока, узел воздействия, в состав которого входят четыре соединенных между собой катушки-индуктора, кабель и электронный шнур. Все соединения — гибкие и неразъемные 5 .
На корпусе электронного блока размещены два индикатора. Зеленый показывает, что прибор подключен к сети, желтый показывает, что устройство работает. Желтый индикатор подключен к таймеру и через 20 минут после включения в сеть прекращает генерацию магнитного поля. Если желтый индикатор погас, нужно отключить «Алмаг 01» и снова подключить к электросети не менее чем через 10 минут.
Катушки-индукторы используется непосредственно для воздействия на человеческий организм. У каждой из них — две рабочих поверхности. Это значит, что нет разницы, какой стороной вы будете их прикладывать.
Чтобы выяснить, находится ли прибор в рабочем состоянии, воспользуйтесь индикатором магнитного поля, входящим в комплект поставки. Поочередно прикладывайте его к рабочим поверхностям катушек. Он сообщит о работоспособности аппарата миганием лампочки либо вибрацией (зависит от конкретного типа индикатора, прилагающегося к вашему прибору).
Если вы подключили прибор к электросети, и он исправен, то электронный блок начинает генерировать импульсы тока, которые распределяются по катушкам, преобразующим их в импульсы магнитной индукции. В результате создается бегущее импульсное магнитное поле с направлением от первой катушки к четвертой. Оно обеспечивает необходимое пациенту лечебное воздействие.
Индикатор магнитного поля в «Алмаг-01»
Для чего нужен индикатор магнитного поля, входящий в комплект поставки? Это важное дополнительное устройство. Индикатор покажет, работает ли прибор «Алмаг 01».
Как пользоваться устройством? Чтобы проверить работоспособность аппарата, достаточно:
- включить «Алмаг 01» в сеть;
- положить индикатор на рабочую поверхность — вы можете выбрать любую из четырех катушек.
Если с прибором все в порядке, он подключен к сети и генерирует магнитное поле, на корпусе индикатора начнет мигать лампочка. Если этого не происходит, проверьте, хорошо ли вы вставили вилку в розетку. Если лампочка не мигает, это может означать следующее:
- проблемы с подключением к электросети;
- неисправность прибора;
- неисправность индикатора.
С некоторыми приборами поставляется индикатор, сообщающий о работоспособности устройства не миганием лампочки, а вибрацией.
Если «Алмаг 01» не работает, а срок действия гарантии еще не истек, необходимо обратиться в магазин, где вы его приобрели. Вам обменяют неисправный прибор на новый либо помогут отправить его в сервисный центр, чтобы специалисты устранили поломку.
Меры безопасности при работе с прибором
- Перед тем как пользоваться аппаратом, обязательно внимательно изучите руководство по эксплуатации.
- Осмотрите прибор. Убедитесь, что корпус, катушки-индукторы и кабели не повреждены. Если есть какие-либо повреждения, пользоваться аппаратом «Алмаг 01» ни в коем случае нельзя.
- Устройство можно подключать только в исправную электророзетку. Подходят розетки с рабочим напряжением в сети ~220В (-10%, +10%) или ~230В (-10%, +6%) и частотой 50 Гц. Убедитесь, что при подключении сетевой кабель не натягивается до предела.
- Оберегайте устройство от сырости, ударов и сотрясений. При обработке устройства дезинфицирующим раствором избегайте попадания влаги внутрь катушек-индукторов и электронного блока.
Меры осторожности при лечебном воздействии
- Длительность первой процедуры — 10 минут и даже менее.
- При лечении двух зон общее время воздействия — не более 30 минут.
- Если необходимо воздействие на шейно-грудной отдел позвоночника, длительность трех первых процедур — не более 10 минут.
- Запрещено проводить прямое воздействие на область сердца и головной мозг.
- поднимать и переносить за сетевой шнур;
- размещать рядом с магнитными носителями информации и магниточувствительными приборами (аудио-, видеоаппаратура и прочие аналогичные устройства).
Как проверить работоспособность аппарата «Алмаг 01»?
В комплект поставки входит специальное устройство — индикатор магнитного поля. Он предназначен для проверки работоспособности аппарата «Алмаг 01». Пользоваться им очень просто:
- включите прибор в сеть;
- положите индикатор на рабочую поверхность катушки;
- дождитесь мигания индикатора или его вибрации (в зависимости от того, какая модель включена в ваш комплект).
Если индикатор никаким образом не реагирует на включенный прибор, значит, с устройством что-то не в порядке.
Преимущества
Лечение «Алмагом» имеет немало преимуществ. Наиболее важные из них:
- простота использования — чтобы провести сеанс, не нужно обладать специальными знаниями и навыками;
- возможность воздействовать не только на кожу, но и на внутренние органы человека — это достигается благодаря тому, что магнитное поле способно проникать на 6-8 см внутрь человеческого организма;
- безопасность аппарата — при соблюдении элементарных мер предосторожности, указанных выше, им могут пользоваться пожилые люди, а также люди, находящиеся в ослабленном состоянии;
- хорошая переносимость магнитного поля пациентами, которым противопоказаны другие физиотерапевтические процедуры;
- полное отсутствие какой-либо зависимости или привыкания, а также побочных эффектов — в любой момент вы можете спокойно прекратить процедуры;
- лечение «Алмагом» можно производить дома, поэтому вам не придется периодически посещать процедурный кабинет, занимать очередь или договариваться о времени приема 6 ;
- возможность охватить за один курс различные проблемные зоны;
- долговременное использование — средний срок службы устройства составляет 5 лет, но оно может прослужить вам и дольше.
Основное достоинство аппарата «Алмаг 01» — это, конечно, его высокая эффективность. Она подтверждается клиническими исследованиями, проведенными, в частности, в Российском научном центре восстановительной медицины и курортологии МЗ РФ и московской Городской клинической больнице № 1 им Н. И. Пирогова.
Недостатки
Основной недостаток прибора заключается в том, что специалисты не могут дать стопроцентной гарантии результативности магнитотерапии. В ряде случаев методика подходит для лечения только легких и средних форм заболеваний.
Механизм действия
Бегущее импульсное магнитное поле по эффективности воздействия на клетки человеческого организма существенно превосходит переменные и постоянные поля. Благодаря этому аппарат:
- восстанавливает поврежденные клетки и ткани;
- улучшает внутриклеточный и межклеточный обмен;
- стимулирует восстановительные процессы, которые происходят в тканях.
Курс, состоящий из 10-20 сеансов, позволяет снять болевые ощущения и улучшить самочувствие, а также способствует выздоровлению.
Статистические данные по прибору
Клинические исследования показали, что при курсовом использовании аппарата «Алмаг 01» наблюдается:
- у 27,6% больных — выраженное улучшение;
- у 51,4% больных — умеренное улучшение;
- у 21% больных — незначительное улучшение.
Ухудшения состояния не зафиксировано.
Специалисты ГКБ №11 7 (г. Рязань) использовали устройство для лечения пациентов, страдающих от доброкачественной гиперплазии. В результате более чем у 90% больных уменьшились или исчезли боли в области гениталий, а у многих пациентов с симптомами сексуальных нарушений было отмечено восстановление копулятивной функции.
В ЦПЗ ГВКГ им. академика Н. Н. Бурденко «Алмаг 01» применялся для лечения травм. Исследования показали, что сроки лечения сократились примерно на 10% по сравнению с контрольной группой, состоящей из пациентов, не участвовавших в сеансах с применением аппарата.
Когда наступит эффект?
Эффект от использования «Алмаг 01», как правило, наступает не сразу. Это во многом зависит от заболевания, которое вы хотите вылечить. Пользоваться аппаратом нужно регулярно. Курс, в зависимости от заболевания и ее характера, может составлять от 10 до 20 процедур, его длительность необходимо обсудить с врачом.
Обычно эффект можно почувствовать через несколько процедур. Но в ряде случаев потребуется пройти полный курс лечения, а иногда необходимо повторное курсовое воздействие.
Список литературы
Берлин Ю., Винокурова И., Осокин А.. Эффективное лечение в домашних условиях. Новый магнитотерапевтический аппарат. / Электроника-НТБ, №5 — 2000.
Боголюбов В. М., Пономаренко Г. Н. Общая физиотерапия. — М., СПб.: 1996.
Жиборев Б. Н., Салынов. А. В., Ракчеев Б. Ю., Барсук А. Н.. Жиборев А. Б. РГМУ (зав. курсом урологии кафедры Жиборев Б. Н.) Симптомы нижних мочевых путей и хронический простатит у больных доброкачественной гиперплазией простаты. — Андрология и генитальная хирургия, № 4 — 2006.
Пономаренко Г. Н., Воробьёв М. Г. Современная домашняя физиотерапия. — СПб.; Д-САН, 1997
Сучкова Ж.Н. Локальная магнитотерапия.// МГ, 2001, №62, 9-13.
Холодов Ю. А. Мозг в электромагнитных полях. — М.: Наука, 1982.
Эйди У. Р. Кооперативные механизмы восприимчивости мозговой ткани к внешним и внутренним полям. — М.: Физиология человека , 1975.
Источники:
- https://artracam.com/news/gigroma-strannaya-shishka-na-ruke/
- https://clinica-paramita.ru/info/lfk-pri-artroze/
- https://doctor-moskva.ru/napravleniya/dermatolog/syp-na-rukakh/kak-otlichit-allergicheskuyu-syp-ot-infektsionnoy/
- https://euromednsk.ru/patients/articles/detskiy-travmotolog-ortoped/
- https://medportal.ru/enc/cardiology/heartpain/bol-v-serdtse-pri-vdohe/
- https://366.ru/articles/pribor-almag-01-instrukcija-po-primeneniju/

