Холера: лечение, симптомы, профилактика, признаки. Пути передачи, признаки и диагностика холеры.
5 причин почему болит в левом боку. Медцентр Здоровье — сеть лучших многопрофильных клиник в Москве. Опытные врачи и доступные цены. Современные методы диагностики и лечения.
У собаки болит живот — совет ветеринара. Ветеринарная клиника для кошек 🐈 и собак 🐕. Вызов ветеринара на дом ☎ 8 (495) 241-64-97
У собаки болит живот: очевидные и сопутствующие симптомы. Поведенческие признаки, появляющиеся при болях в животе у собаки. Причины, по которым у собак болит живот. Лечение и профилактика ➜ 4 рекомендации по предупреждению сильных болей в животе у собаки
У собаки болит живот

Рядовому владельцу, у которого нет ветеринарного образования, иногда бывает тяжело понять, что происходит с его животным.

- она выгибает спину, принимая позу «молящегося», не дает трогать себя за живот,
- скулит при ходьбе,
- не хочет сидеть или лежать,
- отказывается ходить, взвизгивает при ходьбе,
- брюшная стенка твердая на ощупь,
- пропал аппетит, наблюдается рвота или рвотные позывы, жидкий стул,
- живот может быть увеличен в объеме, наблюдаются явления метеоризма.
Конечно, эти симптомы — не стопроцентное свидетельство абдоминальной боли и животное нужно показать на осмотр ветеринарному специалисту.
Причины
Причин болезненности в животе у собаки очень много. Зачастую необходимо использовать несколько диагностических методов, чтобы постепенно, исключая одну болезнь за другой, добраться до истины. В основном, абдоминальная боль возникает у животных при:
-
,
- попадании инородного предмета в желудок и кишечник,
- при завороте желудка или при остром расширении желудка,
- при кишечных инфекциях и инвазиях (парвовирус, чума, коронавирус, глистная инвазия, инвазия простейшими),
- при наличии опухолей в желудочно-кишечном тракте, печени,
- при травмах и разрывах внутренних органов (например, при разрыве пиометры), что может вести к перитониту,
- при почечной колике, камнях в почках (нефролитиаз),
- при цистите или переполнении мочевого пузыря вследствие закупорки мочеиспускательного канала, камнях в мочевом пузыре (уролитиаз),
- при копростазе, мегакалоне (каловых камнях при сильном запоре).
Диагностика
- УЗИ для исследования органов брюшной полости. С помощью УЗИ можно определить следующие болезни:
- пиометру,
- подозрение на инородный предмет в желудочно-кишечном тракте (метод не является экспертным, но можно обнаружить участок кишечника со сниженной перистальтикой),
- воспалительный процесс в кишечнике,
- нарушение структуры почек при ХПН у собак, поликистоз почек, опухоли почек,
- цистит, переполнение мочевого пузыря, камни в мочевом пузыре,
- спленомегалию, гепатомегалию (увеличение в размере селезенки и печени соответсвенно),
- опухоли кишечника,
- свободную жидкость в брюшной полости,
- подозрение на каловые камни (копростаз),
- отек в области поджелудочной железы, абсцесс, кисты поджелудочной железы.
- инородное тело в ЖКТ,
- опухоли,
- свободную жидкость в брюшной полости,
- пиометру,
- переполнение мочевого пузыря, камни в почках, камни в мочевом пузыре,
- каловые камни, мегаколон,
- острое расширение, заворот желудка.
- работа почек, печени, поджелудочной железы,
- наличие воспаления, анемии, нарушении свертываемости крови,
- для диагностики острого панкреатита проводится анализ крови на специфическую панкреатическую липазу собак.
- на чуму, парвовирус, простейшие, коронавирусный энтерит.
- общий анализ мочи и анализ на соотношение белок/креатинин при почечной недостаточности,
- общий анализ мочи при наличии цистита, камней в почках и мочевом пузыре.
- для диагностики опухолевого процесса жидкость сдается на цитологический анализ,
- для диагностики кровотечений измеряется гематокрит жидкости.
Лечение

- оперативным (с помощью хирургической операции) при пиометре, опухолях, завороте желудка, для извлечения камней из мочевого пузыря, для извлечения инородных предметов и т.п.
- симптоматическим – для борьбы с симптомами, например, при панкреатите, вирусных инфекциях , цистите, почечной недостаточности.
Рекомендации

Чтобы не столкнуться в будущем со всеми перечисленными выше проблемами, рекомендуется наблюдение за игрушками собаки, контроль ее питания, соблюдение баланса в рационе. Животных, не использующихся в племенном деле, рекомендовано стерилизовать, чтобы не допустить развитие пиометры в будущем. Щенков требуется прививать уже с восьминедельного возраста, соблюдать карантин после покупки нового животного и ограничить общение с бездомными собаками. Питомцев старше семи лет рекомендуется раз в год приводить в ветеринарную клинику на осмотр и диспансеризацию.
(с) Ветеринарный центр лечения и реабилитации животных «Зоостатус».
Варшавское шоссе, 125 стр.1. тел. 8 (499) 372-27-37Что делать если у вас отравление?

Пищевое отравление может случится с каждым. Потому и необходимо уметь распознать его и своевременно оказать себе либо другому пострадавшему требуемую помощь.
Причины пищевого отравления
Отравление может быть обусловлено разными причинами. Выделяют токсикоинфекции и токсические отравления.
Пищевая токсикоинфекция появляется в результате попадания в желудочно-кишечный тракт (ЖКТ) с пищей патогенных микроорганизмов. Как правило, в качестве возбудителя выступают болезнетворные бактерии, размножающиеся в продуктах в случае их неправильного хранения либо попадающие в готовую еду при ее недостаточной обработке.
Вызвать токсические отравления могут разные яды — химические вещества или природные токсины, которые содержатся в ядовитых ягодах, грибах и многих других продуктах.
Наибольшую опасность, с точки зрения пищевого отравления, представляют скоропортящиеся продукты: рыба, мясо, молоко, салаты и прочее. Также, привести к пищевому отравлению способны яйца, домашние консервы, фрукты и овощи с повышенным содержанием нитратов, ядовитые грибы и ягоды, сырая фасоль, проросший зеленый картофель и недостаточно промытые сырые овощи и фрукты.
Не рекомендуется потреблять продукты с истекшим сроком реализации, во вздувшихся банках, в поврежденной заводской упаковке или имеющие несвойственный вид, запах, консистенцию и цвет.

Признаки пищевого отравления
Симптомы отравления во многом схожи, вне зависимости от причины. Их различают по интенсивности и тяжести в зависимости от типа отравляющего вещества, возраста (отравление у взрослого проходит легче, чем у детей и пожилых) и количества съеденного. Однако признаки воспалительного процесса стенок кишечника и желудка, а также проявления общей интоксикации организма имеют место практически всегда.
Признаки отравления:
- озноб, диарея, тошнота со рвотой;
- плохое самочувствие, недомогание, слабость;
- вздутие живота, болевые схваткообразные ощущения;
- подъем температуры (обычно небольшой).
Тяжелое отравление, к примеру, ботулотоксином, сопровождается симптомами поражения нервной системы:
Первая помощь при отравлении
Для тяжелых отравлений, либо отравлений, которые возникли после употребления грибов или консервов, необходим вызов скорой.
Симптомы, при которых не обойтись без врачебной помощи:
- весьма повышенная температура;
- частая диарея, водянистый стул, примеси крови;
- признаки ботулизма и отравления ядовитыми грибами — нарушенные зрение и координация, трудности с глотанием, галлюцинации, бред и мышечная слабость;
- пострадал маленький ребенок, беременная или пожилой человек.
Что нужно делать при отравлении:
- Промывание желудка. Дать больному воды или раствора соды, соли, марганцовки, а затем вызвать рвоту. За раз необходимо выпить не более пол-литра жидкости. Промывание нужно продолжать до полного отсутствия каких-либо примесей во рвоте. Как правило, это требует примерно пяти литров жидкости;
- Принятие энтеросорбента — препарата, связывающего и выводящего токсины. В качестве такового может выступать активированный уголь, полисорб, фильтрум или энтеросгель;
- Устранение обезвоживания и восстановление электролитного баланса. Для достижения данной цели нужно обильное питье (слабый чай и вода комнатной температуры) и применение специальных растворов (регидрон и глюкосолан).
В большинстве случаев облегчение наступает на второй день, а все признаки исчезают за три-пять дней. В противном случае разобраться в проблеме сможет терапевт или гастроэнтеролог.
Пища после пищевого отравления
Такое отравление наносит серьезный удар по кишечнику и желудку. В связи с этим питание после отравления должно быть щадящим.
В первый день рекомендуется вообще ничего не есть. Питье нужно оставить.
Во второй день есть уже можно, причем начинать надо с обволакивающей стенки кишечника пищи — рисовый отвар, жидкая рисовая каша на воде, слизистый рисовый суп.
Далее позволяется включить в меню овощное пюре, легкие супы на овощном отваре, отварную нежирную говядину, кисель, рыбу и птичье мясо.
Не рекомендуется потреблять молочные продукты, газообразующую продукцию, кофе и фрукты, а также все то, что раздражает слизистую (тяжелая, жирная и острая пища, спиртное).
Если симптомы отравления не проходят долгое время, нужно непременно обратиться к врачу.
В медицинском центре «Гераци», можно записаться на бесплатный прием терапевта. Он даст все необходимые рекомендации и план лечения. У нас можно сдать все анализы на определение инфекции. Ведет прием и гастроэнтеролог на дому и в клинике (на Западном и в «Александровке»).
Стоимость на услуги медицинского центра можно посмотреть в разделе “Прайс” или обратившись по телефону круглосуточной горячей линии +7 (863) 320-19-87.
Дивертикулярная болезнь ободочной кишки. Простыми словами
Гастроэнтеролог GMS Clinic Головенко Алексей отвечает на частые вопросы об этом заболевании в своей статье.

Что такое дивертикулы?
Дивертикул — это выпячивание кишечной стенки, напоминающее «грыжу» на футбольном мяче. Чаще всего дивертикулы обнаруживаются в толстой кишке — это последние 1,5 метра пищеварительной трубки, где всасывается вода, отчего стул из жидкого становится твердым. Реже встречаются дивертикулы в пищеводе и в тонкой кишке. Пол человека не влияет на то, появятся ли дивертикулы, зато с возрастом вероятность их возникновения возрастает.
Почему эти дивертикулы появляются?
Единой теории возникновения дивертикулов нет. Дивертикулы появляются в «слабых» местах кишечной стенки — местах, где ее пронизывают кровеносные сосуды. Замечено также, что дивертикулы чаще появляются у людей с запором и у жителей западных стран, где в рационе мало пищевых волокон — естественных «размягчителей» стула. По-видимому, если из-за недостатка пищевых волокон стул становится слишком плотным и перемещается по кишке не одной массой, а твердыми фрагментами, на отдельных участках толстой кишки слишком сильно повышается давление в просвете. Это и приводит к выпячиванию слизистой оболочки и подслизистого слоя кишки в сторону брюшной полости через мышечный слой.
У меня нашли дивертикулы. Я болен?
Скорее всего, нет. Простое наличие дивертикулов (при отсутствии симптомов) называют « дивертикулёзом ». Только у каждого пятого человека с дивертикулами появляются какие-то проявления болезни и далеко не всегда они связаны с активным воспалением дивертикулов.
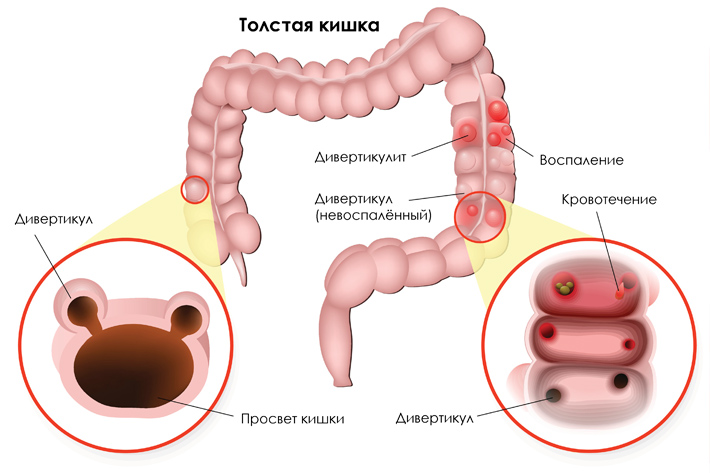
Может ли от дивертикулов болеть живот?
Может, но причин этой боли несколько. Интенсивная постоянная боль над участком кишки, где располагаются дивертикулы, чаще свидетельствует о воспалении дивертикула — дивертикулите . Воспаление появляется, когда устье дивертикула перекрывается плотным фрагментом стула (копролитом). Это нарушает кровоснабжение дивертикула, а также способствует перемещению (транслокации) бактерий из просвета толстой кишки в стенку дивертикула. Все вместе это приводит к воспалению дивертикула, а иногда — к кровотечению из него.
Чаще всего дивертикулит бесследно проходит на фоне терапии антибиотиками. У некоторых людей дивертикулит становится хроническим — воспаление не проходит. Это может привести к осложнениям: абсцессам (гнойники в ткани, окружающей дивертикул), свищам (гнойные ходы, соединяющие просвет дивертикула, например, с соседними органами), инфильтрату (опухолеподобному скоплению клеток вокруг воспаленного дивертикула) и стриктуре (сужению просвета кишки в месте воспаления). Впрочем, боль при дивертикулах толстой кишки может возникать и без воспаления.
Как так? Нет воспаления, откуда же тогда боль в фактически здоровой кишке?
В толще стенки толстой кишки имеется сеть из нервных волокон, которые управляют ее моторикой — тем, какие сегменты кишки будут сокращаться, выталкивая стул. При повышении давления в просвете кишки (прохождении стула или газа) активируются специальные клетки, выделяющие нейромедиаторы (например, серотонин). Это дает сигнал нервной системе сократить кишку и освободиться от содержимого. В норме эту «работу» кишечника мы почти не ощущаем.
При воспалении дивертикула баланс нейромедиаторов нарушается, чему отчасти способствуют и изменения состава бактерий внутри дивертикула. Дисбаланс нейромедиаторов может оставаться и тогда, когда воспаление уже прошло. Это приводит к повышению чувствительности кишки к растяжению (врачи называют это «висцеральной гиперчувствительностью»). Этот феномен подтверждается экспериментами. Если здоровому человеку и пациенту с дивертикулярной болезнью ввести в кишку баллончик и начать плавно надувать его воздухом, то у человека с заболеванием неприятные ощущения появятся раньше, чем у человека здорового (то есть боль возникнет при меньшем объеме баллончика). Такой же механизм боли описан и при синдроме раздраженного кишечника.
А как определяют, есть ли воспаление и другие осложнения?
Наилучшим методом обследования при подозрении на воспаление дивертикулов является компьютерная томография. При этом исследовании вокруг человеческого тела вращаются несколько излучателей и получаются многочисленные рентгеновские изображения. Затем компьютерная программа по этим фрагментам создает цельные «срезы» тела. Томография позволяет не только увидеть изменения контура кишечной стенки (то есть собственно дивертикулы), но и изменения тканей, окружающих толстую кишку (например, абсцессы). Менее точным способом найти дивертикулы является ирригоскопия или, по-простому, клизма с сульфатом бария, который хорошо различим в рентгеновских лучах и позволяет увидеть внутренний контур кишки и некоторые совсем уж грубые осложнения (например, стриктуры).
Вместо компьютерной томографии в некоторых центрах используют ультразвуковое исследование (УЗИ), которое, в отличие от томографии, полностью безопасно и, по-видимому (в опытных руках), обладает почти такой же точностью. Минусом является то, что специалист по УЗИ должен пройти специальную длительную подготовку, чтобы научиться диагностировать дивертикулы, поэтому такие врачи, увы, есть не в каждой клинике.
А колоноскопия?
Колоноскопия — то есть исследование толстой кишки при помощи гибкого аппарата с видеокамерой — тоже способ обнаружить дивертикулы. Большинство дивертикулов обнаруживают случайно именно при плановой колоноскопии, которую делают для раннего выявления рака. Однако при подозрении на острое воспаление дивертикула (дивертикулит), колоноскопию не используют как первоочередной способ диагностики. При колоноскопии кишку изнутри раздувают газом, а это может привести к перфорации (разрыву) дивертикула.
В то же время, уже после того, как воспаление дивертикула прошло, колоноскопию выполнить следует обязательно. Исследования показывают: вероятность найти рак толстой кишки повышается в течение первого года после острого дивертикулита. По-видимому, воспаление у некоторых пациентов «маскирует» опухоль на рентгеновских снимках, а сразу посмотреть всю толстую кишку эндоскопом во время острого воспаления и небезопасно, и невозможно из-за болезненности.
Можно защититься от дивертикулита и других осложнений?
Да, если у вас нашли дивертикулы, вы можете уменьшить риск воспаления, добившись ежедневного опорожнения кишечника мягким стулом. Консистенция стула больше всего зависит от содержания пищевых волокон. Старайтесь ежедневно употреблять в пищу не менее тарелки или чашки овощей и фруктов, добавляйте в кашу и йогурт пшеничные отруби и с каждым приемом пищи выпивайте хотя бы стакан жидкости (не обязательно воды). Вместо конфет и других сладостей старайтесь есть сухофрукты — это также поможет держать вес под контролем.
Бывает, что от обильного приема растительной пищи повышается газообразование. Тогда для нормализации стула принимают сбалансированные пищевые волокна, которые не так сильно ферментируются бактериями, например, псиллиум — это шелуха семян подорожника, которую можно употреблять неограниченно долго. К слову, у вегетарианцев, которые, отказываясь от мяса, начинают больше употреблять растительной пищи, и сами дивертикулы, и их осложнения, возникают реже, чем у невегетарианцев.
Говорят, нельзя есть семечки и поп-корн — это всё в дивертикулах застревает.
Это старая теория, которая полностью была полностью опровергнута современными исследованиями. Американские ученые наблюдали за 47 000 людей, у которых при плановом обследовании в возрасте от 40 до 75 лет не было обнаружено каких-либо заболеваний толстой кишки, а также дивертикулов. Участники на протяжении 18 лет каждые 2 года заполняли опросники о своем состоянии и рассказывали о своем питании. Оказалось, что дивертикулиты и кровотечения из дивертикулов случались с одинаковой частотой и у людей, не употребляющих орехи, попкорн и семечки, и у питающихся полноценно. Более того: те, кто принимал орехи два раза в неделю не только не чаще, а реже оказывались у врачей из-за дивертикулита, чем люди, употребляющие орехи всего лишь раз в месяц.

Мне поставили диагноз «неосложненная дивертикулярная болезнь с клиническими проявлениями». Болит живот слева, а врачи не находят воспаления. Это лечится?
Да, из-за схожих механизмов боли лечение неосложненной дивертикулярной болезни похоже на лечение синдрома раздраженного кишечника. Боль устраняют приемом спазмолитиков — препаратов, снимающих болезненное сокращение кишки, которые нередко принимают длительно. Также иногда назначают прием неабсорбируемого (невсасывающегося) антибиотика, чтобы изменить состав бактерий в кишке. Некоторым пациентам, чтобы наладить обмен серотонина, регулирующего моторику кишки, может понадобиться небольшая доза антидепрессантов.
Понятно, а вдруг сегодня болит не от воспаления, а завтра — дивертикулит и перитонит? Когда бежать к врачу?
Обратиться к врачу нужно, если боль резко усилилась и стала постоянной, не проходит ночью, а также если при этом поднялась температура тела, появились озноб, тошнота или рвота, или случился обморок. Также всегда следует проконсультироваться с врачом, если в стуле появилась кровь. Это очень важно. Без своевременного лечения дивертикулит может закончиться операцией. А то и хуже.
Почему у собаки болит живот – и что предпринять хозяину?

Далеко не каждый хозяин знает, что делать в домашних условиях, если у собаки болит живот. Способы устранения неприятных ощущений зависят от их причины. Понять, в чем дело, можно по поведению питомца и сопутствующей симптоматике. Большая часть возможных патологий лечится только под контролем ветеринара.
Как понять, что у собаки болит живот?
Симптомы острой боли в животе появляются у собак только при серьезных нарушениях. Многие четвероногие имеют высокий болевой порог, поэтому необходимо в первую очередь обращать внимание на поведенческие признаки и сопутствующую симптоматику.

Очевидные и сопутствующие симптомы
Если у собак болит живот, симптомы обязательно затрагивают органы ЖКТ. Развивается сильный метеоризм, сопровождающийся постоянным урчанием в желудке и вздутием. Стул становится жидким или очень твердым. Вместе с консистенцией изменяется и цвет фекалий. В зависимости от причины, в экскрементах могут попадаться фрагменты непереваренной пищи, слизь и кровь. Аналогичные включения наблюдаются и в рвоте.
Сопутствующая симптоматика очень разнообразна. Она включает:
отклонение температуры тела от нормы в большую или меньшую сторону;
нарушение сердечного ритма;
затрудненное или частое дыхание;
посинение или побледнение слизистых;
мышечные спазмы и судороги.
Интенсивность перечисленных признаков определяет место появления боли, ее причины и возраста животного.

Поведенческие признаки
Заболевший питомец теряет привычную активность, много лежит, но постоянно вертится в попытке найти удобное и безболезненное положение. Развивается апатия. Животное отказывается выполнять команды, не реагирует на любые игрушки и встает погулять через силу.
При выраженных болевых ощущениях четвероногий любимец может привлекать внимание хозяина лаем, поскуливанием или воем. Его походка изменяется. Появляется хромота, а слишком резкие движения сопровождаются жалобным взвизгиванием.
Появляются приступы агрессии к хозяевам и другим животным. Таким поведением питомец реагирует на прикосновения в области брюшины или пытается снять стресс. В последнем случае агрессию называют перенаправленной.
Вероятные причины недомогания
Причины, по которым у собак болит живот, можно разделить на 10 групп. Большая часть из них связана с патологиями.
Переедание или длительное голодание
Избыточное поглощение пищи тормозит ее переваривание и провоцирует растягивание стенок желудка. В будущем это чревато гастритом.

Для организма опасно не только переедание, но и длительное голодание. Слишком большие перерывы между кормлениями и постоянное чувство голода приводят к отторжению пищи.
Нельзя забывать и про некачественное питание. Сюда включают нехватку белка и клетчатки, слишком быстрый переход с «сушки» на натуралку, а также употребление запрещенных продуктов, включая блюда с человеческого стола.
Попадание инородного тела
Предмет, проглоченный во время игры, может застрять в органах пищеварения. Это чревато травмами тканей, воспалительным процессом и инфицированием.
Заражение глистами
Болезненность возникает и при запущенном гельминтозе. Наличие паразитов можно определить по потускнению шерсти, зуду в районе анального отверстия и резкой потере веса при сохранении аппетита.

Проблемы с желудком или поджелудочной
Заболевания из этой группы часто развиваются из-за неправильно питания. К ним относят:
Гастрит. При этой патологии здоровая слизистая желудка заменяется фиброзной тканью. Процесс переваривания ухудшается, а на пораженном участке разрастаются эрозии и язвы. На запущенной стадии гастрит осложняется желудочными кровотечениями и заворотом желудка.
Перитонит, или воспаление серозной оболочки брюшной полости. Вероятность выздоровления при этой болезни составляет всего 10%.
Асцит, или брюшная водянка. Часто сопровождает перитонит и не является самостоятельным заболеванием.
Панкреатит, или воспаление поджелудочной железы. При этой патологии орган начинает разъедать сами себя. Сильное повреждение тканей чревато летальным исходом на фоне острой интоксикации.
Точную причину патологии устанавливают с помощью УЗИ и рентгена перечисленных органов.
Проблемы с желчным пузырем, печенью, селезенкой
Нарушение процесса пищеварения характерно не только для панкреатита, но и для холецистита, или воспаления желчного пузыря. В результате болезни желчь остается внутри органа и не поступает в двенадцатиперстную кишку. Постепенно она изъязвляет стенки пузыря, вызывая обширные некрозы и перфорацию тканей.
Колика может указывать и на цирроз – конечную стадию многих хронических заболеваний печени. Эта патология необратима, поэтому ее терапия сфокусирована на сохранении привычного образа жизни и устранении сопутствующих симптомов.

Селезенка – важный орган иммунной системы, отвечающий за кроветворение, накопление тромбоцитов с лимфоцитами и разрушение старых тромбоцитов с эритроцитами. Боли в этом органе появляются при травмах, циррозе, онкологии и инфекциях.
Проблемы с кишечником
При закупорке кишечника комками шерсти, глистами, инородными телами и кишечными камнями возникает копростаз, или каловый запор. Продолжительное скопление экскрементов вызывает сильнейшую интоксикацию и повышает внутреннее давление, чреватое разрывом тканей.
Проблемы с мочеполовой системой
Сюда включают цистит, простатит, МКБ, уретрит и пиометру. Их можно распознать по нарушению мочеиспускания и болезненным ощущениям в области живота. Воспаление слизистых сопровождается частыми позывами и скудным опорожнением. Животное постоянно присаживается, но выдавливает из себя не больше пары капелек.
Отравление
Любовь к подбиранию и обнюхиванию всего подряд очень опасно. По способу попадания яда в организм отравление разделяют на следующие виды:
респираторное – токсины проникают через носовые пути;
контактное – опасное вещество оказывается на коже;
пищевое – отрава заглатывается вместе с пищей или другими веществами.
Последний вид встречается чаще остальных. Помимо ядов, опасность представляют просроченная еда, запрещенные для собак продукты, средства бытовой химии и лекарства.

Онкология
Злокачественные новообразования приводят к постепенному отказу пораженного органа. Состояние собаки усугубляется при появлении метастазов, то есть при распространении опухолевых клеток в другие отделы организма.
Вирусные или бактериальные заражения
Помимо гельминтозов, болезненность вызывают вирусные и бактериальные инфекции. Чаще всего колики сопровождают чуму плотоядных, заражение парвовирусом, колибактериоз и сальмонеллез.
Важность диагностики: самостоятельной или в ветеринарной клинике
Самостоятельная диагностика включает в себя тщательный осмотр питомца и фиксацию всех тревожных симптомов. Эти данные потребуются ветеринару для сбора анамнеза. Также рекомендуется сразу взять с собой анализы мочи, кала и образец рвотных масс. В крайнем случае, можно их сфотографировать.
Помимо базовых анализов, собаке придется сделать УЗИ и рентген. С их помощью можно обнаружить опухоли, асцит, аномалии почек и кишечные камни, а также воспаления в желудке, кишечнике и мочеполовой системе. При асците назначают анализ на цитологию. Обследование проводят до обнаружения точной причины недомогания, так как до этого момента лечение носит лишь симптоматический характер.
Что можно вылечить дома, а с чем стоит обратиться к ветеринару?
Поставить точный диагноз самостоятельно невозможно. Его можно лишь случайно угадать. Из-за этого ветеринары категорически не рекомендуют заниматься самолечением.
Если вы не можете попасть к врачу в ближайшее время, то окажите питомцу первую помощь. Облегчить боль можно с помощью легкого массажа живота и голодной диеты.
При отравлении рекомендуется промыть животному желудок и кишечник, но только в том случае, если известна причина интоксикации. Также следует избегать промывания при подозрении на желудочно-кишечные кровотечения, при потере сознания и при проглатывании кислот и щелочей. В этих ситуациях следует срочно вызывать ветеринарную службу или ехать в клинику самостоятельно.
Большая часть лекарств из домашней аптечки опасна для четвероногих питомцев. Их следует давать только после одобрения ветеринара, с которым можно легко связаться по телефону.

После сдачи всех необходимых анализов животному могут выписать следующие средства:
пищеварительные ферменты, облегчающие расщепление пищи, и пробиотики, восстанавливающие кишечную микрофлору;
антигельминтики, антибиотики и противовирусные, воздействующие прямо на возбудителя;
антациды, обладающие обволакивающим эффектом;
жаропонижающие, противорвотные и противовоспалительные;
иммуномодуляторы, стимулирующие работу иммунных клеток;
мочегонные, сорбенты и желчегонные;
слабительные или антидиарейные;
противоязвенные, понижающие кислотность желудочного сока;
спазмолитики и анальгетики;
гепатопротекторы, восстанавливающие пострадавшие клетки печени.
Также может потребоваться оперативное лечение. К нему прибегают при закупорке желчевыводящих протоков, онкологии, абсцессах и некрозах. До выздоровления питомца сажают на строгую диету, снижающую нагрузку на пораженные органы.
Профилактика и общие рекомендации по здоровью
Профилактика болей в животе строится на улучшении условий содержания и ухода. Для сохранения здоровья питомца потребуется придерживаться следующих рекомендаций:
Уделите особое внимание дрессировке. Животное, знающее команды запрета, сразу же выплюнет отраву после произнесения слова «Фу».
Пересмотрите систему хранения потенциально опасных вещей. Бытовая химия не должна стоять на полу, где свободно перемещается ваш четвероногий любимец.
Используйте антигельминтные препараты каждые 3 месяца и не пропускайте плановую вакцинацию. Сформированный иммунитет защитит от самых распространенных инфекций, облегчив течение в случае заражения.
Следите за качеством питания и режимом кормления. Исключите подачки со стола и соблюдайте равные интервалы между кормлениями.
Будьте внимательны к сопутствующим симптомам. Внезапное изменение консистенции и цвета стула, не имеющее очевидной причины вроде съеденной накануне свеклы – веский повод для обращения к ветеринару.

Сильные боли в животе у собаки нельзя оставлять без внимания. Они входят в симптоматику многих смертельно опасных патологий, поэтому любое промедление с диагностикой может стоить питомцу жизни. Если у вас нет возможности посетить ветклинику – позвоните туда хотя бы ради консультации.
Статья носит информационный характер. Обратитесь к ветеринару!
5 причин почему болит в левом боку

Варшавская

Краснопресненская

Аннино

Цветной бульвар
Пн–Пт: с 9:00 до 18:00,
Сб: с 10:00 до 16:00,
Вс: выходной
Боль — механизм, с помощью которого организм оповещает нас о возможных повреждениях тканей. Но часто ли мы сразу обращаемся к специалисту в случае беспокойства от боли? Или терпим до последнего и только потом доверяемся врачу? Давайте разберемся, почему нельзя игнорировать боль и что делать при ее обнаружении.
Одной из распространенных причин обращения к врачу является жалоба на боль в левом боку. Это не удивительно, ведь слева в брюшной полости находится множество органов: диафрагма, селезенка, часть желудка, поджелудочная железа, двенадцатиперстная кишка, петли кишечника, почка, мочевой пузырь и придатки матки у женщин. Помимо болезней, связанных с этими органами, боль в левом боку может иметь и другое происхождение.
Что болит в боку слева и о чем это говорит
1. Физиологическая боль в левом боку. Пожалуй, самый «безобидный» сигнал от тела. Физиологическая боль может возникнуть в результате бега. Селезенка переполняется кровью и давит на собственную оболочку, это и вызывает боль. Именно поэтому необходимо тщательно разминаться перед бегом и сохранять ровное дыхание во время активности. Бояться такой боли не стоит, просто остановитесь и отдышитесь, а когда боль стихнет, вернитесь к тренировке, немного снизив темп.
2. Кишечник. Причин для боли в кишечнике слева может быть множество: кишечная инфекция, колика, рост новообразование, синдром раздраженного кишечника. Если боль носит разовый характер и проходит сама через пару дней, беспокоиться не стоит. Если же боль продолжается больше двух дней, становится постоянной и мешает нормальной жизни, нужно обратиться к врачу и пройти обследование.
3. Поджелудочная железа. Ноющая боль в левом боку постоянна и усиливается после приема пищи? Это может быть симптомом хронического панкреатита, то есть воспаления поджелудочной железы, возникающего многократных повреждений органа. Если подобная боль возникла впервые, но сохраняется несколько дней, нужно провести обследование на выявление острого панкреатита.
4. Желудок. Большая часть желудка расположена в левой половине брюшной полости, поэтому боль, связанная с этим органом, чаще возникает слева. Острая боль вверху живота может сигнализировать о гастрите или язвенной болезни. Она может возникнуть как у взрослого, так и у ребенка. Поэтому если ребенок жалуется на боль в левом боку, его нужно срочно показать врачу.
5. Почки. При заболеваниях, связанных с выделительной системой, боль часто ощущается в области поясницы. Сильную боль, которая распространяется вниз по мочеточнику и до промежности, может вызвать почечная колика, возникшая при попадании камня в мочеточник. Если боль тупая, ноющая, отдает в низ живота, это может быть симптомом пиелонефрита.
Помните, что точный диагноз сможет поставить только специалист на основе ваших жалоб и результатов дополнительных обследований и анализов. Не стоит паниковать при разовом появлении боли, с ней может столкнуться любой человек. Однако если боль сопровождается дополнительными симптомами, то стоит обратить на нее более пристальное внимание.
На какие симптомы стоит обратить внимание
Помимо боли могут возникнуть и другие симптомы, многие из которых являются поводом для неотложного обращения к врачу или вызова скорой медицинской помощи.
1. Повышение температуры. Этот симптом характерен для многих кишечных инфекций, острого панкреатита, заболеваний желудка, пиелонефрита и многих других болезней. Помните, если температура долго не спадает даже после приема жаропонижающих средств, необходимо обратиться в службу скорой помощи.
2. Тошнота и рвота. Подобные симптомы могут сопутствовать всем вышеперечисленным заболеваниям. Не откладывайте вызов врачей, если в рвотных массах есть кровь или же рвота не прекращается.
3. Диарея. Учащение стула может сопровождать кишечные инфекции, панкреатит, гастрит и другие заболевания. Если кал имеет черный цвет или примесь крови, стоит незамедлительно обратиться к специалистам.
Менее опасными симптомами, сопровождающими боли в левом подреберье, является вздутие, тяжесть после приема пищи (особенно жареной, жирной, соленой), сильное урчание в животе, изжога.
К какому врачу обратиться с болью в левом боку
При обнаружении боли в левом боку, стоит обратиться к компетентному специалисту. Первым делом стоит записаться на прием к гастроэнтерологу, так как боли в животе — это профиль данного специалиста. После обследования врач может вас перенаправить к другому специалисту — кардиологу, неврологу, хирургу или нефрологу, если выявится, что у вас нет заболевании ЖКТ.
В медицинском центре «Здоровье» в Москве принимают врачи самых разных направлений. В лаборатории центра вы можете сдать кровь и сделать УЗИ по назначению врача, чтобы не терять время в очередях и узнать результаты обследования как можно быстрее. Мы сохраняем доступные цены на прием специалистов и процедуры, необходимые для обследования организма.
Запишитесь на прием по телефону или оставьте заявку на сайте, и наши администраторы запишут вас на прием.
Не игнорируйте боль, обращайтесь за помощью своевременно, чтобы предотвратить возможные осложнения.
Холера
Холера – это особо опасное инфекционное заболевание, которое вызывает сильную диарею и обезвоживание вплоть до гиповолемического шока и смерти. Чаще всего заражение происходит через загрязненную воду. При отсутствии лечения эта патология может привести к летальным осложнениям в течение нескольких часов даже у ранее здоровых людей. Современные методы очистки воды практически устранили холеру в промышленно развитых странах. Но эта болезнь все еще встречается в Африке и Юго-Восточной Азии. Риск эпидемии холеры наиболее высок, когда бедность, войны или стихийные бедствия вынуждают людей жить в тесноте без надлежащих санитарных условий.
Согласно статистическим данным, ежегодно в мире фиксируется около 5 млн случаев холеры, из которых около 130 тыс. заканчивается летально.
В каких странах можно заразиться холерой?
Повышенный риск инфицирования холерным вибрионом есть у людей, проживающих или пребывающих в длительной командировке в следующих странах:
- Йемен.
- Ирак.
- Иран.
- Индия.
- Нигерия.
- Уганда.
- Мексика.
- Танзания.
- Бразилия.
Симптомы холеры
Большинство людей, инфицированных холерным вибрионом, не заболевают и даже не знают, что были заражены. Но при этом они выделяют бактерии со стулом в течение 7-14 дней, из-за чего все еще могут заразить других через загрязненную воду.
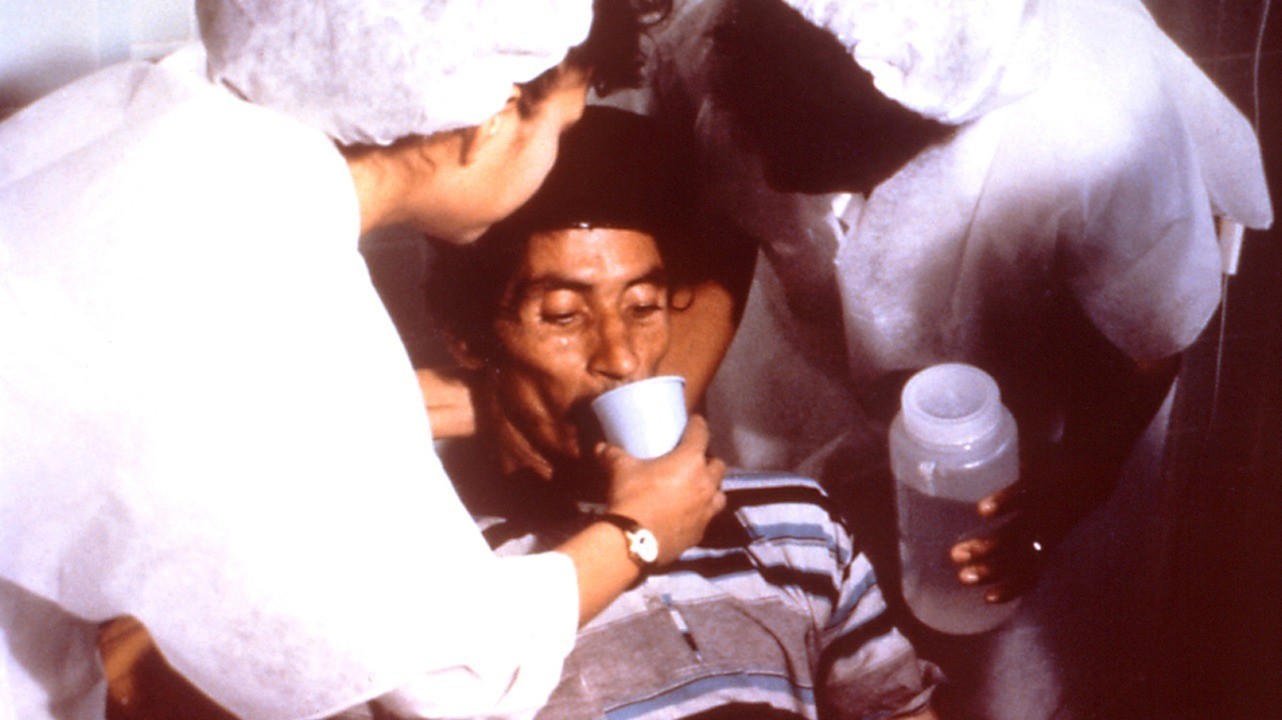
Больные холерой страдают от обезвоживания организма. Фото: PHIL CDC
Как правило, клинические проявления холеры представлены умеренной или выраженной диареей, которая мало чем отличается от расстройства стула другого происхождения. Реже развиваются более серьезные симптомы. Как правило, это происходит внезапно, спустя 1-3 дня после заражения.
Симптомами холерной инфекции могут быть:
- Выраженная диарея. Как правило, она является первым симптомом заболевания. Возникает чаще всего ночью или утром на фоне нормальной температуры тела и при отсутствии боли в животе. Изначально стул выглядит как при обычной диарее, но затем быстро приобретает специфический вид «рисового отвара» – мутно-белого, прозрачного с беловатыми включениями стула с примесями в виде хлопьев. Запаха при этом нет. Объем выделений может достигать 3 литров в сутки.
- Рвота. Присоединяется вскоре после диареи. Рвота имеет вид мутно-белой воды без запаха, иногда происходит «фонтаном». Часто возникает без предшествующего напряжения мышц брюшной стенки и тошноты, боли в животе. Сопутствующие проявления – урчание и дискомфорт в области пупка.
- Дегидратация (обезвоживание). В результате сильной потери жидкости вместе со стулом и рвотными массами развивается дегидратация. На ранних стадиях она проявляется общей слабостью и вялостью, но быстро переходит к более серьезным симптомам (табл. 1).
Сухость слизистых оболочек рта
Умеренный налет на языке белого цвета
Кожа бледная и сухая, ее упругость и эластичность снижены
Охриплость голоса, снижение его громкости
Судороги в икроножных мышцах
Повышенная частота сердцебиения и падение артериального давления
Синюшный окрас кожи и слизистых оболочек
Заостренные черты лица, глаза западают, кожа на руках сморщивается – «руки прачки»
Человек может говорить только шепотом
Судороги мышц по всему телу
Мочеиспускание частично или полностью прекращается
Ранее упомянутые симптомы развиваются очень быстро
Систолическое артериальное давление опускается ниже 60 мм рт. ст.
Вместо рвоты возникает икота
Снижается температура тела
Общие тонические судороги
Развивается гиповолемический шок
Когда обратиться к врачу?
Риск вспышки холеры в промышленно-развитых странах невелик. Даже в тех регионах, где он существует, вероятность инфицирования при условии соблюдения рекомендаций по безопасности пищевых продуктов минимален. Тем не менее случаи холеры отмечаются во всем мире.
Таким образом, если после посещения региона с недавно зафиксированными случаями холеры у человека появляется тяжелая диарея, это повод немедленно обратиться к врачу².
Особенности холеры у детей
В возрасте до 3 лет характерное для холеры обезвоживание переносится значительно тяжелее. Из-за этого у детей быстрее развиваются признаки нарушения работы нервной системы в виде резкой общей заторможенности, судорог и даже утраты сознания. При этом, в отличие от взрослых, температура тела у детей при холере часто повышается до 37,5-38,0°С.
Лечение холеры
Лечение больных с холерой проводится в стационарах инфекционного отделения, в изолированном боксе. В большинстве случаев пациенты нуждаются в постельном режиме. Основу лечения составляет коррекция водно-солевого баланса и антибактериальная терапия. Длительность лечения зависит от тяжести протекания холеры и составляет 3-5 дней.
Восстановление водно-солевого баланса
Важную роль в лечении занимает восстановление водно-солевого баланса, которое необходимо начать с первых часов развития заболевания. Необходимо компенсировать потерю жидкости в организме: объем поступающей жидкости должен в 1,5 раза превышать ее потери (рвотные массы, стул).

Регидратацию и коррекцию водно-солевого баланса важно начать как можно раньше. Фото: belchonock / Depositphotos
При 1-2 степени обезвоживания используются водно-солевые растворы, которые принимаются перорально. При 3-4 степенях дегидратации больные теряют возможность пить самостоятельно, из-за чего солевые растворы вводятся внутривенно струйно на протяжении первых нескольких часов, после чего их введение продолжают внутривенно капельно.

В некоторых случаях нет возможности приобрести готовый раствор для пероральной регидратации. В качестве временной меры можно использовать приготовленный в домашних условиях аналог. Для этого нужно смешать:
- 1 литр бутилированной или кипяченой воды.
- 6 чайных ложек без горки (около 30 граммов) столового сахара.
- 1/2 чайной ложки без горки (около 2,5 граммов) поваренной соли.
Антибактериальная терапия
Для борьбы непосредственно с возбудителем заболевания назначаются антибиотики. При холере эффективными средствами считаются:
- тетрациклины: тетрациклин, доксициклин;
- фторхинолоны: ципрофлоксацин;
- макролиды: эритромицин;
- при непереносимости антибиотиков назначаются препараты из группы нитрофуранов (фуразолидон).
Историческая справка
В XIX веке холера начала распространяться по миру из своего первоначального резервуара – дельты реки Ганг в Индии. Шесть последующих пандемий забрали жизни многих миллионов людей на всех континентах планеты. Последняя (седьмая) пандемия началась в Южной Азии в 1961 году, в 1971 году достигла Африки, а в 1991 году – Америки. Сейчас холера является эндемическим заболеванием во многих странах¹.
Факторы риска
К холере восприимчивы все, за исключением младенцев, получивших иммунитет от кормящих матерей, ранее переболевших холерой. Тем не менее, определенные факторы могут сделать человека более уязвимыми для болезни или обусловить более тяжелое течение инфекции. К таковым относятся:
- Плохие санитарные условия. Антисанитария в местах проживания характерна для лагерей беженцев, бедных стран и районов, пострадавших от голода, войны или стихийных бедствий.
- Снижение или отсутствие кислоты в желудке. Бактерии холеры не могут выжить в кислой среде, а обычная желудочная кислота часто служит защитой от инфекции. Но люди с низким уровнем желудочного сока (например, дети, пожилые и люди, принимающие препараты для снижения секреции желудочного сока) лишены этой защиты.
- I (0) группа крови. Причины до конца еще не изучены, но вероятность развития холеры у людей с первой группой крови в два раза выше, чем у остальных².
Диагностика
Постановка диагноза проводится на основе сочетания данных истории болезни, клинических проявлений и результатов лабораторных исследований. При сборе анамнеза выясняются возможные пути инфицирования холерой (употребление в пищу потенциально зараженной воды или морепродуктов) и факторы риска – например, командировка в неблагополучные страны, области, районы за несколько дней до появления симптомов.
При лабораторной диагностике холеры используются следующие анализы:
- Общий анализ крови (ОАК). В нем отмечается умеренное повышение уровня эритроцитов и лейкоцитов, в том числе нейтрофилов. Также повышается насыщение эритроцитов гемоглобином, скорость оседания эритроцитов (СОЭ). При этом может падать уровень моноцитов.
- Общий анализ мочи (ОАМ). Помимо общего уменьшения объема выделяемой мочи по мере нарастания обезвоживания в ней может отмечаться повышение уровня патологических цилиндров и белка.
- Бактериологический посев. При подозрении на холеру с целью выявления возбудителя образец рвотных масс или испражнений сеется на питательную среду. Спустя 1-2 дня получают рост колоний. При подозрении на холеру исследование повторяется еще дважды.
- Экспресс-тесты с моноклональными антителами. Позволяют в течение 5 минут подтвердить факт инфицирования человека холерными вибрионами.
- Реакция непрямой гемагглютинации крови (РНГА). Дает возможность выявить наличие специфических антител в крови. Положительным результатом считается их диагностический титр 1:160. Тест информативен только с 5-го дня заболевания.
- Полимеразная цепная реакция (ПЦР). Позволяет выявить генетический материал (в данном случае – ДНК) возбудителя. Помимо выделений больного для исследования также может использоваться вода или продукты питания, которые являются потенциальным источником заражения.
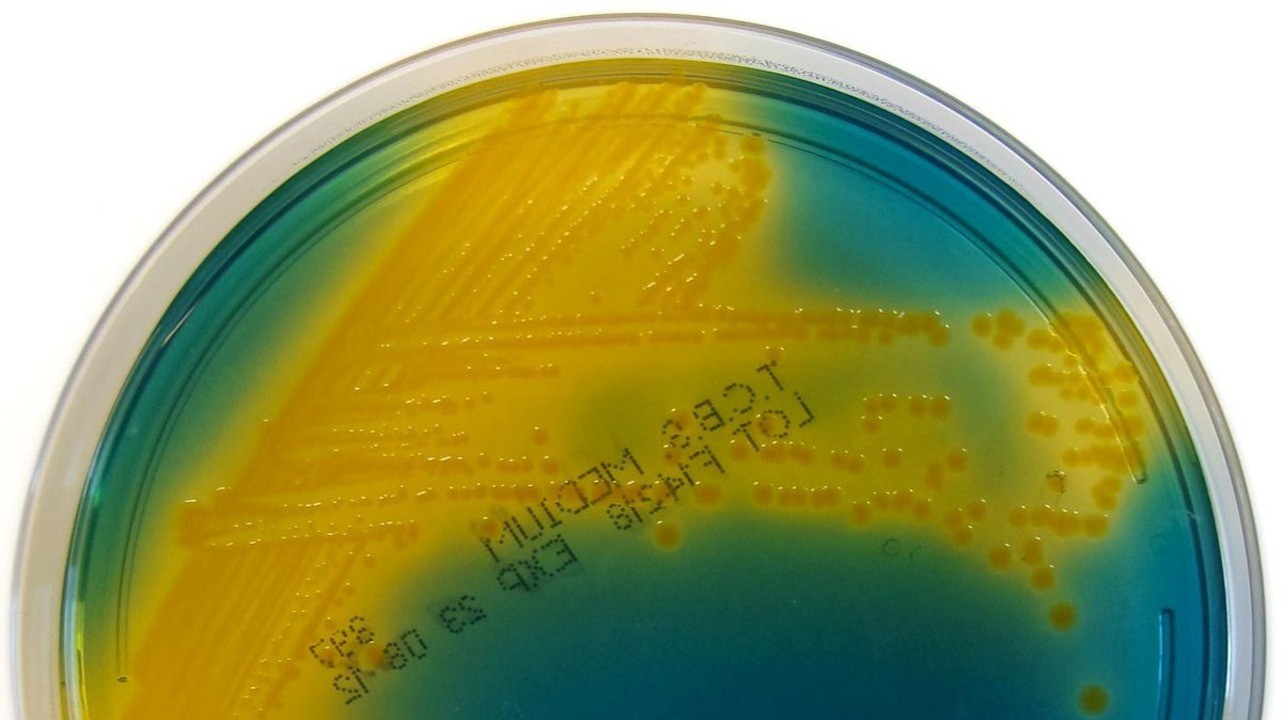
Бакпосев при холере – один из методов диагностики. Фото: Nathan Reading / Flickr (CC BY-NC-ND 2.0)
Дифференциальная диагностика холеры проводится с другими заболеваниями, которые на ранних этапах могут сопровождаться похожими симптомами. К ним относятся:
- Острые кишечные инфекции: сальмонеллез, брюшной тиф, эшерихиоз (дизентерия), ротовирусная инфекция. Они также сопровождаются диареей, рвотой. Однако в отличие от холеры при них повышается температура тела, возникают боли в животе, а обезвоживание зачастую умеренное или вовсе отсутствует.
- Отравления. Симптомы интоксикации химическими веществами напрямую зависят от конкретного реагента. Однако в большинстве случаев они также проявляются рвотой, диареей и признаками нарушения работы ЦНС. При этом дегидратация, как правило, не возникает.
- Ботулизм. Острая инфекция, которая также приводит к нарушению работы ЦНС. При этом помимо судорог скелетных мышц страдает зрение и дыхание. В отличие от холеры часто возникает запор. Причиной инфицирования чаще всего становится употребление в пищу испорченных консервов или копченостей.
Возбудитель и пути инфицирования
Возбудитель холеры – холерный вибрион (Vibrio cholerae), а именно две его серогруппы O1 и O139. Из них основными биотипами, которые вызывают вспышки заболевания, являются: О1 classica – классический биотип. О1 El Tor – преобладает в настоящее время. О139 Bengal – известен с 1992 года, причина крупной эпидемии в Бангладеш, Индии и рядом расположенных странах.
Источником инфекции является больной человек или носитель бактерии. Люди наиболее заразны в первые 7 дней с момента развития холеры – в это время они активно выделяют холерные вибрионы в окружающую среду. Насекомые и животные не являются переносчиками этой болезни.
Передача инфекции чаще всего происходит фекально-оральным способом. Инфицирование может происходить следующими путями:
- Поверхностная или колодезная вода. Загрязненные общественные колодцы – частая причина крупномасштабных вспышек холеры. Особому риску подвержены люди, живущие в тесноте в плохих санитарных условиях.
- Морепродукты. Употребление в пищу сырых или недоваренных морепродуктов, особенно моллюсков, может привести к развитию холеры.
- Сырые фрукты и овощи. Сырые неочищенные фрукты и овощи – частый источник инфекции в эндемичных регионах. Неразложившиеся удобрения или оросительная вода, содержащая неочищенные сточные воды, могут загрязнять продукты на поле.
- Зерна. В регионах, где широко распространена холера, рис и просо, загрязненные после приготовления и хранящиеся при комнатной температуре в течение нескольких часов, могут стать средой для роста бактерий холеры.

Риск развития эпидемии холеры наиболее высок в антисанитарных условиях. Фото: Olgatribe / Depositphotos
Классификация
В клинической практике используется несколько классификаций холеры. Это обусловлено различиями в симптомах заболевания и подходах к лечению в различных случаях. Также некоторые формы болезни могут иметь нехарактерное для классической холеры течение.
В зависимости от развивающихся симптомов холера делится на такие формы:
- Типичная или желудочно-кишечная. Классическая форма холеры, сопровождающаяся расстройствами ЖКТ.
- Атипичная. Включает в себя несколько подвидов, которые существенно отличаются от типичного варианта заболевания. К атипичным формам холеры относятся:
- Молниеносная. Отличается чрезвычайно быстрым развитием с ярко выраженной рвотой и диареей, из-за чего быстро формируется сильное обезвоживание, а в течение 3-4 часов возникает дегидратационный шок.
- Сухая. Характеризуется резким ухудшением общего состояния человека. Еще до появления диареи может развиться коматозное состояние.
- Стертая. Отличается сравнительно легкими симптомами: частота дефекации в сутки составляет от 1 до 3 раз, а стул не видоизменен. Общее состояние при этом зачастую удовлетворительно, диагноз устанавливается только на этапе лабораторных тестов.
- Бессимптомная. Вариант инфицирования, который протекает без каких-либо клинических проявлений. Выявляется только после лабораторной диагностики.
Отдельно принято выделять вибрионосительство. Это состояние, при котором инфицированный человек выделяет в окружающую среду холерные вибрионы, но при этом признаков заболевания у него нет. У него могут быть следующие варианты:
- Реконвалесцентное. Отмечается у людей, которые восстанавливаются после перенесенной холеры.
- Транзиторное. Характерно для людей, которые пребывают в очаге вспышки холеры. Они заражаются, но их организм успешно справляется с инфекцией. Как правило, сохраняется не более 3 месяцев.
- Хроническое. Состояние, при котором холерные вибрионы сохраняют свою активность в организме и человек продолжает выделять их в окружающую среду более 3 месяцев.
В зависимости от состояния больного, выраженности поражения желудочно-кишечного тракта и степени дегидратации выделяют следующие степени тяжести холеры³:
- Легкая. Характеризуется накоплением в организме токсинов холерных вибрионов. Дефекация повторяется 3-5 раз в сутки, общее самочувствие остается удовлетворительным. Возникают незначительные ощущения слабости, жажды, сухости во рту. Болезнь длится 1-2 дня.
- Средняя. Интоксикация организма умеренная. При этом к диарее присоединяется рвота, которая не сопровождается тошнотой. Отмечается сильная жажда и другие признаки дегидратации. Стул до 15 раз в сутки, обильный. Могут наблюдаться единичные судороги мышц. Длительность заболевания – 4–5 дней.
- Тяжелая. Выраженные последствия сильной интоксикации организма. Отмечаются резко выраженные признаки дегидратации вследствие обильного (до 1–1,5 литра за одну дефекацию) стула с частотой до 35 раз сутки. Многократная рвота фонтаном. Болезненные судороги мышц конечностей и живота. Кожа кистей и стоп становится морщинистой («рука прачки»). Лицо принимает характерный вид: заострившиеся черты, запавшие глаза, цианоз губ, ушных раковин, мочек ушей, носа.
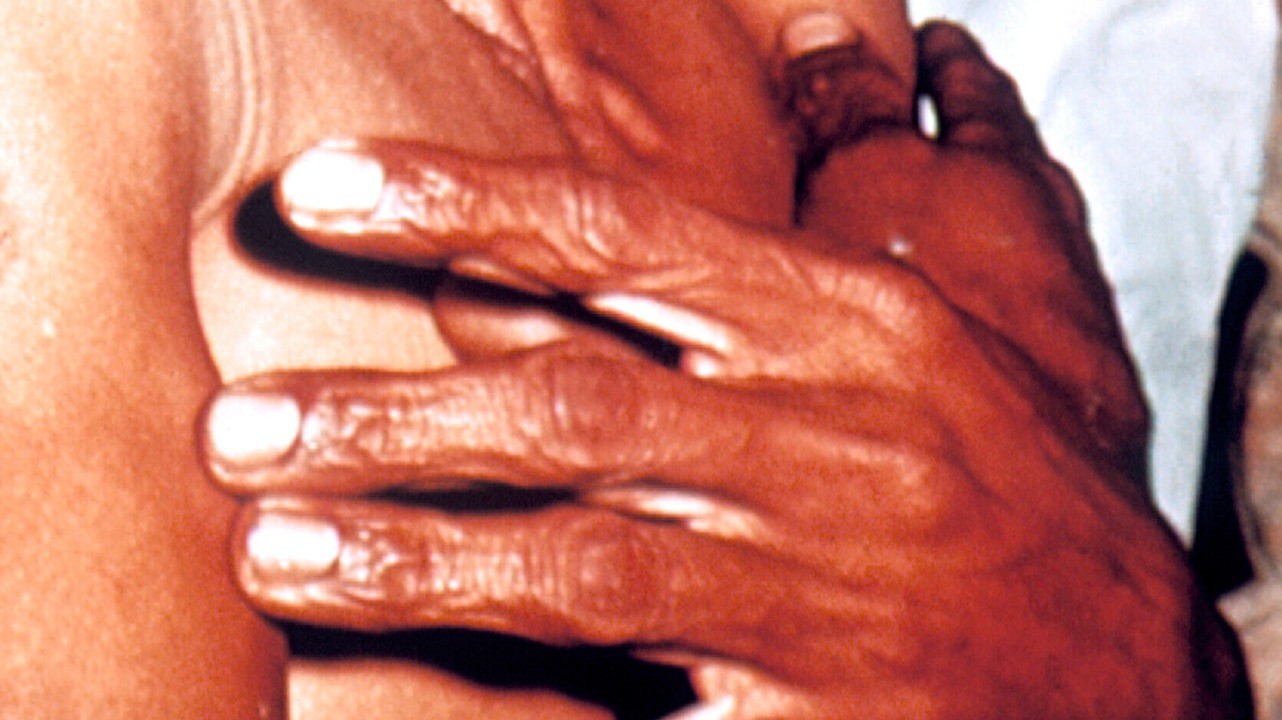
«Руки прачки» – характерный симптом холеры. Фото: PHIL CDC
Осложнения
Без должного лечения холера может быстро привести к летальному исходу. В самых тяжелых случаях потеря большого количества жидкости и электролитов может стать причиной смерти в течение нескольких часов. В других случаях люди, не получающие необходимой помощи, могут умереть от обезвоживания и дегидратационного шока через 1-2 дня после появления первых симптомов холеры².
Хотя сильное обезвоживание считается наиболее опасным осложнением холеры, при этой патологии могут возникнуть и другие проблемы:
- Низкий уровень сахара в крови (гипогликемия). Низкий уровень сахара (глюкозы) в крови – основного источника энергии для организма – характерен для тяжелых форм холеры. Гипогликемия может сопровождаться судорогами, потерей сознания и приводить к смерти. Дети наиболее подвержены снижению уровня глюкозы при холере.
- Низкий уровень калия (гипокалиемия). Больные холерой на фоне диареи теряют большое количество электролитов, в том числе калия, в результате чего нарушается работа сердца и нервной системы, что создает угрозу для жизни пациента.
- Почечная недостаточность. Когда почки теряют свою фильтрующую способность, в организме накапливается избыточное количество жидкости, некоторых электролитов и продуктов метаболизма, что также опасно для жизни.
- Вторичная инфекция. На фоне холеры организм становится более восприимчивым к другим бактериям. Это может привести к таким осложнениям, как воспаление легких, абсцессы, сепсис.
Вакцинация против холеры
Специфическая профилактика холеры представлена вакциной, которая принимается внутрь. На данный момент разработано и одобрено для использования три препарата⁴:
- WC/rBS. В состав входят убитые целые клетки холерных вибрионов.
- CVD 103-Hg-R. Разработан на основе живых ослабленных, генетически модифицированных холерных вибрионов.
- Vaxchora – ослабленная живая вакцина. На данный момент не зарегистрирована на территории России.
Вакцинация против холеры проводится людям, проживающим в эндемичных регионах и имеющим высокий риск заражения. Также она рекомендуется лицам, которые планируют путешествие в страны, где недавно были зарегистрированы вспышки холеры. При этом иммунизация проводится минимум за 10 дней до путешествия.
Полная программа вакцинации зависит от препарата и возраста человека и может включать 2-3 дозы, которые вводятся с интервалом в 1-2 недели. Полный курс вакцинации обеспечивают защиту от холеры в течение трех лет, тогда как одна доза дает кратковременную защиту.

Ни одна вакцина против холеры не обеспечивает 100% защиты, а вакцинация не заменяет стандартные меры профилактики и контроля, включая меры предосторожности в отношении продуктов питания и воды⁴.
Прогноз и профилактика
При легкой и среднетяжелой форме заболевания прогноз относительно благоприятный. Однако даже в таких случаях без своевременного оказания помощи могут развиться осложнения, приводящие к смерти. После перенесенного заболевания у человека остается стойкий иммунитет.
Несмотря на то что холера редко встречается в странах Европы, риск заражения все еще сохраняется. Также дополнительные меры предосторожности стоит соблюдать при посещении стран с активными вспышками холеры среди населения. Для этого используется специфическая и неспецифическая профилактика.
К основным мерам неспецифической профилактики холеры относятся:
- Соблюдение правил личной гигиены. Необходимо часто мыть руки водой с мылом, особенно после посещения туалета и перед работой с пищевыми продуктами. Если мыло и вода недоступны, нужно использовать дезинфицирующее средство для рук на спиртовой основе.
- Употребление только качественной воды. Важно пить только безопасную воду, в том числе бутилированную, кипяченую или продезинфицированную. Ее нужно использовать даже для чистки зубов. Горячие напитки, напитки в банках или бутылках в целом безопасны, но перед тем, как открывать их, нужно обеззаразить внешнюю поверхность упаковки. Также не стоит добавлять лед в напитки, если нет уверенности в том, что он изготовлен из чистой воды.
- Питание только проверенной пищей. Нужно отдавать предпочтение самостоятельно приготовленной и горячей пище, по возможности избегать еды от уличных торговцев. Рекомендуется отказаться от суши, а также от любой сырой или неправильно приготовленной рыбы и морепродуктов. Важно употреблять в пищу фрукты и овощи, которые можно очистить самостоятельно, например, бананы, апельсины и авокадо.
Заключение
Холера – это редко встречающееся в развитых странах заболевание. Однако это не значит, что риска заражения вовсе нет. Не стоит пренебрегать средствами профилактики в отношении этой инфекции, в особенности при планировании командировки или туристического посещения стран, в которых часто регистрируются случаи холеры.
Источники:
- https://zoostatus.ru/lechenie/simpromy/bolit-zhivot-u-sobaki
- https://geraci.ru/our-blog/chto-delat-esli-u-vas-otravlenie/
- https://www.gmsclinic.ru/blog/art-diverticulitis
- https://kinpet.ru/pochemu-u-sobaki-bolit-zhivot-i-chto-predprinyat-khozyainu/
- https://medcentr.biz/patients/articles/5-prichin-pochemu-bolit-v-levom-boku/
- https://medportal.ru/enc/infection/exotic/11/
