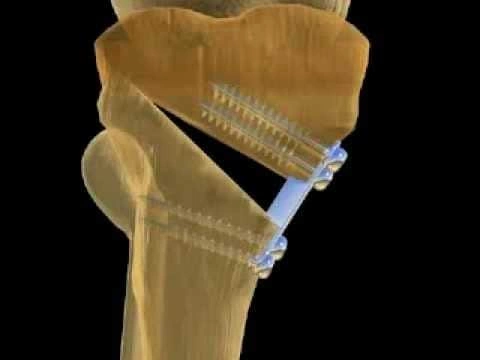
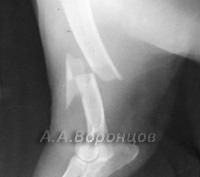
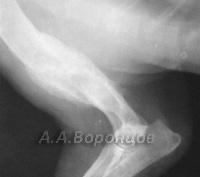
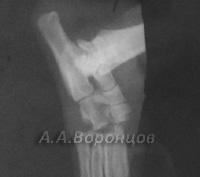
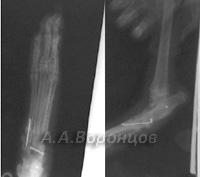
В нашем центре для лечения переломов мы используем метод остеосинтеза, который позволяет животному быстро воостановить двигательную функцию после операции. Звоните и записывайтесь: 8(495)740-48-59/
В ветеринарной клинике ИВЦ Восток в Люблино работает хирургическое отделение. Записаться на прием собак, кошек и других животных по выгодным ценам можно по телефонам на сайте.
7Rg8BNKT
Показания и противопоказания для выполнения корригирующей остеотомии. Хирургические техники. Осложнения после операции и реабилитация.
TPLO как метод лечения передней крестовидной связки
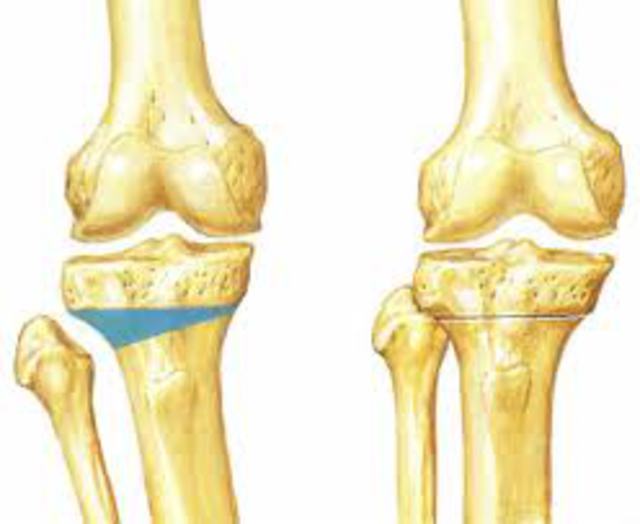
Данная техника была разработана для устранения нестабильности в коленном суставе, возникающей при разрыве передней крестовидной связки у собак. При разработке данного метода были учтены силы, действующие на коленный сустав и вызывающие нестабильность. Основные мышцы, которые действуют на коленный сустав, – это четырехглавая мышца бедра (основной разгибатель коленного сустава) и икроножная мышца. Эти силы приводят к сжатию мыщелков бедра и проксимальной части голени. Но, помимо сжатия суставных поверхностей, возникает еще одна сила, которая приводит к краниальному смещению голени (рис. 1).
У здоровых собак эта сила сдерживается передней крестообразной связкой. Максимальная нагрузка на связку возникает в момент опоры и отталкивания от поверхности. В обычных условиях прочность передней крестообразной связки превышает предел силы, действующей на нее, и обычно связка рвется частично или полностью, если в ней произошли дегенеративные изменения и она неспособна выдерживать обычные нагрузки. Суставная поверхность голени имеет наклон, градус наклона плато варьируется у разных собак от 10 до 55. Наиболее частый градус наклона плато 20–35. Проведенные исследования показали, что если градус наклона плато уменьшить до 5, то сила, вызывающая краниальное смещение голени, полностью исчезает. При этом нежелательно делать градус меньше 5, так как возникает нагрузка на заднюю крестообразную связку и может привести к ее разрыву. В то же время, если оставить градус больше 5, будет сохраняться нестабильность сустава. После разрыва передней крестообразной связки также увеличивается внутреннее вращение голени. TPLO не препятствует внутреннему вращению голени, но в период реабилитации внутреннее вращение голени стабилизирует подколенная мышца.
Предоперационное планирование
Перед тем как выполнить процедуру TPLO, нужно сделать рентгенографию голени. Для получения точных расчетов очень важно правильно позицио-
нировать голень на кассете. Рентген выполняется под общей анестезией для облегчения позиционирования пациента. Дополнительный наркоз для рентгена, как правило, не делается, поэтому рентген выполняется непосредственно перед операцией. Угол наклона плато большеберцовой кости измеряется на медиолатеральном рентгеновском снимке. Для получения нужного угла очень важно правильно уложить голень. Колено сгибается под углом 90 градусов, голено-таранный сустав сгибается под углом 90 градусов. Голень должна располагаться параллельно кассете. Очень важно добиться такого снимка, при котором мыщелки бедра накладываются друг на друга. Иногда это сложно сделать из-за избыточного варуса бедра или торсии бедра, поэтому приходится переделывать снимки. Добиваться наложения мыщелков можно подтягиванием противоположной конечности к голове и обратно. Это позволяет поворачивать коленный сустав в нужное положение (рис 2).
Еще очень важно, чтобы коленный сустав находился в центре рентгеновского пучка, но при этом таранная кость тоже попала на кассету. Добившись нужного положения сустава и получив правильный снимок, нужно запомнить положение лапы для того, чтобы сделать такой же послеоперационный снимок (рис. 3).
После медиа-латерального снимка выполняется каудо-краниальный снимок голени. Этот снимок нужен для того, чтобы понять, есть деформация голени или нет, также он помогает в предоперационном планировании для подбора длины винтов и пути их прохождения таким образом, чтобы они не вышли в сустав (рис. 4).
Разметка на рентгене
Получив снимок, приступают к разметке. Разметку можно проводить при помощи программного обеспечения как на пленочном рентгеновском снимке, так и на цифровом.
Линия поверхности плато большеберцовой кости проходит от самого краниального края медиального мыщелка, до самого каудального. Линия механической оси голени проходит от центра таранной кости до межмыщелкового возвышения на плато большеберцовой кости. Углом наклона плато считается угол между линией, проведенной по поверхности плато, и линией, являющейся перпендикуляром к механической оси голени (рис. 5, 6).
Далее для подбора диаметра пилы к снимку прикладываем специальный шаблон. Центр остеотомии должен приходиться на место пересечения линий. Диаметр пилы должен быть таков, чтобы каудальная часть распила была как можно более перпендикулярна голени и при этом осталась достаточная часть шероховатости большеберцовой кости во избежание ее перелома (более 5 мм). Затем, расчертив окружность остеотомии, нужно приложить к снимку шаблон импланта (пластины), который вы планируете использовать, или сам имплант. Это необходимо для подбора размера импланта (рис. 7).
Для правильного позиционирования пилы в операционной ране необходимо определить еще две точки, через которые будет проходить пильное полотно. Для этого на снимке определяют самую выступающую часть шероховатости большеберцовой кости и от нее проводят два замера: один – перпендикулярно голени до линии, через которую будет проходить пила, и второй – к месту, где пила будет выходить из кости в области коленного сустава. Эти два размера запоминают и переносят их в операционную рану. Через эти две точки будет проходить пильное полотно, что дает меньше права на ошибку во время остеотомии (рис. 8).
После того как был измерен угол наклона плато и подобран размер пилы, необходимо определить по таблице, на какое расстояние нужно повернуть плато после остеотомии (рис. 9).
Техника операции
Доступ к голени и коленному суставу проводится с медиальной стороны. Осуществляется разрез кожи, подкожной клетчатки от коленного сустава и дистально по голени. Длина разреза варьируется в зависимости от размеров животного, но, как правило, размер нужен такой, чтобы можно было установить пластину. После этого нужно провести медиальную артротомию. Разрез делается около сухожилия надколенника. Как правило, при медиальном доступе вывихивать коленную чашку не требуется. Артротомия необходима для осмотра структур сустава, таких как передняя крестовидная связка, задняя крестовидная связка, мениски, сухожилие длинного разгибателя пальцев. Для лучшей визуализации используют коленный расширитель или ретрактор Хомана, который заводят на каудальную поверхность сустава и выдвигают голень немного вперед, используя ретрактор как рычаг. После осмотра проводят удаление обрывков разорванных связок для лучшей визуализации менисков. Вместо артротомии возможно проведение артроскопии для более детального исследования структур связки и мениска. Если в ходе артротомии или артроскопии обнаруживают повреждение мениска, то проводят удаление оторванной части мениска. Если мениск цел, то, как правило, надо постараться сохранить мениск, так как это важная часть сустава и при его травмировании, несмотря на проведенную операцию, возможно прогрессирование остеоартрита, хотя и не будет острой боли, связанной с наличием оторванного мениска.
После завершения ревизии сустава приступают к основной операции. Для этого подготавливают медиальную поверхность голени. Основная мышца, которая находится на медиальной поверхности голени, – это портняжная мышца. Ее отсекают на расстоянии 5–10 мм от края шероховатости большеберцовой кости и отводят каудально. Под этой мышцей становится видна медиальная коллатеральная связка, при обращении с которой необходимо соблюдать осторожность (рис. 11).
Дальше при помощи распатора подготавливаем кость для проведения остеотомии и установки пластины. Чтобы лучше понимать, где находится суставная поверхность, за медиальной коллатеральной связкой устанавливаем инъекционную иглу в полость сустава параллельно суставной поверхности и перпендикулярно голени. Игла может служить центром остеотомии. На каудальной поверхности голени отпрепаровываем подколенную мышцу и подготавливаем точку выхода пилы. Для этого поднадкостнично вставляем шпатель и отводим мышцу каудально. Это необходимо для того, чтобы вместе с мышцей отвести каудально подколенную артерию и вену (рис. 12).
Далее в подготовленное отверстие вставляем марлевую салфетку и туго утрамбовываем, что дополнительно защитит сосуды от повреждения (рис. 13).
После подготовки поверхности намечается линия, по которой будет проходить остеотомия. Для этого за центр остеотомии можно взять иглу, установленную в сустав. Край остеотомии следует позиционировать по заранее намеченным точкам, которые планировали на рентгеновском снимке (см. рис. 8). Эти точки следует вымерять на кости по линейке. Для более точного проведения остео-
томии следует использовать специальный проверочный джиг (рис. 14). Исследования показывают, что применение данного устройства помогает избежать многих ошибок, связанных с остеотомией. При достаточном опыте возможно проведение TPLO без него.
Проведение остеотомии
В момент проведения остеотомии нужно защитить сухожилие надколенника и отвести его краниально ретрактором Хомана или расширителем. Пилу следует установить строго перпендикулярно относительно голени, по меткам, сделанным ранее. В момент проведения остеотомии полотно следует орошать стерильным физиологическим раствором для предупреждения ожога кости (рис. 15, 16).
Перед завершением остеотомии вынимаем пильное полотно и устанавливаем референтные метки, которые будем совмещать после остеотомии. Для того чтобы их начертить, на кости размещается специальный датчик вращения с заданной шириной или просто линейка. Расстояние между метками мы вычислили по таблице
(рис. 9). Для нанесения меток используется остеотом и молоток или другой острый инструмент, которым можно начертить метку на кости (рис. 17).
После завершения остеотомии салфетка удаляется. Затем в проксимальный сегмент устанавливается спица 3 мм, и с ее помощью мы начинаем поворачивать сегменты относительно друг друга, совмещая метки. Если процедура выполняется без джига, то очень важно не допустить внутреннего или наружного вращения голени относительно ее оси. После того как метки совмещены, следует установить временную спицу для фиксации остеотомии в нужном положении. Спица устанавливается дистальнее места прикрепления сухожилия надколенника в наиболее широкой части шероховатости большеберцовой кости и проводится в проксимальный сегмент большеберцовой кости (рис. 18).
После фиксации остеотомии временной спицей нужно создать компрессию между фрагментами при помощи фрагментарного костодержателя в виде «цапки» (рис. 19).
На этом этапе после временной фиксации можно провести компрессионный тест голени и убедиться, что краниальное смещение голени устранено.
Установка пластины
На сегодняшнем рынке существует много пластин разной формы для TPLO. На рис. 20 представлены некоторые из них. Помимо формы, пластины отличаются размером (под разный размер голени). Размер пластины подбирается по рентгеновскому снимку. Основное отличие представленных пластин в том, что пластины «лист клевера» и «Y-образная» являются пластинами LCP. Другие две пластины – динамические компрессионные DCP. TPLO можно выполнить любой из этих пластин, и результат, скорее всего, будет хорошим и в том и в другом случае. По последним исследованиям оказалось, что при применении пластин DCP угол наклона плато, выставленный во время операции, может изменяться в большую сторону к моменту заживления. Наши наблюдения также подтвердили это. Сейчас мы полностью перешли на пластины LCP «Лист клевера» и «Y-образную». Кроме того, эти пластины, предизогнутые по форме голени, более просты в установке и при этом обладают повышенной надежностью.
При использовании пластины «Лист клевера» первым устанавливается винт в дистальный сегмент, ближайший к остеотомии. Для этого просверливается отверстие сверлом диаметром 2,5 мм. При использовании винта-самореза нарезание резьбы не требуется, при использовании обычного кортикального винта требуется дополнительное нарезание резьбы метчиком. Винт полностью затягивается в нейтральном положении. Второй винт (самый дистальный) – на пластине. Под него просверливают отверстие сверлом диаметром 2,5 мм, винт устанавливается в компрессионное положение в отверстие. Проводят затягивание винта, но винт затягивают не полностью (рис. 21).
Установив первые два винта, переходят к установке винтов в проксимальный сегмент. В проксимальном сегменте устанавливают специальные блокируемые винты с резьбой на шляпке. Для их установки требуется специальный направитель, который вкручивается в отверстие пластины. Просверливают отверстие сверлом диаметром 3,0 мм и вкручивают винт. Для затягивания такого винта рекомендуется использовать отвертку с ограничением момента затягивания 1,5 nm .
После установки двух винтов в проксимальном сегменте убирают все спицы, фиксирующие остеотомию. Приступают к затягиванию второго винта, расположенного в самом дистальном конце пластины, предварительно ослабив самый первый винт. В этот момент создается дополнительная компрессия линии остеотомии. После создания компрессии самый первый винт снова затягивают. Остальные винты, которые нужно установить в пластину, все с угловой стабильностью. Их устанавливают в любом порядке с использованием специального направителя (рис. 22).
После установки пластины проводят тщательное орошение раны стерильным физиологическим раствором или раствором Рингера. Приступают к наложению швов. Первой ушивают капсулу сустава непрерывным швом, используя длительно рассасывающийся материал (полидиоксанон, ПГА). Далее подшивают медиально расположенные мышцы к шероховатости большеберцовой кости, при этом закрывая пластину (рис. 23). Следующие ряды швов накладываются на подкожную клетчатку и кожу.
После операции проводится повторная рентгенография в том же позиционировании пациента, что и до операции. Оценивается послеоперационный угол наклона плато и расположение винтов для своевременной коррекции, если винт случайно выходит на суставную поверхность (рис. 24, 25).
Послеоперационное лечение
После операции обычно назначаются обезболивающие препараты, такие как НПВС, иногда в первые сутки – трамал. Обязательно применение антибиотиков цефалоспоринового ряда в течение 10–14 дней. Очень важно обеспечить сохранность швов. Для этого используют защитный воротник от разлизывания. В период реабилитации нужно обеспечивать ограничение ударных нагрузок до того момента, пока кость не зажила. Один раз в месяц проводится рентгенологическое исследование для оценки заживления кости. Сращение, как правило, занимает 2–3 месяца.
Опороспособность у собак восстанавливается по-разному. Большинство пациентов опираются на конечность к моменту снятия швов, а некоторые даже не хромают. Несмотря на это, животных все равно нужно ограничивать в прыжках и играх, пока кость не заживет. Для более быстрого восстановления разработаны программы физиотерапии и реабилитации, включающие водные процедуры, массаж и т.д., но большинству наших пациентов это не требуется.
Разрыв передней крестообразной связки является самой частой причиной хромоты на заднюю конечность у взрослых средних и крупных собак. Разработано много различных методик по лечению данной патологии, среди которых TPLO является самой распространенной хирургической методикой с наименьшим процентом осложнений. Надеемся, что данное руководство позволит ветеринарным специалистам лучше понять суть и технику операции и поможет при лечении их пациентов.
TPLO как метод лечения передней крестовидной связки
Данная техника была разработана для устранения нестабильности в коленном суставе, возникающей при разрыве передней крестовидной связки у собак. При разработке данного метода были учтены силы, действующие на коленный сустав и вызывающие нестабильность. Основные мышцы, которые действуют на коленный сустав, – это четырехглавая мышца бедра (основной разгибатель коленного сустава) и икроножная мышца. Эти силы приводят к сжатию мыщелков бедра и проксимальной части голени. Но, помимо сжатия суставных поверхностей, возникает еще одна сила, которая приводит к краниальному смещению голени (рис. 1).
У здоровых собак эта сила сдерживается передней крестообразной связкой. Максимальная нагрузка на связку возникает в момент опоры и отталкивания от поверхности. В обычных условиях прочность передней крестообразной связки превышает предел силы, действующей на нее, и обычно связка рвется частично или полностью, если в ней произошли дегенеративные изменения и она неспособна выдерживать обычные нагрузки. Суставная поверхность голени имеет наклон, градус наклона плато варьируется у разных собак от 10 до 55. Наиболее частый градус наклона плато 20–35. Проведенные исследования показали, что если градус наклона плато уменьшить до 5, то сила, вызывающая краниальное смещение голени, полностью исчезает. При этом нежелательно делать градус меньше 5, так как возникает нагрузка на заднюю крестообразную связку и может привести к ее разрыву. В то же время, если оставить градус больше 5, будет сохраняться нестабильность сустава. После разрыва передней крестообразной связки также увеличивается внутреннее вращение голени. TPLO не препятствует внутреннему вращению голени, но в период реабилитации внутреннее вращение голени стабилизирует подколенная мышца.
Предоперационное планирование
Перед тем как выполнить процедуру TPLO, нужно сделать рентгенографию голени. Для получения точных расчетов очень важно правильно позицио-
нировать голень на кассете. Рентген выполняется под общей анестезией для облегчения позиционирования пациента. Дополнительный наркоз для рентгена, как правило, не делается, поэтому рентген выполняется непосредственно перед операцией. Угол наклона плато большеберцовой кости измеряется на медиолатеральном рентгеновском снимке. Для получения нужного угла очень важно правильно уложить голень. Колено сгибается под углом 90 градусов, голено-таранный сустав сгибается под углом 90 градусов. Голень должна располагаться параллельно кассете. Очень важно добиться такого снимка, при котором мыщелки бедра накладываются друг на друга. Иногда это сложно сделать из-за избыточного варуса бедра или торсии бедра, поэтому приходится переделывать снимки. Добиваться наложения мыщелков можно подтягиванием противоположной конечности к голове и обратно. Это позволяет поворачивать коленный сустав в нужное положение (рис 2).
Еще очень важно, чтобы коленный сустав находился в центре рентгеновского пучка, но при этом таранная кость тоже попала на кассету. Добившись нужного положения сустава и получив правильный снимок, нужно запомнить положение лапы для того, чтобы сделать такой же послеоперационный снимок (рис. 3).
После медиа-латерального снимка выполняется каудо-краниальный снимок голени. Этот снимок нужен для того, чтобы понять, есть деформация голени или нет, также он помогает в предоперационном планировании для подбора длины винтов и пути их прохождения таким образом, чтобы они не вышли в сустав (рис. 4).
Разметка на рентгене
Получив снимок, приступают к разметке. Разметку можно проводить при помощи программного обеспечения как на пленочном рентгеновском снимке, так и на цифровом.
Линия поверхности плато большеберцовой кости проходит от самого краниального края медиального мыщелка, до самого каудального. Линия механической оси голени проходит от центра таранной кости до межмыщелкового возвышения на плато большеберцовой кости. Углом наклона плато считается угол между линией, проведенной по поверхности плато, и линией, являющейся перпендикуляром к механической оси голени (рис. 5, 6).
Далее для подбора диаметра пилы к снимку прикладываем специальный шаблон. Центр остеотомии должен приходиться на место пересечения линий. Диаметр пилы должен быть таков, чтобы каудальная часть распила была как можно более перпендикулярна голени и при этом осталась достаточная часть шероховатости большеберцовой кости во избежание ее перелома (более 5 мм). Затем, расчертив окружность остеотомии, нужно приложить к снимку шаблон импланта (пластины), который вы планируете использовать, или сам имплант. Это необходимо для подбора размера импланта (рис. 7).
Для правильного позиционирования пилы в операционной ране необходимо определить еще две точки, через которые будет проходить пильное полотно. Для этого на снимке определяют самую выступающую часть шероховатости большеберцовой кости и от нее проводят два замера: один – перпендикулярно голени до линии, через которую будет проходить пила, и второй – к месту, где пила будет выходить из кости в области коленного сустава. Эти два размера запоминают и переносят их в операционную рану. Через эти две точки будет проходить пильное полотно, что дает меньше права на ошибку во время остеотомии (рис. 8).
После того как был измерен угол наклона плато и подобран размер пилы, необходимо определить по таблице, на какое расстояние нужно повернуть плато после остеотомии (рис. 9).
Техника операции
Доступ к голени и коленному суставу проводится с медиальной стороны. Осуществляется разрез кожи, подкожной клетчатки от коленного сустава и дистально по голени. Длина разреза варьируется в зависимости от размеров животного, но, как правило, размер нужен такой, чтобы можно было установить пластину. После этого нужно провести медиальную артротомию. Разрез делается около сухожилия надколенника. Как правило, при медиальном доступе вывихивать коленную чашку не требуется. Артротомия необходима для осмотра структур сустава, таких как передняя крестовидная связка, задняя крестовидная связка, мениски, сухожилие длинного разгибателя пальцев. Для лучшей визуализации используют коленный расширитель или ретрактор Хомана, который заводят на каудальную поверхность сустава и выдвигают голень немного вперед, используя ретрактор как рычаг. После осмотра проводят удаление обрывков разорванных связок для лучшей визуализации менисков. Вместо артротомии возможно проведение артроскопии для более детального исследования структур связки и мениска. Если в ходе артротомии или артроскопии обнаруживают повреждение мениска, то проводят удаление оторванной части мениска. Если мениск цел, то, как правило, надо постараться сохранить мениск, так как это важная часть сустава и при его травмировании, несмотря на проведенную операцию, возможно прогрессирование остеоартрита, хотя и не будет острой боли, связанной с наличием оторванного мениска.
После завершения ревизии сустава приступают к основной операции. Для этого подготавливают медиальную поверхность голени. Основная мышца, которая находится на медиальной поверхности голени, – это портняжная мышца. Ее отсекают на расстоянии 5–10 мм от края шероховатости большеберцовой кости и отводят каудально. Под этой мышцей становится видна медиальная коллатеральная связка, при обращении с которой необходимо соблюдать осторожность (рис. 11).
Дальше при помощи распатора подготавливаем кость для проведения остеотомии и установки пластины. Чтобы лучше понимать, где находится суставная поверхность, за медиальной коллатеральной связкой устанавливаем инъекционную иглу в полость сустава параллельно суставной поверхности и перпендикулярно голени. Игла может служить центром остеотомии. На каудальной поверхности голени отпрепаровываем подколенную мышцу и подготавливаем точку выхода пилы. Для этого поднадкостнично вставляем шпатель и отводим мышцу каудально. Это необходимо для того, чтобы вместе с мышцей отвести каудально подколенную артерию и вену (рис. 12).
Далее в подготовленное отверстие вставляем марлевую салфетку и туго утрамбовываем, что дополнительно защитит сосуды от повреждения (рис. 13).
После подготовки поверхности намечается линия, по которой будет проходить остеотомия. Для этого за центр остеотомии можно взять иглу, установленную в сустав. Край остеотомии следует позиционировать по заранее намеченным точкам, которые планировали на рентгеновском снимке (см. рис. 8). Эти точки следует вымерять на кости по линейке. Для более точного проведения остео-
томии следует использовать специальный проверочный джиг (рис. 14). Исследования показывают, что применение данного устройства помогает избежать многих ошибок, связанных с остеотомией. При достаточном опыте возможно проведение TPLO без него.
Проведение остеотомии
В момент проведения остеотомии нужно защитить сухожилие надколенника и отвести его краниально ретрактором Хомана или расширителем. Пилу следует установить строго перпендикулярно относительно голени, по меткам, сделанным ранее. В момент проведения остеотомии полотно следует орошать стерильным физиологическим раствором для предупреждения ожога кости (рис. 15, 16).
Перед завершением остеотомии вынимаем пильное полотно и устанавливаем референтные метки, которые будем совмещать после остеотомии. Для того чтобы их начертить, на кости размещается специальный датчик вращения с заданной шириной или просто линейка. Расстояние между метками мы вычислили по таблице
(рис. 9). Для нанесения меток используется остеотом и молоток или другой острый инструмент, которым можно начертить метку на кости (рис. 17).
После завершения остеотомии салфетка удаляется. Затем в проксимальный сегмент устанавливается спица 3 мм, и с ее помощью мы начинаем поворачивать сегменты относительно друг друга, совмещая метки. Если процедура выполняется без джига, то очень важно не допустить внутреннего или наружного вращения голени относительно ее оси. После того как метки совмещены, следует установить временную спицу для фиксации остеотомии в нужном положении. Спица устанавливается дистальнее места прикрепления сухожилия надколенника в наиболее широкой части шероховатости большеберцовой кости и проводится в проксимальный сегмент большеберцовой кости (рис. 18).
После фиксации остеотомии временной спицей нужно создать компрессию между фрагментами при помощи фрагментарного костодержателя в виде «цапки» (рис. 19).
На этом этапе после временной фиксации можно провести компрессионный тест голени и убедиться, что краниальное смещение голени устранено.
Установка пластины
На сегодняшнем рынке существует много пластин разной формы для TPLO. На рис. 20 представлены некоторые из них. Помимо формы, пластины отличаются размером (под разный размер голени). Размер пластины подбирается по рентгеновскому снимку. Основное отличие представленных пластин в том, что пластины «лист клевера» и «Y-образная» являются пластинами LCP. Другие две пластины – динамические компрессионные DCP. TPLO можно выполнить любой из этих пластин, и результат, скорее всего, будет хорошим и в том и в другом случае. По последним исследованиям оказалось, что при применении пластин DCP угол наклона плато, выставленный во время операции, может изменяться в большую сторону к моменту заживления. Наши наблюдения также подтвердили это. Сейчас мы полностью перешли на пластины LCP «Лист клевера» и «Y-образную». Кроме того, эти пластины, предизогнутые по форме голени, более просты в установке и при этом обладают повышенной надежностью.
При использовании пластины «Лист клевера» первым устанавливается винт в дистальный сегмент, ближайший к остеотомии. Для этого просверливается отверстие сверлом диаметром 2,5 мм. При использовании винта-самореза нарезание резьбы не требуется, при использовании обычного кортикального винта требуется дополнительное нарезание резьбы метчиком. Винт полностью затягивается в нейтральном положении. Второй винт (самый дистальный) – на пластине. Под него просверливают отверстие сверлом диаметром 2,5 мм, винт устанавливается в компрессионное положение в отверстие. Проводят затягивание винта, но винт затягивают не полностью (рис. 21).
Установив первые два винта, переходят к установке винтов в проксимальный сегмент. В проксимальном сегменте устанавливают специальные блокируемые винты с резьбой на шляпке. Для их установки требуется специальный направитель, который вкручивается в отверстие пластины. Просверливают отверстие сверлом диаметром 3,0 мм и вкручивают винт. Для затягивания такого винта рекомендуется использовать отвертку с ограничением момента затягивания 1,5 nm .
После установки двух винтов в проксимальном сегменте убирают все спицы, фиксирующие остеотомию. Приступают к затягиванию второго винта, расположенного в самом дистальном конце пластины, предварительно ослабив самый первый винт. В этот момент создается дополнительная компрессия линии остеотомии. После создания компрессии самый первый винт снова затягивают. Остальные винты, которые нужно установить в пластину, все с угловой стабильностью. Их устанавливают в любом порядке с использованием специального направителя (рис. 22).
После установки пластины проводят тщательное орошение раны стерильным физиологическим раствором или раствором Рингера. Приступают к наложению швов. Первой ушивают капсулу сустава непрерывным швом, используя длительно рассасывающийся материал (полидиоксанон, ПГА). Далее подшивают медиально расположенные мышцы к шероховатости большеберцовой кости, при этом закрывая пластину (рис. 23). Следующие ряды швов накладываются на подкожную клетчатку и кожу.
После операции проводится повторная рентгенография в том же позиционировании пациента, что и до операции. Оценивается послеоперационный угол наклона плато и расположение винтов для своевременной коррекции, если винт случайно выходит на суставную поверхность (рис. 24, 25).
Послеоперационное лечение
После операции обычно назначаются обезболивающие препараты, такие как НПВС, иногда в первые сутки – трамал. Обязательно применение антибиотиков цефалоспоринового ряда в течение 10–14 дней. Очень важно обеспечить сохранность швов. Для этого используют защитный воротник от разлизывания. В период реабилитации нужно обеспечивать ограничение ударных нагрузок до того момента, пока кость не зажила. Один раз в месяц проводится рентгенологическое исследование для оценки заживления кости. Сращение, как правило, занимает 2–3 месяца.
Опороспособность у собак восстанавливается по-разному. Большинство пациентов опираются на конечность к моменту снятия швов, а некоторые даже не хромают. Несмотря на это, животных все равно нужно ограничивать в прыжках и играх, пока кость не заживет. Для более быстрого восстановления разработаны программы физиотерапии и реабилитации, включающие водные процедуры, массаж и т.д., но большинству наших пациентов это не требуется.
Разрыв передней крестообразной связки является самой частой причиной хромоты на заднюю конечность у взрослых средних и крупных собак. Разработано много различных методик по лечению данной патологии, среди которых TPLO является самой распространенной хирургической методикой с наименьшим процентом осложнений. Надеемся, что данное руководство позволит ветеринарным специалистам лучше понять суть и технику операции и поможет при лечении их пациентов.
Остеотомия как частный случай остеопластики
Остеотомия — хирургическая операция, направленная на устранение деформации или устранение анатомических и функциональных нарушений путем искусственного перелома кости и корректного сращивания. Т акая операция проводится для лечения как врожденных, так и приобретенных патологиях, например, при неправильно сросшихся переломах.
Показания к остеотомии:
- неправильно сросшиеся костные переломы;
- анкилозированные суставы;
- изменение, укорочение конечности;
- рахитические искривления;
- формирование ложного сустава;
- остеомиелит;
- остеоартроз, спондиоартроз;
В зависимости от цели хирурга и клинической картины пациента, могут проводиться следующие виды остеотомии:
- клиновидная;
- линейная (косая и поперечная);
- шарнирная (может быть дугообразной, то есть сделанной в одной плоскости, либо углообразной, сферической — в нескольких плоскостях);
- лестничная;
- Z-образная;
- деротационная.
- Корригирующую остеотомию — для исправления деформации после осложнений, которые привели к неправильному сращению.
- Шарнирную остеотомию — операция по удлинению конечностей..
Также методики остеопластики подразделяются на закрытые и открытые. Первая выполняется при минимальном доступе, через разрез 2-3 см. Открытый метод подразумевает широкий доступ — выполняется разрез 8-12 см с обнажением кости. В ряде случаев, когда есть риск повреждения нервов и крупных сосудов, отдается предпочтение открытой остеотомии, несмотря на малую инвазивность, закрытой.
Выбор метода зависит от типа патологии, объема и области для хирургического вмешательства — таз, челюсть, бедро и т. д. Чаще всего операция направлена на то, чтобы восстановить функцию опорно-двигательного аппарата, убрать деформации костной ткани.
Для уравнивания длин нижних конечностей выполняется остеотомия по принципу косого разрезания кости в обязательном сочетании с внеочаговым компрессионно-дистракционным остеосинтезом. Конструкция для остеосинтеза подбирается для каждого пациента индивидуально.
Ход операции
Инструментами служат остеотомы (долота) с желобообразным или плоским сечением, пилки Джильи, УЗ-приспособления для рассечения костей, электрические медицинские пилы. После фрагментирования костей в ходе остеотомии требуется их фиксация, для чего применяются спицы, пластины, винты или специальные аппараты. В некоторых случаях дополнительно накладывают гипсовые повязки, однако этого стараются избегать, чтобы не причинять дискомфорт пациентам и устранить риск развития суставных контрактур. Обезболивание — общий наркоз или местная анестезия, все зависит от общего состояния здоровья пациента и объема вмешательства.
Открытая остеотомия
Формируется широкое операционное поле, кость обнажается, отделяется надкостница и выполняется рассечение в нужной области. Фрагменты соединяются металлоконструкциями или накладывается гипсовая повязка.
Закрытая методика
Наружный разрез на коже минимален — 2-3 см. Над местом предполагаемого рассечения кости расслаивают мышечную ткань. Долото устанавливают продольно для рассечения надкостницы. После этого инструмент поворачивают перпендикулярно кости и рассекают ее несколькими ударами молотком по долоту. Близлежащие мягкие ткани, нервы и сосуды с целью предотвращения их повреждения защищают специальными инструментами.
Остеотомии также классифицируются по целевому назначению на: корригирующие (например, при неподвижности коленного сустава), направленные на улучшение опорной функции, укорочение кости или ее удлинение, деротационные и др.
Если у пациента присутствует явное искривление большого пальца стопы, ему показана проксимальная корригирующая остеотомия. Она проводится для коррекции первой плюсневой кости и нужна при следующей симптоматике:
- невозможность надевать обувь;
- болевой синдром;
- неправильная походка;
- бурсит.
Остеотомия верхней и нижней (плоскостная) челюстей может выполняться только на одну из челюстей или на обе одномоментно. Она показана при аномалиях развития, серьезных проблемах с прикусом, имеющихся негативных последствиях от проведенных ранее операций, смещениях, переломах. Хирургическое вмешательство может быть полным или фрагментарным. В результате после операции у пациентов облегчается процесс откусывания и пережевывания пищи, снижается срок износа зубов, устраняется риск разрушения зубов из-за плохого прикуса, нормализуется соотношение между челюстями, что хорошо сказывается на внешности в целом, снижается риск развития болезней височно-нижнечелюстного сустава.
Реабилитация после остеотомии
Рассмотрим период восстановления после операции на примере корригирующей остеотомии.
Пациент находится в стационаре под наблюдением врачей от 3-х до 7-ми дней. В это время проводится регулярная обработка операционной раны, даются обезболивающие препараты, антибиотик и средства против тромбоэмболии. Важно как можно раньше начать вставать, не залеживаться.
После выписки пациент должен на дому продолжить прием прописанных препаратов. На 10-14-й день снимают швы. Далее показана реабилитация — использование костылей до 6-12 недель, регулярное посещение врача для осмотров. Тяжелая физическая нагрузка будет разрешена только спустя 6-8 месяцев после операции. Иногда установленные металлоконструкции по прошествии 1-2 лет удаляются.
Возможные осложнения
Некоторые осложнения возникают уже во время проведения остеотомии, другие — в реабилитационном периоде.
- Неправильное сращение костей. Происходит по причине неправильной фиксации фрагментов костной ткани во время операции. При таком осложнении нужно повторное вмешательство.
- Несращение костей. Может возникнуть из-за тяжелых сопутствующих патологий, курения, нарушенного кровоснабжения прооперированного участка, остеопороза. Для лечения проводится повторная операция и назначается специальная реабилитация.
- Компартмент-синдром. Возникает, если во время хирургической манипуляции мышцы сильно сдавливались жгутом. Для лечения назначают определенные препараты, если случай тяжелый, проводят фасциотомию.
- Неправильная работа суставов, расположенных рядом с операционным полем. Такое осложнение характерно для отсутствия или нарушения правил реабилитации. Назначается ЛФК.
- Инфекции. Их могут заносить во время оперативного вмешательства или при неправильном уходе за раной. Для лечения назначают антибиотик, в тяжелых случаях потребуется ревизионная операция.
- Повреждение нервов — ошибка хирурга или особенность расположения нервных окончаний у пациента. Восстановить функцию поврежденного нерва нельзя.
- Тромбоэмболия. Происходит при неправильном назначении антикоагулянтов, позднем вставании с кровати, невозможности ношения компрессионного трикотажа. Чтобы устранить такое осложнение, нужно высокие дозы антиагрегантов и антикоагулянтов.
Читайте также
Хирургическое лечение предполагает рассечение и последующее соединение тканей в ходе операции. Основные принципы оперативной .
При варикозе стенки сосудов нижних конечностей расширяются, деформируются, снижается их функция. Чаще всего заболевание .
Невринома (шваннома) – доброкачественная опухоль, которая развивается из шванновских клеток. Отличается медленным ростом, в .
Корригирующая остеотомия: описание, особенности выполнения, возможные осложнения
Остеотомия – это хирургическая манипуляция, суть которой заключается в создании «искусственного перелома». Во время операции кость распиливают на две части. После этого костные фрагменты смещают в нужном направлении и фиксируют в анатомически выгодном положении.
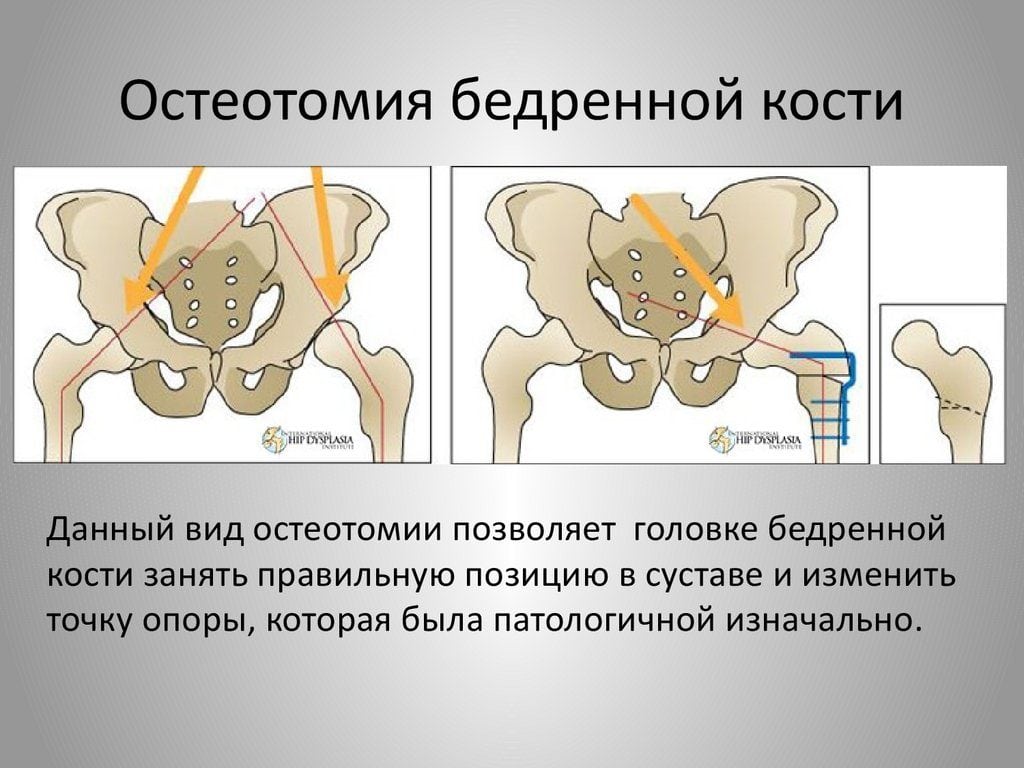
Показания к операции
В клинической практике остеотомии чаще всего используют для коррекции осевых и торсионных деформаций нижних конечностей. Такие операции делают при дисплазии тазобедренных суставов, несоответствии длины ног, плоскостопии, вальгусной деформации стопы, искривлениях верхних конечностей и позвоночника. Во время хирургических вмешательств хирурги могут распиливать длинные трубчатые кости, позвонки, кости таза или стопы.
Основная цель остеотомии – коррекция распределения нагрузки на суставы. С помощью хирургического вмешательства врачи могут восстановить нормальное функциональное состояние суставов или «разгрузить» их поврежденные части.
Преимущества корригирующей остеотомии
В ходе вмешательства хирурги разделяют кость на части с помощью пилы, сверла или долота. Все манипуляции они выполняют в соответствии с четким предоперационным планом. Во время подготовки к хирургическому вмешательству врачи создают оптимальную схему коррекции имеющихся дефектов. Естественно, подобная тактика позволяет добиться хороших функциональных результатов.
Видео на английском, но очень информативное:
При остеотомии хирурги не трогают здоровые суставы. Это позволяет сохранить их функции и избежать осложнений, связанных со вскрытием синовиальной полости. Если же сустав поврежден, репозиция костей поможет затормозить его разрушение. К примеру, остеотомия способна задержать развитие деформирующего артроза, отстрочить операцию на суставе на 10-15 лет.
При наличии тяжелого остеоартроза или слабости связочного аппарата одной остеотомии бывает недостаточно. Поэтому для достижения нужного эффекта врачи дополняют ее реконструктивными операциями на связках, артродезированием или другими манипуляциями.
Например, при плоскостопии корригирующую остеотомию стопы нередко комбинируют с пластикой длинной плантарной связки и артродезом подтаранного сустава.
Подготовка к операции
Во время предоперационной подготовки врачи обследуют пациента и подбирают для него оптимальный план лечения. После этого специалисты обязательно согласовывают его с самим больным. Перед хирургическим вмешательством каждый человек проходит полноценное обследование.
Перечень необходимых анализов и исследований:
- общий анализ крови и мочи;
- определение группы крови, резус-фактора;
- анализы крови на RW и HbAg;
- коагулограмма;
- биохимический анализ крови;
- ЭКГ;
- рентгенография в 2-х проекциях;
- магнитно-резонансная томография (МРТ) пораженного сегмента;
- консультации невропатолога, кардиолога, эндокринолога, аллерголога и других нужных специалистов.
Во время ожидания операции врачи советуют пациентам выполнять специальные упражнения. Они помогают растянуть и укрепить мышцы, что дает возможность избежать появления контрактур в послеоперационном периоде.
Некоторые врачи отказываются оперировать пациентов с выраженным ожирением. Причина – высокий интраоперационный риск, сложности при реабилитации и высокая вероятность осложнений. Таких больных обычно оперируют после того, как они похудеют.
Пациента госпитализируют в стационар за 1 день до операции. Там он общается с лечащим врачом, подписывает информированное согласие на проведение анестезии и выполнение хирургического вмешательства. После этого больному назначают необходимые препараты, которые тот принимает под контролем медперсонала.
Вечером накануне операции человеку запрещают кушать. Утром его просят снять все украшения. Непосредственно перед хирургическим вмешательством больного переодевают в стерильную одежду и отводят в операционную.
Ход операции
Остеотомию могут выполнять под общей или местной регионарной анестезией. Выбор метода обезболивания зависит от объема хирургического вмешательства, общего состояния здоровья человека и некоторых других факторов.
Операцию начинают с послойного рассечения мягких тканей. Получив доступ к нужной кости, хирург распиливает ее. После этого он фиксирует костные фрагменты с помощью систем наружной (аппарат Илизарова) или внутренней фиксации (накостные пластины, винты). Перед ушиванием раны врачи нередко проводят контрольное рентгенологическое исследование. Оно необходимо для подтверждения корректной фиксации кости.Операция длится от 60 до 120 минут.
Реабилитация после корригирующей остеотомии
После хирургического вмешательства человек остается в стационаре на протяжении 3-7 дней. В послеоперационном периоде ему регулярно обрабатывают рану, дают обезболивающие средства, проводят антибиотикопрофилактику и профилактику тромбоэмболических осложнений. Также медперсонал следит за тем, чтобы пациент начал как можно раньше вставать с постели.
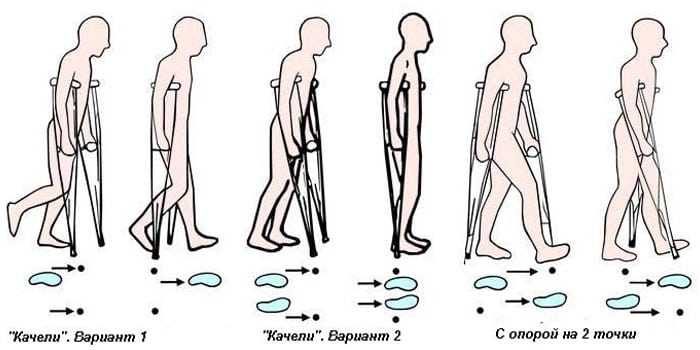
После выписки из стационара больной отправляется домой. Там он продолжает принимать назначенные врачом препараты. Передвигается он с помощью костылей. Швы пациенту снимают на 10-14 день после операции. После остеотомии человек должен пройти полноценную реабилитацию.
- После хирургического вмешательства каждому больному нужно проходить плановые осмотры врача. Они необходимы спустя 1, 2, 4, 6 и 12 месяцев.
- Ходить без костылей человеку разрешают через 6-12 недель. После операций на ступнях и верхних конечностях восстановительный период короче, чем после корригирующих остеотомий бедра, таза или позвоночника.
- Выполнять тяжелую физическую работу пациенту разрешают не ранее, чем через 4-8 месяцев.
- После остеотомии врачи нередко удаляют металлические имплантаты. Как правило, они делают это спустя 1-2 года. Если фиксация выполнялась аппаратом Илизарова, его снимают намного раньше.
Наиболее частые осложнения
Распиливание костей – это серьезное вмешательство, выполнение которого сопряжено с немалым риском. Нежелательные осложнения могут развиваться во время проведения манипуляции или уже в восстановительном периоде. Многие из них тяжело поддаются лечению.
Таблица 1. Возможные осложнения
| Причины | Лечение и последствия | |
| Несращение костей | Курение, плохое кровоснабжение кости, остеопороз, наличие тяжелых сопутствующих заболеваний | При несращении больному требуется повторная операция и последующая длительная реабилитация |
| Неправильное сращение | Неправильньная фиксация костных фрагментов в ходе хирургического вмешательства | Устранить дефект можно лишь с помощью еще одной операции |
| Нарушение функций близрасположенных суставов | Неправильная реабилитация или ее полное отсутствие | В большинстве случаев восстановить функции суставов можно с помощью лечебной физкультуры |
| Компартмент-синдром | Сдавление мышц кровоостанавливающим жгутом во время хирургических манипуляций | Патологию лечат консервативно с помощью определенных фармпрепаратов. В тяжелых случаях больному делают операцию – фасциотомию |
| Повреждение нервов | Невнимательность хирурга или «нестандартное» расположение нерва у конкретного пациента | Восстановить целостность и функции поврежденных нервов невозможно |
| Инфекционные осложнения | Занесение инфекции во время хирургического вмешательства или несоблюдение правил ухода за послеоперационной раной | Лечатся антибиотиками. В тяжелых случаях больному может потребоваться ревизионное вмешательство |
| Тромбоэмболические осложнения | Неадекватное назначение антикоагулянтов, отказ от ношения компрессионных чулок, поздняя мобилизация | Для лечения тромбоза используют большие дозы антикоагулянтов и антиагрегантов |
Возможные альтернативы
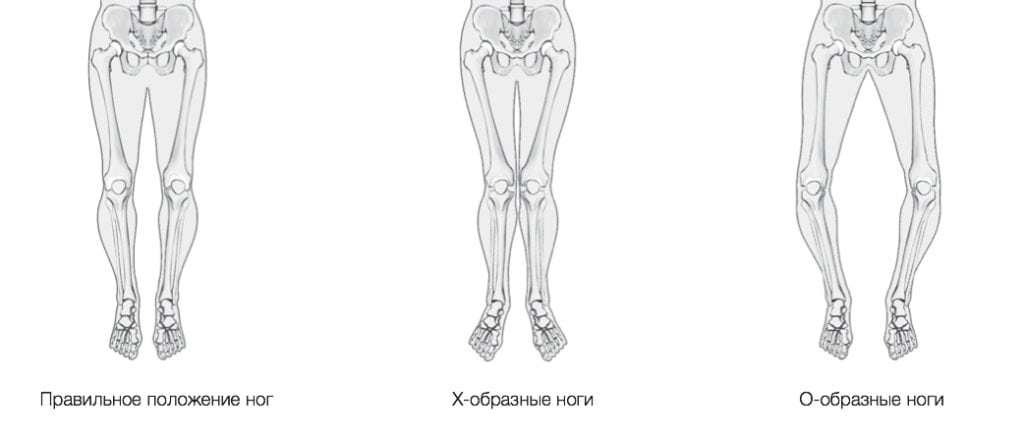
К сожалению, многие заболевания можно вылечить лишь с помощью корригирующей остеотомии. Это касается врожденной дисплазии тазобедренных суставов, O- и X-образной деформации нижних конечностей, тяжелого кифоза, лордоза, сколиоза. А вот при лечении плоскостопия, вальгусной деформации стопы остеотомию можно заменить другими видами вмешательств. Проблема лишь в том, что они, скорее всего, будут менее эффективными.
Остеотомия – это наиболее эффективный метод хирургического лечения многих заболеваний опорно-двигательного аппарата.
Хирургическое отделение для животных в Люблино
Наши специалисты ведут собственные обучающие проекты для коллег со всей России для повышения уровня квалификации в регионах. Любая операция, это не только опытный хирург, ведь поговорка «Один в поле не воин» очень чётко описывает ситуацию в операционной.
Для проведения даже самого рядового хирургического вмешательства задействуется целая команда, именуемая в хирургии операционной бригадой.
В нее входят анестезиолог, анестезист, хирург, ассистент хирурга, операционная сестра. Только с помощью слаженной работы всех звеньев команды можно достичь результата в борьбе с различными хирургическими патологиями.
Крупнейшее отделение хирургии на Востоке Москвы уникально по своим возможностям. Оснащено современным оборудованием, которое позволяет проводить хирургические манипуляции высокой сложности.
В отделении несколько операционных, различающихся по своему назначению:
- Основная «чистая» операционная, где проводят абдоминальные, торакальные, нейрохирургические, ортопедические и травматологические операции в стерильных условиях;
- Эндоскопическая, состоящая из двух – для жесткой и гибкой эндоскопии. Она позволяет проводить как стерильные лапороскопические операции на внутренних органах, так и нестерильные, к примеру, извлечение инородных предметов из желудка, гастроскопию, риноскопию;
- Гнойная – для пациентов с инфекционными патологиями.
Мы стремимся к тому, что бы наше отделение соответствовало мировым стандартам хирургии не только ветеринарной, но и гуманной. Мы создаем все условия для квалифицированной хирургической помощи всем нашим пациентам.
Мы тщательно следим за качеством проведения операций, следуем тенденциям развития ветеринарной хирургии, именно поэтому все процедуры выполняются хирургами с узкой специализацией. Они постоянно повышают уровень своих навыков, посещая национальные и международные ветеринарные конференции, конгрессы, мастер-классы.
В хирургическом отделении Инновационного Ветеринарного Центра оказание помощи основано на принципах современной и доказательной медицины. Все сотрудники хирургического отделения постоянно совершенствуют свои знания и навыки, участвуя в российских и международных конференциях и мастер-классах.
Наши операционные — гордость нашего Центра. Они оснащены самым передовым анестезиологическим, хирургическим и реанимационным оборудованием, что позволяет проводить хирургические вмешательства любой степени сложности и продолжительности.
Лечение с наименьшими рисками для здоровья пациентов
В своей работе мы отдаем предпочтение методам лечения, которые позволяют оказать помощь с наименьшими рисками для здоровья пациента.
Малоинвазивная хирургия обеспечивает быстрое восстановление активности пациента после хирургического вмешательства.
Травматология и ортопедия
Травматические повреждения — одна из самых частых причин обращения владельцев животных к специалистам нашего отделения. В условиях крупного города при падениях с высоты или ДТП кошки и собаки нередко получают тяжелые травмы, которые требуют незамедлительной и квалифицированной помощи. Специалисты нашего отделения владеют всеми методами современного остеосинтеза. Это позволяет подбирать вариант лечения, который полностью соответствует состоянию пациента и характеру травмы.
Специалисты нашего отделения занимаются лечением следующих патологий суставов и костной ткани:
- переломы диафизов костей;
- переломы костей таза;
- внутрисуставные переломы;
- угловые, аксиальные и ротационные деформации костей;
- новообразования костной ткани;
- дегенеративные патологии;
- вторичный гиперпаратиреоз, паностит, остеохондродисплазия;
- медиальная нестабильность плече-лопаточного сочленения;
- аплазия гленоида;
- вывих локтевого сустава;
- вывих луче-запястного сустава;
- вывих головки бедренной кости;
- болезнь Легга-Кальве-Пертеса;
- вывих коленной чашки;
- разрыв крестовидной связки.
Нейрохирургия
Патологии нервной системы животных нередко требуют хирургического лечения. Нейрохирургия не может существовать без мощной диагностической базы и в распоряжении нашего Центра находится современное отделение лучевой диагностики, позволяющее проводить полный спектр визуально-диагностических исследований от рентгенографии и рентгеноскопии в режиме реального времени до компьютерной томографии высокого разрешения с возможностью 3D-моделирования.
Специалисты нашего отделения занимаются лечением хирургических патологий нервной системы:
- болезни межпозвонковых дисков;
- мальформации кранио-вертебрального перехода;
- нестабильные повреждения позвоночника;
- новообразования головного и спинного мозга;
- врожденные и травматические деформации позвоночника;
- воспалительные и дегенеративные заболевания позвоночника и нервной ткани.
Общая хирургия
Специалисты нашего отделения выполняют полный спектр хирургических вмешательств на органах брюшной и грудной полостей. Начиная от операций по стерилизации (орхидэктомия, овариогистерэктомия и пр.) и заканчивая многоэтапными вмешательствами по иссечению обширных новообразований брюшной полости и интервенционным методам лечения сосудистых патологий печени.
Вот перечень наиболее актуальных патологий, с которыми обращаются к нашим специалистам:
- воспалительные и обструктивные патологии органов желудочно-кишечного тракта;
- инородные тела органов желудочно-кишечного тракта;
- воспалительные и неопластические патологии мочеполовой системы;
- все виды обструктивных патологий мочеполовой системы;
- патологии печени и желчевыводящих путей;
- васкулярные патологии системы воротной вены;
- хирургические патологии селезенки;
- открытый артериальный проток и другие патологии магистральных сосудов и перикарда;
- идиопатический хилоторакс и другие патологии грудного лимфатического протока;
- неопластические и васкулярные патологии легочной ткани;
- брахиоцефалический синдром.
Эндоскопическая диагностика и хирургия
Современное развитие науки и техники позволяет выполнять большую часть хирургических операций с применением минимально-инвазивных методик при помощи эндоскопического оборудования. И если совсем недавно для извлечения инородного тела желудка врачи прибегали к открытой операции, то на сегодняшний день золотым стандартом лечения является гастроскопия, которая позволяет не только объективно оценить состояние желудочно-кишечного тракта, но и извлечь инородное тело без хирургического вмешательства.
При помощи эндоскопического оборудования наши специалисты готовы оказать помощь при диагностике и лечении:
- патологий желудочно-кишечного тракта;
- патологий верхних и нижних дыхательных путей;
- мочеполовой системы;
- патологий слухового аппарата;
- малоинвазивное взятие биопсии органов грудной и брюшной полостей.
Также специалисты выполняют весь спектр оперативных вмешательств при помощи лапаро- и торакоскопии.
Лечение переломов костей остеосинтезом
К большому сожалению, иногда владельцам приходится сталкиваться с проблемой переломов костей своего любимого питомца, что ставит их в затруднительное положение при отсутствии элементарного представления о патологии. Если ваш питомец получил перелом — приходите к нам в ветцентр. Наши врачи помогут вашему животному вернуться к полноценной жизни.
Переломы у кошек и собак могут встречаться в любом возрасте, но в основном характерны для молодых животных, не достигших возраста 10 месяцев и пожилых от 8-ми лет и старше.
Переломы делят на:
- травматические — связаны с травматическими факторами
- патологические — связаны с патологическими, которые включают в себя нарушение обмена веществ, хроническое воспаление или опухоли костной ткани.
Перелом бывает закрытый и открытый.
- закрытый перелом — без нарушения целостности кожного покрова
- открытый — с нарушением целостности кожи, мягких тканей и выходом кости из раны.
Правильная и быстрая диагностика переломов у кошек и собак является залогом последующего успешного лечения.
Нарушение опороспособности, изменение контуров, боли и неестественная подвижность, могут указывать на возможный перелом конечности у животного.
По локализации перелом может быть:
- диафизарным (проксимальная, средняя, дистальная треть),
- метафизарным (околосуставной),
- эпифизарным (внутрисуставной),
- эпифизеолиз (зоны роста у молодых животных).
По характеру перелом делится на: поперечный, продольный, косой, винтообразный, оскольчатый, множественный, компрессионный, вколоченный, отрывной, зависят от сил механического воздействия на кость.
Необходимо помнить, что любой вид перелома у кошек и собак может привести в случае неправильного подхода в лечении к инвалидности животного.
Диагностика переломов
Рентгенологические методы исследования являются основным методом диагностики и процесса последующего лечения. Перерыв целостности костной структуры и контура кости, являются основными признаками перелома на рентгеновском снимке. Проводить рентгенографическое исследование необходимо в двух взаимно перпендикулярных проекциях с захватом смежного сустава для полноценной оценки и прогноза.
Остеосинтез
Существуют консервативные и хирургические методы лечения переломов у животных. В большинстве случаев у человека ориентируются на консервативный тип лечения с использованием гипсов, лонгет и вытяжных конструкций.
Образ жизни животного и анатомия заставляет нас при лечении переломов у животных обеспечивать им раннее движение, что достигается проведением хирургического вмешательства (остеосинтез). Остеосинтез у собак позволяет совершенно иначе подходить не только к лечению переломов, но и проводить коррекции деформаций, уродств и осложнений консервативного и хирургического лечения.
На сегодняшний день современный ветеринарный специалист практически забыл о гипсовой повязке. Использование методов остеосинтеза обеспечивают условия оптимального существования кошек и собак с переломами костей и позволяют адекватно и быстро реабилитироваться. Процесс скорейшего и качественного выздоровления затрагивает не только профессиональные интересы врача, но и в первую очередь интересы владельцев.
Понятие “остеосинтез” происходит от греческих слов osteon (кость) и synthesis (соединение) и предполагает соединение костных обломков и устранение их подвижности с помощью фиксирующих приспособлений.
Виды остеосинтеза
Много лет при лечении переломов костей используются классические методики, которые включают в себя погружной и наружный остеосинтез.
Погружной остеосинтез представляет собой метод, который предполагает использование стабилизирующих систем внутри тканей организма и располагаются конструкции в зоне перелома. Погружной остеосинтез в зависимости от расположения фиксатора по отношению к кости бывает внутрикостным (интрамедуллярным), накостным и чрескостным.
Наружный остеосинтез предполагает использование стабилизирующих систем вне зоны перелома кости (аппараты внешней фиксации).
Существуют комбинированные методы, которые включают сочетание двух и более методов (внутрикостно-накостный, чрезкостно-накостный или внутрикостно-чрезкостный).
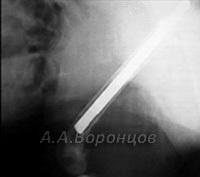
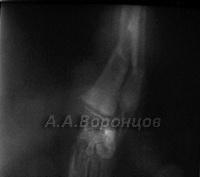
Интрамедуллярный остеосинтез штифтами и спицами у кошек и собак (фото 1б, 1в)
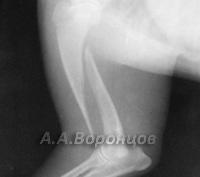
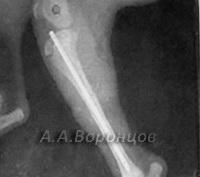
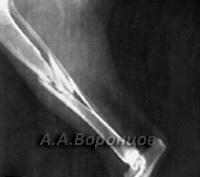
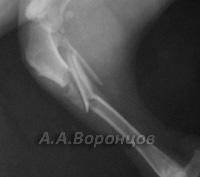
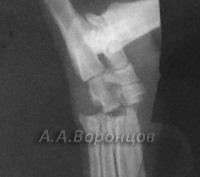
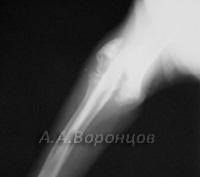
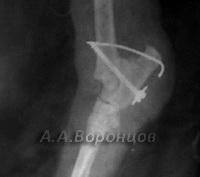
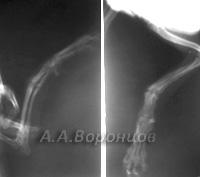
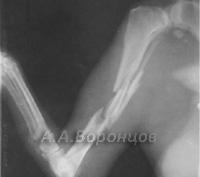
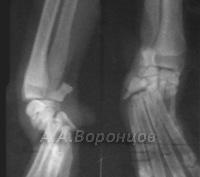
Фото 1б. Рентгенограмма. Косой перелом большеберцовой кости со смещением у собаки. Остеосинтез штифтом (до операции и после).
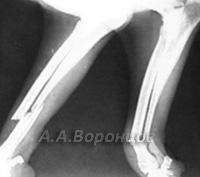
Фото 1в. Рентгенограмма. Косой перелом бедренной кости со смещением у собаки. Остеосинтез штифтом (до операции и после).
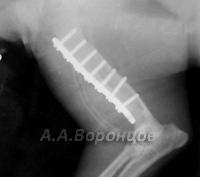
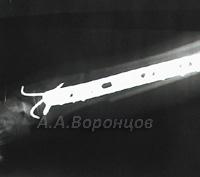
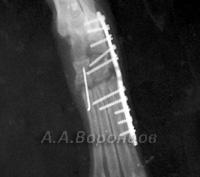
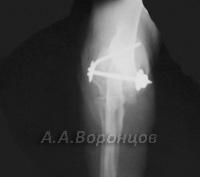
Остеосинтез накостными пластинами у кошек и собак
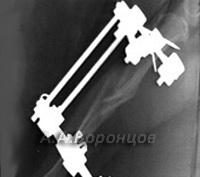
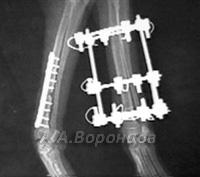
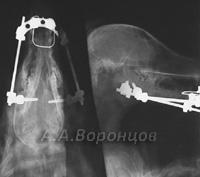
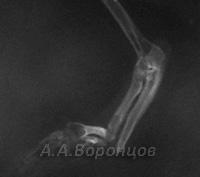
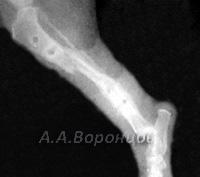
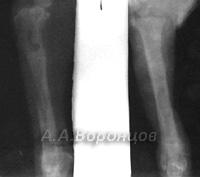
Фото 2а. Рентгенограмма. Спиральный перелом плечевой кости со смещением у собаки. Остеосинтез накостной пластиной (до операции и после)
Фото 2б. Рентгенограмма. Поперечный перелом лучевой и локтевой костей со смещением у собаки. Остеосинтез лучевой кости накостной пластиной (до и после операции)
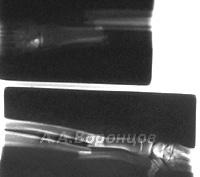
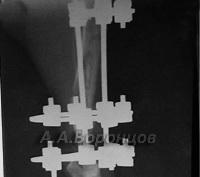
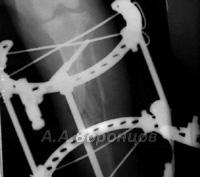
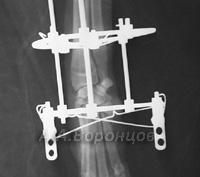
Методы внешней фиксации (внеочаговый остеосинтез) у кошек и собак
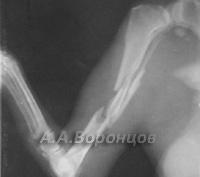
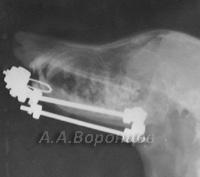
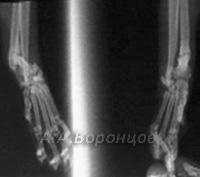
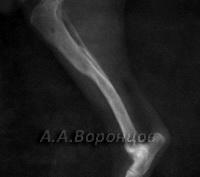
Фото 3а. Рентгенограмма. Сложный осколочный перелом голени у кошки. Внеочаговый остеосинтез аппаратом Илизарова (до и после операции).
Фото 3б. Рентгенограмма. Сложный осколочный перелом голени у собаки. Внеочаговый остеосинтез аппаратом Илизарова (до и после операции).
Фото 3в. Рентгенограмма. Сложный осколочный перелом голени у кошки. Внеочаговый остеосинтез аппаратом Илизарова (до и после операции).
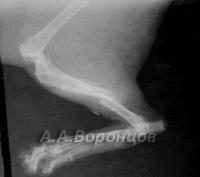
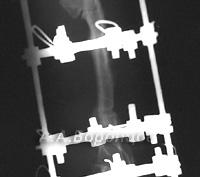
Фото 3г. Рентгенограмма. Перелом костей плюсны у собаки. Внеочаговый остеосинтез аппаратом Илизарова (до и после операции).
Фото 3д. Рентгенограмма. Сложный фрагментарный перелом голени у собаки. Внеочаговый остеосинтез аппаратом Илизарова (до и после операции).
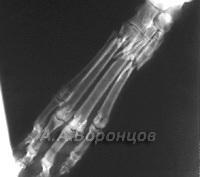
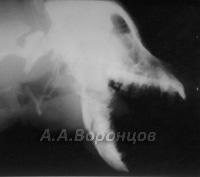
Фото 3е. Рентгенограмма. Сложный осколочный перелом тел нижней челюсти у собаки. Внеочаговый остеосинтез модернизированным аппаратом с винтами Штеймана (до и после операции)
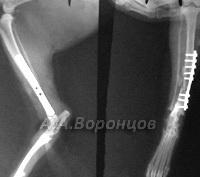
Сочетание различных методов остеосинтеза у кошек и собак
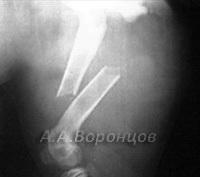
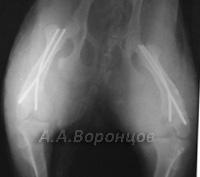
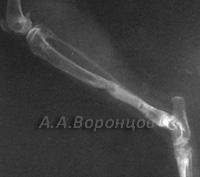
Фото 4а. Рентгенограмма. Поперечные переломы со смещением лучевой и локтевой костей левой и правой конечности. Остеосинтез накостной пластиной и аппаратом Илизарова (до и после операции)
Фото 4б. Рентгенограмма. Сочетанный перелом лучевой и локтевой костей со смещением и эпифизеолиз дистального метаэпифиза у собаки. Остеосинтез накостной пластиной и диафиксация спицами Киршнера
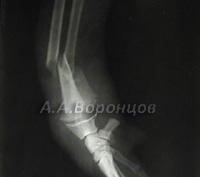
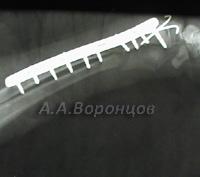
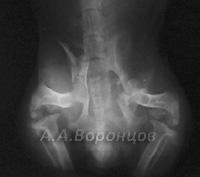
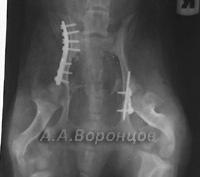
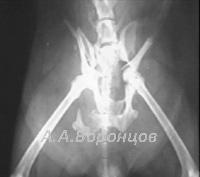
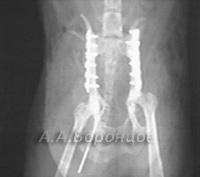
Фото 4в. Рентгенограмма. Перелом таза со смещением у собаки. Остеосинтез накостной пластиной и спицей Киршнера (до и после операции).
Фото 4г. Рентгенограмма. Перелом таза со смещением у кошки.Остеосинтез накостной пластиной и спицей Киршнера (до и после операции).
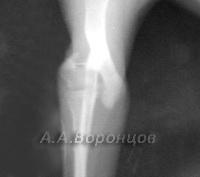
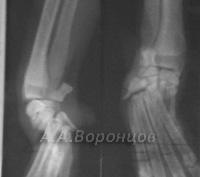
Около и внутрисуставные переломы у кошек и собак
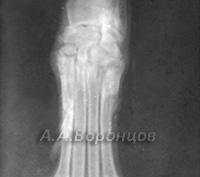
Фото 5а. Рентгенограмма. Эпифизеолиз дистального метаэпифиза со смещением у собаки. Остеосинтез (диафиксация) спицами Киршнера (до и после операции)
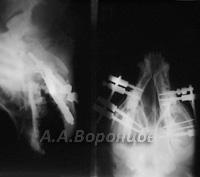
Фото 5б. Рентгенограмма. Внутрисуставной переломо-вывих плюсне-заплюсневого сустава у собаки. Остеосинтез накостной пластиной и спицей Киршнера (до и после операции)
Фото 5в. Рентгенограмма. Эпифизеолиз дистального метаэпифиза со смещением у собаки. Остеосинтез (диафиксация) спицами Киршнера и серкляжной петлёй (до и после операции)
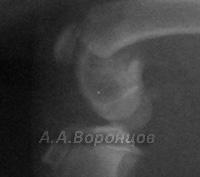
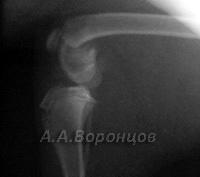
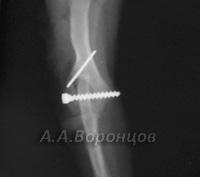
Фото 5г. Рентгенограмма. Внутрисуставной перелом со смещением латерального мыщелка у собаки. Остеосинтез шурупом и спицей Киршнера (до и после операции).
Фото 5д. Рентгенограмма. Застарелый внутрисуставной перелом со смещением латерального мыщелка у собаки. Остеосинтез винтом стяжкой и спицей Киршнера (до и после операции)
Фото 5е. Рентгенограмма. Внутрисуставной перелом запястно-пястного сустава у собаки со смещением. Внеочаговый остеосинтез аппаратом Илизарова (до и после операции)
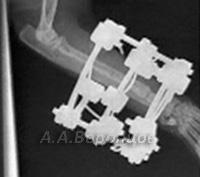
Артродез у собак
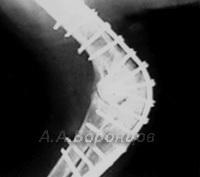
Фото 6а, б, в, г. Артродез с использованием накостной пластины, шурупов, спиц Киршнера и аппарата Илизарова.
Реконструктивные методы остеосинтеза у кошек и собак
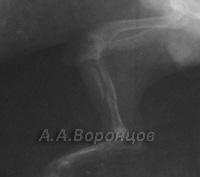
Фото 7а. Рентгенограмма. Дистракционный метод растяжение-напряжением без остеотомии при “недокусе” у собаки. Срок дистрации 54 дня.
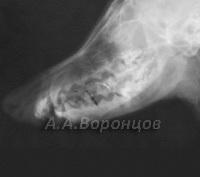
Фото 7б. Рентгенограмма. Варизирующая остеотомия при вальгусной деформации предплечья у собаки. Фиксация в аппарате Илизарова.
Осложнения остеосинтеза и методы коррекции (ложный сустав)
Фото 8а. Рентгенограмма. Гипертрофический псевдоартроз после остеосинтеза у собаки. Остеотомия и фиксация в аппарате Илизарова.
Фото 8б. Рентгенограмма. Атрофический псевдоартроз после остеосинтеза у кошки. Остеотомия, трансплантация губчатой аутокости и фиксация в аппарате Илизарова.
Фото 8в. Рентгенограмма. Гипертрофический псевдоартроз после остеосинтеза у собаки. Остеотомия и фиксация в аппарате Илизарова.
Некоторые виды заживления сложных переломов у кошек и собак
Фото 9а. Рентгенограмма. Сложный осколочный перелом диафиза большеберцовой кости у собаки. Остеосинтез в аппарате Илизарова.
Фото 9б, в. Рентгенограмма. Вид кости через 60 дней и через 3 года после остеосинтеза.
Фото 10. Рентгенограмма. Открытый застарелый перелом большеберцовой кости с признаками остеомиелита у кошки. Остеосинтез в аппарате Илизарова. Вид кости через 80 дней после остеосинтеза.
Фото 11. Рентгенограмма. Сложный фрагментированный перелом плечевой кости у собаки. Остеосинтез накостной пластиной. Вид кости через 1 год после остеосинтеза.
Фото 12. Рентгенограмма. Внутрисуставной переломо-вывих плюсне-заплюсневого сустава у собаки. Остеосинтез (артродез) накостной пластиной и спицей Киршнера. Вид кости через 120 дней после остеосинтеза.
Фото 13. Рентгенограмма. Внутрисуставной перелом запястно-пястного сустава у собаки со смещением. Внеочаговый остеосинтез аппаратом Илизарова. Вид кости через 80 дней после остеосинтеза.
Фото 14. Рентгенограмма. Сложный осколочный перелом диафиза большеберцовой кости у собаки. Остеосинтез в аппарате Илизарова. Вид кости через 80 дней после остеосинтеза.
Цена на остеосинтез собаке или коту зависит от метода лечения и сложности перелома.
При любых проблемах со здоровьем ваших животных приходите к нам в ветеринарный центр. Ветклиника Воронцова находится в ЮАО, недалеко от пересечения МКАД и Каширского шоссе. Точный адрес: Совхоз им. Ленина, дом 3а (смотрите схему проезда), метро Домодедовская, Орехово, Зябликово. По любым вопросам можно проконсультироваться по телефонам:
Источники:
- https://spbvet.info/arh/detail.php?ID=131
- https://spbvet.info/zhurnaly/5-2015/tplo-kak-metod-lecheniya-peredney-krestovidnoy-svyazki/
- https://centr-hirurgii-spb.ru/articles/osteotomiya/
- https://sustavlive.ru/lechenie/hirurgicheskoe/korrigiruyushhaya-osteotomiya.html
- https://vetacademy.ru/vostok/otdeleniya/khirurgicheskoe-otdelenie/
- https://vchot.ru/services/traumatology-and-orthopedics/lechenie-perelomov-kostej-osteosintez/