✅✅✅ Ринит у собак чаще всего выражается в выделениях из носа животного. Разберемся в причинах, видах, симптомах и способах лечения ринита у собак. ➤➤➤
🧬 Оториноларинголог, хирург GMS Clinic Олег Абрамов в своей статье рассказывает о рините беременных.
Врач-оториноларинголог Васильева Татьяна Владимировна рассказывает о возникновении и лечение аденоидов у детей. Публикация нас сайте клиники Семейный Доктор
Что такое вазомоторный ринит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Воробьёва М. А., ЛОРа со стажем в 9 лет.
Аденоиды
“Кажется, у нашего ребёнка аденоиды!”– с такими сомнениями чаще всего приходят родители с малышом на прием к оториноларингологу, начитавшись статей в интернете, или после разговора с «всезнающими» мамами в песочнице/садике/школе. В этой статье мы постараемся разобрать наиболее частые вопросы об аденоидных вегетациях и попробуем понять, настолько ли все страшно.
Что такое аденоиды и откуда они берутся
Аденоидные вегетации (носоглоточная миндалина) – это лимфоидная ткань в своде носоглотки. Она имеется у всех без исключения детей и является периферическим органом иммунной системы, частью лимфоидного глоточного кольца. Главной функцией данного анатомического образования является борьба с проникающими в организм ребёнка бактериями или вирусами. Главное ее отличие от остальных миндалин — поверхность покрыта особым эпителием, который продуцирует слизь. Увеличение (гипертрофию) аденоидной ткани провоцируют частые аллергические и респираторные заболевания вирусной или бактериальной этиологии. Поэтому пик гипертрофии аденоидной ткани приходится как раз на возраст 3-7 лет. Затем лимфоидная ткань постепенно редуцируется в возрасте 10–12 лет. К 17 годам нередко остаются только фрагменты ткани, у здоровых же взрослых людей аденоидная ткань отсутствует. Гипертрофию аденоидной ткани принято делить на несколько степеней по ее объёму в носоглотке от первой, где аденоиды закрывают носовые ходы (хоаны) на 1/3 , до третьей-четвертой степени, когда происходит полная обтурация носоглотки с невозможностью носового дыхания.

Клинические проявления
Воспаление аденоидной ткани называется аденоидит. Течение его бывает острым, подострым и хроническим. Коснемся кратко основных симптомов, на которые стоит обращать внимание родителям:
1. Насморк, чаще всего он имеет затяжное течение.
2. Преимущественное дыхание через рот. Обусловлено затрудненным носовым дыханием. Степень затруднения напрямую зависит от степени гипертрофии аденоидной ткани. Часто появляется гнусавость. При длительном течении хронического аденоидита и дыхании через рот, возможно изменение лицевого скелета, что в дальнейшем проявляется стойким нарушением произношения речи.
3. Ночной храп, беспокойный сон.
4. Утренний кашель, обусловленный поперхиванием слизью, стекающей из носоглотки за ночь.
5. Снижение слуха, рецидивирующие отиты из-за механической обтурации слуховых труб аденоидными вегетациями. При этом гипертрофия может быть и 1-2 степени, при расположении аденоидов возле устьев слуховых труб, которые отвечают за вентиляцию среднего уха через слуховую трубу. Ребенок начинает постоянно переспрашивать или смотреть мультики слишком громко.
6. Быстрая утомляемость, апатия. Обусловлены постоянным кислородным голоданием головного мозга, особенно при хроническом аденоидите. Возможно отставание от сверстников в умственном и физическом развитии.
Методы исследования аденоидных вегетаций
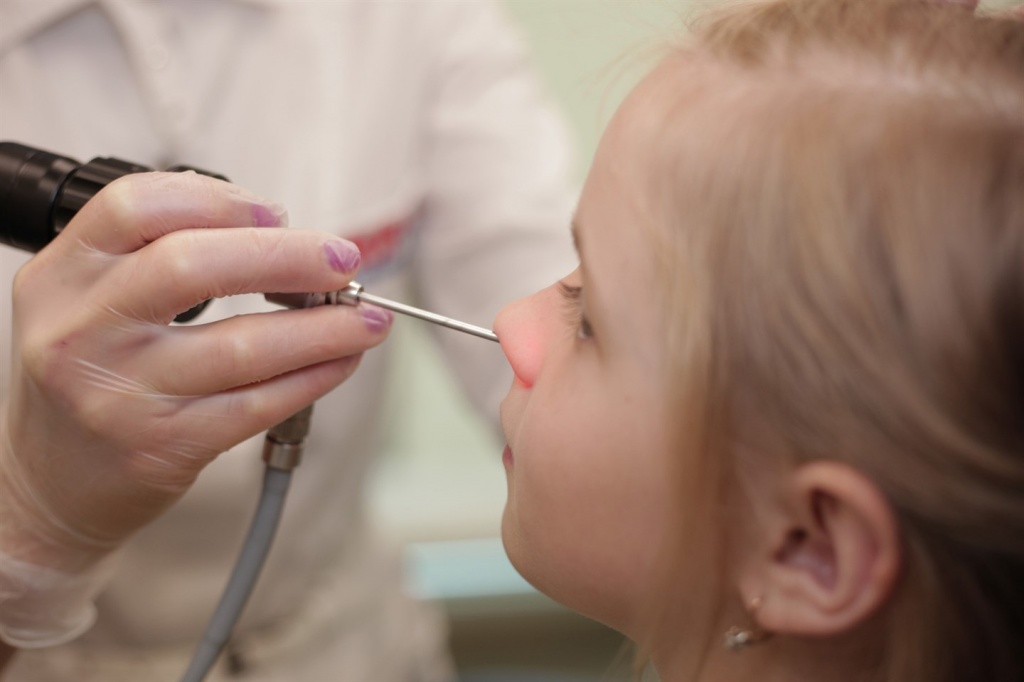
В обычном состоянии без дополнительных оптических приспособлений эту миндалину увидеть невозможно. Существует ряд исследований, которые помогают установить степень аденоидных вегетаций: пальцевое исследование, задняя риноскопия зеркалом, рентгенография носоглотки, эндоскопия носоглотки, трёхмерное рентгенологическое исследование или КТ носоглотки. Наиболее современными методами на сегодняшний день являются:
- эндоскопия носоглотки и полости носа. Процедура выполняется в нашей клинике под местной анестезией на приеме ЛОР врача. Полностью безболезненна, позволяет оценить не только степень аденоидных вегетаций, но и характер воспаления, состояние устьев слуховых труб, а также осмотреть задние отделы полости носа.
- трёхмерное рентгенологическое исследование / КТ носоглотки. Методы по информативности значительно превосходят обычный рентген носоглотки, так как позволяют определить не только размер, но и соотношение аденоидных вегетаций к остальным структурам носоглотки (устья слуховых труб, хоаны и др). Лучевая нагрузка практически в 3 раза меньше (0,009м3в), а длительность исследования не более 2 мин. Пройти данное исследование можно в клинике на Усачева.
Лечение аденоидита
Лечение аденоидита принято разделять на консервативное и оперативное. Консервативное лечение требует от родителей, в первую очередь, большого терпения (надо научить малыша правильно высмаркиваться, проводить с ним туалет полости носа иногда несколько раз в день!), посещения процедур (промывание носа ЛОР врачом, физиолечение и др.), четкого выполнения всех назначений врача. Это далеко не быстрый процесс, но если родители и врач заодно, и действуют сплоченной командой, то результат не заставляет себя ждать! Но бывают случаи, когда консервативное лечение неэффективно, тогда врач принимает решение об оперативном вмешательстве, и не всегда это зависит только от степени аденоидов. Чаще всего показаниями к оперативному лечению являются: полное отсутствие носового дыхания, рецидивирующие отиты (тубоотиты), ночное апное, стойкое снижение слуха.
«Если они участвуют в иммунном ответе, зачем их удалять? Ничего лишнего в организме нет!»
Действительно, аденоидная ткань является частью лимфоидного кольца глотки, как было сказано выше, но только частью! Здесь важно оценивать соотношение вреда и пользы для организма. В случае хронического аденоидита сама миндалина становится местом обитания и размножения патогенных микроорганизмов, что явно не приносит пользы ребёнку, а частые обострения приводят к увеличению аденоидной ткани в размере, вызывая параллельно заболевание ушей, с последующим стойким снижением слуха.
«Если их удалить — они вырастут заново!»
На данном этапе развития медицины это мнение является ошибочным. Операция аденотомия выполняется под общим наркозом, с использованием эндоскопической техники. Современное оснащение позволяет удалять аденоидную ткань полностью под визуальным контролем, тем самым гарантируя отсутствие рецидивов. При аденотомии под местной анестезией, как выполнялось ранее повсеместно, действительно высок риск повторных аденотомий, так как чаще всего часть миндалины не удаляется с первого раза, что и вызывает рецидив.
Совет от доктора
Как обобщение, хочу сказать, что всем известная шутка про лечение насморка за 7 дней и за неделю с детьми не работает! Те, кто относятся к насморку ребенка как к «обычным соплям, которые и сами пройдут», сталкиваются чаще всего в дальнейшем с целой кипой осложнений. Поэтому, чем раньше вы обратитесь к ЛОР врачу и начнете грамотное лечение, тем выше вероятность, что проблема аденоидов обойдет вас стороной!
Запишитесь к детскому врачу-оториноларингологу по телефону единого контакт-центра в Москве +7 (495) 775 75 66 , заполните форму онлайн записи или обратитесь в регистратуру клиники «Семейный доктор».
Гипотиреоз — симптомы и лечение
Что такое гипотиреоз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Курашова О. Н., эндокринолога со стажем в 28 лет.
Над статьей доктора Курашова О. Н. работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Гипотиреоз — это заболевание эндокринной системы, возникающее из-за длительно низкого уровня тиреоидных гормонов, вырабатываемых щитовидной железой, и проблем с их воздействием на организм преимущественно на тканевом уровне.
Ежегодно на каждую тысячу человек приходится 0,6-3,5% заболевших гипотиреозом. [3] [6] [8] Данное нарушение может возникнуть в любом возрасте, но обычно оно возникает у пожилых людей старше 60 лет. [14] Среди новорождённых гипотиреоз встречается в одном случае из 4-5 тысяч.
К факторам риска относятся:
-
; ;
- подострый и послеродовой тиреоидит;
- аутоиммунные заболевания (B1-дефицитная анемия, болезнь Аддисона, сахарный диабет I типа);
- рак тканей головы и шеи (леченый);
- курение;
- болезни щитовидной железы у родственников;
- применение радиоактивного йода при лечении рака щитовидной железы ;
- приём некоторых препаратов (амиодарон, α-интерферон, карбонат лития, йод-, бромсодержащие и другие лекартсва). [15]
В 80% случаев гипотиреоз связан с поражением защитных сил организма, т. е. аутоиммунным тиреоидитом. Он является ведущей причиной первичного гипотиреоза у взрослых людей. [3]
Риск возникновения аутоиммунного тиреоидита зависит от возраста и пола пациента: у женщин в возрасте 40-50 лет он возникает в 10-15 раз чаще, чем у мужчин. [6] [9]
При аутоиммунном тиреоидите даже на фоне длительной ремиссии функциональное состояние щитовидной железы в разное время может значительно различаться. Так, с возрастом деструктивные изменения в щитовидной железе постепенно нарастают. Этот фактор, а также наличие тиреоидных аутоантител могут спровоцировать переход субклинического (скрытого) гипотиреоза, протекающего на фоне аутоиммунного тиреоидита, в явный. Частота таких случаев составляет около 5 % в год.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы гипотиреоза
Симптомы гипотиреоза крайне обманчивы, разнообразны и не всегда заметны. Их проявление зависит от степени выраженности заболевания.
К основным клиническим проявлениям относятся: [9] [11] [14]
- Обменно-гипотермический синдром. Характерно постоянное чувства холода, снижение температуры тела, увеличение веса.
- Нарушение нервной системы и органов чувств. Человек становится заторможенным, вялым, появляется сонливость, ухудшается память, нарушается носовое дыхание и слух, голос становится низким и грубым, а речь замедленной. На лице и конечностях может возникнуть плотный отёк. Кожа утолщается, становится сухой и холодной, приобретает бледный окрас с желтоватым оттенком, волосы становятся тусклыми и ломкими, подверженными выпадению.
- Нарушение сердечно-сосудистой системы. Наблюдается пониженное или нормальное артериальное давление. У части пациентов возникает мягкая диастолическая гипертензия.
- Изменения со стороны ЖКТ. Замедляется перистальтика кишечника, возникают запоры, изменения желчного пузыря и его протоков, снижается аппетит, вплоть до развития анорексии.
- Анемический синдром. Из-за недостатка гормонов щитовидной железы возникает депрессия костно-мозгового кроветворения, нередко развивается В12-дефицитная и постгеморрагическая анемия, время кровотечения увеличивается.
- Дисфункция почек. Почечный кровоток и скорость клубочковой фильтрации снижаются, как и эффективность почечного плазмотока, уровень глюкозы и натрия в крови становится ниже нормы.
- Сбои репродуктивной системы. У женщин происходит нарушение овуляции, менструальные циклы становятся короткими и редкими, возникает бесплодие. В большинстве случаев развивается вторичная гиперпролактинемия, которая сопровождается самопроизвольным вытеканием молока из молочной железы и отсутствием месячных. На фоне декомпенсированного гипотиреоза беременность наступает крайне редко. Снижение либидо наблюдается у лиц обоего пола. У мужчин может развиваться эректильная дисфункция, нарушение сперматогенеза.
- Нарушение опорно-двигательной системы. Как правило, замедляется костное ремоделирование, снижается интенсивность резорбции (рассасывания) кости и костеобразования. Часто возникает снижение плотности костной ткани и рабдомиопатия, причём как с гипертрофией (увеличением) мышц, так и с их атрофией.
Патогенез гипотиреоза
Тиреоидные гормоны, которые вырабатывает щитовидная железа, называются «трийодтиронин» (Т3) и «тироксин» (Т4). Они влияют практически на все процессы, протекающие в организме. Стимулирующее влияние на них оказывает тиреотропный гормон гипофиза (ТТГ).
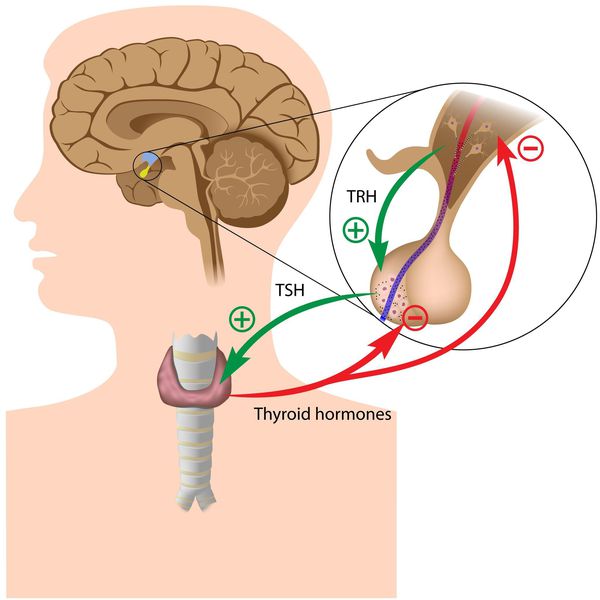
Синтез тиреоидных гормонов начинается после того, как щитовидная железа захватывает йод. Он является регулятором гормоногенеза и размножения тиреоцитов — клеток эпителия щитовидной железы. Попав в тиреоциты, йодид окисляется до активной формы при помощи тиреопероксидазы — микросомального антигена, к которому образуются антитела, в частности при аутоиммунном тиреоидите. [4] [6] [7] Уровень поступления йода изменяет чувствительность тиреоцитов к воздействию ТТГ, которая усиливается при дефиците йода. [3] [6]
Исходя из этого механизма возникновения гормонов щитовидной железы, патогенетически гипотиреоз делится на три типа:
- первичный (тиреогенный);
- вторичный (гипофизарный);
- третичный (гипоталамический);
- периферический (тканевой).
Первичный гипотиреоз возникает в 80-95% случаев и чаще всего обусловлен нарушениями общей структуры щитовидной железы, которые являются врождёнными или приобретёнными, а также сбоем секреторной функции её клеток.
Вторичный и третичный гипотиреоз возникают в 3-4% случаев. Они связаны с заболеваниями таких участков головного мозга, как аденогипофиз или гипоталамус в результате которых наблюдается стойкая нехватка гормонов щитовидной железы и нарушение секреции ТТГ гипофиза. [4] [6]
Периферический гипотиреоз развивается крайне редко — в 0-1% случаев. Основным фактором его возникновения является резистентность (сопротивляемость) тканей-мишеней (например, мозга, гипофиза, сердца, костей, печени) гормонам Т4 и Т3. [5] [6] [7]
В патогенезе аутоиммунных заболеваний щитовидной железы взаимодействуют генетические и средовые факторы. Однако точная роль тех и других не определена. Ведущее значение в гибели тиреоцитов при этих заболеваниях придают клеточным механизмам, т.е. цитотоксическим эффектам аутореактивных Т- лимфоцитов. [3] [5] Отсутствие при аутоиммунных поражениях щитовидной железы классических признаков гнойного воспаления (боли, отёка и других), обычно сопровождающих массивный некроз ткани, указывает в таких случаях на иной механизм гибели тиреоцитов. В последние годы установлено, что Т-лимфоциты способны вызывать гибель клеток-мишеней не только путём некроза, но в основном путём индукции их разрушения. [3] [5] [7] [9]
Классификация и стадии развития гипотиреоза
В Международной классификации болезней десятого пересмотра выделены две формы гипотиреоза:
- Субклинический (скрытый) гипотиреоз, развившийся в результате йодной недостаточности.
- Иные формы гипотиреоза:
- врожденный гипотиреоз с диффузным зобом;
- врождённый гипотиреоз без зоба;
- гипотиреоз, возникший по причине приёма лекарств и других экзогенных веществ;
- постинфекционный гипотиреоз;
- атрофия щитовидной железы (приобретённая);
- другие уточнённые гипотиреозы;
- неуточнённый гипотиреоз.
Первичный гипотиреоз подразделят на три большие группы:
- Врождённый гипотиреоз.
- Гипотиреоз, связанный с уменьшением количества функционирующей ткани щитовидной железы:
- возникающий после операции
- развивающийся после облучения
- вызванный аутоиммунным нарушением щитовидной железы
- связанный с вирусным заболеванием щитовидной железы
- возникающий на фоне новообразований щитовидной железы.
- Гипотиреоз, связанный с нарушением выработки тиреоидных гормонов:
- эндемический зоб — возникает в районах с йододефицитом;
- спорадический зоб с гипотиреозом — развивается в случае дефектов биосинтеза гормонов;
- медикаментозный гипотиреоз — появляется в результате приёма тиреостатиков и других препаратов;
- зоб и гипотиреоз, развившиеся в связи с употреблением продуктов, содержащих вредные вещества. [3][5][7][9]
В последнее время разработана классификация первичного гипотиреоза, которая основывается на выраженности симптомов и результатах гормональных исследований (определяющий показатель — уровень ТТГ). В неё включают:
- Субклинический (скрытый) гипотиреоз — симптомы размыты или отсутствуют, уровень ТТГ повышен, содержание Т4 в норме.
- Манифестный — возникает типичная клиническая картина гипотиреоза, уровень ТТГ повышен, концентрация Т4 снижена:
- компенсированный.
- декомпенсированный.
- Осложнённый — развивается кретинизм, сердечная недостаточность, выпот в серозные полости, вторичная аденома гипофиза. [2]
Осложнения гипотиреоза
Гипотиреоидная кома («спячка») — это угрожающее жизни состояние, которое чаще развивается у пожилых людей, которые долгое время не лечили тяжёлый гипотиреоз, который был у них довольно долгое время. [3] [5] [7] [9]
К основным провоцирующим факторам такого осложнения относят:
- охолаждение;
- сердечно-сосудистые заболевания;
- острые инфекции;
- травмы;
- кровопотерю;
- хирургические вмешательства;
- приём алкоголя или лекарств, угнетающих функцию центральной нервной системы;
- стрессовые ситуации. [6][7][8]
При гипотиреоидной коме температура тела, как правило, снижается до 24-32,2°С, возникают судороги и угнетение дыхания. Лечение такого состояния нужно начинать незамедлительно. [14] Но даже при своевременном обнаружении осложнения и незамедлительном лечении смерть может наступить в 25-60% случаев. [15]
Но появление осложнений может вызвать не только отсутствие лечения, но и неграмотная медикаментозная терапия. Например, передозировка лекарствами может привести к избыточному синтезу гормонов щитовидной железы и патологиям со стороны сердечно-сосудистой системы. В связи с этим крайне важно соблюдать все рекомендации врача по лечению заболевания и ни в коем случае не лечиться самостоятельно.
Диагностика гипотиреоза
Диагностика гипотиреоза включает в себя подробный опрос пациента, осмотр и лабораторные исследования.
Так как симптомы гипотиреоза неспецифичны, он может скрываться под масками других заболеваний. Поэтому по проявлениям его иногда можно спутать с железодефицитной анемией, депрессией, аменореей, невритом и другими нарушениями. [15] [16] В связи с этим важную роль в определении гипотиреоза играют лабораторные исследования. Они показаны всем пациентам с нарушениями щитовидной железы и предполагают оценку уровня ТТГ и свободного Т4. [2] [12] Определение уровня Т3 в крови, как правило, не является информативным, так как при первичном гипотиреозе этот показатель находится в норме. [14]
На явное наличие гипотиреоза будет указывать высокий уровень ТТГ и низкий уровень свободного Т4 в крови. При субклиническом гипотиреозе уровень ТТГ также будет повышен, а уровень свободного Т4 будет находиться в пределах нормы.
После того как наличие гипотиреоза подтверждено, при помощи показателя ТТГ также определяется характер заболевания и наличие возможных осложнений. Уровень ТТГ также позволяет в значительном большинстве случаев оценить адекватность проводимой терапии: об этом будет свидетельствовать стойкий уровень ТТГ в крови в пределах нормы. [6] [7] [8]
В достаточно редких случаях проводят пробу с тиреолиберином для оценки аутоиммунных заболеваний щитовидной железы. [6] [9] [15]
Дополнительные методы диагностики, такие как УЗИ щитовидной железы, сцинтиграфия или пункционная биопсия, используются для уточнения характера и степени выраженности заболевания. [6] [11] [12] [16]
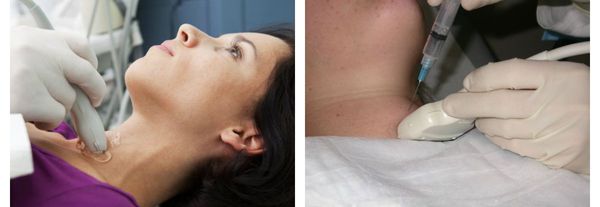
Так как с возрастом учащаются случаи узлового зоба, выраженный шейный кифоз может смещать трахею кзади и вниз, что затрудняет пальпаторную оценку состояния щитовидной железы, в результате чего своевременная диагностика заболевания не проводится. [4] [5] [6] [7] [8]
В связи с тем, что гипотиреоз не всегда проявляет себя, среди населения принято проводить массовую диагностику данного заболевания — скрининг. Так, определение уровня ТТГ позволяет обнаружить первичный гипотиреоз у людей без каких-либо других его проявлений, а также у новорождённых (исследование проводится на 4-5 сутки жизни). При планировании беременности и на ранних её сроках также важно пройти исследование на гипотиреоз. [3] [5] [7] [9]
Лечение гипотиреоза
Цель лечения гипотиреоза — это поддержание уровня ТТГ в пределах 0,5-1,5 мМЕ/л.
Единственным методом лечения является пожизненная заместительная терапия. Начинать её стоит при уровне ТТГ более 10 мЕД/л, высоких титрах антител к ТПО и других показателях. Для этого предпочтительны препараты левотироксина натрия. Его применение противопоказано лишь в случае нелеченого тиреотоксикоза и недостаточности коры надпочечников, остром инфаркте миокарда, аллергии и индивидуальной непереносимости препарата. [16]
Обычно лечение проводится в условиях стационара. Показаниями к госпитализации пациентов с гипотиреозом служат:
- тяжёлая степень заболевания;
- наличие выраженной сердечной патологии;
- гипотиреоидная кома.
Заместительная терапия первичного (манифестного) гипотиреоза показана пожизненно с назначением тироксина в средней дозе 1,6-1,8 мкг/кг. Пациентам с кардиальной патологией доза рассчитывается, исходят из расчёта 0,9 мкг/кг. Стоит отметить, что в связи с уменьшением метаболизма тиреоидных гормонов потребность в них с возрастом снижается. [5] [7] [9]
Дозы тироксина зависят от причин и патогенеза заболевания. Потребность в препарате у людей со спонтанным гипотиреозом выше, чем у пациентов с гипотиреозом, возникшим после хирургического лечения и применения радиоактивного йода.
Уровень ТТГ при диагностике гипотиреоза напрямую связан с оптимальной заместительной дозой тироксина: у большинства женщин она составляет 75-100 мкг, а у мужчин — до 150 мкг в день приёма.
Первый контроль уровня ТТГ после начатого лечения проводят через 2-3 месяца, затем один раз в шесть месяцев (при обязательном условии соблюдения пациентом схемы лечения). [6] [9] [13]
При субклиническом гипотиреозе существует риск развития манифестной формы заболевания со всеми характерными проявлениями. Так, явный гипотиреоз возникает у 20-50% пациентов в течение 4-8 лет, а присутствие антитиреоидных антител увеличивает риск до 80%. [8] [9] [10] Потому людям со скрытым гипотиреозом следует длительно наблюдаться у специалистов.
Проблемы при лечении гипотиреоза
Лечение тироксином безопасно, просто и сравнительно дешево. Но, несмотря на многолетний опыт его использования, при нём всё же могут возникать многие проблемы. Основная из них связана с несоблюдением пациента схемы лечения. Так, одновременное повышение уровней Т4 и ТТГ, по всей вероятности, будет указывать на то, что за несколько дней до визита к врачу пациент не выполнял его назначений.
Снижение эффективности установленной дозы тироксина часто связано с меньшим содержанием гормона в таблетках (например, в непатентованных препаратах) или взаимодействием лекарств при одновременном приёме других препаратов. [9] [13]
Недостаточность дозы также может быть связана с уменьшением всасывания тироксина, нарушением энтеропечёночного кровотока, ускорением кругооборота или выделением гормона с мочой, медленным снижением тиреоидной функции после лечения гипертиреоза.
Существуют и другие особенности и проблемы при лечении гипотиреоза. [6]
Лучшим критерием подбора дозы тироксина при аутоиммунном тиреоидите является исследование ТТГ и свободного Т4. При этом лечение нацелено на компенсацию гипотиреоза благодаря той же заместительной терапии и редукция зоба при помощи супрессивной терапии. [6] [9] Критериями эффективности лечения при этом будут служить:
- уменьшение зоба в объёме;
- снижение плотности щитовидной железы;
- уменьшение титра антител до нормы;
- поддержание уровня ТТГ в пределах нормы.
Назначение препаратов тиреогормонов при аутоиммунном тиреоидите без нарушения функции щитовидной железы нецелесообразно, а операция может привести к состоянию, способному значительно ухудшить качество жизни пациента с возможностью развития тяжёлого гипотиреоза и инвалидизации. [9] [13]
Прогноз. Профилактика
Прогноз заболевания при своевременной диагностике и лечении благоприятный. [10] Осложнить его, особенно в отношении трудоспособности и состояния здоровья в целом, могут фибрилляция предсердий и выраженная сердечная недостаточность, развивающиеся на фоне тиреотоксикоза. [5]
Специфической профилактики заболевания не существует. Снизить риск развития гипотиреоза можно только при помощи сбалансированного правильного питания , употребления достаточного количества йода с пищей (включения в рацион морепродуктов) и контроля гормонального баланса. Крайне важно проходить профилактические осмотры и являться на контрольные приёмы к лечащему врачу. [5] [11] [12]
В качестве неспецифической профилактики патологий щитовидной железы стоит проходить санаторно-курортное лечение по показаниям врача.
Доказано, что медикаментозная терапия при гипотиреозе становится более эффективной в сочетании с радоновыми процедурами, а азотные ванны, не содержащие радон, оказывают профилактическое воздействие. [1] [5] Благодаря этому удаётся добиться стойкости ремиссии заболевания.

Рекомендуется проведение до трёх курсов таких процедур с интервалом от 8 до 12 месяцев. Подбор схем лечения в санатории (в т.ч. медикаментозных), рациональное использование природных и климатических факторов определяют ближайший и отдалённый результат оздоровления.
Аллергический ринит — симптомы и лечение
Что такое аллергический ринит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Столяровой Елены Александровны, аллерголога со стажем в 16 лет.
Над статьей доктора Столяровой Елены Александровны работали литературный редактор Юлия Липовская , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Аллергический ринит (АР) — хроническое воспалительное заболевание слизистой оболочки носа, вызванное воздействием причинно-значимого аллергена. Проявляется зудом, чиханием, ринореей (обильными выделениями из носа), заложенностью носа и иногда конъюнктивитом. Чаще симптомы появляются при контакте с пыльцой растений, пылью, шерстью животных или другими аллергенами.
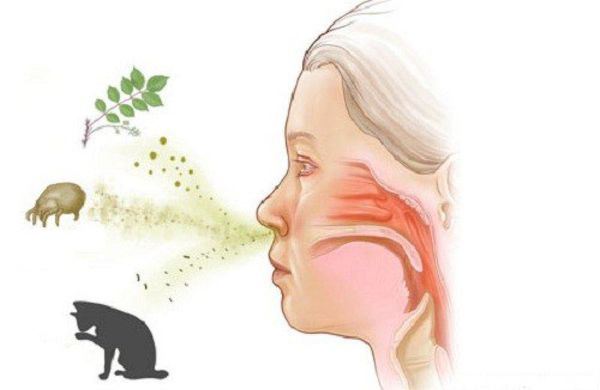
В основе патологии лежит аллергическая реакция 1 типа, которую также называют реакцией немедленного типа (анафилактический, IgE-зависимый тип). При воздействии аллергенов происходит синтез специфических антител — иммуноглобулинов Е (IgE) и их фиксация на тучных клетках и базофилах. Повторный контакт тучных клеток, помеченных иммуноглобулином Е, с аллергеном приводит к чрезмерной активации этих клеток и выбросу из них биологически активных веществ. В результате чего и появляется клиника аллергического ринита [1] .
Распространённость аллергического ринита
Аллергический ринит относится к наиболее распространённым заболеваниям, оно затрагивает 10-20 % всего населения [26] . В Российской Федерации аллергическим ринитом страдает 18-38 % населения. В США заболевание встречается у 20-40 млн людей, распространённость среди детского населения достигает 40 %. Чаще болеют мальчики. В возрастной группе до 5 лет распространённость аллергического ринита низкая, подъём заболеваемости отмечают в раннем школьном возрасте [8] .
Рост урбанизации, изменение климата и повышение уровня жизни создали условия для высоких аллергенных нагрузок и увеличения числа аллергических заболеваний.
Одной из важнейших проблем, связанных с аллергическим ринитом, является поздняя диагностика. Так у 12 % пациентов диагноз устанавливают в первый год заболевания, у 50 % — в первые пять лет заболевания, а 38 % — будут жить с болезнью более 10 лет от её начала без установленного диагноза [2] . Поздняя диагностика приводит к развитию осложнений аллергического ринита, а также существенно ухудшает качество жизни пациента [2] . Начаться аллергический ринит может в любом возрасте, даже у детей первого года жизни [3] .
В ходе исследований было доказано, что вакцинация не вызывает аллергические заболевания [4] . Также существуют данные, что использование антибиотиков в первые 5 лет жизни никак не связано с риском возникновения астмы и аллергического ринита [5] .
Причины аллергического ринита
Причиной аллергического ринита являются различные аллергены. Чаще всего аллергенами являются:
- Пыльца растений
- Весной: пыльца деревьев (лещины, ольхи, березы).
- Летом: пыльца трав (райграса, тимофеевки, ежи).
- Осенью: пыльца сорняков (амброзии, полыни).
- Животные. Стоит отметить, что на данный момент нет убедительных научных доказательств о существовании гипоаллергенных домашних животных. Это связано с тем, что аллергию вызывает не только шерсть. Шерсть в основном выступает в роли переносчика, а главные аллергены — это слюна, моча, простатические и менструальные выделения животных [6] .
- Споры плесневых грибов.
- Клещи домашней пыли.
- Насекомые (тараканы) [7] .
- Пыль (домашняя, строительная, библиотечная).
- Определённые пищевые продукты (чаще яйца, молоко и рыба). Однако на данный момент нет достаточного количества научных исследований, доказывающих это [9] .
Факторами риска аллергического ринита является:
- отягощённая наследственность по аллергическим заболеваниям в семье;
- пассивное курение;
- мужской пол ребёнка [28] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы аллергического ринита
Симптомы аллергического ринита у детей и взрослых одинаковы:
- чувство заложенности носа;
- чихание (часто приступообразное, многократное — «салютом»);
- зуд носа («нос кролика» — больной часто морщит и трёт нос);
- выделение слизи из носа;
- нарушение обоняния [10] .
Часто больных аллергическим ринитом можно разделить на две группы: у одних преобладает чихание и зуд носа, другие в основном страдают от заложенности носа и насморка. Хотя возможны и смешанные варианты.
Часто (в 52,9 % случаев) обострение аллергического ринита сопровождается «глазными симптомами» — проявлениями аллергического конъюнктивита (покраснением и зудом глаз, слезотечением) [11] .
У пациента не всегда имеются все признаки аллергического ринита.
Патогенез аллергического ринита
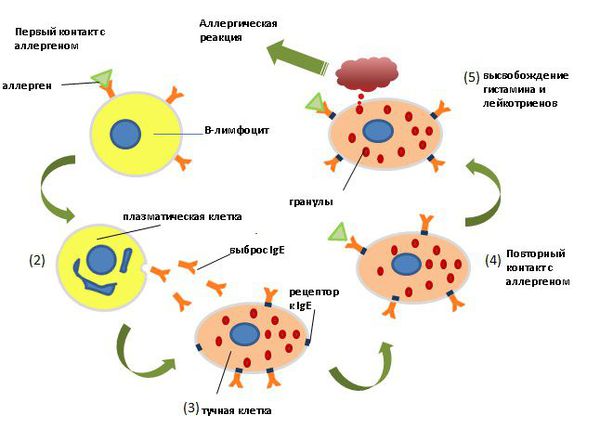
При действии причинно-значимого аллергена на организм развивается иммунопатологическая реакция 1 типа, проявляющаяся образованием и фиксацией на тучных клетках и базофилах специфических иммуноглобулинов класса Е (IgE). Повторная встреча с аллергеном приводит к иммуноглобулин Е-зависимой активации тучных клеток в слизистой оболочке дыхательных путей, что вызывает высвобождение воспалительных медиаторов из гранул тучных клеток и базофилов. Эти медиаторы приводят к расширению сосудов, отёку и утолщению слизистой оболочки дыхательных путей, усиливают секрецию слизи.
Первая фаза — это немедленный, острый ответ на аллерген. Эта фаза развивается в течение нескольких минут после воздействия аллергена. Происходит связывание аллергена со специфическими IgE, фиксированными на тучных клетках, что приводит к активации этих клеток и высвобождению из них медиаторов воспаления (таких как гистамин, триптаза, химаза, фактор активации тромбоцитов и др). Медиаторы воспаления воздействуют на нейрорецепторы и в результате происходит повышение сосудистой проницаемости, гиперсекреция слизи, сокращение гладкой мускулатуры, возникновение острых симптомов аллергических болезней: чихание, отёк слизистой носа и зуд носа.
У 70 % больных, страдающих аллергозаболеваниями, через 6-12 часов после воздействия аллергена начинается вторая фаза — позднего, отсроченного ответа. К месту аллергического воспаления стягиваются клетки иммунной системы (CD4+, Th2-лимфоциты, эозинофилы, базофилы, нейтрофилы), в то же время происходит выброс в кровь медиаторов воспаления — цитокинов и лейкотриенов. В результате формируется хроническое аллергическое воспаление слизистой и появление гиперреактивности дыхательных путей [12] .
Классификация и стадии развития аллергического ринита
В рекомендациях рабочей группы по изучению аллергического ринита и его влияния на астму (ARIA) [13] предложена классификация аллергического ринита, которая базируется на оценке влияний аллергического ринита на качество жизни больных:
- интермиттирующий аллергический ринит — симптомы беспокоят пациента менее 4 дней в неделю или менее 4 недель в году;
- персистирующий аллергический ринит — симптомы беспокоят более 4 дней в неделю или более 4 недель в году.
- Лёгкое течение. Симптомы выражены минимально, существенно не беспокоят больного: сон и дневная активность не страдают, учёба в школе без снижения успеваемости.
- Средней тяжести/тяжёлое течение. Симптомы существенно беспокоят больного: нарушение сна, дневной активности и работоспособности, снижение успеваемости в школе.
- Сезонный аллергический ринит — жалобы появляются в течение нескольких часов после контакта с аллергеном, например пыльцой цветущих растений. У 30-40 % детей, страдающих поллинозом (аллергией на пыльцу), развивается бронхиальная астма, чаще всего это происходит весной, летом или в начале осени.
- Круглогодичный аллергический ринит — симптомы отмечаются более 2 часов в день и не менее 9 месяцев в году, обычно встречается при сенсибилизации (повышенной чувствительности) к бытовым аллергенам (клещам домашней пыли, тараканам, плесени).
Однако у этой классификации аллергического ринита есть слабые места. Например, в ряде стран мира пыльца есть круглый год (странах Средиземноморья, Индии и др). Аллергия на клещей также может давать пики обострений не круглогодично, а только в сезон их максимального размножения — осенью-весной.
Аллергический ринит имеет две стадии:
Практически все больные с лёгким течением аллергического ринита считают, что с этим можно жить и без назначения лекарств и наблюдения у врача.
Осложнения аллергического ринита
Своевременно не выявленный аллергический ринит часто осложняется. Возможные осложнения:
- секреторные средние отиты — воспаления среднего уха, сопровождающиеся накоплением экссудата (воспалительной жидкости) в полостях среднего уха и снижением слуха;
- гипертрофия (увеличение) миндалин; — воспаление придаточных пазух носа;
- полипоз носа.
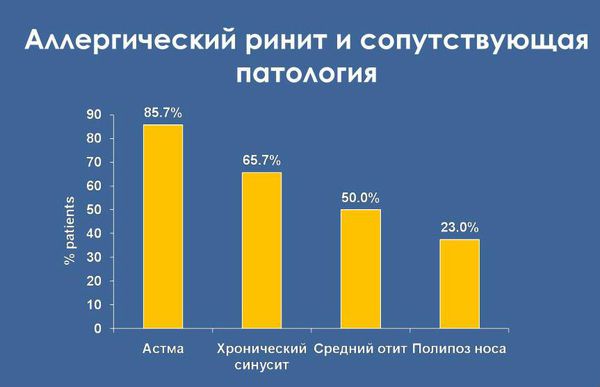
Аллергический ринит не считается жизнеугрожающим заболеванием, но он может сильно ухудшать качество жизни. В связи с отсутствием нормального носового дыхания пациенты часто чувствуют себя раздражёнными, усталыми, разбитыми, у них резко падает успеваемость и работоспособность. У 90 % детей, страдающих аллергическим ринитом, есть нарушение сна [12] .
Аллергический ринит и аденоиды
Аллергический ринит может привести к постоянному отёку и увеличению размеров носовых раковин и миндалин (гипертрофии). Это вызывает постоянную некупируемую заложенность носа, головную боль, частые инфекции придаточных пазух носа и среднего уха, апноэ во сне, развитие аномалий прикуса зубов (постоянное дыхание через рот приводит к деформации лицевого скелета). Эта проблема может потребовать хирургического лечения.
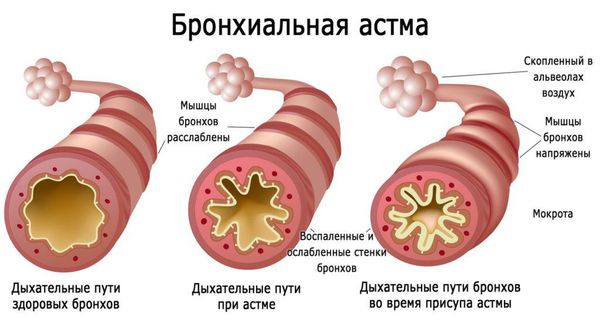
Бронхиальная астма
Также нужно помнить о взаимосвязи аллергического ринита с бронхиальной астмой. Исследования показывают, что при контакте с причинно-значимым аллергеном у больных аллергическим ринитом развивается воспаление в бронхах. Воспаление может поддерживаться и усиливаться взаимосвязанными механизмами, т. е. при отсутствии контроля над аллергическим ринитом существует высокий риск развития или обострения бронхиальной астмы и других аллергозаболеваний [15] .
Диагностика аллергического ринита
1. Оценка жалоб пациента. Можно предложить пациенту заполнить визуальную аналоговую шкалу оценки симптомов (ВАШ). Эта шкала отражает влияние болезни на самочувствие пациента. Шкала представляет собой линию длиной 10 см (можно использовать обычную линейку) с расположенными на ней двумя крайними точками, где 0 — полное отсутствие жалоб на аллергический ринит, а 10 — максимально выраженные симптомы аллергического ринита. Каждый симптом оценивается отдельно по шкале от 0 до 10:
- заложенность носа;
- зуд в носу;
- ринорея (обильные выделения из полости носа);
- чихание;
- зуд глаз;
- покраснение глаз;
- слезотечение из глаз.
Если пациент набирает менее 20 баллов, это значит, что заболевание под полным контролем. 20-50 баллов — заболевание контролируется только частично. Свыше 50 баллов означает обострение или полное отсутствие контроля над заболеванием. Эта оценка может помочь пациенту сориентироваться и вовремя обратиться к врачу для коррекции терапии [16] .
2. Сбор аллергологического анамнеза:
- Наследственность — наличие аллергических заболеваний у родственников.
- Наличие у ребёнка иных аллергических заболеваний (пищевой аллергии, атопического дерматита, бронхиальной астмы и пр.).
- Выявление признаков сенсибилизации. Например, бытовая сенсибилизация проявляется во время уборки помещения, вытирания пыли, работы в библиотеке и характеризуется появлением насморка, чихания, заложенности носа. Пыльцевая сенсибилизация — симптомы возникают или усиливаются при нахождении в зоне цветения (лес, луг). Можно чётко проследить сезонность появления жалоб: например, время цветения деревьев в РФ — это апрель-май, трав — июнь-июль. Часто наблюдается аллергия на фитопрепараты и мёд, а также на отвары, настои и косметику. У 55 % больных, страдающих поллинозом, есть пищевая перекрестная аллергия на фрукты, овощи, орехи.
3. Осмотр. Выявление заложенности носа, ринореи, гнусавости, кашля, частого раздражения и покраснения кожи вокруг носа от постоянного высмаркивания. При проведении передней риноскопии наблюдается синюшность слизистых носа и обильные пенистые выделения.
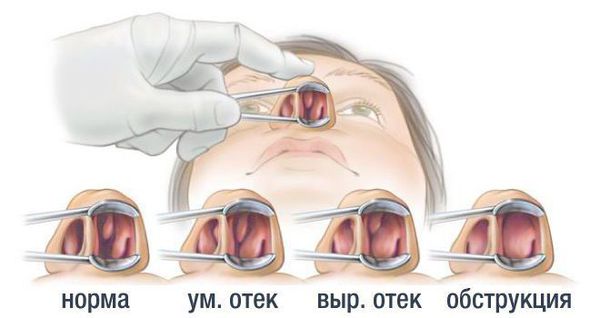
4. Лабораторное обследование:
- Выявление эозинофилии (повышение уровня эозинофилов) в общем анализе крови, выявление эозинофилов в назальном секрете (риноцитограмма).
- Определение общего иммуноглобулина Е и аллерген-специфических IgE в сыворотке крови (количественный анализ – ImmunoCAP Immulite);
- Аллергочип ISAC — это комплексный тест, включающий определение уровня специфических IgE к 112 аллергокомпонентам из 51 аллергенного источника. Этот тест позволяет выявить истинную аллергию, предсказать возможные перекрестные реакции и дальнейший прогноз.
- Ферментативный аллергосорбентный тест (EAST) на специфические IgE — не относится к современным методам аллергодиагностики. Оптимальным методом считается ImmunoCAP Immulite.
5. Провокационные пробы — эндоназальные провокационные пробы (ЭПП). В полость носа вводится раствор подозреваемого аллергена, после чего оценивается реакция на него.
6. Кожный тест (кожно-скарификационные пробы, прик-тесты). Это один из самых специфичных и простых в исполнении методов диагностики аллергических заболеваний. К кожным аллергологическим тестам относят прик-тест (от англ. prick — «укол»), внутрикожный и аппликационный. Прик-тест стали проводить вместо скарификационного теста. Он не имеет ограничений по возрасту, однако его не используют ранее 6 месяцев жизни в связи с низкой реактивностью кожи. Для проведения теста капли аллергенов (бытовых, пищевых, пыльцевых, эпидермальных и пр.) наносятся на кожу предплечья или спины. Обязательно используются два контрольных раствора: гистамина (положительный контроль) и 0,9 % натрия хлорид (отрицательный контроль). Далее через капли специальным прибором — приком — аллерген вносится на 1 мм вглубь кожи и уже через 10-15 минут можно по реакции кожи понять, есть ли у пациента та или иная сенсибилизация. Положительным ответом в прик-тесте считается наличие волдыря 3 мм и более.
7. Дополнительные исследования по показаниям: рентгенография, КТ и эндовидеоскопия носоглотки. Показания к более углублённому обследованию: подозрение на острые и хронические воспалительные процессы в области придаточных пазух носа (гайморит, фарингит, этмоидит, сфеноидит), кисты и полипы пазух носа, подозрение на новообразование. Также исследования проводятся для исключения пороков развития и детализации анатомии и патологии, например, перед оперативным лечением [17] .
Как отличить аллергический ринит от вазомоторного
При вазомоторном рините сосуды носа становятся крайне чувствительными и расширяются, что приводит к отёку, заложенности носа и нарушению носового дыхания. В отличие от аллергического ринита, развитие вазомоторного ринита не связано с каким-либо аллергеном.
Чаще всего к нему приводит:
- применение сосудосуживающих капель (деконгестантов);
- гормональные изменения (например, при беременности, половом созревании, эндокринных заболеваниях);
- раздражающие факторы (горячая или острая пища, холодный воздух);
- стресс.
Характерные для аллергического ринита симптомы: зуд в носу, частое чихание, обильные водянистые выделения из носа, зуд, покраснение и отёк глаз — при вазомоторном рините встречаются значительно реже.
Лечение аллергического ринита
Диагноз «аллергический ринит» может поставить доктор практически любой специальности, а не только аллерголог-иммунолог [18] . Для этого необходимо выслушать жалобы пациента и тщательно его осмотреть. Лечение в большинстве случаев проводят в амбулаторно-поликлинических условиях. Госпитализация в стационар требуется в основном при развитии осложнений заболевания.
Как лечить аллергический ринит
Лечение пациентов, страдающих аллергическим ринитом, должно назначаться с учётом индивидуальных особенностей организма. Оно будет включать в себя:
- Устранение (элиминацию) причинно-значимого аллергена.
- Обучение (аллергошколы). Формат обучения может быть различным: это могут быть сайты, содержащие лекции и советы, а также прямые эфиры и встречи врача оффлайн с желающими. Цикл обучения включает в себя обсуждение основных вопросов проблематики: причин болезни, её распространённости, проявлений, возможности диагностики и лечения, прогноза.
- Устранение симптомов аллергического ринита (фармаколечение).
- Проведение аллерген-специфической иммунотерапии (АСИТ) [19] .
1. Антигистаминные препараты системного и местного действия. Направлены на подавление действия свободного гистамина. Выбор между пероральным (через рот) и интраназальным (через нос) антигистаминными препаратами (азеластин, левокабастин) зависит от предпочтений пациента, доступности и цены препаратов. Эти препараты эффективно и быстро снижают количество выделений из носа, заложенность и зуд носа.
Не рекомендуются антигистаминные препараты 1 поколения в связи с седативным эффектом, негативным влиянием на когнитивные функции, астму и другие сопутствующие заболевания. Примером седативных антигистаминных препаратов 1 поколения являются: «Димедрол», «Тавегил», «Пипольфен», «Прималин», «Супрастин», «Фенистил», «Атаракс», «Перитол», «Фенкарол», «Бикарфен».
Базовой терапией аллергического ринита являются антигистаминные препараты 2 поколения: «Кларитин», «Зиртек», «Телфаст», «Кестин», «Семпрекс», «Аллергодил», «Опатанол», «Эриус», «Ксизал», «Рупафин», лоратадин, дезлоратадин, цетиризин, левоцетиризин, фексофенадин.
2. Стабилизаторы мембран тучных клеток системного и местного действия. Это препараты, которые тормозят высвобождение из тучных клеток медиаторов воспаления — гистамина и др. К таким средствам относятся кромоны (кромогликат натрия и недокромил натрия). Это топические интраназальные формы, они безопасны, но оказывают не столь выраженный и длительный эффект. Чаще используются для терапии аллергического конъюнктивита и лёгких форм аллергического ринита.
3. Деконгестанты. Интраназальные сосудосуживающие спреи и капли применяются для снятия отёка слизистой (осксиметазолин, ксилометазолин). Используются только для облегчения симптомов заложенности носа, применяются коротким курсом (не более 3-7 дней). Деконгестанты не купируют аллергическое воспаление, поэтому при прекращении их приёма жалобы могут возобновиться.
4. Антихолинергические средства местного действия. Интраназальные средства особенно эффективны у больных с выраженной ринореей. В России зарегистрирован комбинированный препарат и пратропия бромид с ксилометазолином («Ксимелин-Экстра»). Ипратропия бромид обладает антихолинергическим эффектом, т. е. уменьшает секрецию желёз слизистой оболочки полости носа. В терапевтических концентрациях не раздражает слизистую носа. Действие препарата наступает через 5-10 минут и продолжается в течение 6-8 часов [20] .
5. Глюкокортикостероиды. Эти препараты эффективно и безопасно устраняют выраженность таких симптомов, как зуд, ринорея и заложенность носа. Их действие направлено на подавление воспаления, снижение проницаемости слизистой. Для контроля над заболеванием рекомендовано регулярное и продолжительное их применение. В терапии предпочтительно использовать современные интраназальные стероиды, такие как мометазона фуроат и флютиказона фуроат [21] . На данный момент на рынке представлены следующие препараты:
6. Антилейкотриеновые препараты (антагонисты рецепторов лейкотриена — монтелукаст) уменьшают воспалительные процессы, которые имеют инфекционную или аллергическую причину. Это перспективные препараты, особенно показаны при сочетании аллергического ринита с бронхообструктивным компонентом и бронхиальной астмой. Обладают высоким профилем безопасности и эффективности. Могут быть использованы с двухлетнего возраста. Применяются курсами не менее 1-3 месяцев.
7. Аллерген-специфическая иммунотерапия (АСИТ) — единственный метод персонализированной терапии, который воздействует на причину заболевания. Иммунотерапию при аллергическом рините проводит врач-аллерголог. Терапия заключается во введении в организм малых доз аллергена, за счёт чего происходит «тренировка» иммунной системы и привыкание к аллергену. Это позволяет избавиться от аллергии и снизить риск развития бронхиальной астмы у части пациентов. В РФ доступны препараты для проведения АСИТ при аллергии на клещей, домашнюю пыль, пыльцу деревьев и трав. Проводится с пятилетнего возраста. Путь введения — подкожно или под язык (сублингвально). Курс длится 3-5 лет [22] [23] .
В будущем лечение аллергического ринита возможно будет связано с влиянием на воспалительный ответ — цитокины (пептидные молекулы, передающие сигналы с одной клетки на другую, побуждая её развить воспаление или наоборот его прекратить). Например, возможно применение моноклональных антител к цитокинам и их рецепторам, а также противовоспалительных цитокинов, ингибиторов цитокинов и пр. [24]
8. Хирургическое лечение аллергического ринита. Операцию проводят только при наличии у пациента сопутствующей патологии, например синусита и кисты околоносовой пазухи.
Лечение аллергического ринита у детей
Отличия в лечении указаны в инструкции к лекарственным препаратам, например Назонекс разрешён только с двух лет, Зиртек — с шести месяцев. Аллерген-специфическая иммунотерапия (АСИТ) в России может проводиться только с пяти лет.
Народная медицина при лечении ринита
Нетрадиционные способы лечения — акупунктура, гомеопатия и другие — не имеют убедительной доказательной базы относительно их эффективности и безопасности [14] [25] .
Физиотерапия при рините
Электрофорез, фонофорез, лазерное лечение, точечный массаж не входят в клинические рекомендации по лечению аллергического ринита.
Прогноз. Профилактика
Прогноз при аллергическом рините зависит от множества факторов: индивидуального состояния иммунной системы пациента, условий окружающей среды, своевременности диагностики и адекватности проводимой терапии. Однако, как правило, прогноз благоприятный. При соблюдении рекомендаций по созданию гипоаллергенного режима и регулярном приёме назначенной врачом терапии уменьшаются клинические проявления заболевания, его возможные осложнения, а также снижается риск расширения спектра сенсибилизации.
При своевременном начале лечения облегчение может наступать достаточно быстро — обычно в течение нескольких часов. Если на фоне проводимой терапии в течение нескольких дней нет желаемого эффекта, необходимо выяснить, верно ли поставлен диагноз, правильно ли подобраны лекарства и дозировка, правильно ли пациент выполняет все рекомендации.
Вазомоторный ринит — симптомы и лечение
Что такое вазомоторный ринит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Воробьёвой Марии Анатольевны, ЛОРа со стажем в 9 лет.
Над статьей доктора Воробьёвой Марии Анатольевны работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Вазомоторный ринит — это хроническое заболевание носовой полости, при котором наблюдается заложенность носа и обильный насморк, не связанный с каким-либо аллергеном или инфекцией. Он является наиболее распространённым типом ринита. Его также называют неинфекционным и неаллергическим ринитом.

В целом ринит, как аллергический, так и неаллергический, поражает примерно 20 % населения промышленно развитых стран. Его симптомы обычно развиваются в возрасте 30-60 лет [3] . От неаллергического ринита женщины страдают чаще, чем мужчины. По статистике, 70 % женщин в возрасте 50-64 лет болеют одной из форм вазомоторного ринита постоянно.
Возникновение вазомоторного ринита связано с расширением кровеносных сосудов в носовых раковинах, которое приводит к отёку, застою и обильному выделению слизи из носа. Пока неизвестно, что именно запускает эти изменения. Выделяют лишь несколько общих триггеров, способствующих развитию такой реакции, а именно:
- Воздействие раздражителей — смога, выхлопных газов или табачного дыма.
- Возраст старше 20 лет ( аллергический ринит обычно возникает у людей младше 20 лет , особенно в детском возрасте).
- Приём некоторых лекарств. Насморк является побочным эффектом использования различных лекарств. К ним относятся: антигипертензивные средства, препараты, направленные на лечение эректильной дисфункции (силденафил), и некоторые психиатрические средства (хлорпромазин, габапентин) [14] .
- Длительное использование сосудосуживающих средств . Безрецептурное применение назальных капель или спреев дольше 7-10 дней только ухудшает состояние слизистой за счёт так называемого синдрома рикошета: гладкая мускулатура сосудов носовой полости из-за длительного сокращения сначала становится невосприимчивой к внешним и внутренним факторам, которые способны её сократить, а затем расслабляется, приводя к ещё более сильной заложенности носа.
- Гормональные изменения у женщин . Циклический или медленно повышающийся уровень эстрогена и прогестерона, вызванные менструацией или беременностью, влияют на слизистую оболочку носа. Они расширяют сосуды носовых раковин, за счёт чего возникает отёк с обильным насморком. До 65 % женщин жалуются на заложенность носа во время беременности. После родов уровень эстрогена и прогестерона снижается, что приводит к быстрому улучшению ринита и полному исчезновению симптомов [11] .
- Профессиональные раздражители : зерно и мука, древесная пыль, строительные материалы, органические клеи, пары от разлагающегося компоста, соли тяжёлых металлов, латекс, лабораторные крысы, мыши и морские свинки. Чаще всего с этими триггерами сталкиваются пекари, животноводы, ветеринары, работники промышленности и медики [12] . Люди этих профессий подвергаются повышенному риску развития вазомоторного ринита.
- Наличие определённых проблем со здоровьем. Ряд хронических заболеваний может вызвать или усугубить ринит. К ним относятся гипотиреоз, синдром хронической усталости, гранулематоз Вегенера; рецидивирующий полихондрит, системная красная волчанка, синдром Шегрена ( аутоиммунное поражение слюнных и слёзных желёз ), аутоиммунный ринит, акромегалия, метаболические синдромы, муковисцидоз, синдром Картагенера ( зеркальное расположение внутренних органов, сопровождающееся хроническим риносинусит ом и другими нарушениями), саркоидоз, иммунодефицит, амилоидоз, синдром рефлюкс-фарингита, ларингофарингит [10] .
- Стресс. Эмоциональное или физическое напряжение также может спровоцировать развитие вазомоторного ринита у некоторых людей.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы вазомоторного ринита
В зависимости от преобладающей симптоматики пациенты с вазомоторным ринитом делятся на две группы:
- «с заложенным носом», т. е. с застойными явлениями — нос перестаёт дышать из-за отёка, при этом слизистого отделяемого нет;
- «с влажным носом», т. е. с ринореей (насморком) — нос также не дышит из-за отёка, но к этому присоединяется умеренное или сильное слизетечение.

Заложенность носа возникает то в одной, то в другой половине носа. Ярче всего этот симптом проявляется в положении лёжа, когда пациент переворачивается с одного бока на другой.
Вазомоторный ринит, как правило, беспокоит человека в течение нескольких лет без тенденции к выздоровлению [1] . Его сезонное обострение из-за изменений атмосферного давления, температуры и влажности пациенты могут ошибочно принять за аллергический ринит.
Помимо прочего люди с вазомоторным ринитом могут жаловаться на чихание и снижение обоняния. Они чувствительны к факторам окружающей среды, таким как сильные запахи, холодный и сухой воздух, употреблению алкоголя и/или острой пищи.
Патогенез вазомоторного ринита
Термин «вазомоторный ринит» часто используют для описания симптомов ринита, не связанного с аллергическими или неинфекционными факторами, т. е. ринита без чёткой причины, которую не удалось установить в результате исчерпывающего диагностического поиска.
Патофизиология неаллергического ринита сложна, многое ещё только предстоит открыть. Частично его возникновение связывают с нарушением регуляции симпатических и парасимпатических нервов, обеспечивающих связь слизистой оболочки носа с центральной нервной системой [1] .
Обычно секреция слизи в носовой полости регулируется в первую очередь парасимпатической нервной системой, а тонус сосудов контролирует симпатическая нервная система. Дисбаланс между медиаторами, передающими нервные импульсы, увеличивает проницаемость сосудов и выработку слизи из подслизистых носовых желёз [2] . Поэтому при нарушении тех или иных медиаторов возникают симптомы слизетечения, зуда и чихания. Причём выраженность симптомов у каждого человека может быть разной, отличаясь преобладающими проявлениями.
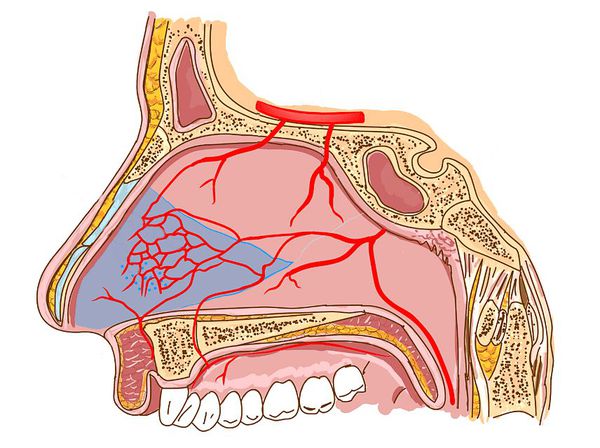
Классификация и стадии развития вазомоторного ринита
Существуют первичный и вторичный типы неаллергического ринита. Первичный тип возникает самостоятельно, вторичный — на фоне других заболеваний и нарушений.
В зависимости от причин вазмоторного ринита выделают восемь подтипов болезни:
- медикаментозный ринит;
- пищевой ринит;
- гормональный ринит;
- неаллергический эозинофильный ринит (вазомоторный ринит с повышенным уровнем эозинофилов — клеток крови, борющихся с аллергеном);
- старческий ринит;
- атрофический ринит;
- ринит при утечке спинномозговой жидкости;
- идиопатический неаллергический ринит (возникший по неустановленной причине).
По течению вазомоторный ринит делят на два типа:
- интермиттирующий ринит — симптомы болезни беспокоят пациента не дольше 4-х дней в неделю или в течение нескольких недель подряд;
- персистирующий ринит — симптомы ринита беспокоят пациента дольше 4-х дней в неделю или в течение нескольких недель подряд [14] .
По степени тяжести вазомоторный ринит может быть лёгким, среднетяжёлым или тяжёлым [14] . При среднетяжёлом или тяжёлом течении болезни к основным симптомам присоединяется хотя бы один из нижеперечисленных признаков:
При лёгкой форме вазомоторного ринита эти нарушения либо не возникают, либо не доставляют существенных проблем.
Осложнения вазомоторного ринита
Проявления вазомоторного ринита часто мешают работать и учиться из-за потери производительности и частых посещений врача. Кроме того, заболевание часто ассоциируется с другими состояниями, такими как головные боли, дисфункция слуховой трубы (заложенность ушей, треск при открывании рта и глотании), обструктивное апноэ во сне (остановка дыхания) и хронический кашель. Эти симптомы могут значительно усложнить лечение и снизить качество жизни [10] .
Основные осложнения вазомоторного ринита:
- Носовые полипы — мягкие доброкачественные новообразования, которые развиваются на слизистой оболочке носа или придаточных пазух из-за хронического воспаления. Небольшие полипы не вызывают проблем, но более крупные могут блокировать поток воздуха через нос, затрудняя дыхание.
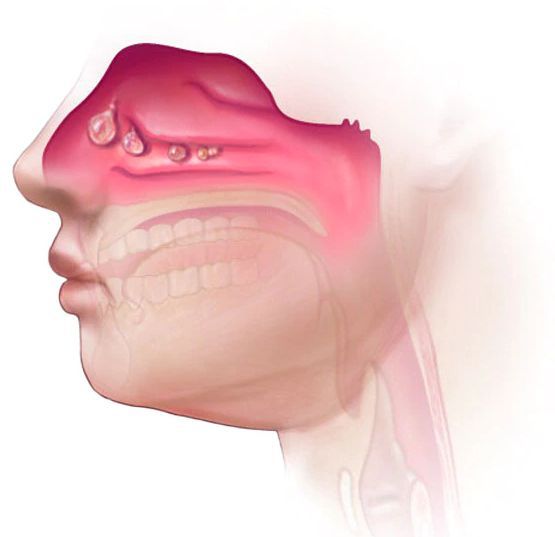
- Риносинусит — воспаление слизистой оболочки околоносовых пазух. Длительная заложенность носа при вазомоторном рините может увеличить шансы на развитие риносинусита и привести к появлению гнойного гайморита и фронтита, которые требуют лечения антибиотиками.
- Инфекции среднего уха — острый катаральный, экссудативный или гнойный средний отит. Они вызывают такие симптомы, как ушная боль и обратимое снижение слуха, которое может длиться от нескольких дней до месяца. К их появлению приводит повышенная текучесть и заложенность носа.
Диагностика вазомоторного ринита
Вазомоторный ринит является диагнозом исключения. Его устанавливают только при отсутствии данных, которые бы указывали на инфекционный или аллергический ринит.
Отличительный признаки инфекционного ринита: гнойное отделяемое из носа, стекание слизи по задней стенке глотки, давление и боль в области лба и щёк, лихорадка (до 38°С), боль в горле. Если эти проявления беспокоят пациента в течение десяти дней или дольше, то ему нужно незамедлительно обратиться к врачу для назначения лечения. Иногда температура может отсутствовать (в зависимости от остроты инфекции), поэтому она не всегда являться критерием для назначения антибиотиков. Физическое обследование часто выявляет гной в области среднего прохода с гиперемией (покраснением), отёком или коркой вдоль средней носовой раковины.
Отличить вазомоторный ринит от аллергического иногда довольно сложно. Их симптомы и результаты физического обследования часто очень похожи. Но дифференцировать эти варианты ринита всё же можно благодаря тщательному сбору анамнеза (истории болезни), аллергическим пробам и лабораторному анализу крови на сывороточные антитела IgE, которые вырабатывает организм в ответ на аллерген.
Симптомы насморка и время его возникновения позволяют различить неаллергический и аллергический ринит. Сезонные пики пыльцы, наличие дома животных или спор плесени, смена климата, приводящие к появлению симптомов, могут указывать на аллергическую природу ринита.
Для подтверждения диагноза выполняются провокационные аллергические тесты. Они направлены на выявление причинного раздражителя. Для этого предполагаемый аллерген вводят в кожу или в носовую полость, после чего врач оценивает клинический ответ организма и проводит объективное обследование с помощью риноманометрии и акустической ринометрии — измеряет размер носовой полости, давление в ней и силу воздушного потока [6] . При вазомоторном рините, как правило, результат провокационных тестов отрицательный.

Тестирование на аллергию само по себе может быть неспецифичным, но в сочетании с подробным анамнезом и физическим обследованием оно является ценным способом, позволяющим отличить вазомоторный ринит от аллергического.
Анализ крови на сывороточные антитела IgE при вазомоторном рините, как правило, даёт отрицательные результаты к соответствующим аллергенам.
Риноцитограмма (мазок слизистой из носа) может предоставить информацию о типах клеток, из которых состоит слизистая оболочка, и выявить маркеры воспаления. Отсутствие аллергена и наличие эозинофилов, количество которых увеличивается при воспалительных и аллергических процессах, будет указывать на неаллергический ринит с синдромом эозинофилии, который является подвидом хронического вазомоторного ринита.
Компьютерная томография придаточных пазух носа является диагностическим вариантом для пациентов с подозрением на риносинусит, а магнитно-резонансная томография может помочь при подозрении на массовые поражения головы и шеи. Однако в случае вазомоторного ринита визуализация редко выявляет патологию и не особенно полезна для организма.
Лечение вазомоторного ринита
После постановки диагноза «вазомоторный ринит» пациент в первую очередь должен оградить себя от раздражителей окружающей среды [5] . Избегание таких факторов, как духи, табачный дым, моющие средства и др., может значительно уменьшить симптомы вазомоторного ринита.
Исключить воздействие триггеров, как правило, не сложно, но если контакт с ними неизбежен, то пациенту назначают медикаментозную терапию. Она позволяет уменьшить проявления болезни [1] . Чаще всего применяется поэтапный фармакологический подход, в первую очередь направленный на преобладающий симптом [5] .
Актуальные интраназальные кортикостероиды в форме капель и спрея считаются первой линией лечения при вазомоторном рините, особенно в случае застоя слизи и заложенности носа. Они влияют на слизистую оболочку носа, тем самым уменьшая отёк и воспаление. Переносятся, как правило, хорошо. Побочные эффекты, такие как сухость в носу, образование корок и раздражение перегородки, встречаются редко.
Эффективность местных интраназальных стероидов в лечении вазомоторного ринита подтверждают многочисленные исследования. Флутиказона пропионат и беклометазон в настоящее время являются единственными актуальными стероидными препаратами, одобренными FDA (управлением по санитарному надзору за качеством пищевых продуктов и медикаментов) [7] . Флутиказон пропионат безопасен в лечении пациентов в возрасте от чётырех лет. Будесонид также показал свою эффективность. Сегодня он является единственным стероидным препаратом с рейтингом B, что говорит о его безопасности при применении на всех сроках беременности.
Антихолинергические препараты помогают избавиться от неослабевающей ринореи (насморка). Они действуют локально, блокируя влияние парасимпатической нервной системы на слизистые оболочки носа. В редких случаях от их употребления могут возникнуть системные побочные эффекты, такие как помутнение зрения, сухость во рту и носовое кровотечение [8] .
К актуальным антихолинергическим препаратам с доказанной эффективностью относится ипратропия бромид [8] . Он является препаратом первой линии в борьбе с ринореей. Его могут использовать как беременные, так и дети шести лет. Проблема заключается лишь в том, что данный препарат не зарегистрирован в Российской Федерации, поэтому приобрести его невозможно.
Антигистаминные препараты в форме таблеток приносят пользу пациентам, у которых вазомоторный ринит сопровождается чиханием и зудом. Одним из таких препаратов является азеластин. Он одобрен для лечения как аллергического, так и неаллергического ринита. Азеластин оказывает противовоспалительный эффект и значительно снижает вазомоторную симптоматику, включая заложенность носа, ринорею и отёк носа [9] . Как показали рандомизированные клинические испытания этого препарата, самочувствие пациентов после приёма азеластина улучшилось в течение первой недели лечения.
Пациенты с вазомоторным ринитом, как правило, менее чувствительны к медикаментозной терапии, чем пациенты с аллергическим ринитом. Поэтому для них наиболее эффективным способом лечения является комбинация интраназальных стероидов и местных антигистаминных препаратов.
Местные сосудосуживающие средства лишь кратковременно облегчают симптомы. Они стимулируют адренорецепторы сосудистой стенки слизистой оболочки носа. Это действие приводит к сужению сосудов, уменьшению кровотока и скапливающейся слизи в полости носа. Сосудосуживающие средства можно использовать для лечения детей до 6 лет, но только не дольше 3-4 дней и не превышая указанной дозировки.
Если в течение 6-12 месяцев консервативного лечения симптомы вазомоторного ринита не удаётся купировать, встаёт вопрос о хирургическом вмешательстве [14] .
Следует помнить, что сам по себе вазомоторный ринит не требует хирургического лечения. Единственным показанием к изначальному выполнению операции может быть выраженная деформация носовой перегородки.
Хирургическое лечение вазомоторного ринита не направлено на устранение причины болезни. Оно позволяет улучшить носовое дыхание, но практически не влияет на ринорею, чихание, зуд в носу и нарушение обоняния.
Все методы хирургического вмешательства пи вазомоторном рините можно разделить на чётыре группы:
- латеропозиция — надлом и раздвижение нижних носовых раковин для расширения носового хода;
- резекция подслизистого слоя — частичное удаление костной пластинки нижней носовой раковины;
- турбинопластика — удаление костной части носовой раковины с сохранением слизистой;
- варианты поверхностного или подслизистого воздействия: коагуляция носовых раковин (прижигание отёчной ткани), шейверная редукция (удаление мягких тканей с помощью специальной «микробритвы»), криохирургия и др.
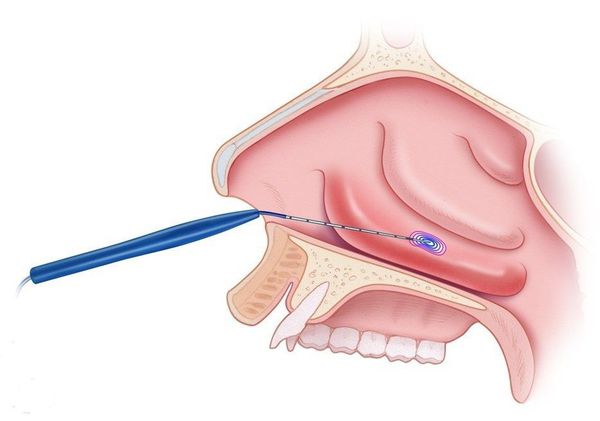
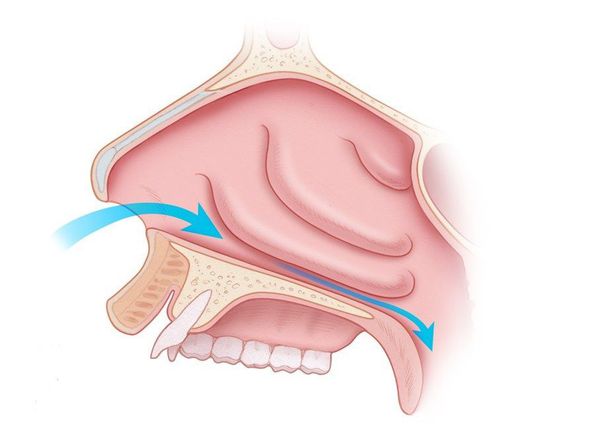
Выбор тактики лечения зависит от выраженности утолщения слизистой, степени сосудистых нарушений и личного опыта хирурга. Предпочтительными вариантами являются прижигание сосудов нижних носовых раковин с их фиксацией к наружной стенке носовой полости, а также шейверная редукция [14] .
Прогноз. Профилактика
В целом вазомоторный ринит не опасен для жизни, но может значительно ухудшить её качество. Как показало обследование 180 пациентов с неаллергическим ринитом через 3-7 лет после постановки диагноза, обострение заболевания возникло у 52 % обследуемых, приём у 12 % пациентов симптомы стали более стойкими, а у 9 % — более выраженными [13] . Кроме того, у больных вазомоторным ринитом развивались новые сопутствующие заболевания, чаще всего возникали астма и хронический синусит [12] .
Важно понимать, что вазомоторный ринит — это хроническое состояние, которое обычно беспокоит человека на протяжении всей жизни. Так как его симптомы могут приносить неудобства, пациенту нужно научиться жить с ними. Самое главное в этом случае — выяснить причину, по которой они возникают, и всячески её избегать.
Если вазомоторный ринит проявляется независимо от факторов, которые были описаны выше, то с помощью лечения можно уменьшить симптомы и улучшить качество жизни. Но как только эффект от лечения будет заканчиваться, симптомы возобновятся.
Ринит у беременных
Оториноларинголог, хирург GMS Clinic Олег Абрамов рассказывает в своей статье о рините беременных (далее РБ).

Я не случайно выбрал эту тему после серии публикаций в социальной сети про аллергический ринит (далее АР), так как последние исследования отмечают, что хоть причина возникновения РБ до конца не ясна, сочетание АР, особенно плохо контролируемого вместе с РБ, может приводить к выраженной заложенности носа, к недостаточному поступлению кислорода, и, как следствие, к повышенной утомляемости, раздражительности, частым ОРВИ, нарушению сна, что безусловно может отразиться на развитии плода. Более того, наличие АР связано с храпом у женщин во время беременности, и вместе они могут провоцировать развитие синдрома апноэ (остановки дыхания во сне), что приводит к артериальной гипертензии, преэклампсии, замедлению внутриутробного роста плода и низким показателям по шкале Апгар. Поэтому актуальность данной проблемы только растет.
Определение и понятие
Ринит беременных — это заболевание, сопровождающееся заложенностью носа и выделениями, периодическим чиханием без признаков воспаления, аллергии, или других причин. Данное состояние может возникнуть в любой триместр беременности и обычно проходит в течение двух недель после родов.
Встречаемость
Заложенность носа — очень частая проблема во время беременности (встречается примерно в 65% случаев), которая может возникнуть из-за различных причин. РБ по разным данным встречается в 9-40% случаев, причем, в одном из последних наблюдений отмечается нарастающая встречаемость, то есть больше всего РБ наблюдается в 3 триместре — 38,9%, в том числе у тех, у кого не отмечались проблемы в 1 и 2 триместре.
Причины и механизм возникновения
Механизм возникновения до конца не изучен, и считается, что РБ возникает вследствие гормональных изменений, в частности, под влиянием прогестерона, эстрогена, ХГЧ и других гормонов, концентрация которых постепенно повышается в течение беременности. Некоторые авторы считают, что возникновение РБ связанно с ухудшением сопутствующего АР. Некоторые исследования показывают, что гормональное воздействие приводит к расслаблению гладкой мускулатуры, которая составляет стенку сосудов слизистой носа, в результате чего появляется заложенность носа. Такие выводы подтверждаются другими исследованиями, которые показывают, что оральные контрацептивы вызывают схожие эффекты в полости носа (но не у всех). Другие работы показывают, что повышенный индекс массы тела, избыточный вес, множественные беременности провоцируют или отягощают РБ.
Прогрессирование и потенциальные риски
РБ при отсутствии адекватного лечения оказывает неблагоприятное влияние на течение беременности и может приводить к развитию риносинусита, который особенно тяжело переносится в 3 триместре. С другой стороны, беременность — особый период в жизни женщины, при котором большое количество лекарств запрещены, и ЛОР патологии, эти ограничения тоже не обошли стороной. Очень часто слышу на приеме: « Доктор я беременна и мучаюсь со своим носом все это время, но врачи мне говорят — ничего не поделаешь нужно терпеть». С другой стороны, часто наблюдается обратная ситуация «Доктор, я беременная и я без сосудосуживающих капель жить не могу ». Эти ситуации, конечно же, не правильны, так как с одной стороны есть выход и оптимальное лечение, а с другой стороны постоянное воздействие сосудосуживающими препаратами — это совсем не выход из ситуации.

Диагностика
На данный момент не существует специфического теста, позволяющего подтвердить или исключить РБ. Диагноз ставится на основании жалоб пациентки и исключения других патологий полости носа.
Выбор лечебной тактики
Прежде чем рассматривать более серьезные лекарства, следует начать с наших любимых солевых растворов. Следует отметить, что речь идет не про обычные солевые растворы, а гипертонические солевые растворы (с повышенным содержанием соли, примерно 19-23 г/л). Такие спреи продаются во всех аптеках, но сразу вам их не продадут (нужно попросить). Несколько исследований отмечают достоверную эффективность в снижении заложенности при использовании их при АР, хроническом риносинусите. Также сравнительные исследования показывают их большую эффективность по сравнению с обычными изотоническими растворами. Примеры: Физиомер — гипертонический раствор (мой любимый), Аквалор-заложенность, или Аквалор-сильный насморк, Аквамарис Стронг.
Доктор, не помогает.
Как известно из прошлых публикаций, наиболее эффективным в лечении АР на сегодняшний день являются интраназальные глюкокортикостероиды (иГКС). Они обладают доказанной эффективностью в снижении заложенности носа, а так же, зуда в носу и слезотечения и позволяют добиться адекватного контроля симптомов. Но, учитывая их гормональный эффект и возможное пагубное воздействие на плод, существуют определенные риски в их применении. Так же следует отметить, что на данный момент нет исследований, предоставляющих достоверные данные, подтверждающие опасность их применения. Современные ИГКС — мометазон (назонекс, дезринит) и флутиказон (авамис, фликсоназе) обладает очень низкой системной биодоступностью, меньше 1% и доказанной эффективностью, тем самым могут рассматриваться как начальная терапия РБ. В исследованиях не было выявлено статистически значимой взаимосвязи между развитием пороков плода и применением данных средств.
Кто такие FDA в США и почему их все слушают?
Все очень просто (жаль, что у нас не все так просто). Копирую объяснение из Википедии: « Агентство Министерства здравоохранения и социальных служб США, один из федеральных исполнительных департаментов. Управление занимается контролем качества пищевых продуктов, лекарственных препаратов, косметических средств, табачных изделий и некоторых других категорий товаров, а также осуществляет контроль за соблюдением законодательства и стандартов в этой области. »
Согласно классификации FDA по влиянию лекарств на плод, будесонид (тафен назаль) относится к категории В, которая означает, что есть доказательства безопасности применения данного лекарства во время беременности. При этом биодоступность будесонида составляет 33%. Этот препарат переместился из группы С в группу В, благодаря нескольким качественно проведенным исследованиям в Швеции с начала XXI века, доказавшим его безопасность.
Так же, согласно современным рекомендациям Американской Академии Аллергологии и иммунологии (AAAAI) ИГКС считаются безопасными и эффективными средствами в лечении ринита и риносинусита во время беременности. Но при этом не отмечается указание на конкретные препараты. Другие компетентные медицинские ассоциации так же не дают какие-либо рекомендации в плане выбора препарата. Поэтому, подытоживая все выше сказанное, а также согласно данным последнего обзора мометазон, флутиказон, будесонид могут рассматриваться как безопасные и эффективные средства в терапии РБ. Также следует отметить, что назначением препарата и ведением пациента должен заниматься опытный ЛОР врач, так как эти лекарства в РФ продаются без рецепта; мы настоятельно рекомендуем не заниматься самолечением.
Да не буду я принимать эти гормоны!
В некоторых ситуациях ОРВИ во время беременности может сопровождаться (во многом благодаря сопутствующему РБ или АР или и их комбинации) затяжным насморком, заложенностью носа и тяжестью в лице — классическими симптомами риносинусита. Данное заболевание при отсутствии адекватного лечения может приводить к серьезным осложнениям, поэтому крайне важна правильная диагностика данного заболевания. Антибиотики пенициллинового ряда относятся к категории В согласно FDA и могут быть применены при лечении (ОРС). При аллергии на пеницилины также могут быть использованы некоторые цефалоспорины или линкозамиды (Клиндамицин). Все они относятся к категорям А и В. ИГКС входят в стандарты лечения острых риносинуситов (подробнее в след. публикациях) и могут обеспечить выздоровление в комбинации с солевыми растворами без антибиотиков.
P. S. Принятие решения о лечении индивидуально для каждого случая и должно быть коллективным между врачом и пациентом. Надеюсь, данный обзор позволил прояснить некоторые аспекты в особенностях РБ и дать понять, что РБ не приговор и можно его адекватно контролировать.
Ринит у собак
Ринит у собак — заболевание довольно распространенное, не очень опасное. Но запускать его все же не стоит. Когда у питомца текут сопельки и затруднено дыхание, заботливый владелец начинает переживать. Причин такого недомогания очень много. Поговорим о симптомах ринита у собак и чем его можно лечить.
Определение и виды заболевания
Ринит – это воспаление слизистой носа. Всем нам знакомо это чувство заложенности, когда дышать иногда просто невозможно. Но мы, люди, можем избавиться от содержимого носовых ходов, «выдув» их. Но вот зверушке же такая возможность недоступна. Поэтому без помощи владельца и ветеринара о выздоровлении питомца речи идти не может. Если не лечить собаку, ринит (впрочем, как и любое иное воспаление, особенно гнойное) начнет «перемещаться». И очень быстро могут быть поражены лобные пазухи. А там и до мозга недалеко, поэтому в запущенных случаях ринит у собаки осложняется воспалением оболочек мозга.
Если говорит о течении, то воспаление слизистой носа может быть как острым, так и хроническим. Не стоит забывать и про классификацию по характеру отделяемого содержимого, а также по типу воспаления, ринит бывает геморрагическим, гнойным, катаральным, крупозным, фолликулярным.
Говорят еще и про происхождение заболевания. В данном же случае речь идет о первичном либо же вторичном заболевании. Первичное – это когда только страдает слизистая, то есть, ринит и есть основное заболевание. Вторичным же называют то воспаление, которое возникает уже вследствие иной болезни (например, вирусы, бактерии привели к поражению слизистой носа, либо же аллергия). То есть в этом случае ринит – это уже клинический признак чего-то более серьезного, но никак не «главная проблема».

Причины ринита у собаки
Если спросить владельцев, что может привести к насморку у собаки, то практически все в один голос скажут, что простуда (пребывание на сквозняках либо же переохлаждение). Да, это верно, однако это далеко не единственная причина ринита у собаки. На самом деле их очень много.
- Снижение резистентности организма. Как только иммунитет ослабевает, то любая зараза «липнет» к животному. Достаточно незначительного сквознячка, прогулки под небольшим дождиком, «безобидного» микроорганизма. И буквально моментально у песика из носика течет ручьем.
- Вирусы, бактерии. Не от всех заболеваний владельцы вакцинируют своих питомцев. Или же и вовсе забывают про ревакцинацию (повторные прививки через год). Иммунитет не подготовлен к встрече с патогенным микроорганизмом, поэтому и заболевает усатик.
- Аллергия. Аллергический ринит у собаки не такая уж и редкость. В качестве раздражающего «фактора» может быть что угодно, хоть продукт питания, хоть лекарство, хоть пыль. У некоторых собачек на бытовую химию, которой моют пол. Да и на комнатные растения тоже может быть непереносимость. Не стоит забывать про паразитов. На них тоже нередко развивается аллергическая реакция. Поэтому если у собаки появился насморк, то это может быть следствием жизнедеятельности гельминтов (но помимо ринита будет еще немало симптомов).
- Плохое и несбалансированное питание. Да! Именно так! Если в рационе не хватает витамина А, С, то велик риск того, что питомец начнет болеть. Дело в том, что витаминка С помогает укрепить иммунитет, а витамин А необходим слизистым оболочкам. Если каротиноида не хватает, то слизистые не только нормально не «обновляются» (а ведь все клеточки стареют, умирают, на их месте появляются новые), их резистентность снижается. А это приводит к тому, что возбудители легко сквозь них проникают в организм.
- Плохие условия содержания. Сырость, антисанитария, сквозняки, холодный пол. Ни один иммунитет не выдержит такого постоянного испытания. Рано или поздно организм сдастся, и первыми появятся у собаки ринит и конъюнктивит.
- Раздражающие нос веществ. Пары, газы, пыль, резкие запахи.
- Другие заболевания. Например, стоматит, фарингит, конъюнктивит, заболевания дыхательной системы и другие.
Симптомы ринита у собаки
Как мы уже знаем существует несколько видов заболевания и поэтому симптомов у ринита тоже несколько. Мы разделили их на 3 группы и приложили наиболее релевантную фотографию соответствующего симптома.
Катаральный ринит
Симптомы катарального ринита у собак следующие: из носа подтекают прозрачные сопельки. Температура тела практически не поднимается (может повышаться, но незначительно, если уж сильно повышена, то виноваты в этом, скорее всего, микроорганизмы). Аппетит слабеет, а сам питомец становится малоактивным. Дыхание затруднено (питомец сопит, фыркает, чихает). Может даже тереть об окружающие предметы, как бы пытаясь освободить носик. Возле ноздрей подсохшие корочки. Кожа на носике может потрескаться.
Гнойный ринит

При гнойном рините у собак проявляются следующие симптомы. Содержимое из носа становится желто-зеленым, бело-зеленым (в общем, гнойным). Обычно температура тела повышается (такой ринит у собаки осложняется присоединением патогенной микрофлоры). Аппетит тоже ослаблен.
В случае если у собаки хронический ринит, то животное не просто теряет аппетит, а заметно худеет. Сильная слабость. Слизистая бледнеет, на ней могут появляться язвочки, которые со временем затягиваются, а на их месте образуются рубцы. Далеко не всегда заболевание протекает «незаметно», довольно-таки часто регистрируются обострения, которые на время затихают. Так происходит по причине того, что владелец либо занимается самолечением, либо не соблюдает курс лечения и рекомендации ветврача, либо же не была выявлена и полностью устранена причина появления гнойного ринита.
Фолликулярный и крупозный ринит
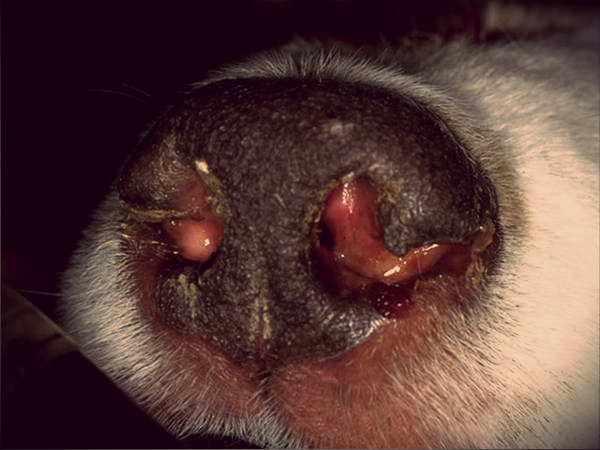
В случае фолликулярного или крупозного ринита у собак чаще всего регистрируются такие симптомы. У животного отмечается лихорадка, сильное угнетение, отказ от еды, дыхание затруднено. На слизистой можно увидеть наложения серого либо же желтого цвета. Если эти «наросты» оторвать, то под ними будет находиться язвенная поверхность. Поэтому не стоит их срывать, чтобы не открывать для инфекции «дополнительные ворота». В ходе лечения под наростами эрозийная поверхность зарубцовывается, а корочки сами отходят.
Если же ринит фолликулярный, то на слизистой носа заметны сероватые или желтоватые узелки, под которыми также образуются язвочки. Эти два вида у собачки редко длятся дольше 3 недель. Если знать, как и чем лечить собаку с ринитом, то питомец выздоровеет без каких-либо осложнений.
Лечение собаки с ринитом
Лечение собаки с ринитом всегда начинается с устранения причин его возникновения. Без этого нет смысла применять капли в нос или же антибиотики. Согласитесь, если у питомца аллергия, то антибиотики не помогут. А если причина крылась в инфекции, то простые капли тоже не принесут много пользы. Поэтому лечить собаку от ринита нужно комплексно.
Рекомендации по лечению в домашних условиях
- Начинать нужно обязательно с улучшения условий содержания и рациона. Эти меры маленький, но необходимый шажок к выздоровлению усатика. Никаких сквозняков, холода, сырости. Да и на улице не стоит долго гулять. Если уж погода безветренная и солнышко греет, то можно и нормально погулять. Главное, беречь своего питомца от переохлаждений и резких скачков температуры.
Рацион обогатите витаминами и минералами. Нормализуйте их содержание (и не только на период лечения). Обратите внимание на витамины А и С.
- Если же у питомца был поставлен диагноз катаральный ринит, то поможет частое закапывание специальных капель или же отваров из лекарственных травок (мать-и-мачеха, ромашка, череда).
- В случае если у собаки крупозный, гнойный или фолликулярный ринит, обязательно применение антибиотиков (капли в нос назначают при остром и при хроническом течении заболевания). При данных видах воспаления без патогенной микрофлоры не обходится. Поэтому антибиотики всегда прописываются.
- Если ринит гнойный (да еще и хронический), лучше всего сделать исследование на чувствительность к действующему веществу. Так можно максимально точно узнать, какие препараты наиболее эффективны будут в случае с вашим питомцем.
- Если в носу корочки, которые мешают дышать, то их нужно размягчить. Для этого используют 3-х процентный раствор перекиси (всего пару капель).
- Носик собаки потрескался? Поможет вазелин. Аккуратно наносите его на кожу, чтобы увлажнить и смягчить ее. Трещинки быстрее заживут, да и новых не появится. Питомцу будет не так больно.
- Но иногда требуется, наоборот, подсушить кожу (если содержимое носа постоянно течет). Для этого используют порошок стрептоцида (можно растолочь таблетки с ним). Это и кожу подсушит, и не позволит инфекции размножаться на «размокшей» коже.
Запрещено использовать человеческие капли для лечения собаки с острым ринитом (либо же хроническим). Многие вещества токсичны для питомца. Исключением является разве что пиносол.
Профилактика
Самая главная профилактика ринита у собаки – недопущение действия причин! Не переохлаждайте любимца, кормите правильно и сбалансировано, не допускайте сквозняков. Вовремя вакцинируйте собаку, а также исключайте все контакты с возможными аллергенами. Ни в коем случае не занимайтесь самолечением. И не пускайте на самотек. Ведь если не найти и не устранить причину, то сопельки у вашего питомца могут не проходить месяцами!
Если у вас остались вопросы по риниту у собак — чем лечить и другие, спрашивайте в комментариях, мы постараемся ответить!
