Без боли – анестезия в современной стоматологии. Почему в одних клиниках лечиться больно, а в других нет?
ЛИДОКАИНСОДЕРЖАЩИЕ ПРЕПАРАТЫ. БОЯТЬСЯ НЕЛЬЗЯ КОЛОТЬ
Узнайте, что такое вросший ноготь на ноге. Что такое вросший ноготь, как избавиться и как проводить лечение и профилактику.
Лидокаин (аэрозоль) — официальная инструкция по применению, состав, показания и противопоказания. Цены и аналоги препарата Лидокаин (аэрозоль) на медицинском портале 103.kz
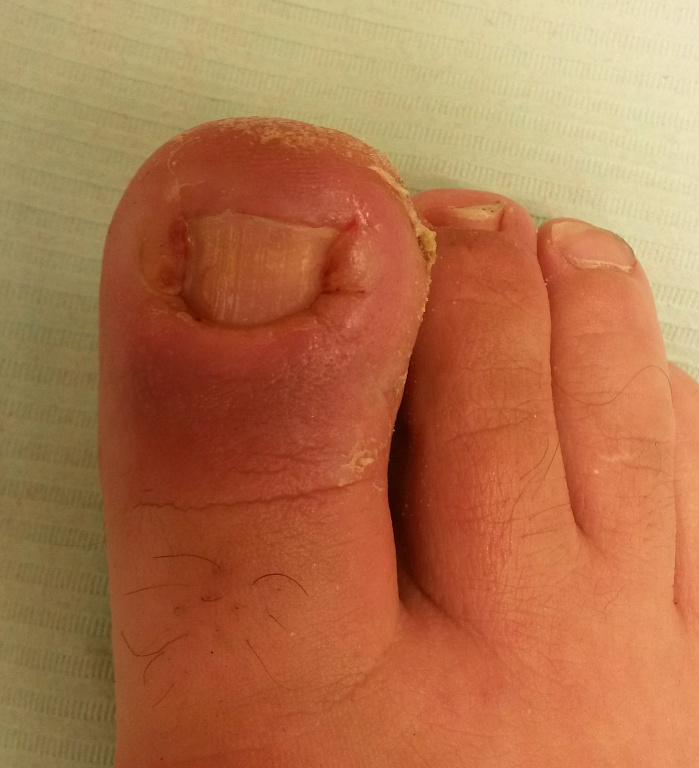
Вросший ноготь – причины, симптомы, способы лечения, профилактика
При этом заболевании происходит врастание ногтевой пластинки в околоногтевой валик. Чаще всего поражению подвергается большой палец ноги. Заболевание начинается с какого-либо «провоцирующего» момента – травмы при педикюре, ушибе, ношении узкой обуви и др. Возникает отек валика, он плотнее прижимается к ногтевой пластинке и немного травмируется ей (возникает ссадина, микротрещина). Это, в свою очередь, вызывает усиление отека, появление боли. Почти сразу присоединяется инфекция – в ранку внедряются микроорганизмы. Воспалительные явления постепенно прогрессируют – в области околоногтевого валика появляется покраснение, нарастают боль и отек. Между ногтем и валиком начинает выделяться гной, позднее там же появляются гипергрануляции (т.н. «дикое мясо»). До присоединения инфекции врастание ногтя еще может остановить лечение в домашних условиях – оно будет описано ниже. При нагноении, а особенно при появлении «дикого мяса» консервативное лечение всегда неэффективно, оно может приносить лишь кратковременное уменьшение симптомов. Радикально может помочь только хирургическое вмешательство.

Причины врастания – почему это происходит
Чаще всего вросший ноготь (синоним – онихокриптоз) является итогом совокупности нескольких причин.
- Травма – может быть получена при педикюре (даже неудачный отрыв небольшого заусенца может вызвать отек валика, а это спровоцирует врастание), прямая травма (удар, ушиб).
- Ношение тесной, неудобной обуви, особенно с узким «носом» и высоким каблуком.
- Крупный (врожденно) околоногтевой валик – одна из серьезных причин, которая, несмотря на многочисленные операции, может вызывать повторные врастания (рецидивы). Решить проблему помогает пластика околоногтевого валика – будет описана ниже.
- Плоскостопие – при отклонении первого пальца кнаружи наблюдается избыточное давление на валик со стороны второго пальца.
- Беременность и послеродовой период – по статистике в это время увеличивается вероятность врастания, по-видимому, это связано с временным изменением осанки и установок стопы.
- Грибковые поражения ногтей – деформируют ноготь и увеличивают риски заболевания.
Непосредственной причиной вросшего ногтя может стать как один из предрасполагающих факторов, так и их сочетание.
Симптомы
Диагностика вросшего ногтя обычно не представляет сложностей. Основной симптом – боль в области околоногтевого валика, сначала при надавливании, а затем и в покое. Быстро присоединяются отек и покраснение. Между валиком и ногтем вскоре начинает выделяться гной. Покраснение нарастает, на фоне применения различных средств может временно уменьшаться, но почти всегда процесс приобретает хронический характер и может длиться месяцами. Для хронизации заболевания характерно появление гипергрануляций («дикого мяса»). В очень редких и запущенных случаях возможен переход воспаления на кость фаланги – остеомиелит.
В общем состоянии пациента изменений обычно не наблюдается. В анализе крови возможно небольшое увеличение количества лейкоцитов при остром воспалении и повышение СОЭ. При длительном врастании необходимо выполнение рентенографии пальца для исключения вовлечения в процесс кости фаланги – остеомиелита.
Методы лечения
Лечение вросшего ногтя на большом пальце ноги проводится разными методами. Основным и самым надежным методом является хирургическое вмешательство. Операция на больших пальцах проводится амбулаторно, госпитализация не требуется. Существует несколько модификаций операций, в т.ч. с применением радиоволны и лазера. Какую именно операцию выполнить данному пациенту, решает врач, в зависимости от конкретной ситуации.
Анестезия при операциях на вросшем ногте всегда проводниковая – в основание пальца с двух сторон под кожу вводится небольшое количество анестетика, после чего необходимо подождать 5 – 10 минут, и наступает полная анестезия пальца. При этом виде анестезии операция совершенно безболезненна в 100% случаев.
Рассмотрим основные виды операций. Все они решают вопрос, как убрать вросший ноготь на ноге.
Краевая резекция ногтевой пластинки с применением радиоволны или лазера.
Этот метод является наиболее распространенным, малотравматичным и надежным, заключается в удалении врастающего края ногтя (1 – 2 мм), обработки фрагмента ростковой зоны радиоволной или лазером, удалении гнойных тканей по краю околоногтевого валика. Следует отметить, что принципиальной разницы между радиоволновым и лазерным воздействием нет, оба этих прибора обеспечивают надежное разрушение нужного фрагмента ростковой зоны при минимальном повреждении соседних тканей.

Преимущества метода
- Малая травматичность.
- Быстрая реабилитация – болевой синдром после операции выражен мало, нормально ходить можно уже на следующий день, рана заживает за 5 – 7 дней.
- Низкая вероятность рецидива – за счет обработки фрагмента ростковой зоны радиоволной или лазером, ноготь с пораженного края растет меньше, уменьшается вероятность повторного врастания.
Недостатки метода
- Не удаляется избыточный околоногтевой валик при его наличии.
- Применим не во всех учреждениях (требуется наличие в операционной радиоволновой или лазерной установки).
При отсутствии в распоряжении хирурга радиоволнового или лазерного прибора выскабливание фрагмента ростковой зоны можно произвести при помощи хирургического инструмента (ложка Фолькмана), но это уменьшает надежность результата.
Краевая резекция ногтевой пластинки с пластикой околоногтевого валика по Шмидену
Метод однозначно показан пациентам с избыточным околоногтевым валиком. Если оставить такой валик, то при всех остальных видах операций он все равно будет являться причиной рецидива. Относительное показание – многократные рецидивы после других вмешательств.
Техника операции: выполняется обычная краевая резекция с применением радиоволны или лазера, которая дополняется клиновидым иссечением околоногтевого валика с закрытием дефекта швами. Швы снимают на 7 – 8 сутки, после чего наступает выздоровление. Рецидивы после операции Шмидена крайне редки.
Преимущества метода
- Практически 100% гарантия от рецидива.
- Быстрая реабилитация – швы снимают на 7 – 8 сутки, к этому времени рана полностью заживает.
- Может эффективно применяться даже при самых «запущенных» ситуациях.
Недостатки метода
- Более выраженный болевой синдром 2 – 3 дня после операции (впрочем, боли хорошо снимаются анальгетиками).
Полное удаление ногтевой пластины
В настоящее время этот метод практически не применяется в связи с высокой травматичностью, длительным заживлением раны и отрастанием ногтя, высокой вероятностью рецидива. Применение его возможно в исключительных случаях, по рекомендации дерматолога (миколога), когда ноготь сильно поражен грибком и почти полностью отслоен от ложа, т.е. сохранять его не имеет смысла, а лучше удалить полностью.
Другие методы лечения
Самостоятельное лечение в домашних условиях и народными средствами
Такое лечение допустимо лишь в самых начальных проявлениях врастания, когда имеется лишь небольшая болезненность и отек валика. При нагноении, а тем более, при появлении «дикого мяса», лечение в домашних условиях неэффективно, может принести временное облегчение, но все симптомы вскоре вернутся. В этих случаях нужна операция.
Из «домашних» методов можно порекомендовать полуспиртовые повязки с мазью «левомеколь». На область воспаления накладывают полоску мази «левомеколь», после чего палец оборачивают марлевой салфеткой, пропитанной водкой и фиксируют ее обычным бинтом. Время ношения повязки – до полного высыхания. Можно накладывать два раза в день – утром и на ночь. Если в течение 2-3 дней симптомы не исчезли – нужно обратиться к врачу, который установит, как лечить правильно данное состояние.
Следует предостеречь от использования таких методов, как применение алоэ, чистотела. Эти средства, как и многие похожие на них могут вызывать сильное местное раздражение тканей, и, тем самым, вызвать прогрессирование воспаления. К тому же не исключена аллергическая реакция. Мазь Вишневского создает благоприятные условия для развития микрофлоры, поэтому также не рекомендуется к применению.
Практика показывает, что чаще всего после длительного применения всевозможных «домашних» и «народных» методов, пациенты все равно попадают на операцию, но уже в более «запущенном» состоянии.
Консервативные методы лечения
В основном применяются при неосложненном вросшем ногте, когда нет выраженного нагноения, стойкой инвазии ногтевой пластинки в ткани околоногтевого валика. Известно множество методов консервативного лечения – тампонада, наложение корректирующих устройств (пластиковых металлических, клеящихся на ноготь, в виде одно- и двухсторонних скоб и др.). Во многих случаях лечение всеми этими методами бывает довольно эффективно. Есть и недостатки. К основным из них можно отнести следующие:
- Длительность лечения – на коррекцию ногтя скобами уходят недели, а иногда и месяцы, при этом результат на 100% не гарантируется, и не исключено, что в итоге все равно потребуется операция по удалению вросшего ногтя.
- Высокая стоимость. Сами по себе корректирующие устройства не очень дорогие, но за ними нужно постоянно наблюдать, что требует неоднократных визитов к специалисту, и, по совокупности стоит недешево.
- Присутствие, заметность скобы на ноге (а ее нужно носить довольно долго и можно убрать только по окончании курса лечения).
- Хорошего эффекта можно достичь, только если лечение проводит опытный специалист-подолог, таких специалистов немного, хотя берутся лечить этими методами многие, зачастую не владея должным образом методикой.
Методы профилактики
Для профилактики вросшего ногтя нужно соблюдать несколько правил, которые в большинстве случаев помогают избежать проблем.
Во-первых, нужно носить удобную обувь не с узким носком, каблук дожжен быть высотой не более 4 см.
Во-вторых, необходимо правильно подстригать ноготь – край ногтя должен «выйти» из валика, и только потом можно его закруглять. Таким образом, на валик будет приходиться давление не «угла», а «плоскости», что уменьшит вероятность врастания.
В-третьих, при наличии плоскостопия нужно носить специальные ортопедические стельки.
В-четвертых, при наличии грибка ногтей, его нужно вылечить у дерматолога или миколога.
Где удалить?
Для решения проблемы необходимо обратиться к хирургу. Только этот специалист может избавить от вросшего ногтя. При выборе специалиста нужно руководствоваться его опытом, стажем работы. Полезно будет почитать отзывы о нем других пациентов (их всегда можно найти в интернете). Большое количество негативных отзывов, а также отсутствие отзывов должно насторожить. В клинике, где работает доктор, должна быть необходимая аппаратура для радиоволнового или лазерного удаления. Врач должен иметь достаточный опыт работы на этих аппаратах, т.к. при недостаточном воздействии радиоволны или лазера может быть рецидив, а при избыточном возможно повреждение соседних участков ростковой зоны, что вызовет стойкую деформацию всего ногтя. Хирург, также, должен уметь делать пластику околоногтевого валика, чтобы применить этот метод при наличии соответствующих показаний.

Доктор Ельшанский Игорь Витальевич имеет стаж работы хирургом с 1993 года, к.м.н., занимается лечением вросшего ногтя более 20 лет, владеет всеми методами лечения и модификациями операций. В клинике имеется радиоволновой прибор, есть все условия для диагностики и лечения вросшего ногтя на любых стадиях заболевания.
Эпидуральная анестезия
Эпидуральная анестезия (ЭА) заключается в инъекции раствора местного анестетика и/или анальгетика в эпидуральное пространство (ЭП) спинного мозга и является альтернативным методом обезболивания каудальной половины тела.
Основные показания к эпидуральной анестезии:
- Оперативные вмешательства на тазовых конечностях, органах брюшной полости, промежности;
- Наличие боли каудальнее диафрагмы (например, при перитоните, панкреатите, тяжелых травмах костей таза и тазовых конечностей);
- Устранение послеоперационной боли;
- Пациентам, которым нежелательна общая анестезия.
Методика эпидуральной анестезии
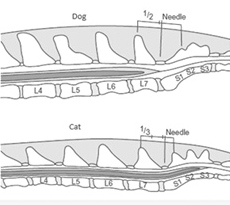
Пункцию ЭП можно осуществить на уровне шейного, грудного, поясничного и хвостового отделов позвоночника. Пункция в области шейных и грудных позвонков технически сложнее, чем в области поясничных и хвостовых, требует большого опыта и сопряжена с множеством рисков. В связи с этим наиболее распространенным местом для эпидуральных инъекций является пояснично-крестцовое пространство.
Дуральный мешок у большинства собак заканчивается на уровне L6, а у кошек распространяется до S2. Поэтому у кошек существует больший риск случайной субарахноидальной инъекции.
Пациент может находиться в вентродорсальном положении (на груди) с вытянутыми тазовыми конечностями краниально либо в латеральном положении (на боку).
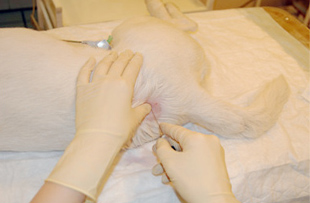
Область инъекции подготавливается с соблюдением правил асептики (шерсть выбривается, кожа обрабатывается раствором антисептика) (Рис. 1).
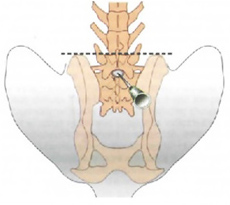
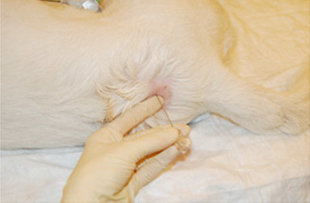
Место для инъекции необходимо идентифицировать. При пункции в пояснично-крестцовое пространство местом для инъекции является пересечение линий между крыльями подвздошной кости и остистыми отростками 7-го поясничного и 1-го крестцового позвонков (Рис. 2, 3, 4).
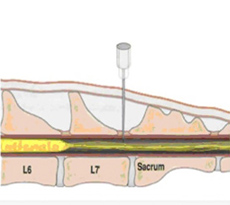
Спинальная игла вводится под углом 90° к поверхности кожи. Срез иглы должен быть направлен краниально. Помимо сопротивления при введении иглы, попадание в желтую связку вызывает характерное ощущение чего-то жесткого, грубого. Неожиданное ощущение потери сопротивления по мере продвижения через желтую связку означает, что игла попала в ЭП. На этом этапе необходимо извлечь мандрен и проверить наличие крови и ликвора во втулке иглы (рис. 5, 6, 7).
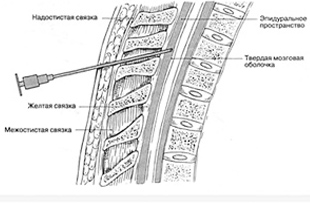
Существуют два основных метода идентификации ЭП:
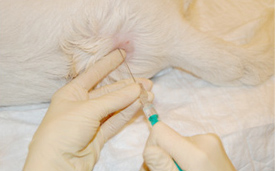
Рис. 8. Введение местного анестетика.
1. Методика «утраты сопротивления» – иглу продвигают поступательными движениями, за один раз подавая ее вперед на несколько миллиметров, после чего останавливаются и осторожно надавливают на поршень шприца с физиологическим раствором, пытаясь определить по ощущениям – находится ли еще игла в толще связок, или же сопротивление уже утрачено, и она попала в ЭП.
2. Методика «висячей капли» – перед входом в ЭП к павильону иглы подвешивают каплю физиологического раствора, которая при попадании конца иглы в ЭП исчезает в просвете иглы под воздействием отрицательного давления.
Введение местных анестетиков осуществляется дробно и медленно (Рис. 8).
Почему пункция ЭП проводится исключительно спинальными иглами?
Спинальные иглы имеют 3 особенности:
- Короткий скос иглы делает их «относительно тупыми», в связи с чем игла стремится продвинуться между нервами, раздвигая их, а не рассекая. «Относительная тупость» также придает большее ощущение «хлопка» при прохождении через желтую связку (Рис. 9).
- Ступень во втулке иглы подсказывает, в какой стороне скос иглы.
- Мандрен снижает вероятность обтурации иглы кожей, подкожной клетчаткой, связками, костями и межпозвоночным диском.
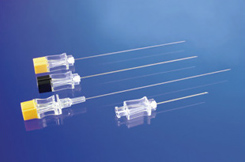
Рис. 9. Спинальные иглы.
ЭА рекомендуется выполнять только при условии полного обеспечения оборудованием и лекарственными средствами, необходимыми для коррекции возможных осложнений (от легкой артериальной гипотонии до остановки кровообращения).
Для проведения ЭА большая часть пациентов седируется, т.к. даже незначительное движение животного увеличивает риск непреднамеренной пункции твердой мозговой оболочки и, соответственно, попадания анестетика субарахноидально. Если пациенту не рекомендована общая анестезия, то пункцию ЭП выполняют после инфильтрационной блокады места инъекции вплоть до желтой связки 1-2 % лидокаином. До начала проведения ЭА устанавливаются внутривенные катетеры и обеспечивается наличие реанимационного оборудования (Рис. 10).
Во время выполнения ЭА проводится минимальный мониторинг основных показателей гемодинамики (записывается электрокардиограмма, измеряются артериальное давление и насыщение артериальной крови кислородом) (Рис. 11).
Рис. 10. Обеспечение общей анестезии для проведения пункции.
Рис. 11. Мониторинг показателей гемодинамики во время выполнения пункции.
Физиология эпидуральной анестезии
ЭП заполнено рыхлой соединительной тканью, которая окружает эпидуральные вены и корешки спинномозговых нервов. При введении раствора местного анестетика в ЭП имеет место диффузия через муфты твердой мозговой оболочки спинномозговых нервов в цереброспинальную жидкость.
При ЭА возможны варианты от анальгезии со слабой двигательной блокадой до глубокой анестезии с полной двигательной блокадой. Необходимая интенсивность анестезии достигается подбором концентрации и дозы анестетика.
Нервный корешок составляют волокна различных типов, поэтому начало действия анестезии не будет одномоментным. Существует 3 типа волокон: А (α, β, γ, δ), В и С.
Первыми блокируются волокна типа В и С (т.к. они более тонкие), а затем А. При этом миелинизированные волокна блокируются раньше, чем немиелинизированные.
Поскольку имеет место диффузия и разведение местного анестетика, то полная блокада наиболее резистентных волокон может и не наступить.
В результате граница симпатической блокады (о которой судят по температурной чувствительности) может проходить на 2 сегмента выше, чем граница сенсорной блокады (болевая и тактильная чувствительность), которая, в свою очередь, на 2 сегмента выше границы двигательной блокады.
| Тип волокна | Функция | Диаметр, мкм | Миелинизация | Чувствительность к блокаде |
| Аα | Проприоцептивная чувствительность, двигательная активность | 12-20 | полная | + |
| Аβ | Тактильная чувствительность | 5-12 | полная | ++ |
| Аγ | Контрактильная чувствительность | 3-6 | полная | ++ |
| Аδ | Температурная чувствительность, быстрое проведение боли | 2-5 | полная | +++ |
| В | Симпатические преганглионарные волокна | 1-3 | слабая | ++++ |
| С | Симпатические постганглионарные волокна, медленное проведение боли | 0,3-1,3 | нет | ++++ |
Препараты для эпидуральной анестезии
Выбор анестетика в первую очередь зависит от цели эпидуральной блокады – является ли она основным методом анестезии, применяется в качестве дополнения к общей анестезии или используется для анальгезии. Наиболее распространенные препараты для ЭА: местные анестетики, опиоиды, альфа-2 агонисты.
В нашей клинике альфа-2 агонисты не используются, так как даже при эпидуральном введении приводят к значительным системным эффектам, в частности, вызывают гипотензию.
В зависимости от продолжительности оперативного вмешательства применяются анестетики короткого или длительного действия. К анестетикам короткого действия относятся лидокаин, новокаин, длительного – бупивакаин, ропивакаин.
Низкие концентрации местных анестетиков обеспечивают анальгезию без двигательной блокады. Более высокие концентрации обеспечивают полную сенсорную и двигательную блокады.
Добавление к местным анестетикам вспомогательных препаратов, особенно опиоидов, в большей степени влияет не на продолжительность блокады, а на ее качество. Адреналин, в свою очередь, пролонгирует действие местных анестетиков (в частности, лидокаина и новокаина).
Дозы местных анестетиков для собак
| Препарат | Доза | Распространение в позвоночном канале | Начало действия (мин) | Продолжительность действия (часы) |
| Лидокаин 2% | 3,0-5,0 мг/кг | L1 | 5-15 | 1,0-1,5 1,5-2,0 в сочетании с адреналином |
| Лидокаин 2% | 1,0 мл/3,5 кг | Т9 | 5-15 | 1,0-1,5 1,5-2,0 в сочетании с адреналином |
| Лидокаин 2% | 0,31 мл/кг | Т12 | 5-15 | 1,0-1,5 1,5-2,0 в сочетании с адреналином |
| Бупивакаин 0,5% | 1,0-2,5 мг/кг | L1 | 10-20 | 4,0-6,0 |
| Бупивакаин 0,5% | 1,0 мл/3,5 кг | Т9 | 10-20 | 4,0-6,0 |
| Бупивакаин 0,5% | 0,31 мл/кг | Т12 | 10-20 | 4,0-6,0 |
| Бупивакаин 0,25% | 1,0 мл/10 см* | Т10-9 | 10-20 | 4,0-5,0 |
| Бупивакаин 0,25% | 1,5 мл/10 см* | Т5-2 | 10-20 | 4,0-5,0 |
| Бупивакаин 0,1% | 1,5 мл/10 см* | Т5-2 | 10-15 | 2,0-4,0 |
| Ропивакаин 0,5% | 0,8 мл/10 см* | L1 | 10-20 | 2,0-4,0 |
| Ропивакаин 0,5% | 1,2 мл/10 см* | Т9-5 | 10-20 | 2,0-4,0 |
| Ропивакаин 0,2% | 1,0 мл/10 см* | Т10-9 | 10-20 | 1,0-1,5 |
| Ропивакаин 0,2% | 1,5 мл/10 см* | Т5-2 | 10-20 | 1,0-1,5 |
| Ропивакаин 0,1% | 1,5 мл/10 см* | Т5-2 | 10-15 | 2,0-4,0 |
* Доза рассчитывается в соответствии с длиной спины пациента, измеренной от затылочной кости до первого хвостового позвонка.
Дозы местных анестетиков для кошек
| Препарат | Доза | Распространение в позвоночном канале | Начало действия (мин) | Продолжительность действия (часы) |
| Новокаин 2% | 1,0-2,0 мл | L1-Т4 | 5-10 | 20-30 мин |
| Лидокаин 2% | 1,0-1,5 мл | L1-Т9 | 5-15 | 1,5-2,0 |
| Бупивакаин 0,5% | 1,0-1,5 мл | L1-Т9 | 10-20 | 4,0-6,0 |
| Ропивакаин 0,5% | 1,0-1,5 мл | L1-Т9 | 10-20 | 2,0-4,0 |
В нашей клинике для непродолжительных операций в области таза используются однократные инъекции в ЭП лидокаина 1-2% или новокаина 2%. Для более длительных операций – ропивакаин 0,2 – 1%, т.к. он менее токсичен, чем бупивакаин.
Дозы опиоидов для собак и кошек
| Препарат | Доза | Объем физиологического раствора (мл/кг) | Начало действия (мин) | Продолжительность действия (часы) |
| Морфин | 0,1мг/кг | 0,13-0,26 | 30-60 | 10-24 |
| Фентанил | 1,0-5,0мкг/кг | 0,26 | 15-20 | 3-5 |
| Буторфанол | 0,25мг/кг | 0,26 | 10-20 | 3-4 |
| Морфин + Бупивакаин 0,5% | 0,1 мг/кг 1,0 мг/кг |
Объем местного анестетика | 10-15 | 16-24 |
В эпидуральной анальгезии морфин является препаратом выбора. Опиоиды можно вводить эпидурально без местных анестетиков, при этом хорошо воздействуя на волокна типа С (чувствительные) и плохо – на волокна типа А (двигательные), они не вызывают моторного блока. При такой ЭА животные могут ходить, но может присутствовать небольшая атаксия тазовых конечностей. Иногда местные анестетики в позвоночном канале распространяются более краниально, чем это ожидается.
Факторы, влияющие на краниальное распространение:
- размер, возраст, телосложение пациента (включая ожирение);
- увеличение внутрибрюшного давления (беременность, расширение желудка);
- объем вводимых препаратов;
- доза вводимых препаратов; скорость введения препарата; направление среза иглы;
- положения пациента.
У возрастных животных объем и растяжимость ЭП уменьшаются, поэтому при введении одинаковой дозы у пожилых пациентов анестетик распространяется более краниально, чем у молодых. Чтобы предотвратить слишком высокую блокаду, возрастным пациентам вводят меньшую дозу анестетика.
Пациенты с ожирением имеют больше жировой клетчатки в ЭП, что приводит к снижению объема ЭП. Снижение объема пространства требует уменьшение дозы анестетика.
Вследствие увеличения внутрибрюшного давления возрастает объем эпидурального венозного сплетения, что приводит к снижению объема и растяжимости ЭП и, соответственно, к более высокому уровню блокады по сравнению с ожидаемым.
Следует избегать положения пациента вниз головой. Блок местными анестетиками до уровня Т1 приводит к параличу межреберных мышц, а до С5-С7 – параличу диафрагмы.
Возможные осложнения эпидуральной анестезии:
- Кровотечение и образование гематомы в позвоночном канале.
Травма эпидуральных вен иглой часто вызывает небольшое кровотечение в позвоночном канале; обычно оно носит доброкачественный характер и разрешается без лечения. Клинически значимая гематома может возникать после ЭА при нарушениях свертываемости крови. - Неправильное положение иглы в позвоночном канале может привести:
- а) к неадекватной анестезии или анальгезии (отсутствию блокады, односторонней или мозаичной блокадам);
- б) к внутрисосудистому введению местного анестетика (осложнения со стороны ЦНС – судороги, утрата сознания; со стороны сердечно-сосудистой системы – артериальная гипотония, аритмия, шок);
- в) к непреднамеренной субарахноидальной блокаде (в таком случае необходимо снижать дозу анестетика на 50-75% от исходной).
- Проникновение инфекции в позвоночный канал.
Менингит и эпидуральные абсцессы – крайне редкие осложнения. Необходимо соблюдать правила асептики при выполнении блокады. - Высокая блокада.
Причины: чрезмерная доза анестетика; применение стандартной дозы анестетика у тех пациентов, которым она должна быть снижена; необычно высокая чувствительность к анестетику; чрезмерное распространение препарата в краниальном направлении. Высокая блокада может стать причиной гипотензии и гиповентиляции вследствие висцеральной симпатической блокады и паралича межреберных мышц. Пациентам с этим осложнением, вероятнее всего, потребуется вентиляционная и гемодинамическая поддержки, которые включают в себя оксигенотерапию, искусственную вентиляцию легких, инфузионную терапию, введение вазопрессоров. - Задержка мочеиспускания.
Эпидуральная блокада на пояснично-крестцовом уровне снижает тонус мочевого пузыря и угнетает рефлекторное мочеиспускание. Необходимо наблюдать в послеоперационный период за наличием акта мочеиспускания. В случае отсутствия последнего рекомендовано отводить мочу отдавливанием или катетеризацией мочевого пузыря.
Противопоказания к проведению эпидуральной анестезии:
- Коагулопатия и лечение антикоагулянтами.
- Выраженная гиповолемия.
- Наличие инфекции (сепсис, инфекция кожи в месте пункции).
- Неврологические дисфункции.
- Заболевания ЦНС.
- Анатомические нарушения, усложняющие технику выполнения пункции.
Катетеризация эпидурального пространства
Самым основным преимуществом катетеризации ЭП на поясничном уровне является продолжительная анальгезия органов брюшной полости, костей таза и тазовых конечностей без повторных пункций.
Чаще всего эпидуральные катетеры животным устанавливаются с целью обеспечить адекватную длительную анальгезию каудальной половины тела в послеоперационном периоде.
Техника пункции при установке катетера идентична однократной эпидуральной инъекции. Исключение составляет использование специальной иглы Туохи (Рис. 12). Применяются, как правило, специальные наборы для ЭА (в такой набор входят: игла Туохи, катетер эпидуральный, бактериовирусный фильтр, асептический пластырь) (Рис. 13).
Рис. 12. Игла Туохи.
Рис. 13. Набор для эпидуральной анестезии.
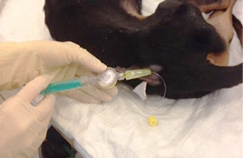
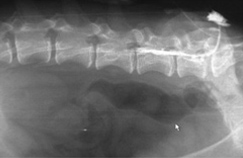
Эпидуральный катетер продвигается в ЭП краниально, как правило, на 1-2 позвонка. Катетер совместно с фильтром подшивают к коже. Правильное расположение катетера в ЭП подтверждают рентгенологически. Если катетер не рентгеноконтрастный, необходимо ввести в него рентгеноконтрастное вещество (Рис. 14, 15, 16).
 |
 |
 |
| Рис. 14. Введение рентгеноконтрастного вещества (Омнипак) в эпидуральный катетер. Рис. 15. Рентгенологическое подтверждение правильного расположения катетера. Рис. 16. Распространение рентгеноконтрастного вещества в эпидуральном пространстве. |
||
Катетеры устанавливаются в асептических условиях под седацией или анестезией, содержатся в асептических условиях. При правильных условиях содержания могут использоваться до 14 суток. Место пункции оценивается минимум 2 раза в день на предмет припухлостей и кровотечений.
Самым частым осложнением эпидуральной катетеризации является смещение катетера. Рекомендовано периодически проверять правильность расположения катетера рентгенологически.
При катетеризации ЭП применяются те же дозы анестетиков и опиоидов, как и при однократной пункции. Но чаще всего в послеоперационном периоде инфузия местных анестетиков и опиоидов осуществляется с постоянной скоростью (ИПС).
Бупивакаин – 0,25% 0,2 мг/кг/час ИПС.
Ропивакаин – 0,2% 0,2 мг/кг/час ИПС.
Морфин – 0,3 мг/кг/сут. ИПС 3,0 мл/час.
Морфин – 0,3 мг/кг/сут. + Бупивакаин – 0,5% 0,75 мг/кг/сут.
Заключение
В ветеринарной практике ЭА находит все более широкое применение благодаря несложной технике выполнения пункции, хорошему уровню обезболивания, низкому риску осложнений для пациентов, возможности не применять общую анестезию.
Лидокаин: эффективное средство для местной анестезии

Лидокаин это эффективное обезболивающее средство. Местные анестезирующие средства угнетают ионные потоки, участвующие в образовании раздражителя, за счет чего и достигается обезболивающий эффект. Лидокаин стабилизирует нейронные мембраны, подавляет нервную проводимость, сокращает степень деполяризации.
Когда показан Лидокаин?
В спектр показаний раствора Лидокаина входят следующие условия:
Местное обезболивание, требуемое для проведения манипуляций в офтальмологии, ЛОР-практике, стоматологии, при хирургическом вмешательстве.
Применение в качестве растворителя антибактериальных препаратов группы цефалоспоринов, введение которых характеризуется выраженным болевым эффектом.
Лидокаин для инъекций позволяет на несколько часов обезболить необходимый участок кожи или слизистой, чего будет достаточно для проведения врачебной манипуляции, сопровождаемой повышенной чувствительностью.
Как применяется раствор Лидокаина?
Раствор местного анестетика предварительно тестируется на отдельном участке кожи, что позволяет оценить наличие или отсутствие индивидуальной негативной реакции на препарат.
Дозировка раствора Лидокаина зависит от типа анестезии:
Терминальный тип анестезии подразумевает местное нанесение раствора (2мг на кг веса), максимум 20 мл для взрослого пациента. Длительность эффекта составляет не более 30 минут.
Проводниковый тип анестезии. Дозировка зависит от масштабности участка, который необходимо обезболить. Максимальная доза 20 мл.
В офтальмологии раствор закапывается в конъюнктивальный мешок.
Эпидуральная анестезия – 22-30 мл раствора.
Обезболивание в акушерстве и гинекологии – 20-30 мл раствора.
В детском возрасте дозировка определяется в индивидуальном порядке (в среднем 3,5-4мг на кг веса).
Для предотвращения развития побочных эффектов раствор необходимо вводить строго в рекомендованных дозировках. Медикамент Лидокаин, инструкция по применению к которому содержит все необходимые дозировки, необходимо назначать после детального изучения анамнеза.
Побочные реакции
При неправильном применении возможно возникновение побочных реакций:
Головокружение, сонливость, судороги, нарушение чувствительности.
Изменения АД, нарушение сердечной деятельности.
Ощущение жара, отечность в месте укола.
Чувство жжения, тромбофлебит.
Перечень побочных реакций значительно шире, поэтому необходимо осуществлять контроль за состоянием пациента после введения раствора Лидокаина.
Противопоказания к применению раствора Лидокаин
Применение лекарственного препарата запрещено у пациентов с индивидуальной непереносимостью действующего вещества. Также Лидокаин уколы запрещены для применения при следующих состояниях:
Первые несколько месяцев после инфаркта миокарда.
Тяжелые сердечные патологии с брадикардией.
Инфекционный процесс в месте инъекции.
Период беременности, лактации.
Детский возраст (до 15 лет).
Судороги на фоне эпилепсии.
При указанных состояниях применять раствор Лидокаина не рекомендуется.
Взаимодействие раствора с другими препаратами
Лидокаин одновременно не рекомендуется сочетать со следующими группами препаратов:
Анальгетики наркотической группы – грозит угнетением дыхания.
Антикоагулянты – повышается риск кровотечений.
Сердечные гликозиды – уменьшается их эффективность.
Новокаиновая группа – повышается миорелаксация.
Эталон – негативный эффект на дыхательную функцию.
Раствор Лидокаина следует с особой осторожностью сочетать при заболеваниях сердца и нервной системы, сопровождающихся систематическим приемом препаратов.
Особые указания
Инъекционное введение Лидокаина должно производиться только под контролем врача. Лечение должно производиться под ЭКГ-контролем.
Перед началом лечения рекомендуется исследовать уровень калия в крови, так как при сниженном его содержании эффективность препарата снижается.
Лекарственное средство оказывает воздействие на ЦНС, поэтому не рекомендуется в период его применения садиться за руль или заниматься деятельностью с возможной угрозой для жизни.
Тщательное наблюдение требуется за пациентами со склонностью к судорогам, так как даже незначительные дозы могут усиливать судорожный эффект.
Необходимо с осторожностью комбинировать Лидокаин с теми препаратами, которые усиливают его биодоступность, либо замедляют его выведение, что может быть особенно опасным при почечной недостаточности в терминальной стадии.
При внутримышечном введении раствора Лидокаин может наблюдаться повышенная активность креатинфосфокиназы, что препятствует постановке диагноза инфаркт миокарда.
Быстрое введение раствора Лидокаина может привести к резкому снижению артериального давления, с возможностью развития коллапса. В данном случае следует рассматривать и токсическое действие лекарственного средства с оказанием кардиотоксического действия.
Раствор Лидокаина: применение у детей
Препарат запрещен для применения в младенческом возрасте, так как он может оказать токсическое действие и спровоцировать возникновение судорог, аритмии.
У детей до 12 лет препарат вводится с осторожностью и в небольших дозах, так как он может накапливаться и впоследствии приводить к негативным последствиям.
Местное анестезирующее средство рекомендуется для применения со строгим соблюдением рекомендаций, указанных в Лидокаин ампулы инструкции к препарату.
Все представленные на сайте материалы предназначены исключительно для образовательных целей и не предназначены для медицинских консультаций, диагностики или лечения. Администрация сайта, редакторы и авторы статей не несут ответственности за любые последствия и убытки, которые могут возникнуть при использовании материалов сайта.
Лидокаин (аэрозоль) : инструкция по применению

вспомогательные вещества: масло мяты перечной, пропиленгликоль, этанол (96%).
Описание
Почти бесцветный спиртовой раствор с характерным ментоловым запахом
Фармакотерапевтическая группа
Анестетики местные. Амиды. Лидокаин
Фармакологические свойства
После местного применения лидокаин проникает в ткани и оказывает местноанестезирующее действие. Действие Лидокаин аэрозоля развивается в течение 1 минуты и продолжается 5-6 минут. Субъективное ощущение онемения может сохраняться до 15 минут. Лидокаин легко всасывается через слизистые оболочки и поврежденную кожу, но плохо всасывается через интактную кожу. Скорость абсорбции и количество активного вещества, попадающего в кровоток, зависит от дозы, типа, площади обрабатываемой поверхности (кожи или слизистой оболочки) и ее состояния, а также от длительности контакта с веществом. Накожное нанесение 500 мг лидокаина приводит к терапевтическим концентрациям препарата в крови. Максимальная концентрация в плазме крови достигается через 1 час после нанесения препарата. После применения такой дозы концентрация лидокаина в сыворотке крови остается в пределах терапевтического диапазона в течение 7-8 часов. Количество активного вещества, наносимого однократно, не должно превышать 300-350 мг. Лидокаин метаболизируется в печени. Сначала он подвергается деалкилированию, затем гидролизу. Неизмененное вещество и его метаболиты в основном выделяются почками. Период полувыведения лидокаина — 1,6 часа.
Лидокаин — амидный мембраностабилизирующий местный анестетик. Местные анестетики подавляют активность чувствительных нервных окончаний в коже и слизистых оболочках, то есть обратимо тормозят проведение импульсов в элементах нервной ткани (нейроне, аксоне и синапсах). Действие местноанестезирующих веществ основано на подавлении ионных токов через клеточную мембрану, необходимых для формирования импульса. Лидокаин угнетает вызванное стимуляцией преходящее повышение проницаемости для ионов натрия и в меньшей степени снижает проницаемость для ионов калия и натрия в покое, что приводит к стабилизации клеточных мембран нейронов. Лидокаин снижает скорость деполяризации при воздействии физиологических стимулов, а также уменьшает амплитуду потенциалов действия и тормозит проведение нервного импульса. Среди различных сенсорных модальностей, местные анестетики в первую очередь угнетают чувство боли, а затем — температурную и тактильную чувствительность. Если лидокаин всасывается после местного применения в большом количестве, он может вызвать как возбуждение, так и подавление функции центральной нервной системы. Его сердечно-сосудистые эффекты могут проявляться как нарушения проведения возбуждения и дилатация периферических сосудов.
Показания к применению
Лидокаин аэрозоль применяется во всех случаях, когда необходима анестезия кожи или слизистых оболочек.
Стоматологические процедуры и операции
— анестезия места инъекции перед введением инъекционного местного анестетика
— при операциях вскрытия поверхностных абсцессов
— удаление подвижного молочного зуба или костного фрагмента
— снятие швов с раны слизистой оболочки
— анестезия десны перед наложением фиксирующей коронки или мостовидного протеза
— ручное или инструментальное снятие зубного камня, удаление (иссечение) увеличенного межзубного сосочка
— с целью уменьшения или подавления повышенного глоточного рефлекса перед приготовлением слепка или наложением рентгеновской пленки (препарат следует применять только с эластичными материалами слепка;
в связи с риском аспирации применение препарата противопоказано, если для приготовления слепка используется гипс)
— у детей при френулотомии и вскрытии кист слюнных желез
— при удалении поверхностных доброкачественных опухолей слизистых оболочек.
— при лечении носовых кровотечений, перед электрокоагуляцией, септэктомией и резекцией полипов носовой полости
— для подавления глоточного рефлекса и анестезии мест инъекции
— в качестве дополнительной анестезии перед вскрытием перитонзиллярного абсцесса или пункции верхнечелюстной пазухи
— для анестезии при промывании пазух носа.
Эндоскопия и инструментальные методы исследования
— анестезия глотки перед введением различных трубок через нос или рот (гастро-дуоденальный зонд или зонд Сенгстакена)
— в случае смены трахеотомических трубок
— при операциях на промежности и для проведения эпизиотомии
— анестезия окружающих тканей при операции на влагалище и шейке матки
— для иссечения и обработки разрывов девственной плевы или шовного абсцесса.
— анестезия кожи или слизистых оболочек при малых хирургических операциях.
Способ применения и дозы
Аэрозоль для местного применения. При применении аэрозоля флакон следует держать в вертикальном положении. Доза препарата зависит от показаний и размеров анестезируемой поверхности. Одно нажатие на клапан сопровождается выделением 4,6 мг лидокаина. Для предупреждения всасывания и токсических эффектов Лидокаин следует использовать в минимальных дозах, обеспечивающих необходимое обезболивание. Обычно достаточно 1-3 нажатий на клапан, однако в акушерстве их количество может достигать 15-20 (максимум — 40 нажатий на 70 кг веса тела).
Смоченным марлевым тампоном препарат можно наносить на большие поверхности.
Лидокаин можно применять у детей, преимущественно методом нанесения (марлевым тампоном), что позволяет избежать испуга при распылении препарата, а также чувства жжения — обычный побочный эффект в педиатрии. Таким способом можно применять препарат и у детей в возрасте до 2-х лет.
Побочные действия
— аллергические реакции: крапивница, ангионевротический отек, бронхоспазм, а в чрезвычайно тяжелых случаях – шок (применение препарата следует немедленно прекратить при возникновении любой реакции гиперчувствительности).
— симптомы возбуждения или угнетения центральной нервной системы, (повышенная возбудимость, головокружение, сонливость, судороги, потеря сознания, бронхоспазм, паралич дыхательных мышц)
Частота неизвестна (невозможно оценить на основании имеющихся данных)
— временное нарушение чувствительности в месте введения
— преходящая боль в горле, хриплый голос, обратимая потеря голоса
— угнетение функции миокарда, брадикардия, остановка сердца, артериальная гипотензия
— местные реакции в виде умеренного чувства жжения и покалывания, при местном нанесении Лидокаина, которое исчезает по мере развития местноанестезирующего действия (через 1 минуту)
— преходящая эритема, преходящий отек в месте нанесения препарата
Частота системных эффектов после правильного применения аэрозоля Лидокаин чрезвычайно мала, т.к. количество препарата, который может попасть в кровоток чрезвычайно низко. В случае нанесения больших доз, а также при быстром всасывании, гиперчувствительности, идиосинкразии, плохой переносимости препарата, могут наблюдаться системные побочные эффекты.
Сообщения о предполагаемых побочных реакциях
Предоставление данных о предполагаемых побочных реакциях препарата является очень важным моментом, позволяющим осуществлять непрерывный мониторинг соотношения риск/польза лекарственного средства. Медицинским работникам следует предоставлять информацию о любых предполагаемых неблагоприятных реакциях по указанным в конце инструкции контактам, а также через национальную систему сбора информации
Противопоказания
-повышенная чувствительность к лидокаину или любому другому компоненту препарата
— в связи с риском аспирации применение препарата противопоказано, если для приготовления слепка используется гипс (при стоматологических процедурах и операциях)
Лекарственные взаимодействия
Лидокаин с осторожностью применяют у пациентов, принимающих антиаритмические препараты типа 1В (например, токаинид, мексилетин), из-за риска суммации токсических эффектов.
Исследований на взаимодействие с антиаритмическими препаратами класса III (такими как амиодарон) не проводились, тем не менее, их следует применять с осторожностью, так как возможна суммация кардиологических эффектов
Особые указания
Регионарная и местная анестезия должна проводиться опытными специалистами в соответствующем образом оборудованном помещении при доступности готового к немедленному использованию оборудования и препаратов, необходимых для проведения мониторинга сердечной деятельности и реанимационных мероприятий. Персонал, выполняющий анестезию, должен быть квалифицированным и обучен технике выполнения анестезии, должен быть знаком с диагностикой и лечением системных токсических реакций, нежелательных явлений и реакций и других осложнений.
Не следует допускать попадания аэрозоля в глаза и в дыхательные пути (риск аспирации). Требует особой осторожности нанесение препарата на область задней стенки глотки.
Препарат с осторожностью применяют у больных с эпилепсией, а также при брадикардии, нарушении проведения в сердце, нарушении функции печени и тяжелом шоке, особенно когда можно ожидать всасывания значительного количества препарата при обработке больших участков ткани высокими дозами.
Лидокаин хорошо всасывается через слизистые оболочки (особенно в трахее) и поврежденную кожу. Это следует принимать во внимание, особенно при обработке больших участков ткани у детей.
Требуется осторожность при нанесении Лидокаина в случае нарушения целостности слизистой оболочки и/или на инфицированные зоны.
Более низкие дозы следует применять у ослабленных и пожилых пациентов, при острых заболеваниях, а также у детей — учитывая возраст и общее состояние.
Нанесение на слизистую оболочку щек сопровождается риском дисфагии и последующей аспирации, особенно у детей. При нарушении чувствительности языка и слизистой оболочки щек повышается риск их прикусывания.
Лидокаин обладает порфириногенным эффектом, поэтому его можно применять только по экстренным показаниям у пациентов с острой порфирией.
При использовании Лидокаин аэрозоль не должен попадать на пластмассовую манжетку эндотрахеальной трубки (ПВХ/не-ПВХ), в связи с возможностью повреждения и снижения давления в манжетке.
Препарат содержит небольшое количество этанола. Препарат может изменить или усилить эффект других лекарственных средств.
Препарат содержит пропиленгликоль, что может вызвать раздражение слизистых или кожи.
У детей в возрасте до 2-х лет Лидокаин аэрозоль можно применять преимущественно методом нанесения (марлевым тампоном).
В случае применения препарата при хирургических операциях в области глотки или носоглотки следует учесть, что Лидокаин, подавляя глоточный рефлекс, попадая в гортань и трахею, подавляет кашлевой рефлекс, что может привести к бронхопневмонии. Это особенно важно у детей, поскольку у них чаще вызывается глотательный рефлекс. В связи с этим Лидокаин аэрозоль не рекомендуется для местной анестезии перед тонзиллэктомией и аденотомией у детей в возрасте до 8 лет.
Беременность и период лактации
Лидокаин аэрозоль можно применять во время беременности, так как в рекомендуемых дозах он не представляет опасности.
Лидокаин выделяется с грудным молоком, однако применение в обычных терапевтических дозах его количество, выделяющееся с молоком, слишком мало, чтобы нанести какой-либо вред грудному ребенку.
Особенности влияния лекарственного средства на способность управлять транспортным средством или потенциально опасными механизмами
Отсутствуют данные, указывающие на то, что Лидокаин может влиять на способность управления транспортными средствами и работы с механизмами. В зависимости от дозы, в очень редких случаях местные анестетики способны вызывать побочные эффекты со стороны нервной системы и, таким образом, могут влиять на способность управления транспортными средствами и работы с механизмами.
Передозировка
Симптомы: нарушения функций со стороны сердечно-сосудистой и центральной нервной системы, описанные в разделе «Побочные действия».
Лечение: следует убедиться в проходимости дыхательных путей, при необходимости назначить оксигенотерапию и/или искусственную вентиляцию легких. При одиночных спазмах следует как можно быстрее ввести 50-100мг сукцинилхолина и/или 5-15 мг диазепама. Поскольку сукцинилхолин может вызывать остановку дыхания, он может применяться только специалистами, имеющими опыт интубации трахеи и ведения больных с параличом дыхательных мышц. Можно также использовать производные барбитуровой кислоты кратковременного действия (тиопентал-натрий). Для устранения симптомов со стороны сердечно-сосудистой системы (брадикардия, нарушения проведения) используют атропин (0,5-1мг внутривенно) и симпатомиметики. При фибрилляции желудочков и остановке сердца необходимы реанимационные мероприятия.
Форма выпуска и упаковка
По 38 г препарата помещают в стеклянные флаконы коричневого цвета, снабженный дозирующим насосом с распылительной головкой. На флакон наклеивают этикетку самоклеящуюся. По 1 флакону вместе с инструкцией по медицинскому применению на государственном и русском языках помещают в картонную коробку.
Что такое лидокаин для собак
Филиппова Кира Александровна
Пластический хирург, врач-дерматовенеролог, косметолог, Москва
Боязнь боли сильнее самой боли
Страхи врачей и их пациентов порой хоть и косвенно, но совпадают.
Пациент, оказавшись на приеме в кабинете косметолога впервые, практически всегда испытывает страх неизвестности. Не сталкиваясь с подобной процедурой ранее, он боится сразу всего: неестественного результата, нежелательных реакций, о которых вычитал на просторах интернета, длительной реабилитации и, конечно, боли.
Многие пациенты, заведомо зная свой болевой порог, годами не решаются на какую-либо инъекционную процедуру. Боязнь боли сильнее самой боли, выяснили британские ученые, статья которых была опубликована в журнале PLOS Computational Biology в 2013 г. [1]. Участниками их исследования стали 30 человек, часть из которых страдали от хронических болей, а остальные — от последствий полученных травм. В частности, ученым удалось выяснить, что ожидание боли причиняет людям страдания, которые гораздо сильнее тех, что вызывает сама боль. Все участники испытания согласились за финансовое вознаграждение пережить серию ударов током. При этом им предлагалось выбрать один из двух вариантов удара, отличавшихся по силе. Оказалось, что все участники предпочитали жестокое испытание в том случае, если оно должно было наступить быстрее, чем менее болезненный удар.
Итак, боязнь боли причиняет людям страдания, которые существенно сильнее тех, что вызывает сама боль. Причем выявленная закономерность достигает своего пика за 15 минут до наступления самой боли. Пока до конца не понятно, как эта особенность человеческой психики влияет на развитие разных расстройств, фобий и маний. Тем не менее специалисты полагают, что дальнейшее изучение «ожидания боли» поможет психиатрам лучше понять проблемы их пациентов.
Главным страхом врача-косметолога является возникновение нежелательной реакции или осложнения во время и после процедуры. Естественно, у каждого инъекционного метода есть определенные риски (ишемия, компрессия, миграция, воспаление и пр.), потому специалисты стараются использовать атравматичные инструменты введения, проверенные препараты, которые при необходимости можно удалить из кожных тканей, а также регулярно повышают квалификацию на диссекционных курсах.
Практически любую процедуру, связанную с повреждением кожных покровов, так или иначе сопровождает этап обезболивания. И тут закономерно возникает вопрос о возможном возникновении аллергических реакций на анестетик. Давайте разберемся, насколько велики риски и так ли оправдан отказ от анестезии у некоторых докторов.
Анестезия. Что выбрать?
К основным параметрам местных анестетиков, определяющим их применение, относят:
Эти параметры зависят от химического строения активных веществ. Используемые в настоящее время анестетики по своему химическому строению входят в одну из двух групп:
- эфиры:
- сложные эфиры бензойной кислоты (кокаин, бенкаин);
- сложные эфиры парааминобензойной кислоты (новокаин);
- сложные эфиры аминобензойной и бензойной кислот (дикаин);
- амиды:
- амиды гетероциклической и ароматической кислот (совкаин, новокаинамид);
- амиды ароматических аминов — анилиды (лидокаин, бупивакаин, мепивакаин).
Сила и длительность действия
По силе и продолжительности воздействия выделяют препараты:
- с невысокой активностью и коротким действием — прокаин;
- с умеренной активностью и средней продолжительностью действия — прилокаин, мепивакаин, лидокаин;
- с высокой активностью и длительным действием — этидокаин, бупивакаин, тетракаин.
Действие препарата — это результат контакта с нервными волокнами in situ. Местные анестетики легче и быстрее блокируют безмиелиновые и тонкие миелиновые волокна. Степень выключения чувствительности зависит от концентрации местного анестетика, при этом сама проводимость импульсов блокируется последовательно:
- температурная;
- болевая;
- тактильная;
- проприоцептивная;
- двигательная;
- миорелаксация.
Действие лидокаина обусловлено стабилизацией нейрональной мембраны за счет снижения ее проницаемости для ионов натрия, что препятствует возникновению потенциала действия и проведению нервных импульсов. Лидокаин эффективен для всех видов местной анестезии: он угнетает проведение не только болевых импульсов, но и импульсов других модальностей [2].
Степень и продолжительность выраженности анестезирующего эффекта местного анестетика определяются его индивидуальными свойствами и некоторыми внешними факторами, такими как:
- кислотность среды;
- константа диссоциации анестетика;
- липофильность анестетика;
- процент и скорость связывания с белками плазмы.
Количество молекул анестетика, проникающих в нейроны, регулируется кислотностью ткани в месте введения. Местные анестетики являются слабыми основаниями. Для клинического применения они обычно выпускаются в виде солей, так как это улучшает растворимость и повышает стабильность препаратов. Для того чтобы препарат проявил свое местноанестезирующее действие, должен произойти гидролиз соли и освобождение основания. Этот процесс протекает лишь в щелочной среде (рН тканей в обычных условиях составляет 7,35–7,4), поэтому в воспаленных тканях местные анестетики неактивны, так как в кислой среде (рН в очаге воспаления — 5–6) гидролиза солей не происходит, и основания, необходимого для специфического эффекта, не освобождается. Образовавшиеся основания проникают через мембрану нервного волокна (см. рисунок).
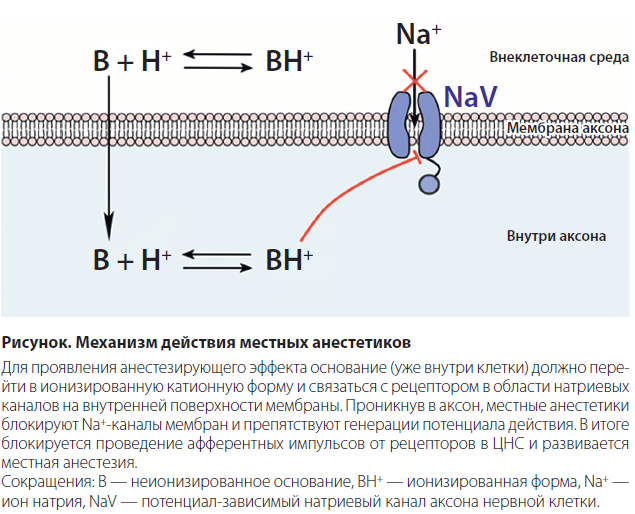
Лидокаин быстро гидролизируется в слабощелочной среде тканей и после короткого латентного периода действует в течение 1–1,5 ч. Анестезирующее действие лидокаина в 2–6 раз сильнее, чем прокаина.
Константа диссоциации препарата отражает пропорцию ионизированной и неионизированной форм. Меньшее значение константы определяет быстрое начало действия, так как образуется больше нейтральных молекул. Например, лидокаин обладает наименьшей константой, поэтому его эффект считается самым быстрым, эффект бупивакаина — средним, а прокаина — медленным.
Липофильность бупивакаина и тетракаина наделяет их высокой активностью, а также продолжительным действием.
Степень связывания с белками определяет длительность действия и активность. Бупивакаин соединен с белками на 90–97%, лидокаин — на 60–75%, прокаин — на 0–6%.
Степень связывания лидокаина с белками в значительной мере зависит от его концентрации и содержания альфа-1-кислого гликопротеина в плазме крови. Высокое связывание с белками может уменьшать действие свободного лидокаина или вызывать общее повышение концентраций препарата в плазме крови. Терапевтический эффект развивается при концентрации 1,5–5 мкг/мл.
Безопасность
Аллергенность анестетика связана с его химической природой. Наиболее выраженным анафилактогенными свойствами обладают анестетики группы сложных эфиров ароматических кислот (новокаин и др). Местные анестетики амидной группы (лидокаин, тримекаин, бупивакаин) вызывают анафилактические реакции значительно реже.
Лидокаин при местном применении расширяет сосуды, но при этом не оказывает местнораздражающего действия. Лидокаин может вызывать нарушение зрения, тремор, судороги, угнетение сознания, кому, блокаду сосудодвигательного центра, хотя токсичность его тоже считается низкой. Минимальная токсичная доза лидокаина составляет 6,4 мг/кг массы тела.
Низкие риски и полное их отсутствие — разные понятия, поэтому уместно также будет определиться с дозировкой анестетика, при которой возможно развитие побочного эффекта, и вспомнить перечень нежелательных реакций.
- Местными нежелательными побочными реакциями являются отек, воспаление в месте введения из-за сосудорасширяющего действия.
- Местные анестетики обладают токсичностью в отношении нерва при аппликации слишком больших доз.
- Аллергические реакции характерны для местных анестетиков, имеющих структуру сложных эфиров. Между ними возможны перекрестные реакции, поскольку в процессе гидролиза образуются одинаковые метаболиты — ПАБК (парааминобензойная кислота).
Резорбтивные (дополнительные) побочные эффекты определяются степенью токсичности препаратов и дозой, проявляются со стороны возбудимых тканей и органов (ЦНС, миокарда, вегетативных ганглиев):
- гипотензия;
- головокружение;
- тошнота;
- тахикардия;
- избыточное возбуждение ЦНС, а затем — угнетение;
- судороги;
- остановка дыхания;
- кома.
Лидокаин быстро распределяется в тканях. Сначала поступает в ткани с высоким темпом кровоснабжения (сердце, мозг, почки, легкие, печень, селезенка), потом — в жировую и мышечную ткани. Легко проникает через гистогематические барьеры, включая гематоэнцефалический и плацентарный. Метаболизируется в печени с участием микросомальных ферментов с образованием метаболитов: моноэтилглицинэксилидида и глицинэксилидида. Период полувыведения метаболитов составляет 2 и 10 ч соответственно. При нарушении функции печени период полувыведения может увеличиваться.
Приведенные данные позволяют резюмировать, что оптимальным препаратом по анестезирующему эффекту, продолжительности действия и низким рискам нежелательных побочных реакций является лидокаин.
Лидокаин в составе препаратов контурной пластики
Рассмотрим классический пример. Среднестатистический пациент массой 60–70 кг приходит на прием к врачу-косметологу. Если у такого пациента наблюдается дефицит покровных тканей и имеется прямое показание к контурной пластике лица, первостепенной областью коррекции является средняя треть лица. На скуловую область и подглазничные борозды в среднем расходуется 3 мл филлеров, отличающихся по реологическим свойствам, но содержащих в составе стандартную дозировку лидокаина, равную 0,3% на 1 мл. Следовательно, чтобы получить определенный риск по возникновению побочных эффектов, необходимо пациенту с указанной массой тела за одну процедуру ввести порядка 128 мл филлера с лидокаином. В ткани лица в рамках одномоментной коррекции инъецировать такой объем просто невозможно.
Подтверждением этому служит тот факт, что уже свыше 10 лет все самые крупные котирующиеся в мире компании по производству филлеров используют лидокаиновые линейки, имеющие европейский сертификат СЕ, регистрационное удостоверение на территории РФ и сертификат FDA, позволяющий свободно ввозить и применять препараты в медицинской практике США.
Возвращаясь к использованию препаратов, в состав которых производитель заранее включил анестетик, стоит отметить:
- наличие в его составе исключительно лидокаина и обязательно в безопасной концентрации;
- международный опыт использования свыше 10 лет.
Далеко не все компании, представленные на российской и мировой арене, имеют филлеры с лидокаиновым компонентом. Это объясняется высокой стоимостью регистрации и длительностью клинических исследований на территории ЕС. То есть проблема существования небольшого количества брендов филлеров с лидокаином заключается не в страхах компании, а в затраченных ресурсах.
Лаборатория Teoxane, имеющая мировую историю и общий стаж по выпуску препаратов на основе ретикулированной и нативной гиалуроновой кислоты свыше 15 лет, является одним из лидеров рынка и предоставляет уникальную клиническую базу исследований, а также три подлинии филлеров, две из которых содержат 0,3% лидокаина в своем составе (см. таблицу).
Таблица. Линия дермальных филлеров Teosyal ® — экспертный набор (откройте картинку в новой вкладке для просмотра в большом размере)
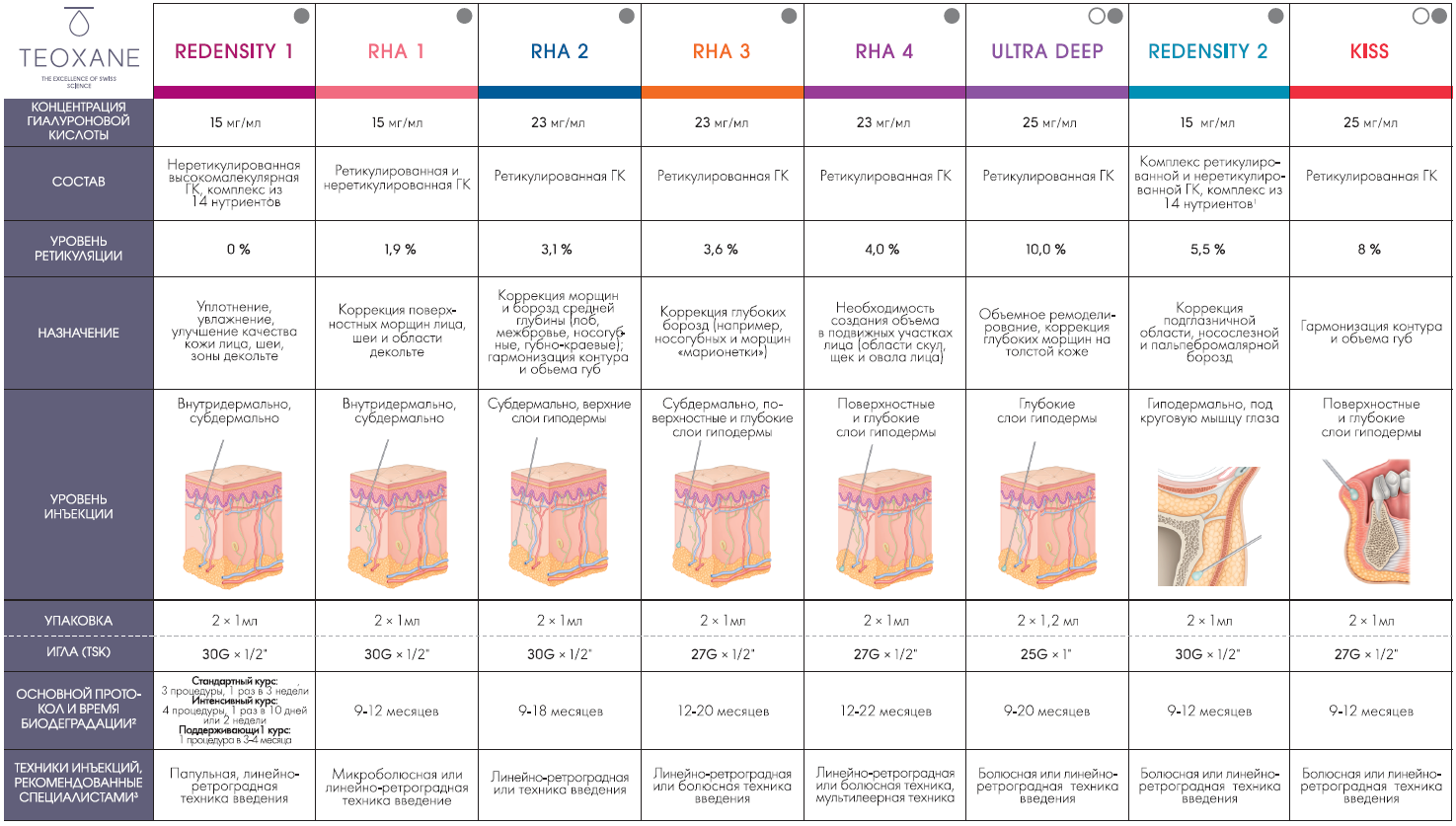

Наличие лидокаина в филлере особенно важно, если речь идет о коррекции областей психологически проблемных (периорбитальная), с большой плотностью болевых рецепторов (периоральная) или о введении препаратов с высоким показателем вязкости (например, Ultra Deep на надкостницу).
Еще один нюанс в применении филлеров с лидокаином кроется в скорости введения. Имея pH 7,8, при быстром введении он может дать болезненные ощущения в связи с более высоким рН по сравнению с рН внеклеточной жидкости (7,2–7,4). Поэтому любая экструзия, особенно вязких филлеров, должна осуществляться медленно и равномерно [3].
Вспоминая о том самом первичном пациенте, страдающем рядом фобий, можно смело заявить, что процедура с использованием филлеров Teosyal ® будет для него безболезненной, быстрой и показательной и послужит хорошим началом в выстраивании долгосрочных отношений с врачом. После того как такой пациент «распробует» процедуру и посчитает ее безболезненной, все его последующие визиты не будут сопровождаться какими-либо фобиями.
Без боли – анестезия в современной стоматологии

Стоматологи не любят делать больно. Цивилизованная стоматология стремится к полной безболезненности всех этапов лечения.
Самые неприятные процедуры, такие как лечение глубокого кариеса и пульпита, удаление зуба, немыслимы без действенной анестезии.
С анестезией связано множество бытовых мифов и устаревших представлений. Расскажу подробнее об этом полезном средстве, которое делает лечение комфортным, без мучений, боли и слёз.
Почему в одних клиниках лечиться больно, а в других нет?
Ощущения пациента зависят от многих факторов, но наибольшее значение имеет сам анестезирующий препарат. В начале ХХ века стоматологи стали использовать новокаин, а с середины века – более мощный лидокаин. В свое время это был настоящий прорыв в медицине. Лечение стало терпимым, но полностью убрать боль не получилось.
Современные клиники применяют анестетики на основе артикаина.
Обязательно поинтересуйтесь перед лечением, каким препаратом проводится обезболивание:
- На основе артикаина – больно быть не должно.
- Лидокаин, новокаин – с большой долей вероятности готовьтесь к испытанию терпения.
Для комфортного и безопасного лечения своих пациентов я использую:
- Артикаин Inibsa (Испания),
- Ультракаин Sanofi (Франция),
- Скандонест Septodont (Франция).
Артикаин я применяю в большинстве ситуаций. Ультракаин Д, Скандонест, не содержащие в составе адреналин – при наличии проблем со здоровьем у пациента. Они могут применяться у пожилых людей, пациентов с сахарным диабетом, гипертонией, сердечно-сосудистыми заболеваниями, бронхиальной астмой. Перечисленные анестетики не проникают через плацентарный барьер и разрешены для беременных.
В анестетиках есть адреналин?
Многие пациенты опасаются, что вместе с анестетиком им введут адреналин. Адреналин (эпинефрин), действительно, содержится в анестетиках, стоматологи ценят его за сосудосуживающий эффект:
- Замедляется выведение анестетика из тканей, поэтому анестезия действует дольше.
- Уменьшается кровотечение, что важно при удалении зуба, лечении десен или кариеса в придесневой области зуба.
Но есть и нежелательные эффекты: адреналин может участить пульс и повысить артериальное давление. Здоровый человек этого, как правило, даже не замечает. Но детям и пациентам с сердечно-сосудистыми заболеваниями препараты с адреналином противопоказаны.
Им ставят анестетик с пониженным содержанием адреналина или без него. Ранее я упоминал препараты Скандонест и Ультракаин Д – вот в них вообще нет адреналина.

Сейчас укусит комарик
Будет ли неприятной постановка укола, зависит от нескольких факторов:
- Какой зуб лечим: анестезия может быть весьма чувствительной при постановке в область верхних и нижних резцов. Неприятно проведение мандибулярной анестезии: укол в область нижнечелюстного нерва.
- Мануальные навыки врача. Если врач как следует «набил руку», не спешит и поставил себе цель сделать лечение максимально приятным для пациента, то укол может быть вообще неощутим.
- Оснащенность клиники: для комфорта пациента придуманы тонкие иглы и специальные карпульные шприцы. Детям применяют аппликационную анестезию – гель наносится на десну и «замораживает» ее перед уколом.
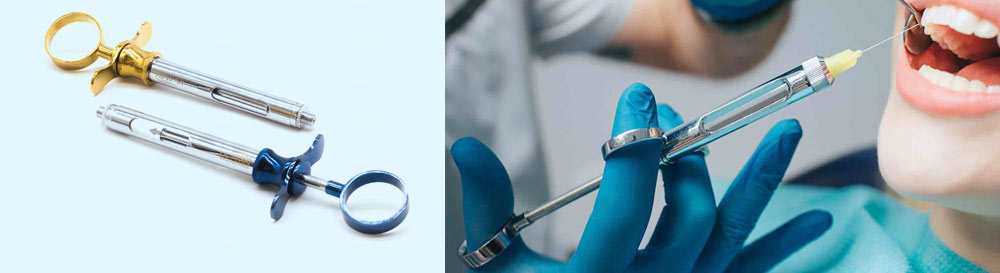
Карпульный шприц
Возможно, вы обращали внимание на необычную, но узнаваемую форму шприца для анестезии. Он имеет кольца по бокам, чтобы удобнее лежать в руке врача.
Но главное в нем – это механизм, который позволяет провести анестезию быстро, эффективно и безопасно в абсолютно стерильных условиях. Капсула с препаратом вскрывается этим механизмом прямо внутри шприца. Меньше рук – меньше микробов.
Иглы для карпульного шприца тонкие и гибкие, их легко согнуть под нужным углом. С ними можно подобраться к неудобно расположенным зубам и провести обезболивание наилучшим образом.
Если анестезия противопоказана
В большинстве случаев анестезия не противопоказана полностью, а всего лишь требует более осторожного, взвешенного подхода. Врач учитывает возраст пациента, особенности здоровья и подбирает оптимальный препарат и дозировку.
Обязательно сообщите врачу, если у вас есть заболевания:
- Заболевания сердца: аритмия и тахикардия, перенесенные инфаркты и операции на сердце.
- Повышенное давление.
- Проблемы с эндокринной системой: сахарный диабет и поражения щитовидной железы.
- Глаукома.
- Печеночная недостаточность.
- Психоневрологические заболевания, включая эпилепсию.
- Индивидуальная непереносимость компонентов препарата.
Отдельного внимания заслуживает аллергия на местные анестетики. Если у вас однажды была аллергическая реакция на анестетик, обязательно запомните его название.
В диагностических лабораториях можно заказать аллергопанель — анализ реакций организма на разные препараты. Так вы найдете разрешенный для вас анестетик. Покупать его и приносить на прием не нужно! При записи к стоматологу или на консультации, уточните, может ли клиника приобрести для вас нужный анестетик.
Общая анестезия
Если ни один местный анестетик использовать невозможно, мучить пациента болью все равно не будем. В таких случаях применяют наркоз – лечение зубов во сне.
Процедура проходит под контролем анестезиолога-реаниматолога, который следит за состоянием пациента с помощью специальной аппаратуры.

Чтобы анестезия лучше подействовала
Несколько советов для максимальной эффективности обезболивания:
- Не нервничайте перед приемом, можете принять легкий седативный препарат;
- Не пейте алкоголь и литры кофе, они могут снизить эффективность анестезии;
- Не затягивайте с лечением. Если около зуба образуется гной, он помешает анестетику подействовать.
Качественная анестезия – это не только комфорт и спокойствие врача и пациента.
Большинство пациентов, которые боятся лечить зубы, на самом деле боятся боли, а не самого лечения. И страх проходит, когда они приходят в клинику, где применяется надежное обезболивание.
Привыкнув к хорошей анестезии, пациент не затягивает с лечением и сохраняет свои зубы здоровыми!
Источники:
- https://www.varikoz.biz/articles/vrosshiy-nogot-prichiny-simptomy-sposoby-lecheniya-profilaktika/
- https://infovet.ru/lib/anasteziologiya/epiduralnaya-anesteziya/
- https://aptstore.ru/articles/lidokain-effektivnoe-sredstvo-dlya-mestnoy-anestezii/
- https://tab.103.kz/lidokain-aerozol-instruktsiya/
- https://www.cmjournal.ru/blogs/mezhdunarodnye-publikatsii-i-novosti/lidokainsoderzhaschie-preparaty-boyatsya-nelzya-kolot
- https://kosmostom-omsk.ru/stati/bez-boli—anesteziya-v-sovremennoy-stomatologii
