Гепатит В — самая распространенная инфекция печени в мире. Это заболевание вызвано вирусом гепатита В (HBV), который атакует и повреждает орган. Два миллиарда
Мокрота — симптом различных состояний и патологий, вызывающий значительный дискомфорт у детей и взрослых. Плотные и вязкие выделения возникают, например, в
Что такое ксеростомия? Причины возникновения, диагностику и методы лечения разберем в статье доктора Строев В. В., стоматолога-имплантолога со стажем в 26 лет.
✅ Сколько наркотики выводятся из организма. Таблица выведения наркотиков. Наркологическая клиника Здравница. Квалифицированные специалисты. Профессиональная помощь. Звоните 8 800 200 27 23.
Ксеростомия — симптомы и лечение
Что такое ксеростомия? Причины возникновения, диагностику и методы лечения разберем в статье доктора Строева Вадима Витальевича, стоматолога-имплантолога со стажем в 26 лет.
Над статьей доктора Строева Вадима Витальевича работали литературный редактор Елизавета Цыганок , научный редактор Елена Страндстрем и шеф-редактор Маргарита Тихонова

Определение болезни. Причины заболевания
Ксеростомия (Xerostomia) — это сухость во рту, которую вызывает уменьшение слюны (гипосаливация) или полное её отсутствие [2] . Так как слизистая оболочка защищает рот от физических, тепловых и химических раздражителей, сухость может спровоцировать разные инфекционные, в том числе вирусные, болезни, которые проявляются в полости рта воспалениями и язвами [1] . Чаще всего ксеростомия выступает в качестве симптома.
![Сухость во рту [15]](https://probolezny.ru/media/bolezny/kserostomiya/suhost-vo-rtu-15_s.jpeg)
Ксеростомия мало изучена специалистами, поэтому у неё нет точного определения [5] .
Прогрессирование ксеростомии может привести к болезням желудочно-кишечного тракта, психоэмоциональным расстройствам и стоматологическим заболеваниям (например, кариесу или пародонтиту).
Причины ксеростомии
Количество слюны может уменьшиться в результате:
- побочных эффектов от лекарств, в том числе антидепрессантов, обезболивающих, противоаллергенных, психотропных и мочегонных препаратов, от средств, снижающих слюноотделение, аппетит и давление, а также от лекарств для лечения для лечения болезни Паркинсона и паркинсонизма [4] ;
- лучевой терапии (приводит к разрастанию соединительной ткани, которая находится под слизистой оболочкой);
- аутоиммунных болезней (провоцируют скопление лимфоцитов, разрушающих слюнные железы);
- новообразований во рту, глотке и пищеводе; ;
- использования зубных протезов;
- стресса или депрессии[3] .
Основная причина сухости рта — это закупорка выводных протоков слюнных желёз н а фоне вирусной или бактериальной инфекции, например паротита. Вирусная инфекция передаётся воздушно-капельным путём: вирус проникает через слизистую носоглотки и внедряется в кровь, после чего размножается в структурах околоушных желёз. Бактериальная инфекция прогрессирует из-за внешних факторов и внутренних хронических заболеваний.
Чаще всего сухость во рту не является самостоятельной болезнью, а возникает как симптом другого заболевания, например сахарного диабета. Болезни опорно-двигательного аппарата, желудочно-кишечного тракта, эндокринной и сердечно-сосудистой систем также могут стать причиной ксеростомии.
Распространённость ксеростомии
Ксеростомия — это распространённая болезнь. Как правило, её причинами становятся частые операции, лучевая терапия, гальванический синдромом, а также сопутствующие болезни, связанные с неправильной работой слюнных желёз или психогенными нарушениями.
По данным исследований, ксеростомия встречается у 12-30 % населения, причём у женщин (особенно в менопаузе) она возникает чаще, чем у мужчин. В основном ей подвержены пожилые люди, обычно старше 65 лет, но болезнь также может возникнуть и в молодом возрасте — от 18 до 34 лет.
Ощущение сухости во рту редко бывает постоянным: чаще всего оно возникает периодически. Помимо этого симптома пациентов может беспокоить сухость в глазах и в носу [6] [7] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы ксеростомии
При ксеростомии ухудшается работа слюнных желёз, из-за чего вырабатывается меньше слюны и возникает ощущение сухости во рту. При этом цвет слизистой меняется с блестящего на матовый.
Так как слюна защищает слизистую от распространения бактерий, её дефицит приводит к раздражению и развитию во рту воспалительных процессов. Воспаление сопровождается повреждением мягких тканей: любая ранка быстро увеличиваются и долго не заживает.
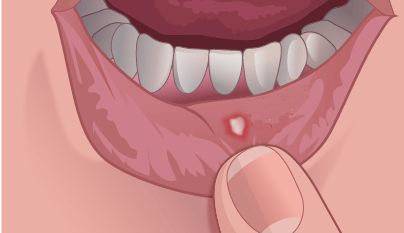
После того как слизистая теряет свою защитную функцию, болезни полости рта становятся хроническими, а в мягких тканях может развиться инфекция, в том числе грибковая.
Когда слюна перестаёт омывать эмаль зубов, они становятся более чувствительными к химическим и температурным раздражителям. При нарастании сухости во рту также меняется или теряется вкус [4] .
Из-за уменьшенного слюноотделения язык становится ярко-красным и покрывается глубокими складками, рецепторы теряют свою чувствительность, а в углах рта появляются трещины. Недостаток влаги в организме также приводит к сухости глаз.
![Изменение структуры языка [16]](https://probolezny.ru/media/bolezny/kserostomiya/izmenenie-struktury-yazyka-16_s_JIWjytH.jpeg)
Степень выраженности симптомов зависит от стадии ксеростомии:
- Начальный этап — околоушная и подчелюстная слюнные железы выделяют слюну в пределах нормы, а сухость во рту проявляется только после продолжительных разговоров или переутомления. Однако состав и структура слюны уже начинают меняться, поэтому она становится белой и пенистой. Повышенное содержание пузырьков воздуха в слюне является первым видимым признаком ксеростомии.
- Средний этап — состояние начинает постепенно ухудшаться: появляется сухость, больному становится трудно говорить, пережёвывать и глотать еду, поэтому он запивает её водой. На этом этапе слизистая становится бледно-розовой, а слюна — вязкой [4] .
- Последний этап — больной ощущает резкую сухость во рту, к сложностям с речью и приёмом пищи присоединяется боль. Во рту появляются язвы, а губы становятся сухими и покрываются коркой. Слизистая отекает. При нарушении работы слюнных желёз может также возникнуть множественный кариес. В ямке под языком пропадает «слюнная лужица».
![Сухие губы при ксеростомии [17]](https://probolezny.ru/media/bolezny/kserostomiya/suhie-guby-pri-kserostomii-17_s.jpeg)
В некоторых случаях при ксеростомии появляются жажда, проблемы с дыханием и неприятный запах изо рта.
Патогенез ксеростомии
В среднем у взрослого человека за сутки выделяется от 750 до 2000 мл слюны. Её количество может зависеть от возраста, пола, эмоционального и физического состояния. Кроме того, она неравномерно выделяется в течение дня. Например, за 14 часов вне приёма пищи образуется примерно 300–500 мл слюны при скорости слюноотделения 0,25–0,5 мл/мин, а в течение 2 часов во время еды — 200 мл при скорости 1,5–2 мл/мин. Ночью во сне слюна практически не выделяется, а скорость слюноотделения составляет менее 0,05 мл/мин [9] .
Все большие и малые слюнные железы связаны с центральной нервной системой. После появления стимула, например вида пищи, запаха или вкуса, ЦНС высвобождает специальный нейромедиатор, который заставляет слюнные железы вырабатывать слюну. Патология возникает при нарушении связи между слюнными железами и ЦНС [14] .
Ксеростомию также могут спровоцировать нарушения микроциркуляции крови и некоторые биохимические процессы, например проблемы с окислением жиров. Имеет значение и врождённое строение протоков желёз. Всё это влияет на их работу и структурные изменения тканей, в том числе приводит к замещению железистой ткани на жировую [3] [14] .
Человек начинает ощущать сухость во рту, когда скорость слюноотделения уменьшается примерно наполовину. Такое снижение можно считать первым признаком развития ксеростомии.
Классификация и стадии развития ксеростомии
В зависимости от ощущений и клинических проявлений выделяют субъективную (мнимую) и объективную (истинную) ксеростомию.
Субъективную ксеростомию называют мнимой, так как её симптомы длятся недолго. При этом слюнные железы начинают вырабатывать меньше слюны из-за стресса и депрессии или после приёма препаратов, подавляющих аппетит (например, Амфепрамона, Дексфенфлурамина и Фенилпропаноламина). Поэтому основной симптом субъективной ксеростомии — дискомфорт во рту, вызванный гиперчувствительностью рецепторов слизистой оболочки.
Объективная ксеростомия — это следствие химио- и лучевой терапии, аутоимунных заболеваний (например, синдрома Шёгрена и саркоидоза), ВИЧ-инфекции, болезней Микулича и Альцгеймера, муковисцидоза, острых инфекций полости рта и глотки (например, ветряной оспы, герпетического стоматита, болезней пародонта) и т. д.
Объективная ксеростомия делится на два типа:
- сочетание ксеростомии с нормальным состоянием слизистой оболочки рта;
- сочетание сухости во рту с повреждением слизистой оболочки [4] .
В зависимости от срока протекания болезни в протоках слизистой оболочки выделяют начальную, клинически выраженную и позднюю стадии ксеростомии.
Для начальной стадии характерно:
- дискомфорт в полости рта из-за длительных разговоров или переутомления;
- жалобы на жжение в области рта;
- умеренное слюноотделение.
Клинически выраженная стадия отличается:
- сухостью во рту при разговоре и приёме пищи;
- слабым увлажнением слизистой оболочки;
- выделением крайне малого количества слюны (даже при массировании).
Среди симптомов поздней стадии выделяют:
- постоянную сухость во рту;
- частое желание пить;
- отсутствие слюны;
- различные ротовые вирусные инфекции;
- неприятный запах изо рта;
- язвы во рту;
- кариес и пародонтит.
Осложнения ксеростомии
Ксеростомия сопровождается болью и жжением при приёме горячих, твёрдых или острых блюд и изменением вкуса (ощущением горечи). Также из-за боли человек с ксеростомией не может долго разговаривать.
Больным ксеростомией трудно пережёвывать и проглатывать пищу, так как слюна больше не омывает и не размягчает её. Из-за этого пищевые комки формируются неправильно, что провоцирует болезни желудочно-кишечного тракта, печени и почек, например язву желудка [8] .
После того как слюна перестаёт поступать в рот, она больше не может насыщать зубы минералами и защищать слизистую от бактерий. В полости рта и ротоглотке начинают развиваться бактериальные, вирусные и грибковые болезни, например ангина, стоматит или кариес. Это также провоцирует сухость на губах, неудобство при ношении протезов и охриплость.
У пациентов с ксеростомией (в особенности у пожилых) ухудшается качество жизни и возникают различные психоневротические болезни. Из-за сильного стресса они стараются меньше общаться с другими людьми и замыкаются в себе. Поэтому пациенты зачастую не хотят открыто говорить стоматологу о своих проблемах, но без помощи больного врачу будет тяжелее диагностировать болезнь и назначить адекватное лечение [4] .
Диагностика ксеростомии
Ксеростомию подтверждает врач на основании осмотра и диагностики слюнных желёз. Чтобы определить верный диагноз, он обращает особое внимание на симптомы болезни. Это помогает ему различить субъективную и объективную ксеростомию, а также выявить её степень. В число объективных симптомов входит воспаление выводных протоков и уменьшение слюноотделения (в норме оно составляет 0,5–1 мл/мин).
Если у пациента изменился вкус, появилось ощущение сухости, уменьшилось слюноотделение, а сама слюна стала густой и липкой, болит горло, в том числе при приёме пищи, неприятно пахнет изо рта, а язык стал шероховатым — это признаки поздней ксеростомии [11] .
Поздняя степень ксеростомии возникает, когда количество выделяемой слюны снижается наполовину, после чего человек впервые замечает сухость во рту. В этот момент работа подчелюстных и подъязычных желёз сокращается на 70 %, а околоушных — на 30 %.
При первых симптомах и подозрении на ксеростомию необходимо срочно обратиться в больницу. В зависимости от состояния пациента его направляют на необходимые процедуры:
Сиалометрия
Сиалометрия определяет количество выделяемой слюны за определённый промежуток времени. Это объективный признак, который помогает отличить истинную ксеростомию от мнимой. Объём и скорость слюноотделения может зависеть от воздействия внешних факторов, поэтому процедура проходит в два этапа:
- пациент удобно садится в кресло, и через 30 секунд врач собирает нестимулируемую слюну;
- чтобы получить стимулируемую слюну, больного просят пожевать парафин или наносят на язык 2%-ю лимонную или 5%-ю аскорбиновую кислоту[13] .
Иногда врач собирает только нестимулируемую слюну, так как она не содержит лишних веществ, однако в таком случае результаты могут быть необъективными [12] .
Как и анализ крови, сиалометрию советуют проходить утром натощак. Чтобы не стимулировать выделение слюны, пациентам также рекомендуют отказаться от курения, жевательной резинки, чистки зубов и полоскания рта перед процедурой.
Различают следующие методы сбора слюны:
- Метод дренирования — считается самым надёжным способом. В течение всей процедуры пациент сидит с полуоткрытым ртом. Рядом с его подбородком размещают стерильную трубку, куда пассивно стекает слюна. Чтобы измерить скорость слюнного потока в спокойном состоянии, больной проглатывает всю слюну, которая у него скопилась. Только после этого начинается сбор жидкости без стимуляции, который длится 6 минут. Применяют, когда пациент носит зубные протезы.
- Метод плевания — используется при низкой скорости потока и минимальном испарении слюны. Слюна скапливается на дне ротовой полости, после чего пациент её сплёвывает в предварительно взвешенные пробирки с измерительной шкалой. Сначала собирают нестимулируемую слюну, которая скапливается 6 минут. После этого больному дают витамин С и через две минуты собирают следующую порцию слюны. Затем с помощью весов определяют точный объём жидкости. Применяют, если пациент прошёл лучевую терапию головы и шеи или страдает от наркомании. Также используют, чтобы изучить скорость выделения иммуноглобулина А (IgA) и лизоцима у больных лёгким и тяжёлым псориазом.
- Метод всасывания — стоматолог непрерывно собирает слюну микропипеткой, шприцом или слюноотсосом [12] .
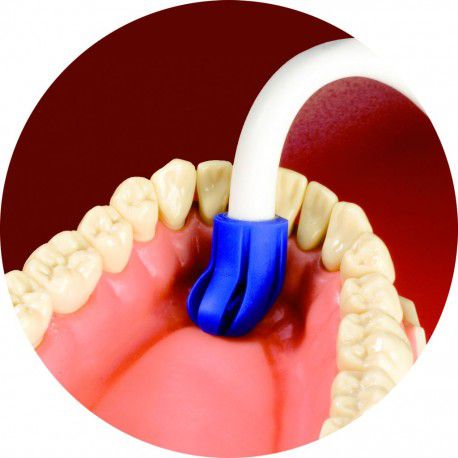
- Метод тампонирования — проходит в несколько этапов. Сначала пациент проглатывает всю скопившуюся слюну, после чего врач-стоматолог кладёт ему на дно ротовой полости ватные тампоны. Через две минуты их вынимают и взвешивают вместе с универсальной стерильной ёмкостью объёмом 80 мл. Чтобы стимулировать вкусовые рецепторы по всей слизистой оболочке, в полость рта вводят 2,5 мл 6%-й лимонной кислоты, после чего просят пациента прополоскать рот в течение 30 секунд. Когда стимулятор удаляют, рот пациента высушивают марлей и немедленно помещают те же тампоны под язык и над отверстиями выводных проток правой и левой околоушных желёз. Их достают через две минуты, кладут в ёмкости с крышками и измеряют прирост веса. Применяют при синдроме Шёгрена.
Смешанная слюна — это суммарный объём жидкости из больших и малых слюнных желёз, мелких частиц бактерий, лейкоцитов, остатков пищи, зубной пасты и клеток эпителия рта, десневой, зубной и ополаскивающей жидкости, микрофлоры и продуктов её жизнедеятельности. Чтобы её собрать, используют специальные канюли по методу Т. Б. Андреевой или капсулы Лешли–Ющенко–Красногорского, в которые пациент сплёвывает слюну. Смешанную слюну собирают из околоушной слюной железы после стимуляции парафином или кислотой, так как нестимулируемая слюна выделяется очень медленно. На процедуру уходит примерно 5–10 минут.
Выделения смешанной слюны высчитывают по специальной формуле, однако точные цифры нормы назвать сложно, потому что они зависят от возраста и пола, например у мужчин смешанная слюна выделяется быстрее, чем у женщин [18] .
Сиалография
Сиалография — это рентген слюнных желёз. В проток вводят рентгеноконтрастное вещество (Йогексол), после чего делают серию снимков. Обычно её используют для диагностики разных форм хронического воспаления слюнных желёз. Сиалография даёт более полное представление о работе желёз и проходимости их протоков.
Перед процедурой проток расширяют с помощью зонда, пока пациент не почувствует боль и ощущение лёгкого распирания, после чего вводят 0,5–2 мл раствора с рентгеноконтрастным веществом.
Выбор проекции снимков зависит от слюнной железы. Например, при исследовании околоушной слюнной железы делают снимки в прямой и боковой проекциях, а для изучения подчелюстных желёз — только в боковой.
Сиалографию нельзя проводить в острый период ксеростомии. При этом больной не может самостоятельно понять, миновал острый период или нет, поэтому ему необходимо записаться на приём к доктору, который сможет дать точную характеристику болезни.
Биопсия
При множественных язвах во рту доктор может заподозрить образование злокачественных опухолей. Чтобы исключить риск онкологии, врач исследует под микроскопом биологический материал пациента, который берут с поверхности язвы (чаще всего сразу с нескольких язвенных поверхностей).
Лечение ксеростомии
Пациент, который заподозрил у себя ксеростомию, должен срочно обратиться в больницу, где ему проведут все необходимые анализы и назначат лечение. Терапия при ксеростомии должна не только устранять симптомы, но и воздействовать на причины появления болезни, поэтому методы лечения индивидуальны.
Ксеростомию лечит стоматолог, но если болезнь связана с заболеваниями нервной системы или желудочно-кишечного тракта, эндокринной или онкологической болезнью, к процессу лечения привлекают соответствующего специалиста, например гастроэнтеролога, эндокринолога или ревматолога. Врач-ревматолог обычно назначает общую терапию, которая включает в себя противоопухолевые и гормональные препараты.
Симптоматическое лечение ксеростомии
Чтобы устранить боль, в мягкие ткани рта пациента вводят 5%-й Новокаин.
На воспалённые слюнные железы накладывают компресс с 30%-м раствором Диметилсульфоксида. Он транспортирует лекарство через кожу, усиливая его действие, и улучшает микроциркуляцию в тканях. Также врач может назначить 1%-й раствор Пилокарпина гидрохлорида, 1%-й раствор Калия йодида или микстуру Коваленко, хотя эффективней использовать сразу несколько методов.
Чтобы увлажнить слизистую оболочку рта, назначают слюнозаменители или физиотерапию. Эффективность слюнозаменителей оценивают по следующим критериям:
- смазывающей способности;
- противомикробной активности;
- вязкости;
- влиянии на полезные вещества в эмали и дентине [10] .
Среди искусственных слюнозаменителей, которые содержат биологически активные компоненты и эффективно нормализуют слюноотделение, выделяют препараты Saliva Orthana, Saliveze, Бенсилол, Glandosane, BioXtra, Biotene и Xerostom.
Если слюна не выделяется вообще, слизистую оболочку рекомендуют обрабатывать мазями, например Солкосерилом или 10%-м Метилурацилом, а также маслом семян шиповника или облепихи.
Часто при лечении назначают антисептики, например растворы Мирамистин или Хлоргексидин, а также средства для гигиены рта после еды, например Lacalut, Лесной бальзам или President (их применяют при дисбалансе полезных и вредных бактерий).
Для профилактики кандидоза и других грибковых инфекций рекомендуется обрабатывать губы противогрибковой мазью, например Нистатином, а при развития заболевания принимать противогрибковые препараты
Чтобы воспаление слизистой полости рта не перешло на горло, трахею и гортань, врач может назначить местный антисептик, например Фарингосепт.
Прогноз. Профилактика
Ксеростомия — это болезнь, которая появляется из-за нарушения работы слюнных желёз. Чаще всего она возникает у пожилых женщин. На развитие ксеростомии влияет частый приём лекарств, сахарный диабет, ВИЧ-инфекция и лучевая терапия, которые негативно воздействует на слюнные железы.
Так как ксеростомия обычно выступает в качестве сопутствующего синдрома, то прогноз зависит от характера основной болезни, стадии заболевания и степени нарушения работы слюнных желёз. Однако адекватное и своевременное лечение значительно улучшает состояние пациента или приводит к полному выздоровлению, если речь не идёт о полном прекращении работы слюнных желёз.
Профилактика ксеростомии
Чтобы предотвратить развитие симптомов ксеростомии, необходимо использовать увлажнители воздуха, пить больше воды, следить за гигиеной рта и по возможности исключить кофе, табак и алкоголь. Также для профилактики важно 1–2 раза в полгода проходить осмотр у стоматолога [4] .
Простой герпес — симптомы и лечение
Что такое простой герпес? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 14 лет.
Над статьей доктора Александрова Павла Андреевича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Простой герпес — это высококонтагиозное острое и хроническое инфекционное заболевание, при котором поражается кожа и слизистые оболочки. Его провоцируют вирусы простого герпеса I и II типов, вызывая типичную пузырьковую сыпь и изъязвления, как правило, локализованного характера. У людей с выраженным иммунодефицитом эти вирусы могут вызывать тяжёлые генерализованные формы болезни.
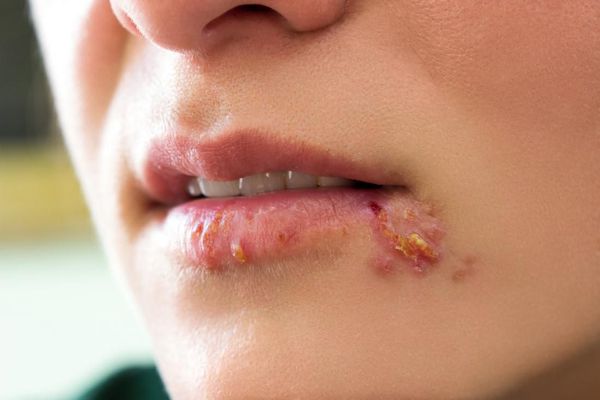
Заболевание входит в TORCH-комплекс, так как влияет на развитие плода: при первичном заражении или реактивации (реже) у беременных оно вызывает врождённую инфекцию.
Этиология
Семейство — Herpesviridae (от греч. herpes — ползучий)
Подсемейство — α-герпесвирусы (Alphaherpesvirinae)
Виды — вирус простого герпеса I, II (Herpes simplex virus I, II)
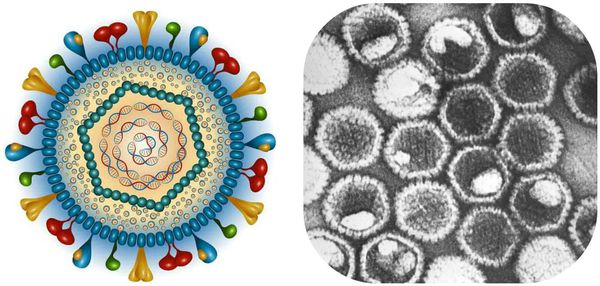
ДНК-содержащие вирусы. В их составе есть нуклеоид — вирусный геном-ДНК, который окружён капсидом сложного строения, покрытым оболочкой белково-липидного характера. Также вирусы содержат гликопротеиды gG1 и gG2, что позволяет провести серотипическое деление вируса герпеса на I и II тип.
Обладают специфической способностью прикрепляться к покровным тканям человека. Это сопровождается постоянной или периодической персистенцией — способностью к размножению в инфицированных клетках без проявлений патологического действия, т. е. простым неактивным носительством.
Достаточно неустойчивы во внешней среде. В условиях комнатной температуры сохраняются до суток, на металле — до 2 часов. За 30 минут разрушается под действием тепла от 50°C. В течении минут исчезает при высушивании и под действием органических растворителей — спирта и хлорсодержащих веществ. При -70°C сохраняется до пяти суток. Культивация происходит на куриных эмбрионах и культурах клеток [1] [2] [3] [6] [10] [11] .
Эпидемиология
Данным вирусом инфицировано более 90 % населения планеты. После 30-40 лет им заражается почти 100 % людей, причём преимущественно I типом вируса.
Единожды инфицированный человек становится пожизненным носителем вируса одного или обоих типов. Данных об эпизодах самоизлечения нет.
В последнее время появились случаи носительства вируса простого герпеса с отсутствием специфических антител IgG к обоим типам вируса. Клиническое и эпидемиологическое значение этого феномена неизвестно. Возможно, такое явление перекрёстно связано с лицами, которые не поддаются заражению.
Источник инфекции — инфицированный человек. Он заразен в любую фазу болезни или носительства, но преимущественно при обострении.
Вирус может находиться в любой биологической жидкости организма — слюне, сперме, вагинальном секрете, отделяемом пузырьков и других.
Восприимчивость всеобщая. Риск заражения возрастает при травмировании кожи и слизистых оболочек здорового человека и попадании на них инфицированных биологических субстратов. Причём вирус может передаваться даже при отсутствии видимых поражений у инфицированного человека.
Большая часть случаев протекает в виде неактивного носительства. Как правило, первично человек приобретает I тип вируса простого герпеса (с детства), а II тип появляется в период половой зрелости. Однако всё относительно.
Основные способы передачи вируса:
- герпеса I типа — посредством обмена слюной, т. е. при разговоре, поцелуях, облизывании общих игрушек и т. п.;
- герпеса 2 типа — при половых контактах.
В 20% случаев возможна обратная связь типов вирусов и способов их передачи.
- воздушно-капельный — аэрозольный и контактно-бытовой пути;
- контактный — контактно-бытовой, половой, парентеральный и трансплантационный пути;
- вертикальный — от матери-плоду через кровь, восходящим путём или во время родов — при прохождении ребёнка через инфицированные родовые пути, причём при первичном заражении женщины во время беременности риск передачи достигает 60 %, а при обострении имеющейся герпетической инфекции — не более 7 %;
- горизонтальный — от жены к мужу и наоборот.
Доказано, что заражение герпесом II типа повышает риск заражения и передачи ВИЧ-инфекции [1] [2] [4] [7] [9] [11] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
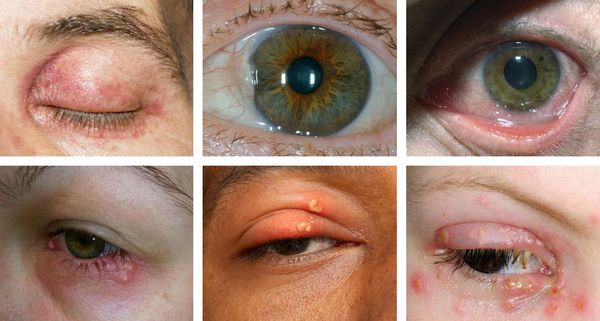
Симптомы простого герпеса
Инкубационный период при приобретённой форме длится 2-14 дней. Чаще всего установить его не удаётся из-за отсутствия манифестации.
Простой герпес у детей обычно протекать по типу стоматита и гингивита — повышается температура, появляется лихорадка, общая интоксикация, очаговая гиперемия (покраснение) всех слизистых образований ротовой полости, болезненность при жевании, повышенное слюноотделение. Маленькие дети из-за болевых явлений отказываются от еды. В короткий промежуток времени на месте гиперемии появляются мелкие везикулярные высыпания, которые быстро вскрываются, оставляя после себя болезненные эрозии — афты. Увеличиваются и становятся болезненными регионарные лимфоузлы. С течением времени иммунитет укрепляется и симптомы постепенно регрессируют без каких-либо следов поражения. Рецидивы наблюдаются редко.
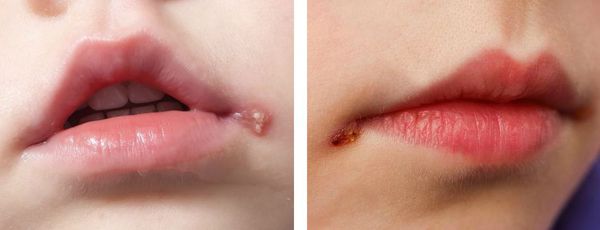
При поражении кожи (преимущественно у взрослых) везикулярные высыпания чаще появляются вокруг рта, крыльев носа, иногда на туловище и ягодицах. Сыпь представляет собой небольшие везикулы с серозным содержимым на слегка гиперемированном фоне кожи. Впоследствии они вскрываются и подсыхают, после чего образуются бесследно отпадающие корки.
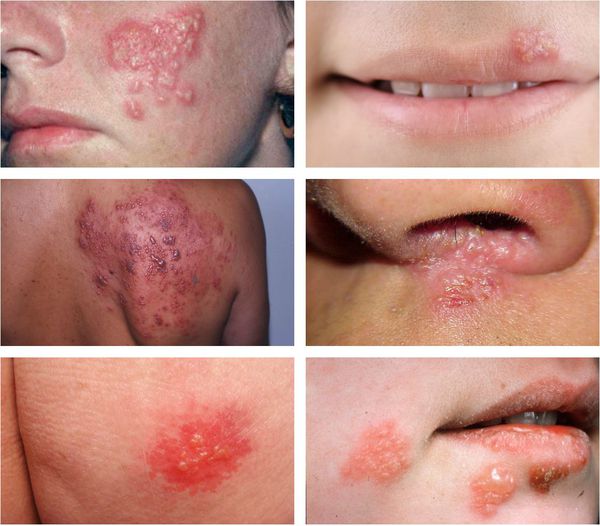
Иногда пузырьки сливаются в достаточно большие пузыри. Нередко их содержимое нагнаивается, образуется мокнутий, и присоединяется вторичная стрептококковая или стафилококковая инфекция (стафило- и стрептодермии).
Общее самочувствие, как правило, не изменяется. Иногда может быть несколько увеличен и болезнен регионарный лимфоузел. В основном процесс редко продолжается более недели.
При серьёзных иммунодефицитах инфекция может принять более распространённое (генерализованное) течение. В таком случае возникает синдромом общей инфекционной интоксикации и затрагиваются внутренние органы: увеличивается печень и селезёнка, поражается нервная система (менингоэнцефалиты, энцефалиты и менингиты), а также лёгкие, почки и другие органы. При рецидивах хронической инфекции больные иногда ощущают слабый дискомфорт и пощипывание в области будущих высыпаний.
При генитальном герпесе высыпания появляются на коже и слизистых в области половых органов и промежности. Обычно они сопровождаются болезненностью, гиперемией окружающей ткани, увеличением и болезненностью паховых лимфоузлов. Частота рецидивирования зависит от индивидуальных особенностей иммунной системы.
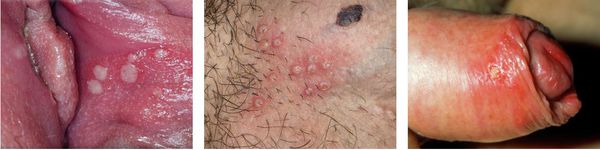
При офтальмогерпесе — герпесе глаз — чаще наблюдаются односторонние поражения из-за перехода первичного процесса на орган зрения, т. е. происходит вторичное поражение. Могут наблюдаться кератиты, блефароконъюнктивиты, иридоциклиты, увеиты, хориоретиниты, невриты зрительного нерва и другие проявления.
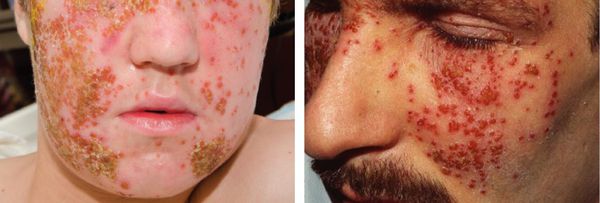
Весьма необычной является форма проявления простого герпеса, известная под названием герпетиформная экзема Капоши — герпетическая экзема. Как правило, она возникает у лиц, имеющих какое-либо кожное заболевание или предрасположенность к нему (дерматоз или «проблемная кожа»). При этом наблюдается интоксикация и высокая температура тела, повсеместно появляются герпетические пузырьки, достаточно обильные и близко расположенные, периодически сливающиеся, иногда с геморрагической пропиткой. В некоторых случаях происходит их нагноение, далее они вскрываются, подсыхают и образуют сплошную корку. При тотальной обработке высыпаний зелёнкой кожа больного приобретает вид кожи крокодила. Заболевание нередко протекает достаточно тяжело, может привести к летальному исходу.
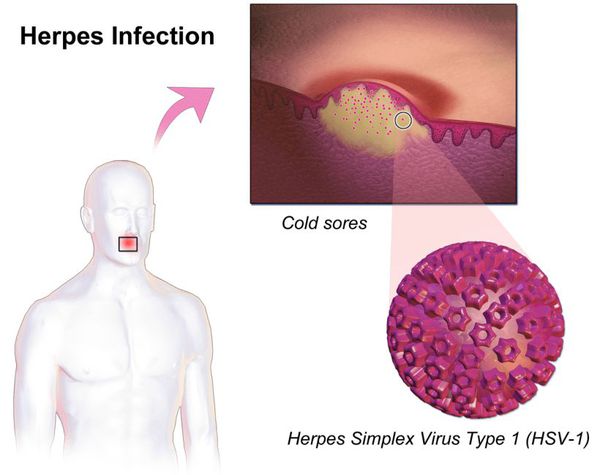
При беременности инфицирование ребёнка происходит:
- до родов — в 5 % случаев (первичное заражение и восходящая инфекция в этот период редки);
- во время родов, т. е. при прохождении через естественные родовые пути — в 95 % случаев.
При первичном инфицировании беременной в первый триместр или при восходящем инфицировании плода зачастую развиваются пороки развития, несовместимые с жизнью, или происходит выкидыш, особенно при заражении II типом вируса герпеса, который является инфицирующим агентом чаще всего — до 80 % случаев.
При инфицировании беременной во II и III триместрах риск поражения ребёнка составляет около 50 %. При этом увеличивается печень и селезёнка, возникает специфическое воспаление лёгких, желтуха, нарушение обмена веществ, гипотрофия, менингоэнцефалит, анемия и другое. После рождения может протекать как в малосимптомной субклинической форме, так и иметь тяжёлые инвалидизирующие последствия — слепота, тяжёлые поражения ЦНС, глухота [1] [2] [6] [8] [11] .
Патогенез простого герпеса
Ворота инфекции — повреждённая кожа и слизистые оболочки.
Вирус прикрепляется к поверхности клетки эпителия, проникает в неё и начинает размножаться. Это может привести к гибели самой клетки, а при массивном процессе — к явным воспалительным процессам, появлению характерной гиперемии, везикулёзных высыпаний и попаданию вируса в кровь и лимфу. В крови вирус обнаруживается на поверхности эритроцитов, лимфоцитов, тромбоцитов. В этот период вирус может попасть в различные органы и ткани, в т. ч. передаться плоду при первичном заражении матери во время беременности.
Вирус простого герпеса инфицирует чувствительные нервные окончания, паравертебральные нервные ганглии. Оттуда может произойти нейрогенное распространение вируса до кожи, в связи с чем появляются новые высыпания. Они далёки от места первичного внедрения:
- при распространении вируса по зрительному нерву поражается орган зрения;
- иногда возникает поражение мочеполовой сферы, причём даже у людей, не ведущих половую жизнь и т. д.
Если иммунная система адекватна, то вирус исчезает из органов и тканей, но при этом пожизненно сохраняется в чувствительных нервных волокнах. Там он может передаваться из клетки в клетку, минуя межклеточное пространство, и в итоге оказывается недоступным для противодействия иммунной системы – т. н. «иммунное ускользание». После этого вирус может более никогда не иметь манифестных проявлений, но при иммунных нарушениях — Т-клеточном иммунодефиците, нарушении продукции интерферона и работы макрофагов — возможна его реактивация, гиперразмножение, выход из нейросенсорных депо и вновь поражение кожи и слизистых оболочек.
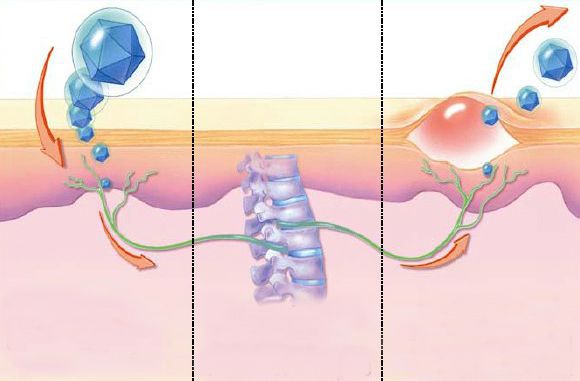
Предрасполагающими факторами реактивации вируса могут являться:
Одну из ключевых ролей в появлении симптомов простого герпеса играют макрофаги. Они «позволяют» или «не позволяют» осуществлять размножение вируса внутри себя (т. н. пермиссивность). В первом варианте развивается инфекция с выраженными симптомами, во втором — субклиническая картина заболевания.
Особую роль играет повышение чувствительности организма антигенами вируса. Оно проявляется в развитии местных аллергических реакций замедленного типа в местах высыпаний. При СПИДе данная реактивация приобретает генерализованный вторичный характер с поражением большинства внутренних органов — головного мозга, печени, лёгких, почек и других.
Иммунитет при инфекции вируса простого герпеса является типоспецифическим (против I или II типа вируса), лишь частично перекрёстным. Он не предотвращает обострения заболевания, но препятствует вторичной генерализации (за исключением СПИД-ассоциированных состояний) и инфицированию плода [1] [2] [6] [9] [11] .
Классификация и стадии развития простого герпеса
В МКБ-10 (Международной классификации болезней) выделяют на две группы, связанных с вирусом простого герпеса:
- Инфекционные герпетические заболевания:
- герпетическая экзема (экзема Капоши);
- герпетический везикулярный дерматит;
- герпетический гингивостоматит и фаринготонзиллит;
- герпетический менингит;
- герпетический энцефалит;
- офтальмогерпес;
- диссеминированная герпетическая болезнь (герпетический сепсис);
- другие формы герпетических инфекций;
- неуточнённая герпетическая инфекция.
- Генитальные герпетические инфекции:
- герпетические инфекции перианальных кожных покровов и прямой кишки;
- неуточнённая аногенитальная герпетическая инфекция.
По степени тяжести простой герпес бывает:
По форме возникновения заболевания различают:
- приобретённый герпес:
- первичный герпес;
- рецидивирующий герпес;
- врождённый герпес.
По форме и распространённости инфекции выделяют четыре стадии простого герпеса:
- латентная стадия — носительство с отсутствием симптомов;
- локализованная стадия — единственный очаг поражения;
- распространённая стадия — не менее двух очагов поражения;
- генерализованная стадия — висцеральная, диссеминированная.
По клинической картине и локализации высыпаний различают две формы простого герпеса:
- Типичные формы:
- герпес слизистых оболочек желудочно-кишечного тракта — стоматит, гингивит, фарингит, эзофагит;
- герпес глаз — иридоциклит, кератит, конъюнктивит, неврит зрительного нерва, оптикомиелит;
- герпес кожи — поражение губ, крыльев носа, лица, рук, ягодиц и других частей тела;
- герпес половых органов — поражение слизистой оболочки полового члена, влагалища, вульвы, цервикального канала;
- герпес нервной системы — неврит, менингит, менингоэнцефалит, менингоэнцефалорадикулит, поражения бульбарных нервов, энцефалит;
- герпес внутренних органов — гепатит, пневмония, панкреатит, трахеобронхит;
- генерализованный простой герпес — висцеральная форма (пневмония, гепатит, эзофагит) и диссеминированная форма (сепсис).
- Атипичные формы:
- абортивный герпес — мало заметные папулы на огрубевшей коже, иногда просто дискомфорт без высыпаний;
- отёчный герпес — отёк тканей и боль в области губ и век (рыхлой подкожной клетчатки);
- зостериформный простой герпес — локализация по ходу нервного ствола, группировка и боли напоминают опоясывающий герпес;
- герпетиформная экзема Капоши — обильные обширные сливающиеся высыпания по всему телу;
- язвенно-некротический герпес — с развитием некроза тканей;
- геморрагический герпес — с кровянистым пропитыванием высыпаний и тканей;
- эрозивно-язвенный герпес — с образованием язв и эрозий;
- диссеминированный герпес — отдельные высыпания на различных участках тела, часто переходит в генерализованную форму при СПИДе;
- рупиоидный герпес — чаще возникает на лице с присоединением вторичной бактериальной флоры;
- мигрирующий герпес — изменение локализации высыпаний [1][2][10][11] .
Осложнения простого герпеса
- герпетический энцефалит и менингоэнцефалит — резкое повышение температуры тела, мучительные головные боли, сопровождающиеся выраженной менингеальной симптоматикой, рвотой без облегчения, иногда нарушениями сознания; прогноз в половине случаев неблагоприятный;
- врождённая герпетическая инфекция — полисистемное поражение организма, сопровождается нарушением зрения и слуха, гепатитом, пневмонией, поражением почек, менингитами и менинноэнцефалитами, задержкой развития;
- присоединение вторичной бактериальной флоры — нагноение при обширных высыпаниях, а при иммунодефиците — повышение температуры тела, интоксикация, гнойное содержимое высыпаний; требует назначения системной антибактериальной терапии;
- офтальмогерпес с органическими поражениями ткани глаза — кератиты с формированием рубцов, которые приводят к нарушению зрения [1][4][9][10] .
Диагностика простого герпеса
Лабораторная диагностика:
- клинический анализ крови — нормальные размеры эритроцитов или лейкопения (сниженный уровень лейкоцитов); при присоединении вторичной флоры возможен нейтрофильный лейкоцитоз — повышенный уровень нейтрофилов в крови; СОЭ в норме или повышена;
- общий анализ мочи — не информативен, возможны воспалительные изменения при локализации процесса в соответствующей зоне;
- биохимический анализ крови — зависит от распространённости процесса и наличия сопутствующих заболеваний; как правило, без существенных отклонений; при генерализованных формах повышается АЛТ и АСТ;
- ИФА-диагностика крови — выявляется повышенный в четыре раза титр IgG антител как маркера инфицирования вирусом; иногда появляется IgM к вирусу простого герпеса;
- ПЦР биологического материала — в отделяемом высыпаний, ликворе или крови выявления ДНК вируса [1][5][8][9][10][11] .
Дифференциальная диагностика:
- везикулёзный осповидный риккетсиоз — пребывание на очаговой территории, факт укусу клеща, первичный аффект, панваскулит, генерализованная лимфаденопатия; — контакт с больным ветряной оспой или опоясывающим герпесом, отсутствие ветряной оспы в прошлом, единичные несливающиеся везикулы по всему телу, отсутствие болей в местах высыпаний;
- энтеровирусная инфекция — тёплое время года, преимущественное поражение кистей и стоп, преобладание папулёзных элементов сыпи, часто в совокупности с синдромом поражение ЖКТ;
- рожистое воспаление — яркая гиперемия, чётко отграниченный отёк от здоровой кожи, неровные валикообразные края;
- стрептококковые и стафилококковые поражения кожи — явные гнойничковые высыпания, иногда эрозии, при посеве выявляется обильный рост бактерий [1][2][7][10] .
Лечение простого герпеса
Больные с осложнёнными формами простого герпеса подлежат госпитализации в инфекционный стационар. Остальные пациенты при отсутствии серьёзных сопутствующих состояний могут лечиться на дому амбулаторно.
Существует две стратегии этиотропного лечения:
- По требованию — при отсутствии частых рецидивов нужно как можно раньше принимать ударную дозировку ацикловирсодержащих препаратов в течении суток. Это позволяет оборвать процесс и не допустить развития высыпаний.
- Длительное противорецидивное лечение — при обострении простого герпеса раз в 1-2 месяца и чаще показан ежедневный приём прямых противовирусных препаратов сроком не менее одного года, в течение которого происходит восстановление и «отдых» иммунного звена, ответственного за противогерпетический иммунный ответ.
Применение средств местного действия в виде мазей и кремов имеет ограниченный малоэффективный результат.
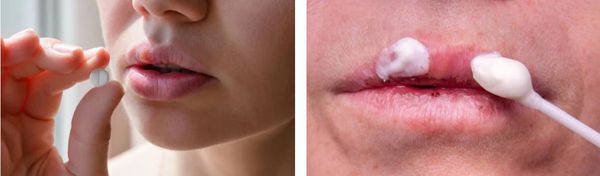
Высокоэффективное этиотропное лечение вполне может быть дополнено средствами повышения иммунной защиты организма (при наличии резервов организма) и витаминотерапией.
В исходе продолжительной терапии проводиться специфическая вакцинация для стимуляции клеточных механизмов противогерпетического иммунитета [1] [2] [3] [8] [11] .
Прогноз. Профилактика
При неосложнённых формах болезни прогноз благоприятный, при генерализованных или формах с поражением ЦНС — серьёзный, возможен летальный исход или инвалидизация.
Важное значение в профилактике развития манифестной инфекции имеет ведение здорового образа жизни, правильное питание, предупреждение и лечение сопутствующих заболеваний, избегание переохлаждений и стрессов.
Специальных ограничительных мероприятий при заболевании не проводят. Больного следует обеспечить индивидуальной посудой, не допускать поцелуев с неинфицированными людьми.
При генитальном герпесе высокоэффективным мероприятием является использование презерватива. Определённое снижение риска распространения инфекции даёт регулярный приём противогерпетических средств уже инфицированным людям.
Если у беременной выявлен генитальный герпес при наличии частых рецидивов, высокой вирусной нагрузке области гениталий и родовых путей, то пациентке показан профилактический приём противогерпетических средств, начиная с 36 недели беременности и до родов (если планируются естественные роды). Или же выполняется плановое кесарево сечение.
Вакцинация для предотвращения инфицирования простым герпесом не разработана. Вакцина используется лишь для снижения количества рецидивов [1] [2] [11] .
Курение и заболевания слюнных желез

Курение – один из этиологических факторов многих заболеваний. Оно оказывает негативное влияние на весь организм. В том числе курение напрямую влияет на железы, вызывая изменения функции слюноотделения.
Чем опасно курение
Курение часто вызывает такие проблемы, как:
- желтизна и коричневый цвет зубов;
- воспаление слюнных желез;
- образование зубного камня;
- скопление смолы на зубах;
- неприятный запах изо рта;
- повышенный риск заболевания десен и замедление процесса заживления в полости рта.
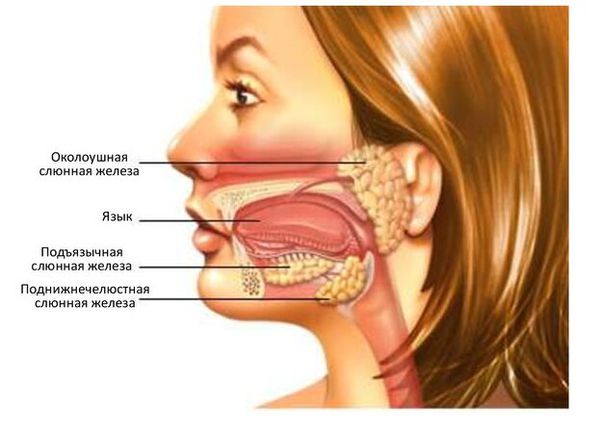
Слюнные железы и их значение
Функции слюнных желез заключаются в:
- увлажнении полости рта;
- обезвреживании от микробов, переваривании пищи;
- в поддержании здоровья полости рта и общего состояния здоровья.
Слюна попадает в полость рта через протоки из слюнных желез.
У человека три пары крупных слюнных желез:
- Околоушные железы — расположены по обеим сторонам ушей, щек;
- Поднижнечелюстные слюнные железы — расположены у основания рта;
- Подъязычные слюнные железы — расположены под языком.
Большое значение имеют и мелкие слюнные железы, разбросанные по слизистой оболочке рта. Их несколько сотен.
Проблемы при недостатке слюны
Недостаток слюны вызывает ряд проблем со здоровьем, так как значительно страдают функции полости рта. По мере уменьшения количества слюны образуется сухость во рту, затруднено глотание, переваривание пищи, речь. Недостаток слюны способствует разного рода воспалениям во рту, грибковым поражениям, кариесу, воспалению слюнной железы, а также неприятному запаху изо рта.
Причин уменьшения количества слюны может быть несколько:
- заболевания слюнных желез;
- облучение;
- химиотерапия;
- лучевая терапия;
- приемом некоторых лекарственных препаратов.
Курение влияет как на общее состояние здоровья, так и на здоровье полости рта. Это один из основных внешних факторов, уменьшающих образование слюны.
Было проведено несколько исследований влияния курения на секрецию слюны и ее качество. По сравнению с некурящими слюна курильщиков более густая и менее плотная. Конечно, имеет значение и продолжительность курения. Длительное употребление табака усугубляет снижение слюнной функции и слюноотделения.
Исследования подтверждают, что курение негативно влияет на качество слюны. Вещества, содержащиеся в сигаретах, разрушают механизм защиты слюны – ферменты и белки. Поэтому слюна теряет свою роль в защите полости рта – повышается риск возникновения онкологических заболеваний в полости рта и глотки. Табачный дым, обладающий кислой реакцией снижает РН слабощелочной среды слюны. В полости рта создаются благоприятные условия для патогенных бактерий.
Курение влияет не только на состав слюны, но и на сами слюнные железы. Он может вызывать множество патологий в слюнных железах – воспаления и опухоли. Поскольку секреция слюнных желез снижается из-за курения, в слюнных железах могут образовываться камни.
Воспаление слюнных желез характеризуется болью, покраснением и отечностью. Может возникнуть лихорадка. Снижение слюноотделения наблюдается как при остром, так и при хроническом воспалении. Боль при глотании, покраснение кожи, жжение в области железы и шеи – чаще при остром воспалении.
Сгущение слюны способствует образованию кальциевых и фосфатных камней в слюнных железах. Большинство этих камней формируются в отводящих каналах, что способствует их закупорке или полной непроходимости. О наличии камней слюнных желез может свидетельствовать:
- чувство жжения в пораженной слюнной железе;
- затрудненное открывание рта;
- затрудненное глотание;
- болезненные образования на одном из участков слюнных желез;
- выделение слюны с измененным вкусом, сухость во рту.
Исследования показывают, что доброкачественные и злокачественные опухоли слюнных желез чаще всего встречаются у курящих людей.
Наиболее распространенная опухоль слюнных желез, вызванная курением, – опухоль Уортина. Ее возникновение напрямую связана с курением сигарет. Опухоль Уортина — доброкачественная, наиболее распространенная опухоль околоушной железы. Клинически представляет собой безболезненное образование в слюнной железе, со временем увеличивающееся в размерах. Эту опухоль удаляют хирургическим путем.
Курение также связано со злокачественными новообразованиями слюнных желез. Они могут протекать бессимптомно, если имеют небольшой размер. Часто сначала выявляют увеличенный шейный лимфатический узел. Дополнительные тесты используются для диагностики опухолей слюнных желез с метастазами в шейные лимфатические узлы. Опухоли слюнных желез бывают разных форм. От менее агрессивных до быстрорастущих и метастатических.
Таким образом, курение безусловно оказывает негативное влияние на здоровье, в том числе на функцию слюнных желез, приводя к широкому спектру заболеваний и ухудшению качества жизни. Курение повышает риск воспаления слюнных желез, а также образования камней и опухолей как в железах, так и злокачественных новообразований.
Сколько наркотики выводятся из организма
Внимание! Материал содержит информацию о веществах, употребление которых может нанести серьёзный вред вашему здоровью!
Опьяняющий эффект, который вызывает действие наркотиков на организм, проходит достаточно быстро. Но в крови остаются токсичные метаболиты, которые продолжают отравлять все клетки организма достаточно долго, особенно задерживаясь в твёрдых тканях. В этом и есть особенная черта наркомании как заболевания – если другие болезни поражают только определенный орган или систему, то под воздействием психоактивных веществ рушится работа организма на всех уровнях.
Для определения наличия в организме наркотиков разработано множество методов. В домашних условиях удобно использовать специальные тест-полоски, продающиеся в аптеках. А более сложные исследования, позволяющие определить срок последнего употребления наркотиков и их количество, можно только в специализированной лаборатории при наркологической клинике или диспансере.
Когда требуется сдавать анализы на наркотики?
В жизни многих людей возникали ситуации, когда в госучреждение нужно было подать справку на отсутствие следов наркотиков в организме. Она может понадобиться в следующих случаях:
- Для прохождения медицинской комиссии при устройстве на работу, а также во время плановых медосмотров сотрудников.
- Если нужно доказать факт наркотического опьянения водителя в случае возникновения ДТП. Любая сторона конфликта вправе требовать квалифицированного освидетельствования, чтобы доказать виновность оппонента или подтвердить факт, что он сам в момент происшествия был трезв.
- Для подтверждения или опровержения употребления наркотиков в суде в ряде случаев может понадобиться такой заключение. Тогда его будут проводить в ХТЛ.

Как выводятся из организма наркосодержащие вещества
При любом способе употребления наркотическое вещество попадает в кровоток и по нему распространяется по всем клеткам организма, вместе с питательными элементами. Но после того, как опьяняющий эффект заканчивается, токсины остаются в организме достаточно долгое время. Некоторые виды наркотиков способны приводить к неприятным последствиям даже спустя годы после приема.
В отличие от алкоголя, наркотики плохо растворяются в воде, но зато они хорошо растворяются в жирах, которых достаточно много даже у самых худых людей. Практически не изменяя свою структуру, наркотическое вещество через стенки капилляров попадает в жировую ткань, где задерживается длительное время. Остальные частицы наркотиков остаются в жидкостях и постепенно выводятся через мочу, пот и кал.
При сжигании жира (во время спортивных занятий, работы или просто недостаточного питания) частицы психоактивного вещества снова возвращаются в кровь и разносятся по организму. Причем произойти это может и через несколько месяцев, особенно если наркоман имеет большой стаж употребления. При возврате метаболитов в кровь возникает непреодолимая тяга получить полноценную дозу, которая приводит к срыву и возобновлению приема.
Сами зависимые называют это «флэшбэком», когда наркотический эффект возвращается спустя месяцы после отказа от употребления. Например, у тех, кто применял ЛСД могут вновь вернуться галлюцинации.
Для подбора плана лечения Вам необходимо
всего лишь оставить заявку, мы свяжемся с
Вами для подбора времени и нужного Вам
специалиста
От чего зависит время выведения наркотиков из организма
На время вывода наркосодержащих метаболитов влияет множество факторов, поэтому точные сроки определить достаточно сложно. На время нахождения наркотических веществ влияют следующие факторы:
- Масса тела человека. Метаболиты являются жирорастворимыми веществами, поэтому у людей с лишним весом психоактивные вещества сохраняются дольше.
- С увеличением дозировки становится дольше и срок выведения вещества.
- На срок нахождения продуктов распада наркотических веществ влияет также вид наркотика.
- Стаж зависимости также влияет на скорость вывода – со временем скорость вывода токсинов замедляется и они накапливаются в организме.
- В организме женщины обменные процессы происходят медленнее, поэтому наркотики задержатся дольше.
- Болезни пищеварительного тракта, печени или сердечно-сосудистой системы также могут повлиять на скорость вывода метаболитов.
- Также на то, через какое время наркотики выйдут из организма, влияет общее здоровье, психофизиологические особенности, качество питания и достаточное количество жидкости.
Сколько держатся наркотики в организме
Любое психоактивное вещество, как бы хорошо о нем не рассказывали дилеры или друзья, всегда оставляет в организме токсичные частицы, за счёт которых и производится одурманивающий эффект. Сроки выведения метаболитов могут отличаться в зависимости от вида препарата. В первые дни после употребления самая высокая концентрация наблюдается в крови и моче, поэтому эти жидкости чаще всего используют для проведения анализов на наличие наркотических веществ в организме.
Сколько держится наркотик в крови
Нельзя точно сказать, сколько будет выводиться наркотическое вещество из организма, поскольку на это влияет целый комплекс факторов. Ключевую роль в вопросе скорости вывода наркотического средства из крови играет вид психоактивного вещества, потребляемое количество и стаж наркомана. Проводимые анализы обычно показывают не сам наркотик, а его продукты распада – метаболиты. Эти токсичные элементы накапливаются в организме и надолго задерживаются, разрушая клеточные структуры.
Сколько держится наркотик в моче
Если человек употребил наркотик лишь один раз, то, в среднем, его следы могут обнаружиться в моче в течение пяти дней с дня употребления. Точные сроки вывода психоактивных веществ, определяемых по моче, зависят от вида наркотика, его количества, стажа, а также психофизиологических особенностей наркомана.
В зависимости от ПАВ, примерные сроки нахождения токсичных метаболитов в моче составляют:
- При первом употреблении гашиша , марихуаны или других наркотиков на основе конопли, следы наркотиков в моче сохраняются в течение 5-8 дней. При регулярных приемах наркотические частицы могут сохраниться до двух месяцев.
- Синтетические курительные смеси и спайсы остаются в моче на пять дней, при злоупотреблении – до полутора месяцев.
- Соли на основе мефедрона после первого применения держатся неделю, а при зависимости – до двух месяцев.
- Кокаин держится до 4 дней, а при регулярном употреблении – до трёх недель.
- Героин держится два дня при однократном приеме, в при постоянном — 2 недели.
- Антидепрессанты, седативные и снотворные средства сохраняются в моче 2 дня, при регулярном употреблении этот срок продлевается до 1-2 недель.
- Дольше всех в организме остаются метамфетамины и амфетамины – 9 дней. При злоупотреблении этими препаратами их найдут даже через 3-6 месяцев.
- А следы ЛСД можно найти в организме только в течении первых суток при первом приеме или 5 дней при регулярном приёме.
Сколько держится наркотик в волосах
Если экспресс-тест на наличие наркотика в слюне или моче можно провести и в домашних условиях, то исследование волос, крови и ногтей проводят только в профессиональных лабораториях. Преимущества такого вида анализа в максимальной точности и информативности. Он способен показать наличие наркотических частиц спустя несколько месяцев после употребление, и даже определить употребляемую дозу. Волосы сохраняют следы наркотика до 3-4 месяцев, а люди с длинными волосами – еще дольше. Анализ ногтей может показать следы препарата, применяемого за полтора месяца до проведения теста. Но при этом тестирование волос или ногтей и самые дорогостоящие, поскольку требуют профессионального оборудования и достаточно больших усилий.
Благодаря высокой точности, анализ твердых тканей может быть предоставлен в суде и других государственных службах как доказательство употребления.
Сколько держится наркотик в слюне
В первые дни после употребления наркотиков, токсины сохраняются в слюне, поте и грудном молоке. Для проведения быстрого анализа и определить сам факт приема запрещённого вещества, удобно проводить анализ слюны. Этот тест достаточно прост в употреблении, он даёт быстрый результат, а проводить его может любой человек даже в домашних условиях или, например, на дороге.
По слюне можно определить наличие наркотических частиц в течение первых пяти суток, в зависимости от вида препарата, количества и стажа употребления.

Время выведения наркотиков в зависимости от вида
Психоактивные препараты сильно различаются друг от друга, поэтому и скорость распада токсинов после их употребления тоже бывает разной. Дольше всего в организме сохраняются следа амфетаминов и метамфетаминов, которые можно найти даже через полгода после употребления.
Сколько выходит кокаин из организма
Препараты на основе кокаина перерабатываются печенью в течение часа, если человек не имеет серьезных заболеваний. Продукты переработки этого наркотика можно найти в жидкостях в течение двух суток. Низкокачественный препарат может иметь самые разные примеси, которые могут сильно замедлить этот процесс.
Сколько выводится травка из организма
Препараты на основе конопли держатся в организме три – четыре дня. Если человек злоупотребляет травкой, её следы сохраняются в организме до 3-4 месяцев.
Сколько держится синтетический наркотик
Синтетические препараты держатся в тканях и жидкостях не меньше пяти дней, продолжая в это время воздействовать на организм. При сформированной зависимости эти вещества держатся 1,5-2 месяца.
Сколько держится соль в организме
Соль как искусственно синтезированный мефедрон находится в крови наркомана не меньше 72-х часов. При регулярном применении он сохраняется в клетках месяц, оказывая сильное разрушительное действие.
Сколько выводится ЛСД из организма
ЛСД относится к полусинтетическим психоделикам. Половина препарата распадается за несколько часов, вторая часть держится ещё полдня. Это вещество выветривается из организма очень быстро и уже через 3 дня его следы невозможно найти даже в волосах.
Мокрота – причины, виды, симптомы, лечение

Разработчик сайтов, журналист, редактор, дизайнер, программист, копирайтер. Стаж работы — 25 лет. Область интересов: новейшие технологии в медицине, медицинский web-контент, профессиональное фото, видео, web-дизайн. Цели: максимально амбициозные.
Мокрота — симптом различных состояний и патологий, вызывающий значительный дискомфорт у детей и взрослых. Плотные и вязкие выделения возникают, например, в результате простудных заболеваний, синусита и бронхита. Идентичный процесс происходит у курильщиков. Остаточная мокрота в горле вызывает охриплость и необходимость постоянного отхаркивания.
Тип отхаркиваемой мокроты (гнойная, слизистая, прозрачная) имеет большое значение, поскольку влияет на дальнейшие диагностические и лечебные процедуры.
Мокрота – что это?
Мокрота — это вещество с неоднородной консистенцией, выделяющееся при откашливании. Это первая линия защиты организма от вредных для организма частиц, представляющая собой ловушку для вирусов и бактерий. Также мокрота нейтрализует смоляные вещества, содержащиеся в сигаретах. Состояние становится проблематичным при чрезмерном выделении слизи, скапливающейся на задней стенке горла.
Мокрота — диагностический фактор при заболеваниях верхних и нижних дыхательных путей. Патологическая мокрота в горле включает: слюну, остатки пищи, пыль, клетки отслоившегося эпителия, кровь, гной и патогенные микроорганизмы. Особенно опасна мокрота с кровью.
В нормальных условиях избыток остаточной мокроты удаляется из дыхательных путей во время кашля путем отхаркивания мокроты. Отхаркивание мокроты — естественная и необходимая реакция, облегчающая дыхание. При этом попадание в организм выделений не проблема — желудочная кислота нейтрализует все, что в ней содержится.
Мокрота – причины
Перепроизводство слизи провоцируется воспалительными, инфекционными и экологическими факторами:
- Заболевания носоглотки. Выделения на задней стенке горла, стекающие из носа и пазух — симптом простуды и респираторной инфекции. Мокрота может быть следствием ринита, синусита, вирусного эпиглоттита, трахеита и ларингита.
- Заболевания легких и бронхов. Мокрота образуется при бронхите, воспалении и и раке легких, туберкулезе и др. патологиях.
- Аллергия. У аллергиков наблюдается чрезмерное выделение мокроты в горле.
- Влияние стероидов. Астматики используют для лечения стероидные ингаляционные препараты. Побочный эффект этой терапии — повышенная секреция слизи, поэтому у больных возникает ощущение мокроты в горле.
- Влияние никотина. В случае с курильщиками организм защищается от вредных веществ и вырабатывает секрецию, увлажняющую горло.
- Заболевания ЖКТ. Мокрота в горле возникающая после еды — следствие гастроэзофагеального рефлюкса. Причина симптома — выбрасывание кислоты из желудка в пищевод.
- Психосоматические расстройства (невротическая мокрота). Проявляется ощущением наличия в горле инородного тела размером с грецкий орех. Это конверсионное расстройство, в основе которого лежит невроз.
Другие причины возникновения мокроты в горле:
- напряжение на вокальные связки;
- гормональные изменения — гипотиреоз, болезнь Хашимото;
- врожденные дефекты — искривление носовой перегородки;
- аутоиммунные заболевания;
- вдыхание загрязненного воздуха.
При наличии хронической мокроты любого типа необходимо обратиться к специалисту.
Симптомы мокроты в горле и дыхательных путях
Наиболее интенсивное отхаркивание мокроты происходит сразу после пробуждения, поэтому многие люди жалуются на утреннее чувство дискомфорта. Отхаркивание сопровождается болью, ощущением “комка” в горле и ограничением голосовых способностей — изменения в звучании и охриплость голоса.
- ощущение щекотки в горле;
- рвотный рефлекс;
- раздражение слизистой оболочки;
- измененный голос;
- хрипы.
Длительность выделений в горле и дыхательных путях зависит от причины. При бактериальных инфекциях мокрота может выделяться до 2-х недель (если не используется антибиотик), при вирусных – до 3-х недель. Хроническим симптом считается, если от него невозможно избавиться в течение более 3-4-х недель.
Мокрота в горле и дыхательных путях может сопровождаться лихорадкой, ушными болями, чувством слабости, как при простуде, ощущением расчесывания в горле, болями в груди. Человек, которого беспокоит охриплость или мокрота в горле, часто пытается избавиться от секрета, что сопровождается характерным звуком.
При затруднении дыхания, неприятном запахе изо рта, свисте в бронхах и проблемах при глотании необходима консультация с врачом.
Виды мокроты
Мокрота поступает в основном из верхних дыхательных путей: из полости носа, гортани, бронхов. Стоит подчеркнуть, что мокрота не содержит слюны, вырабатываемой внутри полости ротоглотки, а состоит из слизи, эпителиальных клеток, гранулоцитов и возможных патологических компонентов, например, гноя или крови. Именно состав секрета влияет на окраску мокроты, указывающую на патологию.
- прозрачная, белая;
- желтая, зеленая;
- красная или розовая;
- темно-желтая, коричневая;
- черная;
- слизистая — густая, вязкая.
Таблица 1. Возможные причины образования мокроты в зависимости от ее цвета
| Цвет мокроты | Вероятная причина / заболевание |
| Прозрачная | Тромбоэмболия легочной артерии или аллергические изменения, вызванные повышением уровня гистамина, ХОБЛ |
| Желтая и желтоватая | Наличие гноя, вирусной и/или бактериальной инфекции; обусловлена наличием белых клеток |
| Зеленая и зеленоватая мокрота | Длительная респираторная инфекция, вирусная и/или бактериальная инфекция, пневмония, абсцесс легких, муковисцидоз |
| Желто-зеленые выделения из горла, бронхов | Вирусная/бактериальная инфекция |
| Мокрота с кровью; красная, розовая | Фарингит и/или бронхит, рак легких, эрозии в дыхательных путях |
| Ржавый цвет | Вызывается пневмококками при пневмонии, туберкулезе легких |
| Белая, молочная, непрозрачная | Вероятно вирусная инфекция, возможна астма, аллергия |
| Пенистая мокрота (белая и розовая) | Отек легких (ранняя фаза – белая; позже розовая) |
| Черная | Грибковая инфекция |
Цвет мокроты не является абсолютным диагностическим критерием, так как на состав слизи влияют разные факторы окружающей среды, стадия заболевания, наличие осложнений. Например, при вирусной инфекции мокрота может изначально иметь разный цвет: прозрачный, беловатый или желтоватый. Если желтый цвет сопровождает более недели, это может свидетельствовать о переходе вирусной инфекции в бактериальную
Белая или прозрачная мокрота в горле
Прозрачные выделения не свидетельствуют о воспалении, а чаще указывают на аллергические изменения, вызванные повышенным количеством гистамина, или на влияние неблагоприятных факторов. При появлении такой мокроты необходимо пить много воды и увлажнять слизистую оболочку носа. Для полоскания можно использовать морскую воду.
Причины прозрачной мокроты:
- Астма. Длительная прозрачная мокрота часто беспокоит астматиков при обострении. У больных наблюдается активное выделение густой и вязкой слизи.
- ХОЛБ. Если легкая мокрота сопровождается очевидными проблемами с дыханием — предполагается хроническая обструктивная болезнь легких (ХОБЛ).
- Бронхокарцинома. Также может быть связана с повышенной секрецией прозрачной и вязкой мокроты. Отхаркивание прозрачной мокроты происходит на начальной стадии развития рака, когда еще не произошло разрушение кровеносных сосудов. Позднее в мокроте появится кровь.
Мокрота в горле белого оттенка может быть симптомом гастроэзофагеальной рефлюксной болезни (ГЭРБ). Больные с этой проблемой также часто жалуются на ощущение жжения в горле, кислую отрыжку, охриплость голоса, сухой кашель, боль в животе. Рефлюксом часто страдают тучные больные, злоупотребляющие алкоголем, беременные женщины, диабетики.
Желтая или зеленая мокрота — мокрота с гноем
Желтая или зеленая мокрота говорит о присутствии в ней гноя. Гной представляет собой бело-желтоватый или желто-зеленоватый густой секрет, состоящий из мертвых клеток (нейтрофилов), белков, бактерий, остатков поврежденных тканей. Образование желтой или зеленой мокроты происходит в случае бактериальной инфекции — стафилококковой, стрептококковой, синегнойной и др. Неприятный запах гнойной мокроты чаще всего связан с заражением анаэробными бактериями.
Гнойная мокрота предполагает:
- инфицирование придаточных пазух носа;
- бронхиальную инфекцию,
- инфекцию, затрагивающую паренхиму легких.
Основные причины желтой или зеленой мокроты:
- Желтоватый оттенок мокроты — симптом искривленной носовой перегородки.
- Зеленая мокрота указывает на хронический бронхит, бронхоэктазы, пневмонию, абсцесс легкого.
- Зеленоватая мокрота может быть результатом сезонной аллергии.
Большое количество гнойной мокроты чаще всего связано с бронхоэктазами.
Бронхит может быть вызван бактериями или вирусами (например, аденовирусами, вирусами парагриппа, вирусом герпеса, риновирусами). Зеленоватый цвет мокроты указывает на бактериальную инфекцию. Другие распространенные симптомы включают слабость, субфебрильное состояние или лихорадку, мышечные боли.
Абсцесс легких — осложнение пневмонии или симптом рака легких. Развивается в паренхиме легкого. Больные кашляют желтой, гнойной мокротой, имеют озноб, кашель и высокую температуру.
Красная или розовая мокрота в горле — кровохарканье
Розовая мокрота указывает на фарингит, бронхит и эрозии в дыхательных путях. Ржавый цвет провоцируют пневмококки при пневмонии. Мокрота, окрашенная кровью, — симптом туберкулеза.
Красный цвет мокроты в горле может быть результатом сужения или закрытия легочной артерии — легочной эмболии. Патология часто сопровождается сухим кашлем, ускоренным сердцебиением, сильной одышкой и болью в груди. В более тяжелых случаях возникают обмороки. Около 1/3 пациентов также имеют симптомы тромбоза глубоких вен – отек, боль и покраснение на одной стороне ноги.
Наличие мокроты в горле, окрашенной кровью, иногда является проявлением саркоидоза (болезнь Бенье-Бека-Шауманна), атакующего иммунную систему. При саркоидозе образуются воспалительные узелки, называемые гранулемами. Помимо кровохарканья, пациенты страдают от одышки, кашля, болей в суставах и мышцах. Точная этиология этого недуга пока не известна. Саркоидозом чаще всего страдают молодые люди в возрасте 20-29 лет.
Отхаркивание мокроты с кровью и охриплостью может быть связано с раком легких. К другим симптомам этого коварного заболевания относят кашель, одышку и хрипы во время выдоха воздуха.
Темно-желтая или коричневая мокрота
Темно-желтая или коричневая мокрота возникает у курящих людей. Причина изменения цвета — смола, содержащаяся в табаке.
Также такая окраска слизи может быть связана с употреблением кофе и шоколада.
Черная мокрота
Возникает у людей длительно пребывающих в загрязненной окружающей среде. Также черная мокрота указывает на грибковую инфекцию.
Густая, вязкая мокрота
Слизистая мокрота — симптом хронического бронхита. Хронический бронхит диагностируется, если у больного наблюдается мокрота из горла и кашель, сохраняющийся в течение 3 месяцев в течение двух лет подряд.
Слизистая, густая и вязкая мокрота также откашливается при хронической обструктивной болезни легких (ХОБЛ). Это состояние подразумевает хронический бронхит с сопутствующей эмфиземой паренхимы легкого. Этот тяжелый и прогрессирующий недуг вызывает одышку, кашель, хрипы, ощущение сдавливания в груди. Чтобы остановить развитие этого смертельно опасного заболевания, следует полностью прекратить курение.
Крайне важный показатель при ХОЛБ — цвет мокроты. В стабильный период хронической обструктивной болезни легких мокрота обычно прозрачная и ее трудно откашлять. Изменение ее характера на гнойный (желтый, зеленый) свидетельствует об осложнении бактериальной инфекцией..
Как при хронической обструктивной болезни легких, так и при хроническом бронхите отхаркивание слизистой мокроты наиболее выражено утром. У курящих пациентов, снижение количества производимой мокроты может быть достигнуто путем отказа от курения. Этот эффект становится виден уже через несколько месяцев.
Мокрота с комочками
Отхаркивание мокроты со слизистыми комочками характерно для микоза дыхательных путей и муковисцидоза.
При муковисцидозе органы, имеющие слизистые железы, вырабатывают чрезмерно вязкую и плотную слизь. Это приводит к образованию слизистых комочков внутри бронхиол, которые вызывают сегментарный ателектаз паренхимы легкого. Участки легких, пораженные ателектазом, легко поддаются бактериальным инфекциям, особенно синегнойной палочке и золотистому стафилококку.
Диагностика при заболеваниях,сопровождающихся выделением мокроты
Мокрота — симптом разных заболеваний, поэтому диагностика направлена на постановку диагноза и выявление инфекционного агента — вируса, бактерии, грибка.
Заболевания легких выявляются рентгенологиескими методами — рентгенографией и КТ, также возможно назначение МРТ и специализированных тестов, например, спирометрии и др.
Мокрота подвергается бактериологическим тестам (на наличие Streptococcus pneumoniae и Haemophilus influenzae) и цитологическим (на наличие раковых поражений).
Лечение мокроты
Мокрота — неотъемлемая часть работы дыхательной системы, поэтому лечить нужно патологию, с которой связано перепроизводство секрета. Также могут применяться симптоматические средства, например, разжижающие слизь. Все препараты назначаются врачом.
Лечение гнойной мокроты
Отхаркивание гнойной мокроты связано с продолжающейся бактериальной инфекцией в дыхательной системе. В этом случае врач может выписать:
- Антибиотик сроком на 7 дней. Эмпирически (без выделения культуры) применяют аминопенициллины (амоксициллин) или макролиды (например, эритромицин, азитромицин, кларитромицин). Если антибиотикотерапия через 3 дня не приносит улучшения, следует снова обратиться к врачу. При тяжелой пневмонии или абсцессе легкого антибиотикотерапия будет более длительной, и может потребоваться госпитализация;
- Отхаркивающий препарат, воздействующий непосредственно на бронхиальные железы. Отхаркивающие препараты облегчают очистку дыхательных путей от остаточных выделений, поскольку мокрота становится более жидкой и снижается ее вязкость.
- Симптоматические лекарства. При возникновении лихорадки могут использоваться жаропонижающие средства, например, парацетамол, ибупрофен.
Лечение слизистой мокроты
Кашель с густой и вязкой мокротой, возникающий при хроническом бронхите и ХОЛБ, длится более 8 недель и требует специфического лечения. Выбор лекарств зависит от результатов дополнительных анализов и клинической картины.
Используются следующие препараты:
- Бронходилататоры — холинолитики, ингаляционные миметики короткого и длительного действия β-2;
- Препараты, снижающие воспаление в бронхах — глюкокортикостероиды, рофлумиласт.
Лечение прозрачной мокроты
Так как прозрачная мокрота может быть временным явлением, лечение требуется только больным с подтвержденным диагнозом. Например, больным с астмой назначаются:
- Ингаляции бронходилататора короткого действия (β-2-миметического, например, сальбутамола);
- Кислородная терапия;
- Применение глюкокортикостероидов системно, для снятия воспаления.
Лечение мокроты со слизистыми комочками
Больным с микозами дыхательных путей требуется серьезное противогрибковое лечение. Чтобы растворить оставшиеся в бронхах комки слизи, используют муколитические препараты – фермент дорназу альфа и ингаляции гипертонического раствора натрия хлорида.
Безрецептурные средства для лечения мокроты
Людям, борющимся с проблемой мокроты, нужно ежедневно проветривать и увлажнять воздух в помещении. Следует избегать раздражителей: химических веществ, испарений краски и сигаретного дыма. Нужно ограничить потребление алкоголя и кофеина. Необходимо контролировать водный баланс организма.
Если причина мокроты в горле — желудочно-пищеводный рефлюкс (обратное продвижение содержимого желудка через нижний пищеводный сфинктер в пищевод), нужно исключить из меню продукты, повышающие выработку желудочного сока: чая, кофе, фруктовых нектаров, газированных напитков, пряных специй, шоколада.
Возникновению чрезмерных выделений в горле способствуют респираторные инфекции. Для их лечения подойдут ингаляции с эфирными маслами и промывание носа физиологическим раствором.
Препараты от мокроты содержат активные вещества: ацетилцистеин, карбоцистеин, амброксол, бромгексин. Симптоматическое лечение предполагает использование увлажняющих горло препаратов в виде пастилок и аэрозолей.
К домашним средствам лечения мокроты относится приготовление настоя из имбиря, тимьяна и шалфея. Отхаркивающее действие имеют сироп из лука, хрена, меда и лимона. Проверенный способ уменьшения остаточных выделений — полоскания горла отваром льна и куркумы.
Гепатит В – пути передачи, риски заражения

Член EAU (Европейская Ассоциация Урологов). Стаж работы +17 лет. Принимает в Университетской клинике. Цена приема — 1700 руб.
Гепатит В – самая распространенная инфекция печени в мире. Это заболевание вызвано вирусом гепатита В (HBV), который атакует и повреждает орган. Два миллиарда человек уже были инфицированы этим вирусом, а более 292 млн человек живут с хронической инфекцией гепатита В. Каждый год от гепатита В умирает до 1 млн человек, несмотря на то, что инфекцию можно предотвратить с помощью введения безопасной вакцины.
Важная информация о гепатите В
Диагностика инфекции гепатита В проводится с помощью простого анализа крови. Тестирование – это единственный способ точно определить, заражен ли пациент. Существуют эффективные лекарственные препараты, которые помогут затормозить хроническую инфекцию гепатита B. При раннем выявлении и соответствующей последующей медицинской помощи больные гепатитом В, могут рассчитывать на долгую и здоровую жизнь.
Инфекции гепатита В возникают только в том случае, если вирус проникает в кровоток и достигает печени. Попав в печень, он размножается и выпускает большое количество новых вирионов. Для борьбы с болезнью у организма есть несколько степеней защиты:
- лейкоциты – белые кровяные клетки, которые защищают организм от инфекций, атакуют и уничтожают зараженные клетки печени;
- антитела, которые циркулируют в крови, чтобы уничтожить вирус и защитить организм от будущих инфекций гепатита В.
По причинам, которые не совсем понятны, 10% людей, у которых развивается гепатит В, становятся носителями этого заболевания. Их кровь остается зараженной месяцами, годами, иногда на всю жизнь. У 70% носителей развивается хронический персистирующий гепатит В. Большинство из них не болеют. Оставшиеся 30% носителей страдают от постоянного заболевания печени. Это состояние часто переходит в цирроз, а затем, через 30-40 лет, возможно, в рак печени.
Риск стать хроническим носителем обратно пропорционально связан с возрастом человека при заражении. Например, риск того, что младенец станет носителем, составляет 90-95%, для взрослых этот показатель составляет 3-10%.
Существуют другие виды вирусных гепатитов: гепатит A, гепатит B, гепатит D (дельта) и гепатит Е. Эти заболевания и их возбудители, не связаны с гепатитом В, хотя они также влияют на печень.

Гепатит В – пути передачи, риски заражения
Насколько опасен гепатит В?
Гепатит В протекает скрыто, и этим он очень опасен. У большинства людей при первичном инфицировании и хронической инфекции симптомы не проявляются. Таким образом, они могут неосознанно распространять вирус. У пациентов с хроническим бессимптомным гепатитом происходит необратимое повреждение печени, приводящее к циррозу или раку.
Гепатит В создает глобальную угрозу общественному здравоохранению, являясь самым распространенным в мире серьезным инфекционным поражением печени:
- он более чем в 100 раз заразен, чем вирус иммунодефицита человека;
- это основная причина ракового поражения печени – гепатоцеллюлярной карциномы или ГЦК, которое является второй по значимости причиной гибели от рака.
Статистика по гепатиту В в мире ужасающая:
- 2 миллиарда человек уже заразились вирусом гепатита В;
- 30 миллионов человек заразятся каждый год в будущем;
- 292 миллиона человек хронически инфицированы;
- 884000 пациентов ежегодно умирают от гепатита В и связанных с ним осложнений, таких как рак печени;
- Каждую минуту от гепатита В погибает приблизительно 2 человека.
Как передается вирус гепатита В?
Основной источник вируса гепатита В – кровь. Он может также находиться в других тканях и жидкостях человека, но в намного более низких концентрациях. Риск передачи варьируется в зависимости от конкретного источника.

Как передается вирус гепатита В
Вирус может существовать вне организма в течение не менее 7 дней и при этом вызывать инфекцию.
Кровь. Прямой контакт с зараженной кровью может передать вирус гепатита В через:
- Уколы кожи иглами, ланцетами, скальпелями или другими острыми предметами, загрязненными кровью.
- Прямой контакт с открытыми ранами зараженного человека.
- Брызги, при попадании на кожу с незначительными царапинами, ссадинами, ожогами или даже незначительными высыпаниями.
- Брызги на слизистые оболочки рта, носа или глаз.
Вирус гепатита В может также передаваться при косвенном контакте с загрязненными кровью поверхностями, правда, в меньшей степени. На слизистые оболочки можно перенести возбудителя через руки, загрязненные инфицированной кровью.
Вирус может оставаться стабильным в засохшей крови до 7 дней при 25 °C.
Слюна. Слюна людей с гепатитом В содержит вирус В, но в очень низких концентрациях по сравнению с кровью. Заражение возможно при попадании зараженной слюны в кровь при укусе.
Другие биологические жидкости и ткани. Возбудитель гепатита В обнаружен в сперме и влагалищных выделениях. Вирус может передаваться как во время незащищенного полового акта, так и от матери ребенку во время родов.
Синовиальная жидкость, амниотическая жидкость, спинномозговая жидкость и жидкость, обнаруженная в брюшной полости, тоже могут содержать вирус гепатита В, но риск передачи медицинским работникам при таком контакте неизвестен.
Фекалии, выделения из носа, мокрота, пот, слезы, моча не причастны к распространению гепатита В. Если они явно не загрязнены кровью, риск заражения гепатитом В при контакте с этими жидкостями очень низок.
Как правило, гепатит В не передается при случайном контакте. Однако вирус может распространяться через тесный контакт с носителями в домашних условиях, возможно, из-за частого физического соприкосновения, особенно при наличии микротравм или кожных высыпаний. Вирус также может распространяться при укусе, например, при играх с детьми. Кроме того, источником острых инфекций может быть использование острых инструментов – бритв, зубных щеток, кусачек для ногтей, серег.
Возбудитель гепатита В не распространяется через чихание, кашель, рукопожатия, объятия, поцелуи, кормление грудью, совместное использование посуды, воды или еды.
Пирсинг, татуировка, иглоукалывание и даже маникюрные салоны – это другие потенциальные пути заражения, если не использовать стерильные иглы и оборудование.
Таким образом, вирус гепатита В (ВГВ) передается через зараженную кровь и инфицированные жидкости организма другим людям при помощи:
- прямого контакта с кровью;
- незащищенного полового акта;
- инъекций запрещенных наркотиков;
- нестерилизованных инфицированных медицинских инструментов;
- от зараженной женщины ее новорожденному во время беременности или родов.
О вирусе гепатита В: структура, жизненный цикл
Вирус гепатита В представляет собой небольшой вирус ДНК, принадлежащий к семейству Hepadnaviridae. Связанные вирусы в этом семействе также найдены в сурках, сусликах, белках, пекинских утках и цаплях.
Возбудитель содержит внешнюю оболочку и внутреннее ядро:
- Внешняя оболочка вируса состоит из поверхностного белка, называемого поверхностным антигеном гепатита В или «HBsAg». HBsAg (“австралийский”) может быть обнаружен с помощью простого анализа крови. Положительный результат теста указывает на то, что человек заражен вирусом гепатита В (маркер).
- Внутреннее ядро вируса представляет собой белковую оболочку, называемую ядерным антигеном гепатита В или «HBcAg», которая содержит ДНК вируса гепатита В и ферменты, используемые для репликации вируса. HBeAg входит в состав HBcAg. Он в свободной форме выявляется в крови зараженного и отражает степень репликации вируса. В этот период кровь инфицированного максимально заразна.
Жизненный цикл вируса гепатита В
Вирус гепатита В (ВГВ) имеет сложный жизненный цикл. Вирус проникает в клетку печени хозяина и транспортируется в ядро клетки печени. Оказавшись внутри ядра, вирусная ДНК трансформируется в ковалентно замкнутую кольцевую ДНК (cccDNA), которая служит шаблоном для репликации вируса (создания нового вируса гепатита В).

Жизненный цикл вируса гепатита В
Новый вирус HBV упаковывается и покидает клетку печени, при этом стабильная вирусная cccDNA остается в ядре, может интегрироваться в ДНК клетки печени хозяина, а также продолжать создавать новый вирус гепатита B.
Несмотря на то что жизненный цикл возбудителя гепатита достаточно хорошо изучен, он не полностью понят. Части этого репликативного процесса подвержены ошибкам, что объясняет различные генотипы или «генетические коды» вируса гепатита В.
Из-за мутационной изменчивости происходят ациклические варианты инфекции. Под так называемыми “мутантными вариантами” подразумевают течение заболевания, когда выработка HBsAg присутствует, а определить антитела к ядерному антигену и HBeAg невозможно. Такие случаи тяжело поддаются лечению интерферонсодержащими препаратами.
Только вакцинация защищает от всех видов генотипа вирусов гепатита В, в том числе мутантных.
HBV-вирус отличается очень высокой выживаемостью в окружающей среде. Он сохраняется:
- в замороженном виде около 20 лет;
- при хранении в холодильнике около одного года;
- при нахождении в сухой плазме в течение 25 лет.
Погибает при воздействии высокой температуры (1200 °C) и одновременно давления (автоклав) после 45 минут, при температуре 1800°C (сухожаровой шкаф) после 60 минут. Инактивация вируса происходит через 2 часа при воздействии 2% хлорамина, а 1,5% формалина через неделю.
Различают несколько генотипов возбудителя, отличающихся структурой генома примерно на 8%, и имеющих строгое географическое распределение. Всего их 10, обозначаются от A до J. Они распространены в следующих странах/географических областях земного шара:
- тип A – в Европе, в Африке, в США, в Индии;
- тип B – в Индонезии, в Китае, во Вьетнаме;
- тип С – в США, в Японии, в Корее, в Азии, в Австралии, во Вьетнаме, в Китае, в Полинезии, в Тайване;
- тип D – в США, в России, в Индии, на Среднем Востоке, на Средиземноморском побережье;
- тип E – в Африке;
- тип F – в Полинезии, в Америке;
- тип G – только в Европе;
- тип H – на американском континенте;
- тип I – во Вьетнаме, в Лаосе;
- тип J – только в Японии.
Генотипы, кроме моно: E, G, H, I, J, разделяются на субгенотипы, которые также распространены в определенной области. Активная миграция населения, наблюдающаяся в последнее время, привела к отклонениям в распределении вируса в мире.
Такое разделение возбудителя гепатита В имеет значение для клинической практики, оценки вероятного исхода инфицирования и оценки проводимого лечения.
Установлено, что если развивается острая форма заболевания, вызванная инфицированием генотипами A, D, она с наибольшей вероятностью перейдет в хроническую форму, по сравнению с инфицированием генотипами B, C.
Заражение вариантом (генотипом) С характеризуется более выраженной тяжелой вирусной нагрузкой, по сравнению с В, и более частыми мутациями в основном промоторе гена BCP. Вариант D имеет распространенность мутаций BCP выше, чем генотип А.
Инфицирование генотипами C, D приводит к тяжелому течению заболевания с развитием цирроза и гепатоцеллюлярной карциномы, которое не реагирует на терапию препаратами группы интерферонов. В свою очередь виды вируса A, B отвечают на такое лечение.
Группы высокого риска
Вирус гепатита В может инфицировать младенцев, детей, подростков и взрослых. Это не генетическое заболевание – это инфекционное заболевание, которое передается через кровь. При этом есть группы людей, которые подвергаются более высокому риску из-за того, где они родились, их профессии или жизненного выбора.
Ниже приведено руководство по скринингу групп высокого риска гепатита В, но этот список, безусловно, не отражает всех потенциальных факторов риска.
Источники:
- https://probolezny.ru/kserostomiya/
- https://probolezny.ru/gerpes-prostoy/
- https://medcentr-diana-spb.ru/informacziya/kurenie-i-zabolevanija-sljunnyh-zhelez/
- https://narcorehab.com/articles/skolko-narkotiki-vuvodyatsya-iz-organizma/
- https://unclinic.ru/mokrota-prichiny-vidy-simptomy-lechenie/
- https://unclinic.ru/gepatit-v-puti-peredachi-riski-zarazhenija/
