Для характеристики кожного поражения в виде папулезно-везикуальных высыпаний, гиперемии, инфильтрации, сухости, шелушения, лихенификации чаще используются термины «атопический дерматит» и «нейродермит». По клиническому течению атопический дермат
Что такое атопический дерматит и диатез? Причины возникновения, диагностику и методы лечения разберем в статье доктора Алексеев М. Е., аллерголога со стажем в 52 года.
Атопический дерматит собак Атопический дерматит (атопия, атопическое заболевание) является генетически предрасположенной тенденцией к появлению иммуноглобулинов Е после контакта с окружающими
Лучшие мази от псориаза: гормональные и негормональные, их эффективность и безопасность. Есть ли альтернатива современным средствам.
Атопический дерматит собак
Атопический дерматит (атопия, атопическое заболевание) является генетически предрасположенной тенденцией к появлению иммуноглобулинов Е после контакта с окружающими аллергенами, что приводит к характерному воспалительному зудящему дерматозу.
Этиология и патогенез
Иммунология
Патогенез атопического дерматита комплексный и до сих пор появлются новые концепции этиологии заболевания. В настоящее время считается, что контакт аллергена с эпидермисом приводит к поглощению его клетками Ларгенганса и последующему представлению аллергена Т-лимфоцитам. Установлено у человека и предполагается у собак, что имеется нарушение в степени соотношения между Т1-хелперными клетками (которые способствуют задержке гиперчувствительности, макрофагальной активации, продукции опсонизирующих и фиксирующих комплемент антител и антителозависимых клеток, опосредующих цитотоксичность) и Т2 хелперными клетками (которые способствуют появлению мастоцитов и эозинофилов, снижают продукцию иммуноглобулинов G1, но стимулируют синтез иммуноглобулинов Е и иммуноглобулинов А). Увеличение Т2 хелперных клеток приводит к избыточному продуцированию В клетками иммуноглобулинов Е. Вдобавок, имеются другие изменения в клеточноопосредованном иммунитете. Эти клеточные нарушения, вместе с выпуском других медиаторов воспаления из мастоцитов и базофилов вследствие соединения аллергена с антигенспецифичным иммуноглобулином Е, приводит к каскаду выпуска субстанций воспаления и зуда.
Поскольку клинические наблюдения показывают, что атопический дерматит более часто встречается у определенных пород собак и в определенных семейных линиях, предполагается, что имеется генетическая предрасположенность при этом заболевании. В исследовании, проведенном на биглях, была установлена генетическая обусловленная по доминантному типу способность продуцировать высокие уровни иммуноглобулинов Е. Однако, высокие уровни иммуноглобулинов Е могут продуцироваться только если животные были сенсибилизированы повторно антигенами в возрасте от 1 до 4 недель. Недавнее исследование оценивало 144 щенков вестхайленд уайт терьров из 33 пометов. Высокая частота встречаемости атопичных собак была выявлена в определенных пометах, но явных доказательств связи с наследуемостью не было продемонстрировано. Наследуемость 0,47 была, однако, продемонстрирована у британских собак- поводырей, большая часть которых состоит из помесей лабрадоров и золотистых ретриверов.
Роговой слой кожи состоит из отшелушивающихся корнеоцитов, окруженных межклеточными липидами, которые, вероятно, играют роль нормального кожного барьера и обеспечивают защитную функцию кожи. Имеется много доказательств нарушения барьерной функции кожи у людей с атопией. В частности, недавние исследования выявили мутацию потери функции флиаггрина у 25% атопичных больных, особенно при раннем возникновении, при высоких уровнях иммуноглобулинов Е и в тяжелых случаях. Имеется ряд доказательств, что у атопичных собак могут иметься дефекты метаболизма жирных кислот в коже. Другое исследование продемонстрировало, что протяженность и толщина отложений липидов в роговом слое были ниже в коже собак-атопиков без клинических проявлений заболевания, в сравнении со здоровыми собаками. Вдобавок, было установлено, что межклеточные липидные пластинки имеют много структурных дефектов в роговом слое у собак с атопическим дерматитом. Таким образом, имеются доказательства наличия дефекта эпидермального барьера кожи у собак-атопиков.
Стафилококковые инфекции кожи являются частой находкой. Исследования показали, что корнеоциты атопичных собак имеют повышенное сцепление с Staphylococcus intermedius и кожа атопичных собак с симптомами заболевания имеет повышенное количество этих микроорганизмов. Некоторые исследования наводят на мысль, что воспаление кожи позволяет стафилококковым антигенам проникать через кожу. Вдобавок, сывороточные уровни антистафилококковых иммуноглобулинов Е были более высокими у собак с рецидивирующей поверхностной пиодермой, вторичной к атопическому дерматиту. Поэтому, возможно, что имелась реакция гиперчувствительности немедленного типа на стафилокковые антигены, которая могла способствовать воспалительному процессу. Стафилококковые токсины могут также способствовать воспалительному процессу в такой же степени, как и аллергены. Имеются некоторые доказательства, что собаки с атопическим дерматитом имеют нарушенные клеточноопосредованные иммунные эффекты, которые могут, возможно, способствовать развитию инфекции. Недавнее исследование установило, что S. intermedius продуцирует суперантиген, который индуцирует пролиферацию Т-клеток и воспаление у людей с атопическим дерматитом и у грызынов в эксперименте.
Главной особенностью вторичного малассезионного дерматита является зуд, который может быть выраженный у некоторых животных. Количество этих микроорганизмов на поверхности кожи атопичных собак выше или равно количеству их у здоровых собак. Собаки с атопическим дерматитом имеют более высокие сывороточные уровни иммуноглобулинов Е против антигенов Malassezia, чем неатопичные собаки или собаки с малассезионным дерматитом, но без атопического дерматита. Специфические внутрикожные тесты, Т-клеточная пролиферация и проба на пассивный перенос гиперчувствительности к Malassezia также продемонстрированы. Поэтому, возможна реакция гиперчувствительности немедленного типа на этом микроорганизм, приводящая к воспалению. Вдобавок, грибки также содержат или секретируют различные субстанции, которые могут вызывать комплементарный каскад и вызывать воспалительную реакцию.
Согласно этой концепции, определенный уровень стумулов, вызывающих зуд, может быть переносим без проявления клинических симптомов. Однако, если имеется увеличение стимулов из одного или нескольких источников, таких как бактерии, грибы или эктопаразиты, порог будет превышен и появится зуд.
Согласно этой концепции, определенное количество аллергенной нагрузки может быть переносимо. Однако, если аллергенная нагрузка увеличивается, порог может превышен и развивается клинически выраженное заболевание. Примером может быть животное, которое имеет гиперчувствительность к клещам домашней пыли, но не чешется в течение зимы, кроме того оно имеет гиперчувствительность к пыльце растений, которая даст превышение порога и приведет к клинически выраженному заболеванию в период года, когда в воздухе большое количество пыльцы растений. Одновременное наличие пищевой гиперчувствительности или паразитарной гиперчувствительности являются другими примерами ситуаций, когда может быть превышен порог чувствительности.
Клинические особенности
Клинические проявления атопического дерматита собак сильно варьируют, при этом нет ни одной физикальной или анамнестической находки, по которым можно точно поставить диагноз этого заболевания. Истинная заболеваемость атопическим дерматитом собак неизвестна и вероятно варьирует в различных географических регионах и популяциях внутри этих регионов. В одном обзоре заболеваемость у 53 врачей частной практики в США составила 8,7%. Чаще всего клинические симптомы атопического дерматита впервые выявляются у животных с 1 года до 3 лет жизни. Однако, заболевание встречается у очень молодых (приблизительно 12 недель возраста) и у очень старых ( приблизительно 16 лет возраста) животных. Породная предрасположенность к атопическому дерматиту будет варьировать в зависимости от местного генофонда, но в США, Великобритании и других странах Европы определенные породы имеют повышенный риск заболевания. К ним относятся босерон, бостон терьер, боксер, керн терьер, китайский шарпей, кокер спаниель, далматин, английский бульдог, английский сеттер, фокстерьер, золотистый ретривер, лабрадор ретривер, лхаса апсо, миниатюрный шнауцер, мопс, шотландский терьер, силихем терьер, вестхайленд уайт терьер, жесткошерстный фокстерьер и йоркширский терьер.
Если гиперчувствительность развивается на пыльцу растений, клинические симптомы, более вероятно, будут сезонными (напр. лето и/или осень, в зависимости от вида пыльцы). Однако, многие животные демонстрируют круглогодичное проявление заболевания, как проявление реакции на внутриквартирные аллергены, в частности клещей домашней пыли. Кроме того, существуют животные с круглогодичным проявлением заболевания, состояние которых ухудшается в определенные сезоны. Примером может служить собака с аллергией на клещей домашней пыли, у которой развиваются выраженные клинические симптомы в период сезона пыльцы. Отмечено, что ухудшение состояния собаки может встречаться в течение поздней осени и начала зимы, когда усиленно используются системы нагревания воздуха, приводя к усиленной циркуляции пыли и плесени. Усиленное воздушное или центральное отопление может также сушить кожу и шерсть. Степень зуда может варьировать от очень слабой до интенсивной, а зуд может быть генерализованным, или, более часто, локализованным. Если зуд локализованный, он может специфичен для одной или нескольких следующих зон: уши, кожа около глаз, морда, вентральная часть шеи, локти, подмышки, пах, туловище, лапы (особенно межпальцевые промежутки и кожа под хвостом.
Некоторые животные с атопическим дерматитом не будут иметь первичных поражений и будут иметь только зуд. Эритема, когда она присутствует, является первичным поражением и может быть генерализованной (1,2) или специфичной для одной или нескольких следующих зон: уши (особенно вентральная и вогнутая часть ушной раковины) (3), периокулярная зона (4), морда, вентральная часть шеи (5), зона впереди локтевых суставов, подмышечная зона (6), пах (7), туловище, лапы (особенно межпальцевые промежутки) (8) и кожа под хвостом (9). В большинстве случаев эритема будет скорее диффузной, чем макулярно-папулярной, хотя она часто осложняется самотравмированием и экскориациями.
Она может наблюдаться в любом месте, где имеется воспаление или раздражение кожи. Фокальные зоны часто наблюдаются в зонах исчезновения стафилокковых поражений.
Это утолщение кожи с образованием на ней большого количества складок. Она может развиваться в любом месте, где есть хроническое воспаление или раздражение кожи. Постоянное лизание животным может значительно способствовать ее развитию. Наиболее часто она встречается в ушах (особенно на вогнутой части уха и в вертикальном канале), периокулярной зоне, вентральной части шеи (особенно у кокер спаниелей и спрингер спаниелей)(5), подмышечных впадинах , складках туловища, губах и под хвостом.
Она может быть генерализованной и часто способствовать появлению выраженного неприятного запаха от животного. Она может быть локализованной, в этом случае часто поражаются уши, вентральная часть шеи (особенно у кокер спаниелей и спрингер спаниелей), межпальцевые промежутки, подмышечные впадины и пах.
Увеличенное шелушение может встречаться как вследствие ускорения обновления эпидермиса, так и вследствие дискератоза.
Воспаление кожи может иногда приводить к синхронизации волос в фазе телогена, приводя как к более редкой шерсти, так и к полной потере волос. Более часто, фокальные зоны алопеции могут встречаться в участках кожи с вторичной стафилококковой инфекцией или вследствие расчесывания, кусания или лизания кожи.
Поражения появляются как маленькие эритематозные папулы, которые могут превратиться в пустулы. Поражение может слегка увеличиваться, может встречаться формирование корок. Более часто, оно превращается в кольцевидный очаг с шелушением и иногда эритематозными краями (эпидермальные воротнички). Если поражение развивается в волосистой зоне, пучки волос в зоне поражения выпадут; это особенно видно у короткошерстных пород, где это приводит к пятнистой, мультифокальной алопеции. Поражения обычно примерно 1 см в диаметре, но они могут увеличиваться до 6-7 см в диаметре. Первоначально, эритема наблюдается в центре поражения, но она может исчезать со временем и часто пораженная зона становится гиперпигментированной. Со временем, могут быть видны новые волосы, начинающие расти в центре поражения. У некоторых животных зуд будет встречаться только тогда, когда порог зуда будет превышен вследствие инфекции. Поражения могут быть видны в любой зоне тела, но гораздо чаще в области подмышек, вентральной части живота и под хвостом.
Не имеется специфических поражений, ассоциированных с вторичной Malassezia инфекцией, хотя возможно увеличение интенсивности эритемы или зуда, которое в некоторых случаях очень значительное. Этот микроорганизм имеет склонность быть ассоциированным с зонами себорреи в области ушей, вентральной части шеи и кожи межпальцевых промежутков. Поражения могут быть сальными, с неприятным запахом, облысением, лихенификацией, эритемой и /или гиперпигментацией.
Хронический или рецидивирующий отит наблюдается у 80% атопичных собак и может быть единственным или наиболее заметным клиническим симптомом в 20% случаев. Затянувшееся воспаление часто приводит к гиперплазии ткани внутри ушной раковины и ушных каналов. Это также предрасполагает к гиперплазии сальных и церуминозных желез, приводя к избыточной аккумуляции секретов желез, что в свою очередь предрасполагает к дальнейшему развитию инфекции.
Воспаление кожи между пальцами приводит к тому, что стенки фолликулов становятся гиперпластичными и гиперкератичными. Фолликул может становиться закупоренным и увеличиваться в размере, поскольку сальные и апокриновые железы секретируют и их секреты скапливаются внутри фолликула. В итоге он разрывается в дерму, приводя к реакции окружающих тканей на сало, кератин и волос. Если в волосяных фолликулах имеются бактерии, они могут добавить инфекционный компонент поражения. Клинически поражения видны как папулы или узелки, которые могут вскрываться с выделением серозногеморрагической жидкости. Во многих случаях эти поражения развиваются спонтанно и затем исчезают. Может быть поражена одна или несколько лап.
В некоторых случаях алопеция и шелушение будут поражать края ушных раковин и животное будет демонстрировать ушной педальный рефлекс, имитируя поражение саркоптозным клещом. Эта находка может встречаться у собак любой породы, но наиболее часто встречается у немецкой овчарки, кокер спаниеля и спрингер спаниеля.
Он часто неправильно диагностируется как кишечный паразитизм или воспаление параанальных желез. Поражения встречаются в коже под хвостом, также как в коже перианальной области. Эритема может быть единственной находкой в некоторых случаях, в других случаях кожа перианальной зоны становится очень гиперпластичной. Животные будут тереться ректальной зоной о пол в попытке устранить зуд.
Некоторые животные, особенно породы бишон, становятся обсцессивно компульсивными по отношению к зоне минимально выраженной эритемы и будут лизать, кусать и царапать отдельные зоны кожи непрерывно, вплоть до появления экскориаций и кровотечения.
Лечение
.png)
Фото 1 Атопический дерматит собак . Распостраненная эритема и алопеция вентральной части туловища и проксимальных частей конечностей джек рассел терьера

Фото 2 Атопический дерматит собак. Эритродерма (генерализованная эритема, корки и алопеция) у ретривера
.png)
.png)
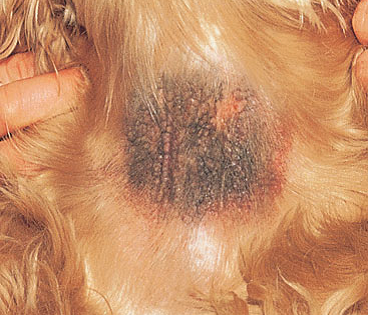
Фото 5 Атопический дерматит собак. Фокальная гиперпигментация и эритема вентральной части шеи у кокер спаниеля, вследствие инфекции Malassezia

Фото 6 Атопический дерматит собак. Эритема подмышечных впадин, паха и медиальных поверхностей проксимальных частей конечностей у английского бульдога
.png)
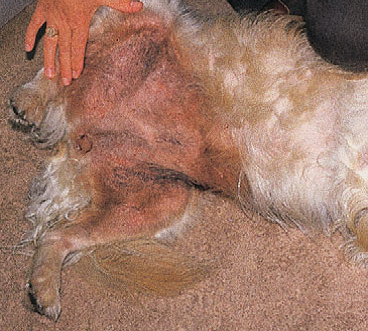
Фото 7 Атопический дерматит собак. Эритематозные папулы и локализованная эритематозная алопеция паха лабрадора ретрив

.png)
Фото 10 Атопический дерматит собак. Слабо выраженные симптомы, включая алопецию, эритему и экскориации на морде, конечностях и туловище у взрослого шарпея
.png)
Фото 11 Атопический дерматит собак. Алопеция с эритемой и гиперпигментацией на вентральной поверхности атопичной собаки, демонстрирующие типичное распределение поражений при атопии. Обратите внимание на схожесть распределения поражений при малассезионном дерматите.
.png)
Фото 12 Атопический дерматит собак. Генерализованная алопеция и гиперпигментация у лабрадора с выраженным зудом. Поражения особенно заметны на морде, подмышечной области и туловище
.png)
Фото 13 Атопический дерматит собак. Вид вблизи собаки с фото 12. Периокулярная алопеция и гиперпигментация, вызванные зудом в области морды, типичны для аллергического заболевания
.png)
Фото 14 Атопический дерматит собак. Периокулярная алопеция, эритема, гиперпигментация и лихенификация, вызванные зудом
.png)
Фото 15 Атопический дерматит собак. Периоральный дерматит с алопецией, эритемой и корками, вызванный вторичными бактериальной и грибковой инфекциями вследствие аллергического заболевания.
.png)
Фото 16 Атопический дерматит собак. Пододерматит с окрашиванием волос слюной вследствие хронического лизания
.png)
Фото 17 Атопический дерматит собак. Пододерматит с алопецией и эритемой кожи межпальцевых промежутков между центральной подушечкой и пальцами. Пододерматит и зуд в области лап являются одними из наиболее часто встречающихся находок при атопии.
.png)
Фото 18 Атопический дерматит собак. Пододерматит с алопецией, эритемой, гиперпигментацией и лихенификацией, вызванные вторичной грибковой инфекцией, вследствие аллергического заболевания.
.png)
Фото 19 Атопический дерматит собак. Алопеция и эритема на каудальной поверхности дистальной части лапы проксимальнее центральной подушечки является частой находкой у аллергичных собак.
.png)
Фото 20 Атопический дерматит собак. Эритема и лихенификация ушного канала, ассоциированная с вторичным грибковым отитом. Отит (стерильный или инфекционный) является частой находкой у аллергичных собак.
.png)
Фото 21 Атопический дерматит собак. Стерильный отит, вызванный аллергией часто проявляется в виде эритемы ушной раковины и наружного канала.
.png)
Фото 22 Атопический дерматит собак. Вторичная бактериальная пиодермия является одной из наиболее частых находок у аллергичных собак. Эритематознопапулярная сыпь на животе этой собаки была вызвана вторичной пиодермией вследствие аллергии.
.png)
Фото 24 Атопический дерматит собак. Вторичный малассезионный дерматит, вызванный аллергией. Алопеция, эритема, лихенификация на вентральной поверхности шеи этой аллергичной собаки типичны для малассезионного дерматита.
.png)
Фото 25 Атопический дерматит собак. Выраженная эритема лап, вызванная интенсивным зудом и самотравмированием пациентом своих лап.
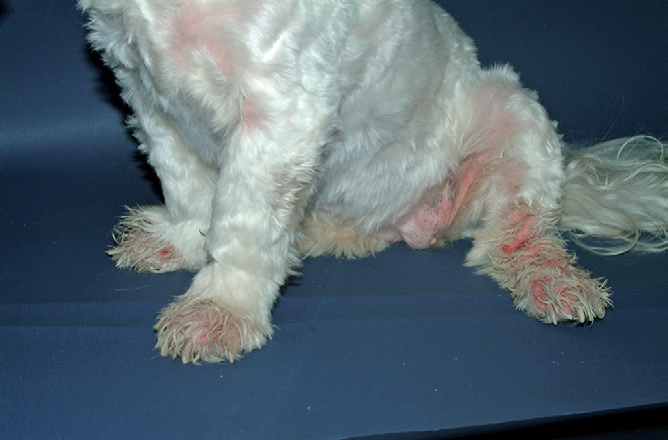
Фото 26 Атопический дерматит собак. Собака с фото 25, демонстрирующая выраженный пододерматит, типичный для атопии. Обратите внимание на эритему кожи живота, что часто встречается при аллергии.

Фото 27 Атопический дерматит собак. Эритема кожи проксимальной части запястья или заплюсны является классическим симптомом атопии и обычно сочетается с зудом в этой области

Фото 28 Атопический дерматит собак. Эритема лапы, вызванная комбинацией аллергии, вызывающей зуд и лизанием лапы.
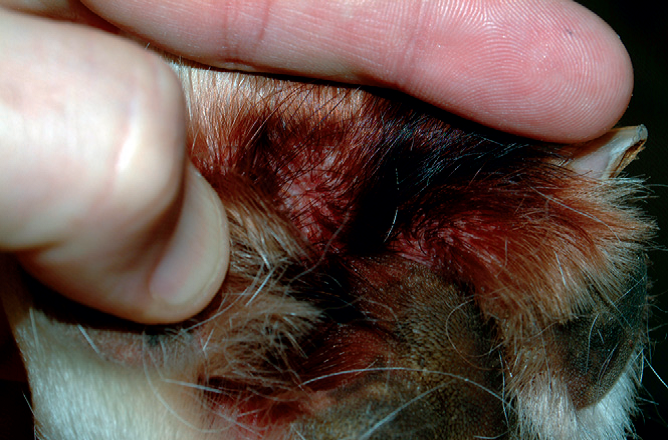
Фото 29 Атопический дерматит собак. Дерматит (эритема и лихенификация) межпальцевого пространства является очень частым симптомом атопии. Часто присутствует вторичная бактериальная или грибковая инфекция.
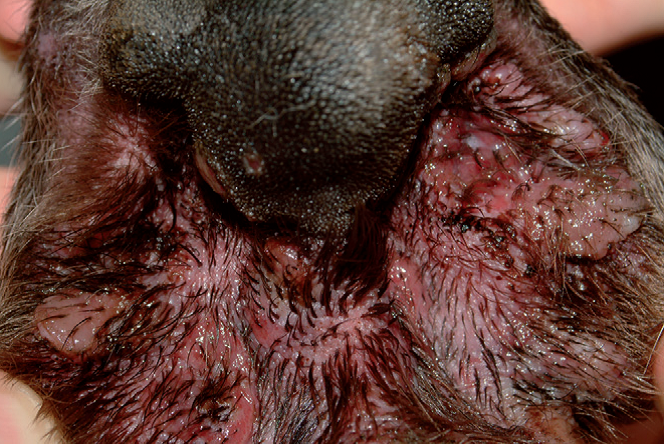
Фото 30 Атопический дерматит собак. Выраженный межпальцевый дерматит с изьязвлением, вызванный вторичной бактериальной и грибковой инфекций.
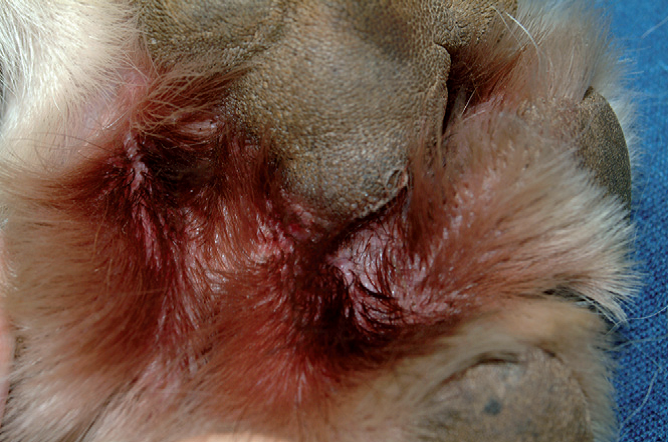
Фото 31 Атопический дерматит собак. Неинфекционный межпальцевый дерматит типичен для атопии.

Фото 32 Атопический дерматит собак. Периокулярная алопеция, лихенификация и слабовыраженное образование корок у атопичной собаки. Периокулярное воспаление с последующим дерматитом – частая находка при атопии

Фото 33 Атопический дерматит собак. Собака с фото 32. Очевиден периокулярный дерматит, вызванный аллергической реакцией.

Фото 34 Атопический дерматит собак. Межпальцевый дерматит с окрашиванием шерсти слюной –очень частая находка при атопии.
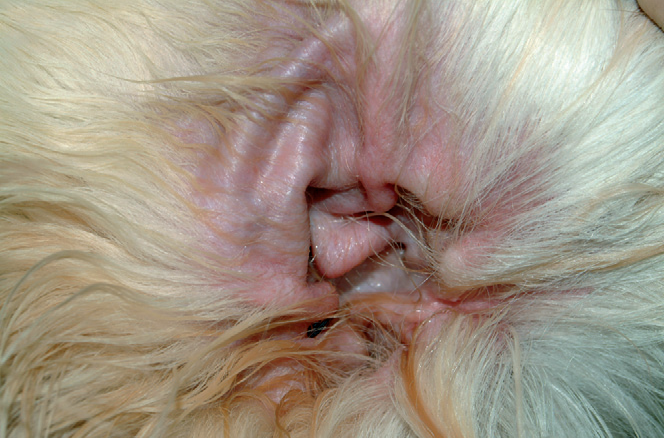
Фото 35 Атопический дерматит собак. Стерильный аллергический отит у собаки с атопией. Обратите внимание на генерализованную эритему без очевидных выделений из ушей.
Текст статьи и фото 1-9 из книги
BSc, BVSc, PhD, CertVD, CBiol, MIBiol, MRCVS
Senior Lecturer in Veterinary Dermatology,
University of Liverpool Small Animal Teaching Hospital, Leahurst Campus, Neston, UK
Как лечится атопический дерматит у собак

Одним из самых распространенных заболеваний в собаководстве является атопический дерматит. Согласно статистике, по сравнению с прошлыми годами количество собак, пораженных этой патологией, стремительно увеличивается. Всему виной, как считают специалисты, современные экологические условия, которые провоцируют восприимчивость организма животных к аллергенам.

Причины заболевания
Появлению атопического дерматита у собак способствует множество факторов. Это могут быть и неблагоприятные климатические условия, и хронические заболевания, и наследственность, и всевозможные аллергены (пыльца, пылевые клещи, продукты жизнедеятельности блох и т. д.) и, конечно же, микроклиматическая среда обитания домашнего питомца.
Дерматит, вызываемый паразитами, присутствует у каждой собаки, но проявляется у животных, за которыми хозяева ухаживают недостаточно хорошо. Очень важно своевременно проводить обработку от блох и клещей, ведь до 80% животных страдают именно от блошиного дерматита, являющегося реакцией на укусы насекомых.
Какие породы более подвержены
Атопический дерматит поражает молодых собак в возрасте от 1 года до 5 лет, но может быть диагностирован и раньше. Первые симптомы дерматита проявляются в полугодовом возрасте, когда аллерген внедряется в организм и заставляет иммунитет вырабатывать антитела-нейтрализаторы, затем патология рецидивирует на протяжении всей жизни.
В группу риска попадают представители таких пород, как бульдоги (французский, американский), боксеры, кокер-спаниели, мопсы, шарпеи, бигли, пудели, золотистые ретриверы, лабрадоры, немецкие овчарки, чау-чау, сеттеры (английский, ирландский).
Однако это не означает, что другие породы не подвержены этому заболеванию.
Основные симптомы
Атопический дерматит обладает ярко выраженной клинической картиной. При этом симптоматика включает в себя основные и дополнительные признаки. К основным симптомам относятся:
- Сильный кожный зуд, доставляющий животному огромный дискомфорт.
- Повреждения кожи, расчесы, ссадины (особенно в области морды и лап), которые появляются из-за того, что собака постоянно чешется и раздирает когтями кожный покров. Попавшая в раны инфекция провоцирует возникновение фурункулов, гиперпигментации, гнойников.
- Выпадение шерсти, алопеция.
- Характерный запах из ушей, напоминающий забродившее дрожжевое тесто.
- Очаговая лихенификация — структурное изменение кожи.

К дополнительным признакам атопического дерматита принято относить:
- чрезмерную сухость кожного покрова;
- немедленную реакцию на аллерген;
- наружную форму аллергического отита;
- поверхностные проявления стафилококкового инфицирования.
Тяжесть заболевания определяется такими факторами, как площадь поражения кожи, длительность обострений и ремиссий.
- легкое течение — болезнь проявляется 1-2 раза в год и длится не более 3 недель;
- средней тяжести — симптомы дают о себе знать 3-4 раза в год, продолжительность заболевания — от 1 до 2 месяцев;
- тяжелая стадия — болезнь диагностируется чаще 4 раз в год, продолжительность обострения — более 2 месяцев.
- легкая степень — 6-8 месяцев;
- средняя — менее 6 месяцев;
- тяжелая — не более 1 месяца.
- легкая степень — одиночные ограниченные пятна;
- средней тяжести — многочисленные поражения кожи;
- тяжелая стадия — многочисленные поражения кожного покрова, которые сливаются в один большой участок и переходят в эритродермию.
Лечение назначается исходя из степени тяжести атопического дерматита, а также возраста и индивидуальных особенностей животного.
Диагностика в ветклинике
Постановке диагноза предшествуют соответствующие диагностические мероприятия, которые проводятся в ветклинике.

Вначале ветеринарный врач собирает анамнез, который поможет ему получить наиболее точную картину заболевания и позволит выяснить природу аллергена. Специалист должен выяснить у хозяина возраст, когда впервые был отмечен дерматит, частоту рецидивов, выраженность симптоматики, зависимость от времен года, а также сведения о родителях и других щенках из помета.
Также врача интересуют вопросы содержания и ухода собаки: режим, проживание в доме других питомцев, паразитарная обработка, возможность уличного проживания, кормление, использование медикаментозных препаратов и даже характер подстилки.
Несмотря на достаточно яркую симптоматику, атопический дерматит нередко путают с другими кожными заболеваниями, поэтому его необходимо идентифицировать от контактного дерматита, крапивницы, пищевой аллергии, реакции на блошиные укусы.
Чтобы иметь возможность поставить точный диагноз и назначить адекватную терапию, ветеринару потребуется изучить кожный соскоб, определить уровень грибной микрофлоры, уровень гормонов в крови. Также к необходимым методам диагностики относятся исследования общего и биохимического анализов крови, анализы мочи, кала.
При необходимости проводится диагностика УФ-лампой (при подозрении у собаки на лишай), биопсия кожи (при подозрении на онкологию) и т. д.
Для исключения пищевой аллергии собаку сажают на строгую диету продолжительностью не менее 6 недель.
Методика лечения и прогноз
Симптоматическое лечение проводится на начальной стадии иммунотерапии, но может назначаться и после: в том случае, если эффект непродолжительный или проявился не в полной мере. Медикаментозные препараты разных групп для лечения атопического дерматита, а также специальные шампуни по уходу за кожным покровом назначаются ветеринаром, самолечение опасно для здоровья собаки и может только усугубить ситуацию.
С дозировкой тоже нельзя экспериментировать, так как доза рассчитывается исходя из массы тела животного.
Обязательно назначаются кортикостероиды. Они имеют мощный и быстрый эффект, снижают активность целого ряда факторов воспаления. Данные препараты относятся к гормональным, их действие направлено на устранение зуда, аллергического отека, покраснений. Самая популярная форма лекарств — таблетки.

Чаще всего назначаются Преднизолон, Метилпреднизолон, Дексаметазон и т. д. Кортикостероиды хорошо справляются с поставленными задачами, однако имеют побочные эффекты: сонливость, одышка, полиурия, кальциноз кожного покрова. При беременности кортикостероиды противопоказаны.
Также врач назначает антигистаминные препараты, которые блокируют рецепторы клеток, связанных с гистаминами. В результате воздействия препаратов аллергические реакции не развиваются, так как гистамин лишается возможности оказывать специфическое действие.
К наиболее популярным антигистаминным средствам относятся антигистаминные препараты второго поколения: Ломинал, Зиртек, Кларитин. Их преимущество в том, что они не вызывают привыкания и действуют продолжительное время. Список побочных эффектов не так обширен, как у препаратов первого поколения (Димедрол, Тавегил, Супрастин), но они все же есть, например, осложнения на сердце.
Старым собакам целесообразно назначать Телфаст, Гисманал, Трексил — препараты третьего и четвертого поколения.
Иногда назначают трициклические антидепрессанты — Амитриптилин, Пиразидол, Тримипрамин.
С зудом поможет справиться Циклоспорин, Окспентифиллин, Мизопростол или Флуоксетин.
Лечение межпальцевого дерматита осуществляется путем применения полиненасыщенных жирных кислот. Их применяют 1 раз в день, дозировка устанавливается ветеринаром. Хорошо себя зарекомендовали льняное, сафлоровое и подсолнечное масла, линолевая и эйкозапентаеновая кислоты.
Если используются масла, то нужно выбирать сорта с холодным отжимом. Дозировка устанавливается ветеринаром с расчетом массы тела. При передозировке у собаки может начаться диарея.
Атопия не является смертельно опасным заболеванием и хорошо поддается лечению. Нужно понимать, что при взаимодействии с аллергеном патология вновь даст о себе знать. При резистентном к лечению зуде, который является довольно редким в ветеринарной практике, животное приходится усыплять. Случаи спонтанного излечения можно назвать единичными.

Что делать в домашних условиях
Лечение собаки с атопическим дерматитом проводится в домашних условиях. Выздоровление невозможно без устранения провоцирующего фактора — аллергена. Для этого необходима полная корректировка системы питания, режима, условий проживания.
Больной собаке должны быть созданы максимально комфортные условия проживания. В комнате, где она содержится, нужно систематически проводить влажную уборку, устраивать проветривание. Подстилка должна быть обработана от паразитов.
От владельца требуется неукоснительное соблюдение рекомендаций ветврача. Превышать дозировку медикаментозных препаратов, назначать собаке лекарства самостоятельно недопустимо.
Ускорить процесс выздоровления можно с помощью холодных фиточаев. В качестве обезболивающего и устраняющего зуд средства используются компрессы с сырым картофелем, настоем эхинацеи. Отвары ромашки аптечной ускоряют процесс регенерации кожи, устраняют воспаление.
Травяные настои корней и листьев окопника ускорят заживление ран. Если атопический дерматит сопровождается грибковой инфекцией, используются цветки календулы.
Очень хорошо при всех видах дерматита помогает компресс из фитонастоя ромашки, календулы, эхинацеи и сока алоэ. Марлю, использующуюся для компресса, обильно смачивают целебным раствором, прикладывают к пораженному участку и фиксируют на 1 час.
Нужно понимать, что народные способы лечения атопического дерматита, несмотря на эффективность, не могут заменять собой консервативную терапию и используются в комплексе с медикаментозными препаратами.
Возможные осложнения
При отсутствии грамотного лечения симптоматика будет нарастать, а длительность обострений — увеличиваться. В запущенных случаях атопического дерматита наступает хроническая форма с массой вторичных проявлений и нарастанием интоксикации организма.

Меры профилактики
Любое заболевание легче предотвратить, чем лечить. Это относится и к атопическому дерматиту. К мерам профилактики, направленным на предупреждение данной патологии, относятся:
- Качественный уход за домашним питомцем (купание, противопаразитарная обработка шерсти и подстилки и т. д.).
- Сбалансированный рацион. Если у собаки имеется дерматит, кормить ее следует специальным кормом премиум-класса с пометкой «гипоаллергенный». Картофельно-рыбная диета так же является одним из вариантов кормления собак с аллергией.
- Разумная физическая активность, прогулки на свежем воздухе.
- Ежедневная влажная уборка в помещении, где содержится животное.
Собаку с атопическим дерматитом необходимо периодически показывать ветеринару — не реже 1 раза в 2 месяца.
Атопический дерматит у собак: фото, признаки и лечение
Атопический дерматит у собак – реакция организма на внешние факторы окружающей среды, вещества, способные вызвать характерные симптомы. Атопия – необычная, странная группа заболеваний наследственного характера. Животные склонны к аллергии с первых месяцев жизни, болезнь характеризуется постоянными рецидивами, плохо поддается лечению. Поэтому собак с наследственной атопией выводят из размножения.
Атопия, причины
В группе риска – питомцы от 2 месяцев до 3 лет, чем раньше происходит отъем щенков от матери, тем быстрее проявляются признаки атопического дерматита. Пищевая непереносимость начинается в любом возрасте.
Примечательно, что щенки из одного помета бывают чувствительны к разным аллергенам. К заболеванию предрасположены немецкие овчарки, мопсы, доги, шарпеи, бульдоги, боксеры, ретриверы. Чаще как причина атопии выступает: пыльца растений, грибки, блохи, пыль, корма.
Основная причина – атака аллергенов иммунными тельцами в коже собаки, выделение гистамина (медиатор воспаления).
Общая информация для владельца

Аллергический дерматит, атопия, диффузный нейродермит, атопический дерматит, аутоиммунная гиперчувствительность кожи у собак – названия одной и той же патологии, проявляется в виде высыпаний на коже.
- сильный зуд;
- расчесы;
- нагноения на коже;
- постоянные воспаления, затрудняющие терапию атопического дерматита собак.
Лечение не эффективно без устранения аллергена. При специфической реакции на несколько факторов одновременно, болезнь почти всегда сопровождается рецидивами.
Постоянное вылизывание проблемной зоны провоцирует повреждение шерстного покрова, обнажение участков кожи, явление известно как аллергическая алопеция.
Симптомы болезни

Точный тип наследования атопического дерматита не обнаружен. Есть закономерность проявления у собак ряда пород и в пределах одной семейной линии.
Симптомы атопического дерматита собак:
- сильно выраженный зуд по телу;
- алопеции;
- высыпания в межпальцевых пространствах, вокруг глаз, ушей, на суставах, в области ануса;
- сухость и себорея;
- расчесы, ранки, нагноения при присоединении грибковой или бактериальной инфекции;
- участки гиперпигментации.
Хронический отит, плохо поддающийся лечению – симптом, сопровождающий пищевую аллергию. Противоотитные средства бессильны, поэтому при диагностике важно отличить собственно отит и проблемы с ушами на фоне атопического дерматита.
Животное ведет себя беспокойно, постоянно чешется, «выкусывает» зудящие места, симптом схож с блошиным дерматитом. Постоянное вылизывание истончает шерсть, провоцирует выпадение, при расчесах образовываются незаживающие раны с огрубевшими, гладко-блестящими краями. Для атопического дерматита характерна сезонность, но при аллергии на фактор, постоянно находящийся рядом с питомцем (сигаретный дым, ароматизаторы, корма и пр.), симптомы будут проявляться круглогодично.
Как проявляется аллергия
Отличительный признак атопии – чес, кожные проявления разного характера и интенсивности. Иногда чес достигает таких пределов, что собака стесывает передние резцы до десен.
Поражается любой участок тела, но наиболее вероятно: морда, подмышки, конечности. При массовом поступлении аллергена не исключен анафилактический шок.

Аллергия у собак: фото зубной аркады, где виды стертые до основания клыки и резцы.
- Эритема, легкая краснота кожи, хорошо заметна у короткошерстных собак светлого окраса. При внимании заводчика эритему видно при расчесывании шерсти.
- Изменение цвета шерсти в сторону потемнения из-за систематического воздействия слюны при вылизывании.
- Алопеция или облысение, частичная или полная потеря шерсти в местах постоянного разлизывания зудящих очагов.
Как вторичные симптомы отмечают пиодермию, гнойные конъюнктивиты, гиперпигментацию, огрубение кожи.
Острая форма влажного дерматита – специфический признаки аллергии, развивается по причине расчесов, сочетается с пиодермой. Диагностируется на морде, крупе, в области анального отверстия. Внешне выглядит как участок сильно увлажненной, зализанной шерсти. При сбривании патологического участка появляются красные, мокнущие очаги дерматита с тяжелым течением.
Наружный отит – часто путают с отодектозом или отитом на фоне воспалительных процессов. Тяжелый отит развивается при неправильном кормлении. Корм для собак при атопическом дерматите является сильным аллергеном, часто ушной канал поражается настолько сильно, что собака теряет слух.
Особенности диагностики атопического дерматита

При появлении одного или нескольких симптомов атопического дерматита собаку доставляют в ветеринарную клинику. В ходе осмотра ветеринар спрашивает о:
- Ранних возникновениях схожих симптомов.
- Признаки болезни у других щенков в помете или у родителей питомца.
- Связи клинических признаков со временем года, цветением растений и т.п.
- Рационе животного.
Стоит рассказать врачу о бытовом применении ароматизаторов воздуха, курении, применении спецсредств для шерсти. Перечислить возможные варианты провокации атопического дерматита, даже самые привычные средства и запахи становятся для собаки аллергенами. Подробное описание анамнеза – залог большей вероятности выявления фактора-провокатора аллергической реакции.
Для уточнения диагноза проводят следующие обследования:
- Анализ крови (клинический, общий, серологический).
- Бактериальный посев.
- Исследование кожи (микроскопия, цитология, гистология).
- Аллергические пробы.
- УЗИ, рентген.
Диагностическая диета проводится с целью исключения пищевой аллергии, исключают кормовую непереносимость. Если аллергия связана с кормлением, состояние животного улучшится, при атопическом дерматите – симптомы останутся неизменными.
Атопический дерматит: стратегия лечения

Лечебный процесс назначают с целью устранения симптомов, вылечить болезнь нельзя. Нет народных методов терапии атопии, гомеопатии, все мероприятия сводятся к облегчению состояния питомца и максимальной его адаптации к внешним условиям.
Первый шаг – выявление и исключение аллергена. Если это удалось сделать, можно считать лечение на 90% успешным.
Как лечить, средства и методы:
- Антигистаминные препараты. Назначают для снятия зуда, предотвращения расчесов.
- Кортикостероиды. Нужны при сильном воспалении кожи или неэффективности антигистаминных средств. Применяют с осторожностью, чтобы не спровоцировать вторичную грибковую или бактериальную инфекцию.
- Антибиотики. Необходимы для предупреждения отитов, конъюнктивитов, дерматитов из-за присоединения бактериальной, грибковой микрофлоры.
- Шампуни с антибактериальным эффектом, Хлоргексидин – для санации кожных покровов.
- Иммуностимуляторы. Показаны как профилактика рецидивов.
- Ранозаживляющие мази. При обширных расчесах и нагноении кожи.
Схему лечения определяет ветеринарный врач. Она будет индивидуальной в каждом случае лечения.
Профилактика атопического дерматита
Основной ход в профилактике – исключение из разведения собак, генетически несущих в себе проблему атопии. Для питомцев с диагностированным заболеванием создают «тепличные» условия, исключают воздействие аллергена (если от выявлен), убирают из рациона промышленные корма, переводят на натуральную пищу. Атопический дерматит требует постоянного наблюдения ветеринарного специалиста и соблюдения рекомендаций врача – заводчиком.
Обзор эффективных мазей от псориаза: какая самая безопасная

Регулярная обработка мазью – один из обязательных методов лечения псориаза на руках, ногах, лице и других частях тела. Жирная текстура таких наружных средств позволяет активным компонентам долго сохраняться на коже, что делает их более эффективными, чем кремы и гели.
В список мазей от псориаза входят два основных вида средств:
- Гормональные. Могут принести неплохие результаты, но имеют множество побочных эффектов.
- Негормональные. Менее эффективны, но более безопасны в сравнении с гормональными.
Гормональные мази от псориаза
В качестве активных компонентов гормональных мазей выступают глюкокортикостероиды – гормоны, способные подавлять активность иммунной системы и уменьшать воспаление. Чаще всего в таких мазях присутствуют следующие компоненты:
- Гидрокортизон: Латикорт, Оксикорт, Гидрокортизон.
- Триамцинолон: Триакорт, Фторокорт.
- Бетаметазон: Белодерм, Акридерм, Целестодерм.
- Клобетазол: Пауэркорт, Кловейт.
- Метилпреднизолон: Камфодерм, Адвантан.
Единственным плюсом гормональных мазей считают быстрое появление результатов. Минусов же гораздо больше, и к ним относятся:
- привыкание со временем;
- наличие синдрома отмены;
- серьезные побочные эффекты;
- невозможность применения длительными курсами;
- влияние на гормональный фон;
- риск рецидивов после отмены препарата.
Дерматологи не рекомендуют применение гормональных мазей при поражении более 20% кожного покрова. Также не стоит наносить их на участки чувствительной кожи: в области шеи, складок кожи, лица, места опрелостей. Без назначения врача такие препараты использовать нельзя, даже если они продаются без рецептов. Из-за бесконтрольного применения может нарушиться работа надпочечников, что поведет за собой серьезные проблемы и заболевания.
Негормональные мази от псориаза
В меру эффективными и одновременно недорогими мазями от псориаза считают негормональные средства. К их преимуществам в сравнении с гормональными можно отнести:
- относительная безопасность;
- отсутствие привыкания;
- более низкая стоимость;
- возможность длительного применения без вреда для здоровья;
- отсутствие серьезных побочных эффектов;
- сохранение гормонального фона;
- отсутствие нагрузки на печень и почки;
Но даже при всех плюсах назвать негормональные мази от псориаза действительно эффективными нельзя. В отличие от гормональных, они оказывают гораздо более слабое действие. Их эффект проявляется не так быстро, поэтому их назначают только при легких проявлениях псориаза. Еще их считают более безопасными для лечения псориаза у детей.
Негормональные мази устраняют шелушение, отечность, зуд, снимают воспаление и раздражение. Кроме того, несмотря на более безопасный состав, применение таких средств не исключает развитие аллергической реакции, если у человека есть непереносимость того или иного компонента.
В зависимости от оказываемого действие все негормональные мази делятся на несколько категорий:
- Другие: ихтиоловая, картолиновая, солидоловая, дегтярная, нафталановая. Обладают противовоспалительным и антисептическим действием. Но нужно учитывать, что такие мази не рекомендованы при прогрессирующей стадии псориаза и при больших очагах поражения. Дегтярная мазь противопоказана при фототерапии, поскольку она обладает фотосенсибилизирующим эффектом.
- Фитопрепараты. Сюда относятся средства на основе шалфея, чистотела, алоэ, девясила и других растительных компонентов. Считаются наиболее безопасными из всех негормональных мазей. Но растительная основа может вызывать аллергические реакции.
- Кератолитики: цинковая, салициловая, цинково-салициловая. Их основное свойство – отшелушивание омертвевших клеток, которые при псориазе не успевают отторгаться. Кератолитики могут вызывать усиление воспалительных реакций, ощущение жжения и усиление пигментации окружающей здоровой кожи.
В качестве вспомогательных негормональных средств при псориазе используют увлажняющие мази. Но они лишь помогают устранить ощущение сухости и стянутости кожи.
Особенности негормональных мазей
Салициловая мази от псориаза – одна из самых недорогих, но нужно учитывать, что ее действия при таком серьезном заболевании часто недостаточно. Они показывают хорошие отшелушивающий, смягчающий и антисептический эффекты, но, как и у других негормональных мазей, они проявляются не менее чем через 2 недели, а иногда и позже.
То же можно сказать про применение мази на основе солидола от псориаза. Кроме того, это очень специфические средства, которые имеют резкий запах. Он может оставаться на мебели и одежде, и его очень трудно отстирать.
Среди перечисленных мазей нет тех, относительно применения которых проводились бы клинические испытания. Это говорит, что их эффективность подтверждается лишь опытом некоторых пользователей. Клинические же испытания проводились только относительно таких препаратов:
Это говорит о том, что их применение действительно может принести пользу. Но у Пимекролимуса при бесконтрольном использовании есть риск присоединения инфекции, а Кальципотриол нельзя применять при поражении более 30% поверхности кожи, поскольку это может привести к гиперкальциемии.
Единственным максимально безопасным средством остается пиритион цинка. Таким образом, отвечая на вопрос, какая мазь лучше от псориаза, можно сказать, что Цинокап. Но это не отменяет того, что ее эффект все равно слабее, чем у гормональных средств.
Какую же мазь выбрать
Решать, какой мазью лечить псориаз, должен только профессиональный дерматолог. Его задача – выбрать самый безопасный и одновременно эффективный препарат. В клинике «ПсорМак» уже более 25 лет практикуют лечение мазью против псориаза, изготавливаемой по авторской рецептуре. В составе нет гормональных компонентов, что обеспечивает средству следующие преимущества:
- возможность применения детьми и беременными;
- отсутствие синдрома отмены и привыкания;
- мягкое воздействие без провокации рецидивов;
- отсутствие противопоказаний.
Но наши специалисты понимают, что даже самая эффективная мазь для лечения псориаза должна подходить пациенту. Поэтому перед назначением мы обязательно проводим полную диагностику.

Кроме того, в лечении псориаза важен комплексный подход. В связи с этим наши дерматологи разрабатывают для пациента индивидуальную диету, а при необходимости дают направление на иглорефлексотерапию и психотерапию. Если вы хотите добиться длительного рецидива и перестать ежедневно бороться с неприятными симптомами, запишитесь на консультацию в «ПсорМак», и мы подберем для вас индивидуальную схему лечения.
Атопический дерматит и диатез — симптомы и лечение
Что такое атопический дерматит и диатез? Причины возникновения, диагностику и методы лечения разберем в статье доктора Алексеева Михаила Евгеньевича, аллерголога со стажем в 52 года.
Над статьей доктора Алексеева Михаила Евгеньевича работали литературный редактор Маргарита Тихонова , научный редактор Владимир Горский

Определение болезни. Причины заболевания
Атопический дерматит (эндогенная экзема) — это хронически рецидивирующее воспалительное заболевание кожи, которое сопровождается мучительным зудом и появлением экзематозных и лихеноидных высыпаний.
Такая форма дерматоза часто протекает одновременно с другими аллергическими болезнями, например, бронхиальной астмой, аллергическим ринитом и конъюнктивитом, пищевой аллергией, а также с ихтиозом. Это сочетание усугубляет течение атопического дерматита.
Краткое содержание статьи — в видео:
Распространённость атопического дерматита
Заболеваемость детей составляет 10-12 % случаев, а заболеваемость взрослых — 0,9 %, из которых 30 % параллельно болеют бронхиальной астмой, а 35 % — аллергическим ринитом [17] .
Причины и факторы риска атопического дерматита
Атопический дерматит является иммунозависимой болезнью. Мощным фактором его развития являются мутации в генах, кодирующих филаггрин — структурный белок кожи, который участвует в образовании кожного барьера, препятствует потере воды и попаданию большого количества аллергенов и микроорганизмов. Поэтому в основном атопический дерматит наследуется от родителей, причём чаще всего от матери, чем от отца [1] [18] [19] .
Сама по себе такая генетическая мутация не приводит к атопическому дерматиту, но предрасполагает к его развитию. Такую «запрограммированную» склонность сейчас принято называть диатезом. Он не является самостоятельным заболеванием и может привести к развитию атопического дерматита только под влиянием провоцирующих факторов. К ним относятся:
- атопены — экологические аллергены, вызывающие образование аллергических антител, повышая чувствительность тучных клеток и базофилов:
- пищевые атопены (коровье молоко, пшеница, раки, крабы, соя, шоколад, цитрусовые);
- пыльцевые атопены (амброзия, полынь, берёза, ольха);
- пылевые атопены (шерсть животных, постельные клещи, плесневые грибы, бумажная пыль, лаки, краски);
- продукты питания (сладости, копчёности, острые блюда, спиртные напитки);
- медикаменты (антибиотики, витамины, сульфаниламиды, производные пиразолона);
- переохлаждение;
- эмоциональный стресс.
Значительную роль в обострении атопического дерматита играют:
- Внешние факторы:
- климатические условия (болезнь чаще возникает в скандинавских странах в весенне-осенний период);
- загрязняющие вещества бытовой среды (дым, духи);
- испарения растворителей (ацетон, скипидар);
- вредные условия труда (загрязнение кожи твёрдыми масляными частицами, частое трение и давление, агрессивные растворители и моющие средства).
- Внутренние факторы:
- вирусные инфекции (ВЭБ-мононуклеоз, СПИД, инфекционные гепатиты);
- болезни ЖКТ (панкреатиты, инфекционные гастриты);
- заболевания эндокринной системы (тиреотоксикоз, дисменорея, менопауза).
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы атопического дерматита
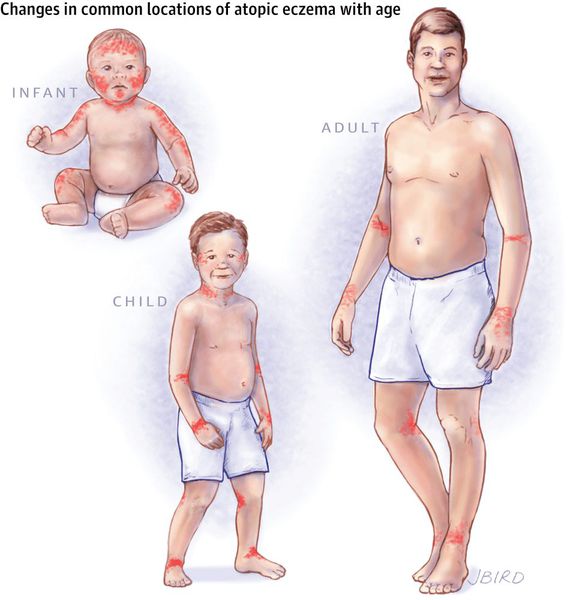
Клиническая картина заболевания зависит от возраста пациента, в котором впервые возникли его симптомы. Начинается болезнь, как правило, в раннем детстве и к школьным годам затихает, но во время полового созревания и позже она может возникнуть снова.
Выделяют три фазы заболевания:
- младенческая — от 7-8 недель до 1,5-2 лет;
- детская — от 2 до 12-13 лет;
- взрослая — от начала полового созревания и старше.
По мере смены этих фаз локализации атопического дерматита постепенно меняются.
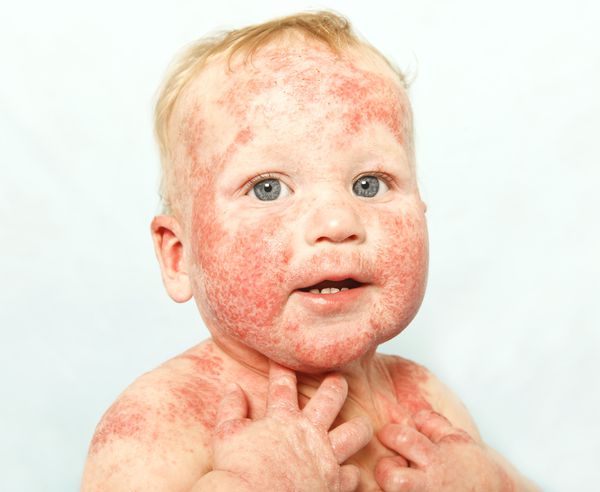
В младенческой фазе атопический дерматит протекает остро в форме младенческой экземы. При этом возникают красные отёчные папулы (узелки) и бляшки, которые мокнут и покрываются коркой. В основном они покрывают кожу щёк и лба, боковой поверхности шеи, верхней части груди, сгибательной поверхности конечностей и тыльной стороны кистей рук. На волосистой части головы образуется скопление чешуек-корок — гнейс.
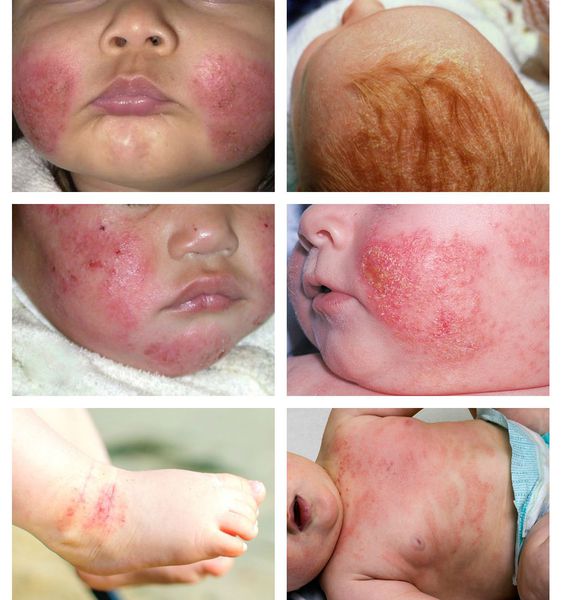
В детской фазе заболевание протекает в форме детской экземы. Первыми признаками в этот период являются зуд кожи и лёгкий отёк, сглаживающий мелкие складки. При этом складка нижнего века, наоборот, становится более выраженной (симптом Денни).
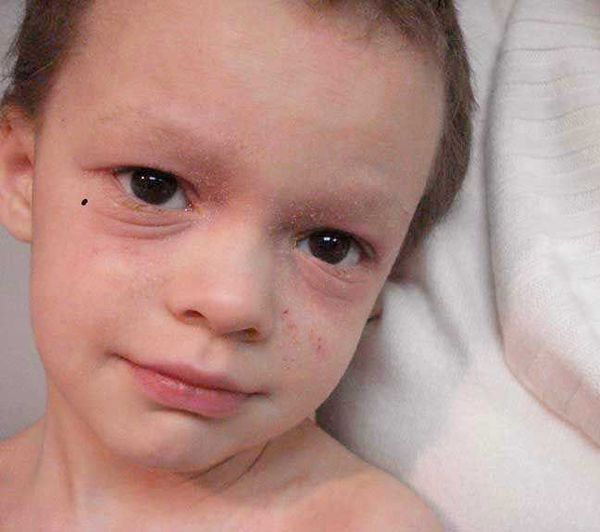
Первичным элементом кожной сыпи становятся везикулёзные (пузырьковые) высыпания. Затем образуются экзематозные бляшки величиной с монету, покрытые мелкими кровянистыми корками. По-другому эту сыпь называют экземой сгибов, т. к. в основном она располагается на сгибательной поверхности рук и ног.
Единственный постоянный симптом болезни, который появляется независимо от возраста, — это сильный, иногда мучительный зуд. При различных повреждениях в коже накапливаются медиаторы воспаления, снижающие порог её чувствительности к различным раздражителям. Из-за этого при расчёсывании возникает экзематозное воспаление [22] .
Течение атопического дерматита зависит от времени года: зимой заболевание обостряется и возникают рецидивы, а летом наблюдается частичная или полная ремиссия [3] .
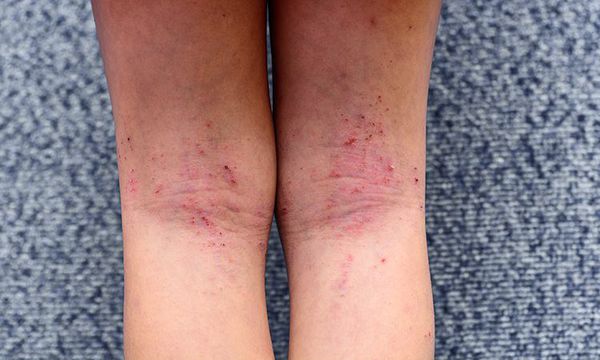
При обострении заболевания на месте регрессирующих высыпаний появляется шелушение, папулы, похожие на красный плоский лишай, и очаги лихенификации — утолщение кожи с увеличением складок. Процесс становится распространённым. Сыпь поражает в основном кожу сгибов локтевых и коленных суставов, лица, шеи и кистей рук. Нередко она стойко держится в области тыльной поверхности кистей рук, приобретая картину «хронической экземы кистей у атопика».
При продолжительном обострении общее состояние ухудшается. У некоторых возникают признаки астено-депрессивного синдрома — повышенная утомляемость, раздражительность, тревожность.
В период ремиссии кожа отличается сухостью (атопический ксероз), бледностью и раздражимостью.
Помимо основных проявлений болезни, т. е. экзем и зуда, становятся более выраженными симптомы сопутствующих заболеваний, таких как:
- фолликулярный кератоз («гусиная» кожа);
- вульгарный ихтиоз (шелушение кожи, складчатость ладоней) — встречается в 1,6-6 % случаев.
У людей с врождённым ихтиозом нередко развивается субкапсулярная катаракта.
При нерациональном лечении и повторном воздействии раздражающих средств помимо свежих высыпаний появляются парадоксальные вегетативные реакции кожи:
- усиленное потоотделение на сухих и здоровых с виду участков кожи (возникает мое мере стихания обострения);
- в ответ на механическое раздражение кожа становится резко белой.
Кроме того, появляются такие симптомы, как:
- периорбитальные изменения (складки под нижними веками, тени);
- полиаденит (воспаление множества лимфоузлов) — возникает при тяжёлом течении заболевания [2] .
Патогенез атопического дерматита
В основе патогенеза атопического дерматита лежит патологическая реакция организма. Она возникает из-за сложного взаимодействия трёх факторов [4] :
- дисфункции кожного барьера — основополагающий фактор;
- воздействия окружающей среды;
- нарушения иммунной системы.
Изменение проницаемости кожи связано с дефицитом филаггрина, который возникает из-за дефекта генов, регулирующих строение рогового слоя эпидермиса. Другими причинами нарушения кожного барьера являются:
- снижение уровня керамидов — липидов (жиров), которые защищают кожу от агрессивного влияния окружающей среды и предупреждают потерю влаги;
- увеличение протеолитических ферментов — веществ, отвечающих за скорость реакции клетки на раздражители;
- повышение электрокинетической активности клеток эпителия [5] ;
- усиление потери влаги через эпидермис. [6][7] .
Также защитный барьер кожи повреждается из-за внешнего воздействия протеаз клещей домашней пыли и золотистого стафилококка [7] .
Когда защитный барьер кожи нарушен, она становится более проницаемой для аллергенов, токсинов и раздражающих веществ, при проникновении которых возникает патологический иммунный ответ. Как правило, он протекает с участием Т-хелперов второго типа (Th2) — клеток, усиливающих адаптивную иммунную реакцию. Они приводят к продукции интерлейкинов (ИЛ-4, ИЛ-5, ИЛ-13), которые активируют В-лимфоциты, производящие иммуноглобулин Е (IgE), запускающий аллергическую реакцию. В результате в периферической крови происходит увеличение эозинофилов — лейкоцитов, которые участвуют в развитии аллергической реакции и защищают организм от аллергенов.
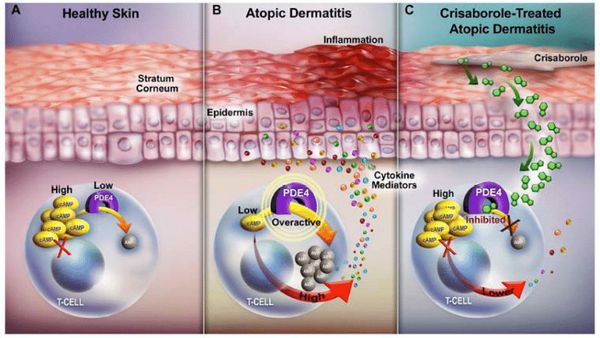
Расчёсывание при возникшем иммунном ответе травмирует кожу и стимулирует кератиноциты к выработке провоспалительных цитокинов, приводящих к хроническому воспалению.
Все эти изменения в эпидермисе становятся причиной усиленного поглощения аллергенов, микробной колонизации кожи, а также снижения порога чувствительности к холодовым и тактильным раздражителям [8] .
Классификация и стадии развития атопического дерматита
Классификация атопического дерматита основывается на оценке степени распространённости процесса, характера поражения и выраженности зуда [4] . В связи с этим выделяются два варианта течения заболевания:
- Лёгкое — характерно для людей с высоким уровнем антител IgE к пищевым и пылевым атопенам. Такое течение отличается сыпью в виде очагов экземы и участков лихенизации, располагающейся на коже шеи, лица и сгибов крупных суставов. В ответ на раздражители кожа белеет или приобретает смешанный оттенок. Обострение возникает в основном в весеннее и осеннее время до 4 раз в год. Поддаётся лечению топическими кортикостероидами и ингибиторами кальциневрина. Для предотвращения рецидива проводится санаторно-курортного лечение.
- Тяжёлое — свойственно пациентам с сопутствующими заболеваниями и склонностью к контактной чувствительности к металлам при нормальном уровне антител IgE. Течение отличается лихеноидными и экзематозными высыпаниями, которые затрагивают все конечности, туловище, лицо и шею. Подмышечные и бедренные лимфоузлы увеличиваются до размера лесного ореха и становятся плотными и малоболезненными. Щетинковые волосы бровей обламываются. При обследовании выявляется контактная чувствительность к никелю и хрому. Чаще болеют женщины. Регрессирует только под влиянием системной терапии иммуносупресссантами, кортикостероидами и селективной УФА. Пациенты с этим течением госпитализируются более 4 раз в год.
В зависимости от степени вовлечения кожного покрова различают три формы болезни:
При ограниченной форме высыпания возникают на коже шеи, локтевых и подколенных сгибов, тыльной стороне кистей и стоп, в области лучезапястных и голеностопных суставов. За пределами этих очагов кожа с виду здорова. Зуд приступообразный.
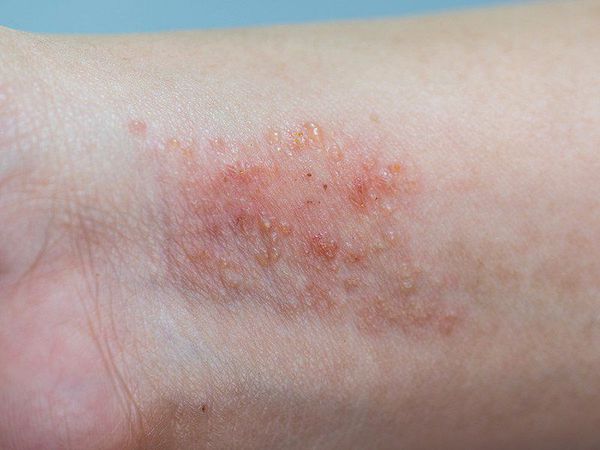
При распространенной форме сыпь появляется на коже предплечий, плеч, голеней, бёдер и туловище. На красновато-отёчном фоне возникают обширные участки лихеноидных папул с расчёсами и корками. Границы очагов поражения нечёткие. Кожные покровы сухие с отрубевидным шелушением. Зуд приводит к бессоннице.
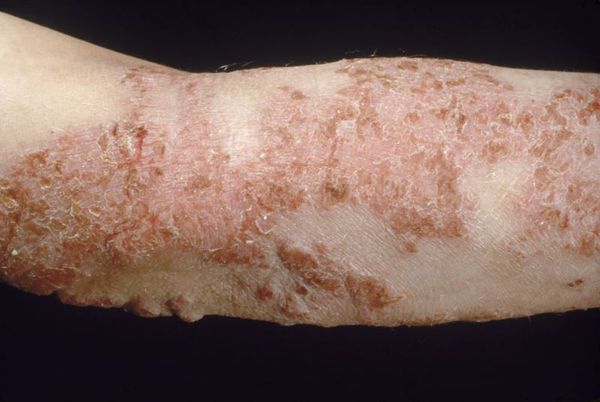
При универсальной форме сыпь покрывает более 50 % поверхности кожи кроме ладоней и носогубного треугольника. Кожа ярко красного цвета, напряженная, уплотнённая, покрыта многочисленными трещинами, особенно в складках. Пациентов беспокоят нестерпимый зуд, приводящий к расчёсам, глубоко травмирующим кожу. Щетинковые волосы обломаны в области бровей и усов. Возникает лихорадка до 38,2 °C и озноб.
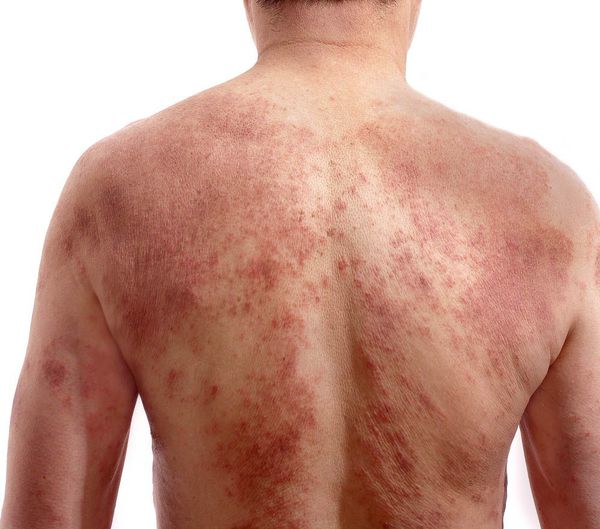
По характеру преобладающих высыпаний выделяют три типа атопического дерматита:
- эритематозно-сквамозный с лихенизацией (чаще возникает в детстве);
- экссудативный;
- лихеноидный (чаще поражает взрослых) [23] .
Осложнения атопического дерматита
При развитии болезни часто возникают различные инфекционные осложнения, связанные со стадией обострения. В период стабилизации кожа в участках поражения подвержена появлению импетиго [9] .
Осложнения младенческой фазы:
- Кандидоз — начинается с появления в глубине складок белесоватой полоски размокшего рогового слоя. Затем возникают мелкие пузырьки и обширные эрозии, по краям которых появляются отсевы вялых пустул.
- Герпетиформная экзема Капоши — на коже появляются пузырьки и пустулы с пупкообразным западением в центре и размером с булавочную головку или горошину. Серозное содержимое пузырьков быстро становится геморрагическим (наполняется кровью). Сыпь чаще появляется на коже лица, шеи и волосистой части головы, реже — в местах расчёсов на туловище и конечностях.
Осложнения детской фазы:
- Стафилококковое импетиго — проявляется сыпью в виде вялых пузырьков размером с горошину или лесной орех. Если их вскрыть, то на коже остаются повреждения, окружённые обрывками эпидермиса.
- Контагиозный моллюск — появляются полусферические телесные или розоватые папулы величиной с булавочную головку или больше с пупкообразным вдавлением в центре. Элементы могут быть единичными и множественными. При надавливании пинцетом на моллюск выделяется беловатая крошковатая масса — «моллюсковые тельца».
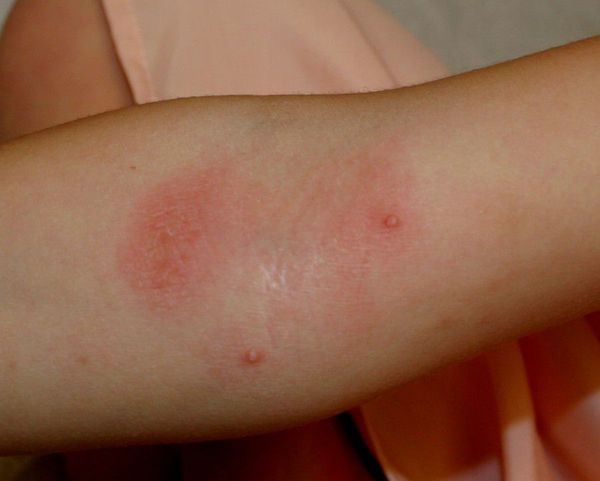
- Хроническаяпапилломавирусная инфекция — на тыле кистей и лице возникают плоские узелки. Их размер достигает 3-5 мм в диаметре. Они слегка возвышаются над поверхностью кожи, имеют округлую или многогранную форму, по цвету могут быть жёлтыми или не отличаться от здоровой кожи.
Осложнения взрослой фазы:
- Дерматофитии — на любых участках тела появляются грибковые поражения. Чаще они поражают паховые складки, ягодицы, бёдра и голени. На вид очаги грибка бледного цвета, покрыты отрубевидными чешуйками. Его границы розово-красного цвета, они чётко отграничивают очаг от здорового эпидермиса. По краям располагается выпуклый прерывистый валик, который состоит из папул, мелких пузырьков и корочек.
- Кератомикозы — отрубевидный лишай, который появляется в виде высыпаний светло-коричневого цвета, пятен неправильной формы с неровными «ажурными» краями. У людей с тёмной кожей эти пятна тёмно-коричневого цвета, покрыты еле заметными отрубевидными чешуйками, которые при поскабливании становятся хорошо заметными. Когда заболевание проходит, пятна остаются депигментированными и не поддаются загару.
Атопический дерматит значительно нарушает качество жизни пациента и членов его семьи. Внешний вид человека с зудящим дерматитом вызывает у окружающих беспокойство из-за инстинктивной осторожности заразиться паразитарным дерматозом. Сладострастное выражение лица больного, которое появляется от «оргазма» при расчёсывания очагов, ассоциируется у окружающих с психическим расстройством. Поэтому судьбе человека с атопическим дерматитом не позавидуешь: она мало отличается от судьбы прокажённого. Если добавить к этому невежество медицинских работников, которые не знают дерматологии и дают случайные рекомендации по лечению, то картина трудностей в общении со сверстниками становится полной [20] .
Длительные обострения атопического дерматита осложняются неврастеническим, депрессивным синдромами и истерией. По сути, это проявление чрезмерно выраженных черт характера, которое уходит сразу после выздоровления.
Диагностика атопического дерматита
У данного заболевания нет специфического лабораторного анализа, поэтому диагноз основывается на выявлении симптомов с учётом критериев Rajka [2] и оценки степени тяжести по шкале SCORAD.
Согласно критериям Rajka, речь об атопическом дерматите идёт, если у пациента есть три основных или дополнительных критерия и более [21] .
- Основные критерии:
- зуд;
- экземы;
- хроническое течение;
- наличие атопического дерматита у родственников.
- Дополнительные критерии:
- начало заболевания в детском возрасте;
- повышение IgE в сыворотке крови;
- сухость кожи и т.д.
Чтобы определить степень тяжести п о шкале SCORAD, нужно оценить объективные и субъективные критерии. К объективным относят интенсивность и распространённость поражений, к субъективным — интенсивность зуда днём и нарушение сна. Общая оценка высчитывается по определённой формуле. Максимальный возможный балл — 103, он указывает на крайне тяжёлое течение болезни.
О стадии заболевания можно судить по двум вегетативным изменениям:
Также для установления диагноза необходимо выявить специфические антитела класса IgE к экологическим аллергенам. С этой целью проводятся накожные аппликационные тесты, но только если у пациента выявлена гиперчувствительность замедленного типа.
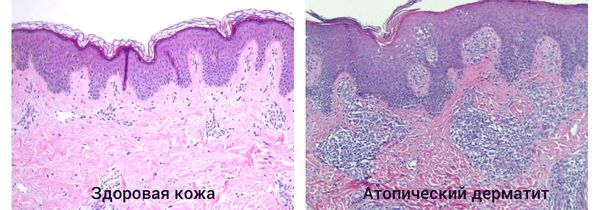
При гистологическом исследовании участка поражённой кожи возникает следующая картина:
- в поверхностных слоях кожи вокруг кровеносных сосудов скапливаются клеточные элементы с примесью лимфы и единичными эозиновилами;
- в эпидермисе нарушен процесс ороговения клеток — отсутствует зернистый слой;
- в участках хронического воспаления эпидермиса наблюдается его утолщение, утолщение рогового слоя, межклеточный отёк и иногда спонгиозные пузырьки [4] .
Часто атопический дерматит можно спутать с другими заболеваниями. Чтобы избежать ошибки, проводится дифференциальная диагностика с простым и аллергическим контактным дерматитом, монетовидной экземой, простым лишаем Видаля, псориазом, чесоткой, себорейной экземой, микозом гладкой кожи, СПИДом, энтеропатическим дерматитом и гистиоцитозом.
Для этого прибегают к лабораторным исследованиям:
- выявление патологии тромбоцитов для исключения синдрома Вискотта — Олдрича;
- оценка иммунного статуса для исключения синдрома Джоба;
- микроскопия чешуек при подозрении на дерматомикоз.
Иногда, чтобы отличить болезнь от другой патологии, достаточно посмотреть на локализацию сыпи. Например, при вульгарном псориазе поражаются разгибательные поверхности, а при атопическом дерматите — сгибательные [17] .
Лечение атопического дерматита
Тактика лечения зависит от тяжести и длительности заболевания:
- при лёгком течении болезни без чувствительности к аллергенам и осложнений возможно амбулаторное лечение;
- при тяжёлом течении и реакции организма на атопены требуется госпитализация.
Базисная терапия включает приём противовоспалительных, противозудных и гипосенсибилизирующих средств, угнетающих аллергическую реакцию [10] [12] .
В первую очередь необходимо избавиться от зуда. Так как он связан с воспалением, для его устранения могут использоваться антигистаминные и седативные препараты, топические кортикостероиды или ингибиторы кальциневрина (Такролимус и Пимекролимус) [13] .
При развитии среднетяжёлой и тяжёлой формы болезни, если топические препараты не помогают, больному вводят Дупилумаб (противопоказан пациентам младше 18 лет).
Второй задачей лечения является коррекция сухости кожи (ксероза), сосудистых и обменных нарушений. Для этого нужно устранить провоцирующие факторы, избегать запоров и диареи, принимать антигистаминные, седативные и иммунокорригирующие средства. Также показана рефлексотерапия, облучение кожи ультрафиолетом, селективная фототерапия и фотохимиотерапия. На кожу накладывают антисептические влажно-высыхающие повязки, горячие припарки и аппликации из парафина и наносят мази с кортикостероидами.
Диетотерапия проводится в три этапа:
- I этап — диагностическая диета. Она направлена на исключение из рациона продукта, который предположительно стал аллергеном. Если на протяжении этой диеты состояние пациента улучшилось, то аллергия к продукту подтверждается.
- II этап — лечебная диета. Нацелена на исключение не только всех пищевых аллергенов, но и провоцирующих факторов;
- III этап — расширение рациона во время ремиссии [14] .
При младенческой форме заболевания следует уделять особое внимание прикорму: он должен быть гипоаллергенным. Для этого нужно исключить такие продукты и вещества, как молоко, глютен, сахар, соль, бульон, консерванты, искусственные красители и ароматизаторы. Если у ребёнка есть желудочно-кишечные нарушения, то первым прикормом должны стать безмолочные каши промышленного производства, в составе которых нет сахара и глютена (например, гречневая, рисовая и кукурузная). В случае запоров или избыточной массы тела малыша прикорм начинают с пюре из кабачков, патиссонов, капусты и других овощей. Белковая часть рациона включает пюре из мяса кролика, индейки, конины и ягнёнка. Фруктовый прикорм состоит из зелёных и белых яблок. Соки рекомендуется давать только к концу первого года жизни.
При общем лечении рекомендуется использовать «Дезлоратадин»: в форме сиропа его можно давать детям от года, в форме таблеток — начиная с 12-13 лет. Короткий курс г люкокортикостероидов в форме таблеток показан только в случае тяжёлого обострения. Мази, гели и кремы с глюкокортикостероидами также рекомендованы при обострении и тяжёлой форме болезни [15] . К ним относятся гидрокортизон, флутиказон и другие. Активированный пиритион цинка в виде 0,2 % аэрозоля, крема и 1 % шампуня применяют с учётом его способности провоцировать обострение вирусных заболеваний и усиливать действие солнца [14] .
При госпитализации проводится инфузионная терапия — внутривенное введение раствора «Циклоспорин» с начальной дозой 2,5 мг/кг в сутки. В тяжёлых случаях доза может быть увеличена до 5 мг/кг в сутки. При достижении положительного результата дозировку постепенно снижают до полной отмены. Комплексно рекомендуется применять увлажняющие и смягчающие кремы «Локобейз Рипеа», «Ликоид Липокрем», «Липикар» и молочко «Дардиа».
Стойкой ремиссии способствует проживание в течение 2-3 лет на территории с тёплым климатом (Средиземноморье, климат пустыни, высокогорье) [10] .
Прогноз. Профилактика
При достижении школьного возраста обычно наступает стойкая ремиссия. Обострения возникают крайне редко. У пациентов с сопутствующим ихтиозом, бронхиальной астмой и аллергическим риносинуситом заболевание затягивается до взрослого возраста.
Спрогнозировать течение атопического дерматита можно с помощью оценки электрокинетической подвижности клеток буккального эпителия: чем ниже показатель, тем тяжелее будет протекать болезнь [10] [11] .
К профилактике заболевания относят:
- обучение пациента и членов его семьи правилам ухода за кожей, грамотному использованию лекарств и пр.;
- консультирование по поводу коррекции факторов риска развития неинфекционных заболеваний;
- проведение мероприятий по сохранению беременности у пациенток с атопическим дерматитом, начиная с первой половины срока беременности;
- соблюдение диеты кормящей матерью и новорождённым;
- лечение сопутствующих заболеваний;
- длительный приём «Дезлоратадина».
В качестве профилактики также применяется препарат «Рузам», который длительно подавляет аллергические реакции и модулирует иммунную реакцию организма. [16] . Перед его применением проводится проба с препаратом.
В случае начала обострения заболевания рекомендуется следующая формула профилактики: сон 8-10 часов в день + гипоаллергенная диета + ежедневные четырёхчасовые прогулки.
Атопический дерматит, или нейродермит
Для характеристики кожного поражения в виде папулезно-везикуальных высыпаний, гиперемии, инфильтрации, сухости, шелушения, лихенификации чаще используются термины «атопический дерматит» и «нейродермит». По клиническому течению атопический дермат
 |
Для характеристики кожного поражения в виде папулезно-везикуальных высыпаний, гиперемии, инфильтрации, сухости, шелушения, лихенификации чаще используются термины «атопический дерматит» и «нейродермит». По клиническому течению атопический дерматит подразделяют на ограниченный и диффузный. Для атопического дерматита ограниченного характера типичная область локализации – затылок, задняя поверхность шеи, локтевые и подколенные сгибы, предплечья, внутренняя поверхность бедер. При ограниченном атопическом дерматите бывает один-два, реже несколько очагов поражения. Заболевание сопровождается сухими высыпаниями, мокнутие не характерно.
Диффузный атопический дерматит отличается от ограниченного более распространенным процессом. Иногда процесс принимает генерализованный характер. Наряду с нерезко ограниченными буровато-красными участками инфильтрированной и лихенизированной кожи, которые могут охватывать обширные поверхности, отмечаются отдельные плоские блестящие узелки, множественные экскориации. Кожа больных диффузным атопическим дерматитом отличается сухостью. У некоторых больных наблюдается везикуляция и мокнутие. При этом в клинической картине заболевания преобладают, наряду с инфильтрацией и лихенизацией, отечность кожи, папулы, везикулы, эрозии и эритема островоспалительного характера. Больных беспокоит непрекращающийся зуд. На участках разрешившихся высыпаний остается временная гиперпигментация кожи. При диффузном атопическом дерматите отмечается хронически рецидивирующее течение с частыми и длительными обострениями. Очень часто у больных атопическим дерматитом наблюдаются респираторные проявления атопии: бронхиальная астма, риноконъюнктивит.
| Наряду с атопическим дерматитом, или нейродермитом, который хорошо известен дерматологам, встречается тяжелый, генерализованный атопический дерматит, который протекает с постоянными явлениями экзематизации и пиодермии. Для него характерно сочетание с атопическими заболеваниями респираторного тракта в виде аллергических риносинуситов, конъюнктивитов и атопической бронхиальной астмы. Тяжелое течение заболевания нередко приводит к инвалидности. Лечение этих больных представляется крайне затруднительным, что обусловлено часто встречающейся лекарственной непереносимостью |
Одна из особенностей течения атопического дерматита — гнойная кожная инфекция, проявляющаяся в виде пиодермии, для которой характерны мелкие пустулезные высыпания, носящие поверхностный характер. Типичным для этих больных является герпес симплекс, который может локализоваться на коже лица, рук, ягодиц, на слизистых оболочках и способен мигрировать на новые участки. Предрасположенность больных атопическим дерматитом к стафилодермии, герпетической инфекции считается клиническим признаком недостаточности иммунитета. Конъюнктивит при атопическом дерматите иногда носит сезонный характер и является проявлением поллиноза, хотя в большинстве случаев он наблюдается круглогодично. При посеве содержимого с конъюнктивы часто идентифицируется золотистый стафилококк.
Таким образом, можно выделить синдром, который характеризуется сочетанием тяжелого генерализованного атопического дерматита с чередованием распространенной экзематизации и пиодермии и респираторных проявлений атопии. При этом отмечается чрезвычайно высокий уровень IgE, сенсибилизация почти ко всем атопическим аллергенам. Сочетание аллергических IgE опосредованных реакций и иммунодефицита, клинически проявляющегося в рецидивирующей пиодермии, герпетической инфекции и подтвержденного результатами иммунологического исследования, является одним из патогенетических механизмов развития этого синдрома. Особая тяжесть заболевания, молодой возраст больных, неэффективность традиционных методов терапии позволили выделить это заболевание и назвать его тяжелым атопическим синдромом (Ю. А. Порошина, Е. С. Феденко, В. Д. Прокопенко, 1985 год).
К сожалению, традиционные методы терапии недостаточно эффективны при лечении тяжелого атопического синдрома. Глюкокортикостероиды, обладающие выраженным противовоспалительным, антиаллергическим действием, нередко приводят к стероидозависимости и вызывают ряд тяжелых осложнений в виде обострений очагов инфекции и пиодермии. Обострение пиодермии вызывает необходимость антибактериальной терапии, которая, как правило, обостряет атопический дерматит или осложняется в связи с наличием у больного лекарственной непереносимости. В связи с неэффективностью традиционной терапии в Институте иммунологии МЗ РФ разработаны и проводятся методы экстракорпоральной иммунофармакотерапии (ЭИФТ, плазмоцитоферез с диуцифероном, преднизолоном и др. препаратами).
За период 1995–1997 гг. в Клинике неврозов обследовано 2686 больных, обратившихся к аллергологу по поводу различных зудящих высыпаний на коже. Из них у 612 был выявлен атопический дерматит (205 мужчин и 405 женщин в возрасте от 16 до 35 лет, средний возраст — 22–25 лет).
Ограниченный атопический дерматит наблюдался у 319 пациентов, распространенный – у 205, а у 88 был выявлен тяжелый атопический синдром. Диагноз ставился на основании клинического, аллергологического и иммунологического обследования.
Всем больным проводилось общеклиническое, в том числе функциональное, лабораторное инструментальное обследование, консультации специалистов (ЛОР, гастроэнтеролог, окулист и др.).
Кроме тщательно собранного аллергологического, фармакологического и пищевого анамнеза по специально разработанной схеме, аллергологическое обследование производилось со стандартными отечественными наборами бытовых, пыльцевых, эпидермальных и пищевых аллергенов и включало кожные тесты — уколом или скарификационные (у больных с выраженным поражением кожи в области предплечий тесты выполнялись на спине), провокационные назальные и конъюнктивальные тесты, а также тест торможения естественной эмиграцией лейкоцитов (ТТЕЭЛ) in vivo по Адо А. Д. с медикаментами.
Иммунологическое обследование предусматривало определение общего и специфических IgE в сыворотке крови и исследование показателей первичного иммунного статуса: количества лейкоцитов, лимфоцитов, Т- и В-лимфоцитов, Т-хелперов и Т-супрессоров, иммуноглобулинов класса А, М, G, а также нейтрофильного фагоцитоза.
Клинически кожные проявления характеризовались наличием папулезно-везикулярных высыпаний, местами с геморрагическими корочками на поверхности, выраженной сухостью, распространенной эритемой, лихинизацией. В локтевых сгибах и подколенных областях отмечались очаги яркой гиперемии, отечности и экcсудации. Субъективно беспокоил мучительный зуд. У 28 из 88 больных тяжелым атопическим синдромом наблюдалась пиодермия – поверхностные пустулы с гнойным отделяемым. Пиодермия носила распространенный характер у 9 больных, ограниченный у 19, сочеталась с фурункулезом у 5 больных. 82 человека страдали рецидивирующим герпес симплекс.
Таблица 1. Респираторные проявления атопии у 365 больных атопическим дерматитом
Кроме проявлений атопического дерматита и пиодермии, у многих пациентов (365) имелись респираторные проявления атопии, которые представлены в таблице 1.
Большинство больных (427) страдали сопутствующими заболеваниями желудочно-кишечного тракта (хронический гастрит, язвенная болезнь желудка и 12-перстной кишки, дискинезия желчных путей и толстой кишки, дисбактериоз кишечника и др.).
У 362 пациентов выявлена патология ЛОР-органов (хронический гайморит, полипозный этмоидит, хронический тонзиллит, хронический субатрофический фарингит).
Как видно из таблицы 1, у значительного числа больных (41%) атопическим дерматитом был выявлен поллиноз. У половины пациентов (49,1%) отмечались респираторные проявления бытовой аллергии.
При аллергологическом обследовании 612 человек, страдающих атопическим дерматитом, у 428 пациентов была выявлена сенсибилизация к небактериальным аллергенам. В таблице 2 представлены результаты аллергологического обследования этих пациентов по данным кожных (prick и скарификационных), назальных и конъюнктивальных тестов, а также по определению специфических IgE в сыворотке крови.
Как видно из таблицы 2, наибольшее число положительных тестов было получено с бытовыми и пыльцевыми аллергенами, что, как говорилось выше, обусловлено наличием не только кожных, но и респираторных проявлений атопии.
Таблица 2. Результаты аллергологического обследования 428 больных атопическим дерматитом
105 больным, у которых в анамнезе имелись указания на медикаментозную непереносимость, проводился ТТЕЭЛ с лекарственными средствами. У 38 человек он оказался положительным.
Клиническое течение распространенного атопического дерматита и тяжелого атопического синдрома с рецидивами пиодермии и герпеса при наличии хронических очагов инфекции (хронический гайморо-этмоидит, хронический тонзиллит, дисбактериоз кишечника и пр.) позволило предположить, что у этой категории больных имеется сочетание аллергии и иммунодефицита. При иммунологическом обследовании были выявлены следующие изменения гуморального и клеточного иммунитета: снижение количества лимфоцитов периферической крови за счет уменьшения популяций Т-клеток, снижение нейтрофильного фагоцитоза. Отмечено увеличение продукции иммуноглобулинов класса А, М, и особенно IgE. У всех обследованных больных было зафиксировано значительное повышение уровня общего IgE, иногда в 10–30 раз по сравнению с уровнем у здоровых людей.
Наряду с термином атопический дерматит, отражающим аллергическую природу данного заболевания, по-прежнему широко используется (особенно дерматологами) более старое определение – нейродермит. Такое название было дано недаром, так как практически у всех больных обострение кожного процесса вызывается эмоционально-стрессовыми факторами, психотравмирующей ситуацией. В свою очередь, постоянный зуд, беспокоящий больного, вызывает раздражительность, вспыльчивость, приводит к бессоннице.
Пример
Больная Ч. 1972 года рождения находилась в клинике на лечении с 18.02.93 по 29.04.93 по поводу невротической депрессии, выраженного астено-депрессивного синдрома.
Сопутствующий диагноз: атопический дерматит, распространенная форма в стадии обострения (при выписке ремиссия). Поллиноз. Аллергический риноконъюнктивит. Сенсибилизация к пыльце деревьев. Пищевая аллергия к орехам, яблокам, моркови. Хронический гастрит со сниженной секреторной функцией. Дискинезия толстой кишки.
Жалобы на постоянный зуд кожи, высыпания, раздражительность, вспыльчивость, плаксивость, нарушение сна, головные боли, повышенную утомляемость, снижение настроения.
Из анамнеза: бабушка страдала экземой. У тети бронхиальная астма. Родилась первым ребенком, в срок. Со слов матери, беременность и роды протекали без осложнений. С пяти месяцев находилась на искусственном вскармливании – почти сразу появилась детская экзема. В пять лет диагностирован нейродермит. Наблюдалась дерматологами. Были длительные периоды относительного благополучия, когда оставался ограниченный дерматит (в области локтевых суставов, кистей). Летом всегда улучшение, обострение в сентябре—октябре. С 1992 года в мае появились явления ринита. Отмечалось обострение дерматита после употребления в пищу орехов, шоколада, яиц, цитрусовых. В августе 1993 года отек Квинке после употребления яблок, после этого яблоки не ела. С детства отмечено резкое обострение дерматита на фоне стрессовых ситуаций. Последнее ухудшение около года на фоне психотравмирующей ситуации в семье (развод с мужем). Распространились кожные высыпания, беспокоит постоянный зуд, из-за этого нарушился сон. За год похудела на 7 кг. Принимала супрастин и димедромл с незначительным эффектом. Местное лечение, назначенное дерматологом (названия мазей больная не знает), давало только кратковременное улучшение.
При поступлении: общее состояние удовлетворительное. Кожа сухая, на фоне участков гиперемии множественные расчесы, мелкопапулезные, везикулярные рассеянные высыпания, корочки. В области шеи, локтевых суставов, запястий выраженная лихенификация. Отеков нет. Явлений ринита, конъюнктивита нет. Слизистая полости рта и зева не изменена. В легких везикулярное дыхание, хрипов нет. Тоны сердца ясные, ритмичные, АД – 110/70. Пульс 88 в минуту, удовлетворительных свойств. Живот мягкий, безболезненный во всех отделах. Печень не увеличена. Дизурии нет. Стул не регулярный, склонность к запорам. Астенизирована. Настроение снижено. Фиксирована на своем состоянии и на психотравмирующей ситуации в семье.
Результаты клинико-лабораторного обследования: кл. ан. крови – HB-124, Л-5,0; п.1, с.46, э.12, л.36, м.5, соэ-8 мм/час. Биохим. ан. крови: общий белок 80,0; мочевина 4,4; креатинин 89,1, холестерин 6,1; бета-липопротеиды 6,1; билирубин общ. 14,8; АЛТ–0,25; АСТ-0,34; глюкоза 4,7; серомукоид 0,10. СРБ – отрицат., р-ция Вассермана отрицат.
Ан. мочи – без особенностей.
ЭКГ: без патологии.
Рентгенография ППН – прозрачность пазух не нарушена.
ЭГДС: гастрит, дуодено-гастральный рефлюкс.
Конс. ЛОР: здорова.
Конс. гинеколога: здорова
Конс. гастроэнтеролога: хронический гастрит со сниженной секреторной фукцией. Дискинезия толстой кишки.
Конс. невропатолога: вегето-сосудистая дисфункция по гипотоническому типу.
Иммунный статус: Л:5,0; Лф-36%, — 1,9; фагоцитоз 74%, Тлф-61%-1,1; Влф 5%-0,09; IgА 230, IgM 110, IgG 1400, IgG- общ. больше 1000.
Аллергологическое обследование: скарификационные тесты положительные с аллергенами из пыльцы березы +++, ольхи +++, орешника +++, дуба ++, ясеня ++, тополя +, с эпидермальными и бытовыми аллергенами – отрицательные. Сертификационные тесты с пищевыми пассивными аллергенами – орехи (грецкий, фундук, миндаль, арахис), морковь, яблоки (старкин, гольден) — положительные. Тестирование проводилось на спине.
Лечение: индивидуальная гипоаллергенная диета, в/в капельно дексона 8 мг на физ. р-ре, два дня; в/в кап. дексона 4 мг. На физ. р-ре – 3 дна, всего 28 мг; в/в кап. Аскорбиновая кислота 5,0 на физ. р-ре 5 дней; задитен 1 т. х 2 раза, фестал 1 т. х 3 раза во время еды, интал 2 кап. х 3 раза (растворенный в воде) за 20 мин. до еды, активированный уголь 1 т. х 3 раза через 1, 5 часа после еды; в/в кап. тавегил 2,0 на физ. р-ре – 2 дня, тавегил 2,0 в/м на ночь – 5 дней, ретаболил 1 т. на ночь, местная обработка кожи мазью целестодерм и мазью Унна, физиотерапия, (электросон, УФО), иглорефлексотерапия, комплексная психотерапия, лечебная релаксационная гимнастика, групповые и индивидуальные занятия с психологом. ГБО – 5 сеансов.
В результате проведенного лечения отмечена выраженная положительная динамика: высыпания на коже полностью исчезли, остается лихенификация в области локтевых сгибов и запястий, зуд почти не беспокоит. Нормализовался сон. Стала спокойнее, бодрее, активнее. Улучшилось настроение.
Источники:
- https://veter96.ru/dermatologicheskij-atlas/atopicheskij-dermatit
- https://www.belanta.vet/vet-blog/atopicheskij-dermatit-sobak/
- https://ros-vet.ru/sobaki/atopicheskij-dermatit-u-sobak-foto-priznaki-i-lechenie/
- https://psormak.ru/articles/obzor-effektivnykh-mazey-ot-psoriaza-kakaya-samaya-bezopasnaya/
- https://probolezny.ru/atopicheskiy-dermatit/
- https://www.lvrach.ru/1998/04/4526964
