Американская кардиологическая ассоциация выделяет 4 группы пациентов, которым показано назначение статинов. К ним относятся пациенты: С диабетом и гипертонией с большим стажем курения, у которых высокий уровень ХС сохраняется на протяжении последних 10 лет. Страдающих от атеросклероза. Также в эту группу входят больные с заболеваниями сердечно-сосудистой системы (ССС), перенесшие коронарное стентирование. С ЛПНП выше 190 мг/дл. Диабетики с постоянно повышенным уровнем ЛПНП.
Узнайте, какие продукты имеют слабительный эффект при запорах.
Показания к назначению анализа на D-димер, правила подготовки к сдаче исследования, расшифровка результатов анализа на D-димер и показатели нормы.
Основная цель врачей во время госпитализации — вылечить пневмонию до такой степени, чтобы вы стали достаточно сильными, чтобы продолжить выздоровление дома. Вас выпишут, когда температура, частота дыхания, частота сердечных сокращений, показания артериального давления и уровни кислорода в крови будут находиться в пределах нормы. Ваш аппетит и уровень концентрации также должны улучшиться.
D-димер
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Напоминаем вам, что самостоятельная интерпретация результатов недопустима, приведенная ниже информация носит исключительно справочный характер
D-димеры – фрагменты молекулы фибрина, образующиеся при его распаде. Такое название они получили из-за того, что содержат два соединяющихся D-фрагмента белка фибриногена.
D-димер: показания к назначению, правила подготовки к сдаче анализа, расшифровка результатов и показатели нормы.
Показание к назначению исследования
Повреждение сосудистой стенки запускает в организме каскад физиологических реакций, направленных на предотвращение кровотечения. Результатом этих процессов становится образование кровяного сгустка, состоящего из клеток крови и белка фибрина. В норме факторы, способствующие свертыванию крови, и факторы, препятствующие его развитию, находятся в равновесии.
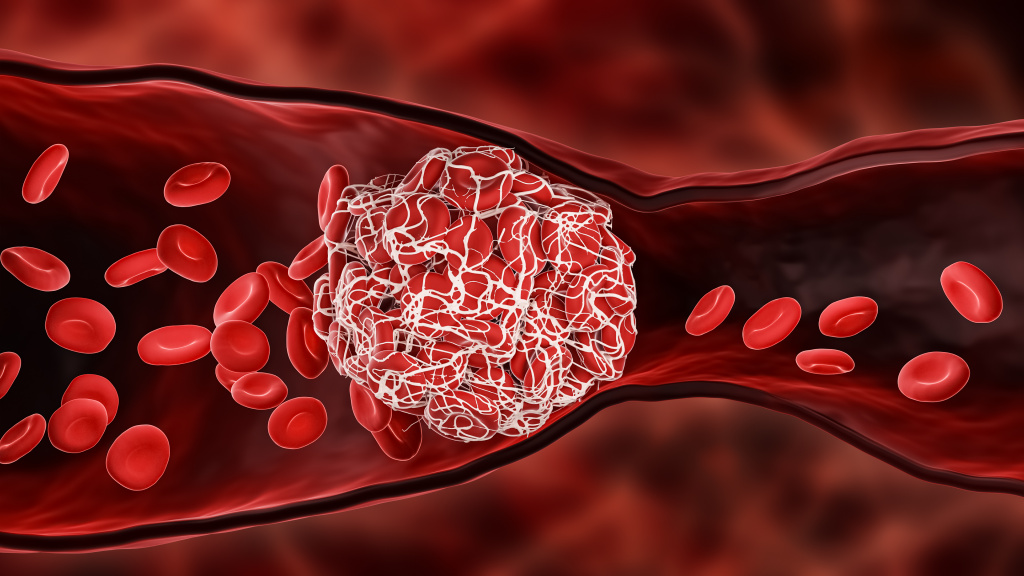
Образование сгустка крови, или тромба, блокирующего кровотечение
В результате работы фибринолитической системы происходит расщепление фибрина на более мелкие фрагменты, поэтому сгусток не распространяется от места повреждения сосуда по всему сосудистому руслу. При этом образуются разнообразные продукты деградации фибрина различной молекулярной массы, среди которых имеются и D-димеры.
Иллюстрация «Деградация фибрина»
Подпись Фрагменты молекулы фибрина, образующиеся при его распаде
Содержание D-димера в крови отражает как образование фибрина, так и его растворение.
D-димер метаболизируется в почках, время его полужизни при сохранной функции почек составляет приблизительно 6-8 часов. Сбои в работе фибринолитической системы могут приводить к повышенному образованию тромбов.
Повышенный уровень D-димера в крови свидетельствует об активно протекающих процессах тромбообразования, но не позволяет судить о локализации тромба, поэтому определение уровня D-димера в плазме крови используется для исключения тромбоза любой локализации.
Пациенты с высоким уровнем D-димера нуждаются в инструментальном обследовании для подтверждения или исключения тромбоза.
Пациенты с исходно высокой концентрацией D-димера имеют примерно в 3,5 раза больший риск развития венозных тромбоэмболических осложнений (ВТЭО), чем пациенты с низкой концентрацией.
- тромбоз глубоких вен нижних конечностей;
- тромбоз подкожных вен;
- тромбоэмболию легочной артерии (ТЭЛА).
- пожилые люди;
- люди с избыточной массой тела;
- беременные женщины;
- пациенты с сердечно-сосудистыми заболеваниями (ССЗ);
- пациенты после инсульта в отделении интенсивной терапии (ОИТ);
- пациенты после обширных хирургических вмешательств, травм, ожогов;
- пациенты с онкологическими заболеваниями;
- септические пациенты.
- фибринолитическая терапия (терапия, направленная на растворение тромбов) в предшествующие 7 дней до проведения исследования;
- инфаркт миокарда;
- атеросклероз;
- сепсис, тяжелые инфекции;
- цирроз печени;
Содержание D-димера во время беременности существенно увеличивается и достигает максимума в III триместре. Данный процесс имеет физиологическое значение и направлен на уменьшение кровопотери при родах.
Высокие концентрации D-димера могут выявляться у женщин с осложнениями беременности (гестозом, преэклампсией), у беременных с сахарным диабетом и заболеваниями почек. Оценка уровня D-димера у пациенток с осложненным течением беременности в анамнезе позволяет выявить группы риска, для которых проведение антитромботической профилактики обязательно. При наличии генетической предрасположенности к тромбозам повышение уровня D-димера в I триместре беременности может свидетельствовать о высоком риске тромботических и акушерских осложнений.
ДВС-синдром (синдром диссеминированного внутрисосудистого свертывания) характерен для сепсиса. Появление тромбов в микрососудистом русле приводит к нарушению работы органов и систем, развитию полиорганной недостаточности. Повышение уровня D-димера обнаруживают почти у 95% больных с сепсисом.
В норме уровень D-димера увеличивается с возрастом – это объясняется уменьшением почечного клиренса плазменных белков, повышением уровня фибриногена и/или присутствием скрытых и системных заболеваний.
Таким образом, определение D-димера используют для диагностики:
- тромботических состояний (тромбоза глубоких вен, нередко осложняющегося тромбоэмболией легочной артерии);
- ДВС-синдрома;
- осложнений течения беременности;
- постковидного синдрома.
Подготовка к процедуре
Взятие крови предпочтительно проводить утром натощак, после 8-14 часов ночного периода голодания (воду пить можно), допустимо днем через 4 часа после легкого приема пищи.
Накануне исследования необходимо исключить повышенные психоэмоциональные и физические нагрузки (спортивные тренировки), прием алкоголя.
Срок исполнения
1 рабочий день, указанный срок обычно не включает день взятия биоматериала.
Что может повлиять на результат исследования
В случае несоблюдения правил подготовки полученный результат может быть некорректным. Кроме того, уровень D-димера меняется при приеме антикоагулянтов.
Коагулологические исследования (коагулограмма) D-димер (D-dimer)
Синонимы: Фрагмент расщепления фибрина. D-dimer, Fragment D-dimer, Fibrin degradation fragment. Краткая характеристика определяемого вещества D-димер D-димер представляет собой растворимый продукт расщепления поперечно-сшитого фибрина. Генерация D-димера требует последовательной активност.
Сдать анализ крови на D-димер можно в ближайшем медицинском офисе ИНВИТРО. Список офисов, где принимается биоматериал для лабораторного исследования, представлен в разделе «Адреса».
Интерпретация результатов исследования содержит информацию для лечащего врача и не является диагнозом. Информацию из этого раздела нельзя использовать для самодиагностики и самолечения. Точный диагноз ставит врач, используя как результаты данного обследования, так и нужную информацию из других источников: анамнеза, результатов других обследований и т. д.
Метод определения: Иммуноанализ.
Исследуемый материал: Плазма (цитрат).
Единицы измерения: нг/мл (что соответствует нг/мл DDU, D-Dimer Unit – единицы D-димера).
Альтернативные единицы: нг/мл FEU (Fibrinogen-Equivalent Unit – единицы фибриногена).
Пересчет единиц: нг/мл FEU х 0,5 => нг/мл DDU.
Нормальные показатели
Для беременных женщин нормальные показатели уровня D-димера составляют:
в 1-ом триместре: < 286 нг/мл;
во 2-ом триместре: < 457 нг/мл;
в 3-м триместре: < 644 нг/мл.
Для лиц старше 50 лет с подозрением на тромбоз глубоких вен, но его невысокой клинической вероятностью, специфичность оценок может быть повышена с использованием корректированного возрастного порога, который рассчитывается по формуле:
- 5 × возраст (в единицах D-димера нг/мл DDU)
- или 10 × возраст (в альтернативных единицах фибриногена FEU нг/мл).
Расшифровка показателей
Концентрация D-димера в плазме ниже 243 нг/мл с большой долей вероятности позволяет исключить у пациентов тромботические состояния.
Повышение концентрации D-димера выше референсных значений может быть при тромбозах любой локализации, а также заболеваниях и состояниях, вызывающих повышение D-димера в крови.
Что значат повышенные показатели
Повышение показателей D-димера наблюдается:
- при артериальных и венозных тромбозах любой локализации;
- при осложненном течении беременности;
- у пациентов старше 80 лет;
- после хирургических вмешательств;
- при онкологических заболеваниях;
- при проведении тромболитической терапии;
- при ДВС-синдроме;
- при наличии воспалительного процесса (небольшое повышение), сепсисе (значимое повышение);
- при заболеваниях печени;
- при обширных гематомах.
Что значат пониженные результаты
Снижение показателей D-димера фиксируется в следующих случаях:
- при отсутствии тромботических осложнений;
- при дефиците тканевого активатора плазминогена или высокой активности ингибитора активатора плазминогена;
- у пациентов, начавших терапию антикоагулянтами;
- при малом размере кровяного сгустка;
- при «старом» тромбе (более 2 недель после образования тромба).
Дополнительные обследования при отклонении показателя от нормы
Для исключения или подтверждения тромботических осложнений D-димер не может использоваться как единственный тест. Диагностика тромбоза требует инструментального подтверждения при тромбоэмболии легочной артерии (визуализация легочных сосудов методом КТ-ангиографии), при тромбозе глубоких вен (ультразвуковое компрессионное дуплексное ангиосканирование, рентгеноконтрастная флебография, магнитно-резонансная флебография).
Программа лабораторной диагностики склонности к тромбозам может включать:
-
клинический анализ крови: общий анализ, лейкоформула, СОЭ (с обязательной «ручной» микроскопией мазка крови);
Синонимы: Общий анализ крови (ОАК); Гемограмма; КАК; Развернутый анализ крови. Full blood count; FBC; Complete Blood Count (CBC); Hemogram; CBC with White Blood Cell Differential Count; Peripheral Blood Smear; Blood Film Examination; Complete blood count (CBC) with differential white blood cell coun.
Выпадают волосы после ковид. Из-за чего? Как лечить?

Базы с симптомами и последствиями COVID-19 постоянно пополняются. Согласно данным из Китая, около 22% пациентов, которые проходили лечение в стационаре, в течение полугода отмечали чрезмерное выпадение волос.
Эта проблема стала одной из самых частых причин обращения к врачам разных специальностей, главным образом, терапевтов и эндокринологов.
Пока недостаточно исследований, посвященных причинам потери волос при COVID-19.
Однако, есть теории, которые указывают на такие причины как:
- При попадании вируса в организм, все ресурсы направляются на борьбу с ним, что может влиять на менее «полезные» процессы.
- Вирус предрасполагает не только к развитию тромбов, но и нарушает питание тканей, что может повлиять на рост волос.
- Любое заболевание, в том числе и коронавирусная инфекция, становятся причиной дефицита некоторых витаминов. Особенно опасен гиповитаминоз витаминов группы В.
- Нельзя исключать и действие стресса. В этом случае стресс связан не только с самим заболеванием, но и шумихой вокруг пандемии.
- Выпадение волос можно рассматривать как побочный эффект от длительного приема лекарственных средств, например, некоторых антибиотиков и гормонов.
Причины выпадения волос
Рост волос имеет циклический характер и фазы, которые последовательно сменяют друг друга. В целом, можно выделить три фазы, связанные с изменениями метаболических процессов:
- Анаген — активный рост волос, который в среднем занимает 5-7 лет.
- Катаген считается промежуточной, это фаза покоя, которая продолжается всего 1-3 недели.
- Телоген — период выпадения.
Данные показывают, что чаще диагностируется телогеновое выпадение волос.
Стресс — одна из основных причин интенсивного выпадения волос из-за преждевременно завершившейся фазы активного роста.
По наблюдениям трихологов, выпадение волос начинается не сразу после инфицирования, а лишь через 3-4 месяца.
Объясняется это тем, что запасы витаминов и минералов истощаются, а поступление новых происходит в неполной мере. Интересно, что нарушение работы волосяных луковиц не зависит от тяжести заболевания, известны случаи выпадения волос у пациентов, которые перенесли заболевание бессимптомно.
Диагностика
Для выявления причины выпадения волос и последующего лечения проводятся клинический осмотр и тесты:
- Трихоскопия оценивает рост волос, а также выраженность истончения, состояние кожи головы.
- Трихограмма направлена на подсчет плотности роста, их количества на определенном объеме, а также фазы роста.
- Фототрихограмма проводит оценку интенсивности выпадения волос, а также мониторинг эффективности проводимого лечения.
- Кроме того, назначаются некоторые лабораторные исследования, являющиеся стандартом обследования при выпадении волос после перенесенной коронавирусной инфекции.
Анализ крови
Общий и биохимический анализы крови направлены на определение уровня гемоглобина и выявление других признаков анемии. Биохимический анализ отражает функциональное состояние печени, почек, а также основных показателей метаболизма.
При исследовании сыворотки крови, особое внимание обращают на ферритин.
Пациенты, у которых низкий уровень железа в крови, страдают от замедленного роста волос, выпадения в стадии покоя.
Определение уровня гормонов
Основное внимание направлено на уровень тиреотропного гормона, который оценивает функцию щитовидной железы.
При дисфункции щитовидной железы, страдает рост волос и многочисленные обменные процессы, что приводит к избыточному выпадению волос.
Концентрация витаминов и микроэлементов
Витамин D – регулятор кальциево-фосфорного обмена, который необходим для поддержания роста волос. Кроме того, этот витамин поддерживает работу иммунитета, а также позволяет в максимально короткие сроки восстановиться после перенесенного заболевания.
Кроме витаминов, нужно помнить и про роль микроэлементов: цинк, селен, кальций. Для их усвоения необходимо позаботиться о достаточном поступлении витаминов А, Е и группы В и др.
Лечение
Как отмечают врачи, телогеновое выпадение волос купируется самостоятельно, однако временный характер имеет неопределенный срок. Поэтому не лишним будет проконсультироваться со специалистом и принимать активные меры по профилактике осложнений и поддержания здоровья волос.
Кроме того, обследование, проведенное трихологом, поможет выявить истинную причину выпадения: коронавирус, особенности питания, гормональные сбои, прием лекарств или все вместе взятое.
Лечение требует основательного подхода и тактика определяется после обследования и постановки диагноза.
Коррекция питания и прием поливитаминов
Частой причиной выпадения волос считается недостаток биотина, цинка, железа в организме. Поэтому врачи рекомендуют включать в рацион как можно больше таких продуктов.
Обратить внимание нужно на: субпродукты, морепродукты, зелень, овощи, яйца, злаковые, сухофрукты, ягоды и фрукты, а также орехи.
Включение в рацион продуктов поможет нормализовать уровень ферритина, который необходим для здоровья волос. Цинк необходим для регенерации новых клеток в волосяных фолликулах. Его источниками могут быть: морепродукты, некоторые семена, овощи, зерновые, морепродукты и крупы.
Биотин необходим для укрепления волос. При его дефиците возникают не только проблемы с волосами, но и кожей. Дело в том, что при его дефиците нарушается синтез коллагена.
Выбор БАДов должен быть основательным. И лучшим помощником в этом будет врач, который оценит все возможные риски и последствия.
Важным фактором в лечении выпадения волос является регулярность применения средств, так как сам процесс восстановления может быть достаточно длительным — до 6 месяцев.
Применение в терапии средств линейки ALERANA® у пациентов, перенесших COVID-19, позволило достаточно быстро получить значимые результаты [1,2].
Через 1 месяц у 21 из 37 пациентов полностью прекратилось выпадение волос, через 3 месяца у всех пациентов был отмечен активный рост волос, а через 6 месяцев от начала терапии у 17 пациентов наблюдалось полное восстановление волосяного покрова, при этом 20 пациентов продолжали назначенную терапию.
Всем 37 пациентам было рекомендовано использование сыворотки для роста волос ALERANA®, прием витаминно-минерального комплекса ALERANA® и применение средств восстановительного ухода для ежедневного использования (ALERANA® шампунь + бальзам).
Для удобства приема, витаминно-минеральный комплекс ALERANA® разделен на формулы «День» и «Ночь», с учетом суточного ритма роста волос и совместимости компонентов – это обеспечивает волосяные фолликулы витаминами и минералами, необходимыми для роста здоровых волос.
В этом комплексе формула «День» содержит магний, железо, селен, фолиевую кислоту, а также бета-каротин и витамины С, E, и B1.
В состав формулы «Ночь» входят витамины группы B — B2, B6, B12, а также такие микроэлементы, как цистин, цинк, кальция D-пантотенат, витамин D3, кремний, биотин и хром. Эти компоненты оздоравливают и укрепляют волосы за счет улучшения питания луковиц и восполнения недостаточного уровня микроэлементов, участвующих в формировании волосяного стержня.
Местное применение средств
Многие врачи не рекомендуют использовать народные средства медицины: перцовые лосьоны, маски и прочее. «Жгучие» средства могут не оказать терапевтического эффекта, а вот ожог вполне возможен.
В аптеках представлен широкий выбор безрецептурных средств, которые полезны.
Например, нанесение на кожу головы аминексила препятствует выпадению волос за счет влияния на коллаген, а вот никотиновая кислота влияет на приток крови к коже голове, что улучшает трофику тканей. Полезными оказываются и антиоксиданты.
Сыворотка для роста волос ALERANA® БИО активный комплекс содержит растительные активаторы роста волос: RootBio и AnaGain.
RootBio – комплекс натуральных метаболитов из листьев базилика, который снижает активность фермента 5α-редуктазы, вызывающего выпадение волос.
AnaGain является вторичным растительным метаболитом из ростков гороха и воздействует на волосяной фолликул, усиливая клеточный метаболизм и активизируя рост волос.
Немаловажную роль в терапии выпадения волос играют и средства ежедневного ухода – восстанавливающие шампуни и бальзамы линейки ALERANA®.
В состав этих средств также входят активные компоненты RootBio и AnaGain, поэтому их применение способствует закреплению эффекта от основной терапии.
Линейка ALERANA® позволяет легко подобрать индивидуальную схему ухода и восстановления волос каждому пациенту, так как включает в себя 12 средств (шампуни и бальзамы).
Салонные процедуры
Это различные уходовые процедуры, нанесение лечебных масок, массажи, а также мезотерапия.
Салонные процедуры помогают стимулировать процессы кровообращения в коже головы и в области волосяных фолликулов, а витамины и минералы стимулируют рост волос, а также препятствуют их выпадению.
1 ФГБУН Центр теоретических проблем физико-химической фармакологии Российской Академии Наук, Российская Федерация, 109029, Москва, ул. Средняя Калитниковская, д. 30
2 ГБУЗ «Московский Научно-практический центр дерматовенерологии и косметологии Департамента здравоохранения г. Москвы», Российская Федерация, 127473, Москва, Селезневская ул., 20
3 Uwe Wollina, Ayşe Serap Karadağ, Christopher Rowland-Payne. // Cutaneous signs in COVID-19 patients: A review. // Dermatol Ther. // Sep, 2020. 33(5)
4 Carlos Gustavo Vambier, Sergio Vagno-Galvan, John McCoy. // Androgenetic alopecia is present in most patients hospitalized with COVID-19: «Gabrin sign».// J Am Acad Dermatol. // August, 2020. 83 (2)
5 Paulo Müller Ramos, Mayra Ianhez, Hélio Amante Miot. // Alopecia and grey hair are associated with COVID-19 Severity. // Exp Dermatol.// Dec, 2020. 29(12)
Топ-10 продуктов, способствующих образованию камней в почках
Одной из возможных причин образования камней в почках выступает неправильное питание, в частности употребление некоторых продуктов. Этим объясняется, почему лечение обязательно включает соблюдение определенной диеты. Она учитывает, какие продукты способствуют образованию камней в почках и советует их ограничить или полностью исключить из рациона.
Продукты с щавелевой кислотой
Шпинат, салат, ревень, сельдерей, петрушка – именно эти продукты выступают причиной образования оксалатных камней (при избыточном употреблении). В их составе присутствует большое количество щавелевой кислоты. Еще не стоит злоупотреблять витамином C. Дело в том, что в организме он метаболизируется до щавелевой кислоты. Витамин C содержится в цитрусовых, смородине, шиповнике, кислых яблоках. При избытке он может превратиться в оксалаты.
Сардины
Следующий продукт, способствующий образованию камней в почках, – это сардины. В них высокий уровень пуринов, которые вредны для людей с мочекаменной болезнью. Избыток этих веществ приводит к повышению содержания мочевой кислоты, которая оседает в почках в виде мочекислых камней. Высокое содержание пуринов характерно для форели, анчоусов, белых сушеных грибов, тунца в масле, пива, капусты.
Соль – еще один известный продукт, вызывающий камни в почках. Физиологическая норма в сутки составляет не более 3-5 г, около 1 чайной лодки. Этого достаточно для поддержания нормального водно-минерального баланса, проведения нервных импульсов и работы мышц. Избыток соли нарушает выведение мочи, а при ее застое откладываются кальциевые соли, вызывающие образование камней.

Алкоголь
Алкогольные напитки негативно влияют на мочевыделительную систему и провоцируют обезвоживание, поскольку заставляет клетки увеличить выход жидкости. Все это нарушает работу почек, способность выводить из организма мочевую кислоту, а ее избыток может привести к образованию камней. Особенно это касается пива и красного вина.
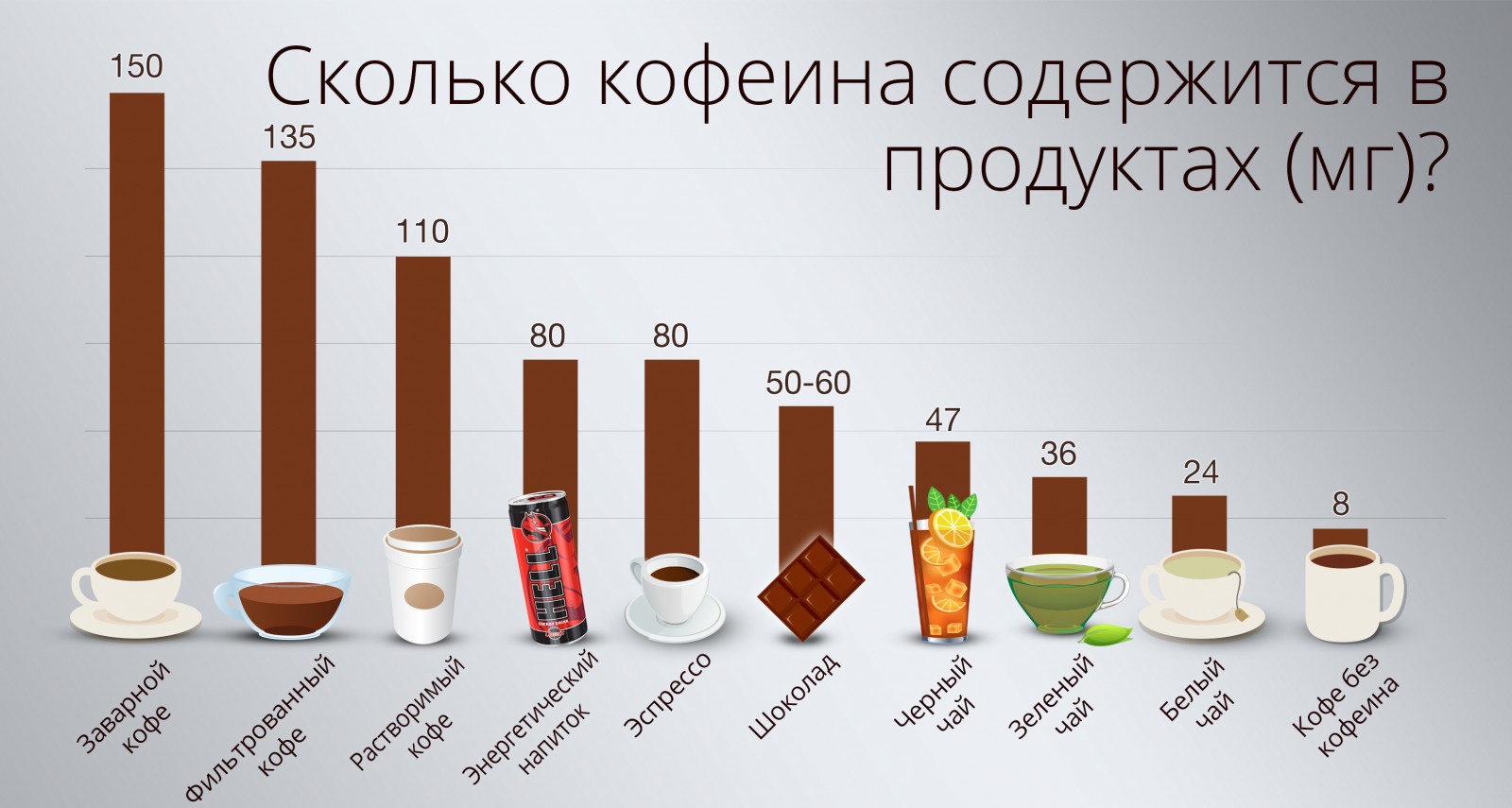
Кофеин
К продуктам, провоцирующим камни в почках, относятся кофе и напитки с кофеином. Он провоцирует выведение кальция из костей, который затем оседает в мочевом пузыре и мочеточнике. Это взаимосвязь подтверждена клиническими исследованиями. При употреблении более 3 чашек кофе в день в выделяемой моче уже через несколько дней резко повышается концентрация соединений кальция. Еще в ней появляются цитраты, магний и другие вещества, участвующие в формировании камней. Если после употребления кофе появляется боль в области поясницы, это может говорить об уже начавшемся процессе камнеобразования.
Газированные и сладкие напитки
В газировке содержится фосфорная кислота, вызывающая изменения в мочевыводящих путях, на фоне которых повышается риск образования камней и развития почечных заболеваний. Из сладких напитков особенно опасны те, что содержат кукурузный сироп. Он тоже связан с повышенным риском мочекаменной болезни.
Красное мясо
Красное мясо тоже рассматривается как продукт, провоцирующий образование камней в почках. Животные белки, содержащиеся в составе в большом количестве, при избытке увеличивают в моче количество кальция и мочевой кислоты. Если последняя в большом количестве присутствует в составе уже образовавшихся камней, то красное мясо необходимо ограничить, как и наваристые бульоны, студни и субпродукты.
Генномодицифированные соевые продукты, способствующие образованию камней, содержат оксалаты, которые и провоцируют отложение конкрементов. Сначала формируется песок, а при дальнейшем злоупотреблении неправильным питанием появляются камни. Чтобы этого избежать, необходимо выбирать органически выращенные бобы и соевые продукты на их основе.
Искусственные подсластители
Сахарозаменители тоже не всегда полезны, как и обычный сахар. Аспартам, сахарин, сукралоза и другие искусственные подсластители ухудшают состав крови. Из нее выводятся соли кальция, которые затем оседают в почках или мочевом пузыре. Дополнительно подсластители негативно влияют на функционирование почек, ухудшая их работу, что повышает риск камнеобразования.

Молоко
Польза молока неоценима, поскольку в его составе присутствует кальций, необходимый для здоровья костей. Но в то же время оно выступает продуктом, вызывающим образование камней в почках. Это касается людей с повышенным риском мочекаменной болезни. Им рекомендуется ограничить количество молочных продуктов, поскольку большая часть кальция выводится вместе с мочой, а его избыток увеличивает вероятность образования камней в почках.
Есть подозрение на мочекаменную болезнь? Обращайтесь в Государственный центр урологии. Вам будут назначены исследования, необходимые для правильной постановки диагноза, и грамотное лечение. При раннем выявлении камней есть шанс справиться с ними без операции.
Акопян Гагик Нерсесович — врач уролог, онколог, д.м.н., врач высшей категории, профессор кафедры урологии ФГАОУ ВО Первый МГМУ им. И.М. Сеченова
Лучшие способы восстановить легкие после пневмонии

Основная цель врачей во время госпитализации — вылечить пневмонию до такой степени, чтобы вы стали достаточно сильными, чтобы продолжить выздоровление дома. Вас выпишут, когда температура, частота дыхания, частота сердечных сокращений, показания артериального давления и уровни кислорода в крови будут находиться в пределах нормы. Ваш аппетит и уровень концентрации также должны улучшиться.
Но возвращение домой не означает, что вы полностью исцелены. В ближайшее время вы, к сожалению, не будете участвовать ни в каких марафонах. Ваша функция легких может отличаться от той, что была до пневмонии. Но вы можете полностью восстановиться до того уровня активности, который был до постановки диагноза.
К сожалению, у многих людей, чьи легкие были повреждены пневмонией (особенно – коронавирусной), уровень активности может никогда не быть прежним.
Пневмония — серьезная инфекция, которая может повредить легочную ткань. Ваши легкие могут не расширяться полностью, когда вы дышите, или некоторая часть легочной ткани может быть необратимо повреждена. Это может повлиять на количество поступающего кислорода и количество углекислого газа, покидающего тело. Это может вызвать у вас чувство усталости, а иногда и одышку.
После пневмонии часто возникает мышечная слабость. Это может произойти и из-за отсутствия активности и возможного похудения.
Кроме того, люди, у которых есть дополнительные проблемы, такие как болезни легких или сердца, часто испытывают усиление симптомов этих состояний. В этих случаях вам также могут назначить домашний кислород.
Ваш врач даст инструкции, которым нужно следовать, чтобы постепенно приходить в себя уже дома. Это может быть прием лекарств, постепенное увеличение уровня физической активности и выполнение дыхательных упражнений.
Восстановление после коронавирусной пневмонии
Для многих пациентов с COVID-19 избавление от вируса — только половина победы. Многие до сих пор страдают от неприятных последствий, при которых вирус SARS-COV-2 поражает жизненно важные органы, особенно легкие.
Нарушения функции легких, пневмония, снижение насыщения крови кислородом и одышка, фиброз легких и хроническая легочная недостаточность — одно из самых серьезных повреждений, которые COVID-19 наносит легким. Люди с хроническими респираторными заболеваниями и ослабленным иммунитетом особенно страдают.
После COVID-19 часто возникает респираторный дистресс. Даже молодые и здоровые пациенты сообщают об ухудшении функции легких после восстановления, некоторым также требуются аппараты для кислородной поддержки и искусственной вентиляции, которые также могут нарушить качество жизни. Острые респираторные заболевания и снижение иммунитета могут сделать человека склонным к другим проблемам. Экологические факторы, такие как высокие уровни загрязнения воздуха, также усугубляют ситуацию.
Мы предлагаем вам список мер, которые необходимо соблюдать для защиты здоровья легких после COVID-19.
Регулярно выполняйте дыхательные упражнения
Одышка и затрудненный поток кислорода являются частыми симптомами инфекции, поскольку COVID-19 начинает атаковать легкие. Пациентов с COVID часто просят практиковать простые упражнения на глубокое дыхание и медитативные позы, которые могут помочь им лучше дышать и улучшить приток крови к легким и бронхам.
Диафрагмальное дыхание, глубокие дыхательные движения способствуют более глубокому вдоху и движению мышц в легких и груди. Глубокие вдохи в положении лежа на животе также могут помочь увеличить приток кислорода.
Пранаяма считается прекрасным упражнением для улучшения работы легких. Пациенты, страдающие проблемами дыхания и колебаниями уровня кислорода могут тренироваться с использованием респирометра, что также способствует улучшению здоровья легких.
Ешьте продукты, которые увеличивают объем легких
Хорошая диета, богатая витаминами и минералами, повышает иммунитет. Есть определенные продукты, которые выводят токсины и помогают легче дышать. Это простой способ улучшить здоровье легких в домашних условиях.
Следует избегать чрезмерного употребления переработанных и рафинированных продуктов, делать ставку на сезонные продукты, такие как: свекла, зеленый чай, черника, помидоры, орехи и семена, они увеличивают объем легких. Апельсины, лимоны и цитрусовые продукты тоже должны быть в изобилии. Чеснок и куркума — мощные продукты, богатые антиоксидантами, которые, как говорят, обладают противовирусными свойствами.
Обязательно употребляйте много продуктов, богатых омега-3, которые особенно полезны для контроля воспаления в легких и снижения риска других респираторных заболеваний.
Эксперты также рекомендуют людям следить за питательными веществами. Необходим отказ от диет, способствующих снижению веса, которые могут лишить вас необходимых питательных веществ на некоторое время после выздоровления.
Избегайте курения
Курение не только повышает риск заражения и передачи COVID, но и наносит непоправимый вред легким, которые и без того уязвимы. Курение и табак вызывают дополнительную нагрузку на ваши жизненно важные органы, увеличивают вероятность развития других легочных проблем и инфекций в долгосрочной перспективе.
Кардиотренировки могут улучшить дыхательную функцию
Любая деятельность, которая увеличивает ваше дыхание, — это хороший способ восстановить емкость и функцию легких, когда вы находитесь на пути к выздоровлению. Эксперты предлагают пациентам заниматься умеренными или быстрыми физическими упражнениями или спортом. Это может повысить частоту сердечных сокращений и улучшить кровоток.
Регулярно гуляйте (если это безопасно), выбирайте домашние тренировки и кардио упражнения, которые полезны для вашего респираторного здоровья. Асаны йоги также могут помочь восстановить функциональность и повысить иммунитет. Также могут помочь аэробные упражнения.
Не забывайте регулярно тренироваться, но сначала делайте это медленно. Спортсменам также рекомендуется начать восстановление с реабилитационных упражнений, которые приносят пользу здоровью легких, прежде чем переходить к другим быстрым и интенсивным движениям.
Избегайте воздействия загрязнений и дыма
Людям, которые только что вылечились от COVID-19 или у которых нарушена функция легких, следует избегать ненужного воздействия дыма, загрязненной окружающей среды и любой деятельности, которая может помешать функционированию дыхательной системы. Загрязнение может не только увеличить риск повторного заражения, но и подвергнуть вас воздействию канцерогенов и других потенциально опасных раздражителей, которые могут оседать в полостях легких и затруднять дыхание.
Если вам необходимо выйти, соблюдайте все необходимые меры предосторожности, примите лекарства и позаботьтесь о себе. Паровые ингаляции и методы детоксикации также могут оказаться полезными.
1. Breathing techniques. (n.d.)
2. Lung capacity and aging. (2018)
3. Mayo Clinic Staff. (2017)
4. Sivakumar, G., Prabhu, K., Baliga, R., Pai, M. K., & Manjunatha, S. (2011, April-June). Acute effects of deep breathing for a short duration (2-10 minutes) on pulmonary functions in healthy young volunteers [Abstract]. Indian Journal of Physiology and Pharmacology, 55(2), 154-9
5. Treating tobacco use and dependence: 2008 update. (2008, May)
6. Your lungs and exercise. (2016). Breathe, 12(1)
Слабительные продукты при запорах

Характер питания – один из пусковых механизмов развития запоров. Поэтому их комплексное лечение всегда включает диетотерапию 1,2 , подразумевающую коррекцию рациона и режима приемов пищи. В ряде случаев это позволяет нормализовать стул без использования слабительных средств или при их ограниченном применении 1,2 . Какие продукты оказывают слабительное действие, а от каких стоит отказаться – об этом в статье.
Питание как причина запоров
Влияние пищи на кишечную перистальтику и стул может быть различным, в зависимости от механического, термического и химического воздействия. Одни продукты слабят – другие, наоборот, крепят. Измельченная, бедная клетчаткой пища снижает моторную активность кишечника и замедляет продвижение каловых масс. Низкое содержание органических кислот и соли приводит к обратному всасыванию жидкости (из кишечника в кровеносное русло) и уплотнению кала.
Задержке стула способствует злоупотребление следующими продуктами 3
- Рафинированные продукты питания: изделия из муки высшего сорта, сладости, каши быстрого приготовления.
- Измельченные и протертые блюда: супы-пюре, мясные блюда из фарша, содержащие малое количество соединительной ткани, овощные и фруктовые пюре, кисели.
- Преимущественное употребление термически обработанных и измельченных овощей и фруктов вместо сырых.
- Fast-food, снеки, сухие завтраки, чипсы.
- Крепкий чай, какао и шоколад.
- Редкие и обильные приемы пищи, еда «на ходу», переедание, частые «перекусы» 3 .
Какие продукты слабят
Диетическое питание при запорах, в первую очередь, предусматривает включение в рацион питания продуктов со слабительным действием – именно они способствуют регулярному стулу 2 .
Компоненты пищи, которые облегчают стул
1. Растительная клетчатка.
Она практически не переваривается в кишечнике, при этом разрыхляет каловые массы, увеличивая их объем, механически стимулирует двигательную активность толстой кишки, тем самым учащает и облегчает дефекацию 2 .
Кроме того, грубые растительные волокна являются пробиотиком: они используются в качестве источника питания «полезной» кишечной микрофлорой (бифидо- и лактобактериями) и способствуют ее улучшению 3 . С учетом того, что состав кишечной микрофлоры влияет на кишечную моторику 5 , увеличение доли клетчатки в рационе питания помогает решить проблемы запора.
«Слабительные» продукты, в которых много грубых волокон 2,3
- Овощи и фрукты в сыром, отварном и запеченном виде. Из овощей особенно полезны зелень и капуста, огурцы, морковь и свекла, тыква, кабачок и репчатый лук, из фруктов – яблоки, груши, сливы и бананы.
- Хлеб и другие продукты из муки грубого помола, то есть изготовленной из неочищенных семян злаков. Именно в оболочке злаков содержится клетчатка.
- «Грубые» рассыпчатые каши из перловой и гречневой крупы, овса (не путать с овсяными хлопьями), «пшенки», булгура, киноа и т.д.
- Мясо, содержащее соединительнотканные волокна и кожу. Животная соединительная ткань, конечно, не относится к растительной клетчатке, но тоже переваривается с трудом.
- Сухофрукты: чернослив и курага.

Важно! Следует иметь в виду, что грубая клетчатка противопоказана при острых воспалительных процессах в желудке и кишечнике, и также при спастических запорах с усиленной моторикой кишечника 2.3 . Поэтому консультация врача при повторяющихся нарушениях стула обязательна.
2. Сахаристые вещества
Сахаристые вещества и продукты, их содержащие (свекловичный и тростниковый сахар, мед, цельное молоко, варенье, сладкие фрукты и соки из них), тоже оказывают послабляющее действие 2 . Углеводы, которые есть в их составе, за счет своей высокой молекулярной массы привлекают в кишечник большое количество жидкости 2,3 . Кроме того, под действием кишечной микрофлоры они подвергаются брожению, продукты которого усиливают секрецию воды в просвет кишки. За счет этого каловые массы становятся более влажными и мягкими 2,3 . Конечно, злоупотреблять сладким не стоит, но отказываться от него – ввиду благотворного действия на работу желудочно-кишечного тракта – тоже не нужно.
3. Органические кислоты
Органические кислоты увеличивают выделение жидкости в кишечник, повышают содержание влаги в каловых массах, усиливают перистальтику 2,3 .
Какие «кислые» продукты слабят?
- кефир, причем не свежий, а одно- или двухдневный, содержащий достаточное количество молочной кислоты, простокваша, пахта, сыворотка, кумыс и другие кисломолочные продукты малой жирности;
- кислые фруктовые и овощные соки (томатный, ревеневый);
- морсы 2 .
Важно! Употребление продуктов, содержащих органические кислоты, может приводить к повышению кислотности желудка, что опасно при гиперацидных гастритах (с повышенной кислотностью), язвенной болезни желудка и двенадцатиперстной кишки.
4. Соль
Селедка, соленые овощи, солонина, икра содержат большое количество хлорида натрия и других солей. Соль привлекает жидкость в кишечник и способствует разжижению его содержимого 1,2 .
К солесодержащим продуктам можно отнести минеральные воды с большим содержанием солей: например, гидрокарбонатно-сульфатные, содержащие до 8 г неорганических веществ на 1 литр 1 .
5. Жир

Во многих продуктах содержится жир, который облегчает передвижение каловых масс и дефекацию.
К жирным «слабительным» продуктам относят:
- сливочное масло, сливки, сметану жирностью 27% и выше;
- растительные масла: подсолнечное, оливковое, кукурузное, рапсовое;
- рыбий жир и рыба жирных видов;
- сало, жирная свинина, баранина и другие виды мяса;
- майонез, жирные соусы и подливы 2,3 .
6. Холодные блюда
Раздражение «холодовых» терморецепторов полости рта приводит к рефлекторному сокращению мускулатуры желудочно-кишечного тракта и усилению перистальтики 2 .
Подобным образом «работают»:
- холодные напитки,
- холодные супы (свекольник и окрошка),
- мороженое и другие холодные десерты.
7. Углекислая кислота (углекислый газ)
Простая газированная и минеральная вода, кумыс содержат углекислую кислоту. В связанном состоянии она быстро распадается на воду и углекислый газ, образующий множество пузырьков, которые возбуждают перистальтику за счет раздражения рецепторов и увеличения объема кишечного содержимого 2 . Осторожности требует употребление «газировки» при воспалительных заболеваниях желудка и кишечника 2 .
- Диетотерапия при запоре подразумевает не только выбор «слабительных» продуктов, но и употребление достаточного количества жидкости (2-2,5 литра в сутки) 3 .
- Рацион должен быть сбалансирован по составу и калорийности 2 .
- Питание – частое, не менее 4 раз в день 2 , при этом завтрак должен быть плотнее остальных приемов пищи 2,3 .
- Утром натощак полезно выпивать стакан чистой прохладной питьевой или минеральной воды, свежевыжатый фруктово-овощной сок.
- В качестве второго завтрака нужно употреблять свежие овощи и фрукты, перед сном – кефир, простоквашу или другой нежирный кисломолочный напиток.
- При запорах, связанных с малоподвижным образом жизни, рекомендуются лечебная гимнастика, плавание, массаж и самомассаж передней брюшной стенки.
Особенности питания при некоторых видах запоров
Нарушение стула может сопровождаться снижением и повышением двигательной активности кишечника, поэтому выбор продуктов, влияющих на перистальтику, должен быть дифференцированным 1,2,3 .
При гипомоторных (атонических) запорах, когда перистальтика кишечника ослаблена, пища должна содержать большое количество клетчатки 1,3 . Она активизирует перистальтические движения, повышает тонус кишки и тем самым нормализует стул 1 .
Гипермоторные, или спастические, запоры отличаются повышением тонуса кишечника и связанными с этим болями в животе. Употребление продуктов, богатых трудно перевариваемыми волокнами, может привести к чрезмерному возбуждению кишечной моторики, усугубить ситуацию и усилить дискомфорт.
Именно поэтому в первые 5-7 дней лечения врачи рекомендуют при спастических запорах щадящую диету с низким содержанием клетчатки:
- овощи и фрукты только в измельченном виде и после тепловой обработки,
- мучные изделия только из муки высшего сорта,
- каши только из обработанных измельченных зерен 1,3 .
Для восстановления нормальной дефекации при спазмах кишечной мускулатуры рекомендуются другие продукты со слабительным действием 1,3 :
- растительные масла,
- соленые и сладкие блюда,
- кисломолочные продукты,
- ягодные пюре и соки с мякотью,
- высокоминерализованные минеральные воды без газа.

Растительная клетчатка вводится в питание постепенно.
Параллельно с диетотерапией при необходимости врачи назначают слабительные средства 3 . В частности, при острых и хронических запорах для опорожнения кишечника могут быть рекомендованы микроклизмы МИКРОЛАКС ® 4 .
Микроклизма МИКРОЛАКС ® может начать действовать в течение 5-15 минут 4 . Содержащийся в ней натрия цитрат вытесняет связанную жидкость из содержимого кишечника, сорбитол привлекает воду в просвет кишки, а натрия лаурилсульфоацетат дополнительно разжижает каловые массы 4 . Все это ускоряет и облегчает дефекацию 4 .
Высокий профиль безопасности позволяет применять препарат не только у взрослых, включая беременных женщин, но и у маленьких детей. При этом не обязательно добиваться ежедневного стула. Специальная диета должна «научить» кишечник опорожняться самостоятельно.
Информация в данной статье носит справочный характер и не заменяет профессиональной консультации врача. Для постановки диагноза и назначения лечения обратитесь к квалифицированному специалисту.
Самые безопасные статины для снижения холестерина

Каждая клетка практически всех живых организмов содержит холестерин (ХС) – жироподобную субстанцию, передающуюся по системе кровообращения. Без этого вещества невозможно нормальное функционирование нервной, иммунной, пищеварительной систем. Но при повышенных показателях ХС начинает откладываться на сосудистых стенках. Это приводит к образованию бляшек, сужающих сосуды и нарушающих их эластичность. Почему же растет уровень холестерина и как с ним бороться?
Когда холестерин становится опасен
Большая часть вещества (около 70-80%) вырабатывается организмом, и только его небольшая часть поступает извне. Но вредит здоровью не весь холестерин, а только «плохой» – липопротеид низкой плотности (ЛПНП). «Хороший» же необходим для транспортировки избыточного ХС из тканей к печени для переработки и выведения. Поэтому большая концентрация «хорошего» ХС полезна для организма.
При увеличении показателей ЛПНП переработка и выведение избытков ХС нарушается. Постепенно откладывающиеся на сосудистых стенках излишки вызывают атеросклероз, от которого страдают сосуды, снабжающие кровью почки, кишечник, нижние конечности. Повреждения сосудов, питающих мозг, вызывают такие симптомы, как головокружения, обмороки, а затем развивается инсульт. Опасен атеросклероз и для сердечно-сосудистой системы. Ухудшение проходимости сосудов приводит к ИБС (ишемическая болезнь сердца), а в будущем – к инфаркту миокарда.
Высокая концентрация ХС до момента развития серьезных патологий никак не отражается на самочувствии. Поэтому даже молодым людям рекомендуется периодически сдавать анализ на общий холестерин. И при отклонениях от нормы срочно принимать меры.
Если повышен холестерин в крови: что делать
Решать проблему нужно комплексно. Для выбора оптимальных методов борьбы с повышенным ХС обязательно проконсультируйтесь с кардиологом. На начальных стадиях снижения показателей нередко удается добиться без применения медикаментов. В зависимости от степени риска, врач может посоветовать:
- Отказаться от плохих привычек – курение и алкоголь в больших количествах негативно влияют на сосуды, поэтому не стоит создавать для них дополнительную нагрузку.
- Повысить физическую активность – самый простой способ поддерживать хорошее состояние сосудов. Полезна ежедневная кардионагрузка продолжительностью не менее 30 минут: ходьба, бег трусцой, велосипед. Выработать привычку больше двигаться помогут фитнес-часы.
- Снизить вес – высокий ХС – частый спутник повышенной массы тела. Ожирение увеличивает риск диабета, гипертонии, болезней сердца. Чтобы защитить себя от этих болезней, нужно постараться сбросить лишние килограммы.
- Пересмотреть рацион – отказаться от продуктов, в состав которых входят трансжиры (фастфуд, продукты вторичной переработки), употреблять побольше клетчатки, ввести в меню морскую рыбу, заменить черный чай зеленым. Также лучше отказаться от продуктов с высоким содержанием животных жиров: сливочное масло, жирное мороженое, сосиски и колбасы.
- Скорректировать режим. В исследовании, опубликованном SleepTrusted Source, исследователи обнаружили, что слишком большое или малое количество сна негативно влияет на уровень холестерина. Они обследовали группу из 1666 мужчин и 2329 женщин старше 20 лет. Сон менее пяти часов повышал уровень триглицеридов и снижал ЛПВП у женщин. Сон более восьми часов дал аналогичный результат. Мужчины оказались не так чувствительны к чрезмерному сну, как женщины.
В зависимости от состояния и результатов обследования, пациенту также может быть предложено медикаментозное лечение.
Нет времени читать длинные статьи? Подписывайтесь на нас в соцсетях: слушайте фоном видео и читайте короткие заметки о красоте и здоровье.
Мегаптека в соцсетях: ВКонтакте, Telegram, OK, Viber
Как снизить холестерин в крови
Для снижения ХС существует несколько групп препаратов, но стандартом лечения фактически считаются статины. В инструкции к средствам, содержащим эти вещества, говорится, что они снижают ЛПНП на 40-60% и способствуют повышению «хорошего» холестерина. Но при достаточно высокой эффективности, статины вызывают множество негативных реакций. Другая отрицательная сторона – принимать их после назначения придется постоянно. Поэтому врачи относятся к их применению с большой осторожностью, после всесторонней оценки всех рисков.
При каком холестерине надо начинать пить статины? Ответить на этот вопрос может только специалист после всестороннего обследования пациента. Идеальный уровень общего ХС не должен превышать 5,2 ммоль/л, а ЛПНП – 130 мг/дл. Но даже при повышенных показателях статины назначаются не всегда. При отсутствии высокой вероятности инфаркта или инсульта препараты не применяются. Если же в анамнезе присутствует сердечный приступ, они могут быть назначены даже при нормальном ЛПНП.
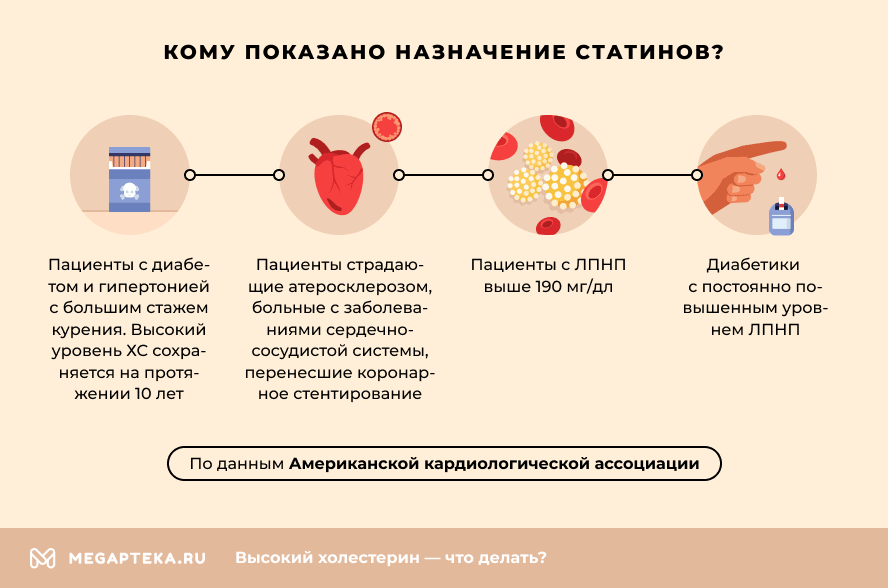
Американская кардиологическая ассоциация выделяет 4 группы пациентов, которым показано назначение этих лекарств. К ним относятся пациенты:
- С диабетом и гипертонией с большим стажем курения, у которых высокий уровень ХС сохраняется на протяжении последних 10 лет.
- Страдающих от атеросклероза. Также в эту группу входят больные с заболеваниями сердечно-сосудистой системы (ССС), перенесшие коронарное стентирование.
- С ЛПНП выше 190 мг/дл.
- Диабетики с постоянно повышенным уровнем ЛПНП.
Если пациент относится к одной или нескольким из этих групп, ему нужно принимать статины, начиная с низкой или средней дозировки. Возможно, изменив свой образ жизни и пересмотрев рацион, вам удастся снизить ХС без препаратов. Но, если статины были назначены, отказываться от их приема без консультации с кардиологом нельзя.
Относитесь к своему здоровью с максимальной ответственностью. Помните, что осложнения, вызываемые атеросклерозом, необратимы, полностью вылечить их невозможно. Лекарства не избавляют от уже имеющихся проблем, а лишь предотвращают развитие новых.
Источники:
- https://www.invitro.ru/library/labdiagnostika/27265/
- https://zdravcity.ru/blog-o-zdorovie/vypadayut-volosy-posle-kovid-izza-chego-kak-lechit/
- https://clinica-urology.ru/stati-i-publikatsii/top-10-produktov-sposobstvuyushchikh-obrazovaniyu-kamney-v-pochkakh/
- https://zdravcity.ru/blog-o-zdorovie/luchshie-sposoby-vosstanovit-legkie-posle-pnevmonii/
- https://www.microlax.ru/poleznaja-informacija/statji/slabitelnye-produkty-pri-zaporah
- https://megapteka.ru/specials/pri-kakom-holesterine-367

